1. Introduction: l'essor des téléconsultations
Une téléconsultation est une consultation médicale sécurisée à distance entre un patient et son médecin, utilisant soit un ordinateur, soit une tablette, soit un smartphone1,2. La condition est donc que patient et médecin disposent d'un équipement permettant de communiquer à la fois oralement et visuellement. Elle offre l'avantage de permettre au patient de montrer telle ou telle altération de son anatomie, mais surtout, elle permet au médecin d'évaluer l'état général de son patient (qu'une consultation téléphonique rend difficile). La téléconsultation, par rapport au téléphone, laisse aussi une grande place à tout ce qu'on appelle le langage non verbal qui peut permettre de nouer une relation forte entre patient et médecin, évaluer les réactions du patient en fonction des informations abordées et ainsi, assurer un soin personnalisé, dans la confiance 3.
Les téléconsultations , qui se développent depuis plusieurs années, ont vu un fort essor pendant les pandémies 4. En effet, l'infection par le SARS-CoV-2 a induit pendant 2020, deux stratégies de confinement de la population pour limiter la propagation du coronavirus. Parallèlement aux mesures de confinement, les services de soin ont limité ou interrompu les consultations amenant à une nouvelle organisation de tous les soins qu'ils soient préventifs, curatifs ou même palliatifs 5. Par exemple, en oncologie, les soins de chimiothérapie ont été adaptés, les patients se sont vus proposer un suivi par téléphone, les services d'Hospitalisation à domicile (HAD) ou des médecins généralistes ont été largement sollicités 6. Malgré le sérieux des stratégies proposées il a été constaté une "perte de chance" pour certains patients qui n'ont pas pu bénéficier de soins adaptés à leurs pathologies non pas par manque de moyens mais du fait de l'absence de consultation avec un visuel. En effet par téléphone il est difficile pour les médecins d'évaluer correctement et de manière holistique, l'évolution de leur pathologie et proposer un plan de traitement adéquat 6. En temps de pandémie il est donc utile de proposer non pas des consultations par téléphone mais des consultations avec visuel : Les téléconsultations.
En absence de pandémie, le développement des téléconsultations a été envisagé pour pallier d'une part la désertification rurale de la population de médecins (les patients ruraux peinent à accéder à un médecin et le suivi de pathologies chroniques est délicat) et d'autre part le manque de personnel soignant entrainant la fermeture de nombreux lits d'hospitalisation limitant encore l'accès à l'hôpital. Nous pouvons également évoquer que l'accès aux soins palliatifs, malgré une volonté affichée des gouvernements successifs, ne permet pas de répondre aux besoins et de très nombreux français vivent sans aucun accès à un service de soins palliatifs, proche de leur domicile 7) . Les téléconsultations pourraient permettre de revenir à un peu plus d'équité entre les patients pour accéder à des soins palliatifs.
Ainsi, proposer un suivi des patients en soins palliatifs par télémédecine après une première évaluation en hôpital de jour semble une bonne alternative.
2. Soins palliatifs et téléconsultations: compatibles?
En oncologie, les médecins spécialisés en soins palliatifs sont intégrés dans les "soins de support", indispensables dans la prise en soin oncologique. Ces médecins spécialisés, sont des experts, non seulement dans la gestion des symptômes physiques dont la douleur souvent au premier plan en cancérologie, mais également dans la prise en charge psychosociale et spirituelle1, dit d'une autre manière, une approche globale du patient. Cette diversité de champs de compétence fait qu'ils peuvent intervenir, non seulement au chevet de patients dit "en fin de vie", mais également auprès de patients présentant des symptômes divers à n'importe quel moment de leur parcours, dès l'instant où la maladie n'est plus curable et où elle devient alors chronique. Leur rôle est de soulager les patients quels que soient leurs symptômes et d'améliorer la qualité de vie, dans ce temps qui reste, plus ou moins long, selon chaque patient. Enfin, un autre rôle est de faire émerger et faciliter la réalisation du ou des projets de vie du patient. La prise en soin par le médecin de soins palliatifs est donc complémentaire de celle des oncologues, radiothérapeutes et chirurgiens 8,9.
Le fait que les soins palliatifs concernent des patients en situation de maladie chronique et non pas seulement des patients "en fin de vie" fait que l'aspect péjoratif de l'appellation "soins palliatifs" doit être gommé. Cela a conduit les différentes structures de soin à présenter aux patients en situation palliative, les médecins de soins palliatifs principalement comme des médecins "de soins de support" en insistant sur leur "spécialisation" dans une médecine globale bien plus complexe10,11.
Les médecins de soins palliatifs peuvent schématiquement intervenir auprès des patients selon deux cas de figure:
Soit les patients ont déjà été hospitalisés dans la structure et/ou ont déjà rencontré l'équipe de soins palliatifs dans leur parcours de soins (gestion de la douleur, symptôme réfractaire, souffrance globale...).
Soit, ils sont orientés suite à l'arrêt plus ou moins brutal du traitement spécifique (sorti d'un essai clinique, apparition d'une maladie réfractaire ...).
D'une manière plus générale, il est plus confortable et pertinent pour un patient, de rencontrer l'Équipe Mobile de Soins Palliatifs (EMSP) au cours de son parcours de soin, plutôt que de façon brutale. En effet, la transition progressive et de manière anticipée vers un objectif de prise en charge symptomatique (sous-entendu qui n'est plus curatif), dans un contexte de maladie chronique, permettra plus facilement le cheminement du patient et sera plus aisée à appréhender par ce dernier. De nombreuses études ont montré en effet que la prise en charge précoce des patients par l'équipe de soins palliatifs en parallèle de leurs soins spécifiques comme le stipule la définition de l'OMS de 20022 permet i) un meilleur contrôle des symptômes physiques et émotionnels, facilitant ainsi la prise de décision éclairée et réduisant le vécu de souffrance 12, ii) améliorer le confort et la qualité de vie 13 et iii) une augmentation de la durée de vie 14. Ces études ont amené des sociétés savantes à émettre des recommandations préconisant une intégration des soins palliatifs dans la prise en charge oncologique standard (ASCO American Society of Clinical Oncology 2016 15) et une initiation précoce des soins palliatifs avec collaboration des équipes oncologiques et de soins palliatifs dans le parcours de soins (NCCN National Comprehensive Cancer Network 20143(13).
Ainsi nous soulignons l'importance, pour un Centre de Lutte Contre le Cancer de l'existence d'un département de soins de support avec une Équipe Mobile de Soins Palliatifs. Pourtant, à ce jour, et malgré une volonté affichée récurrente des différents gouvernements, les soins palliatifs tardent à se développer sur l'ensemble du territoire français, même dans les grands centres de cancérologie 7,16. A ce jour, et même dans de grandes métropoles, il est difficile de trouver une place d'hospitalisation dite "spécialisée" en soins palliatifs (Unité de Soins Palliatifs, Lits Identifiés Soins Palliatifs) pour tous les patients qui pourraient en relever.
Nous venons pourtant de constater que, malgré des progrès constants dans les traitements spécifiques à disposition, un très fort pourcentage de patients nécessitera au cours de leur parcours de soin, une prise en charge spécialisée palliative. En effet, 30% des patients pris en charge pour leur pathologie cancéreuse développeront au final des résistances aux traitements spécifiques, qu'ils soient de chimiothérapie, chirurgie ou de radiothérapie 17. Le projet de soin avec un objectif curatif devra être abandonné pour un objectif visant à assurer une qualité de vie "la meilleure possible" pour les patients atteints d'une maladie chronique.
Ainsi, la stratégie nationale d'e-santé 2020 mentionne la volonté gouvernementale de promouvoir et d'accélérer le développement de la télémédecine, perçue comme une solution technique pour concilier l'objectif de rationalisation des dépenses avec l'exigence d'une plus grande égalité dans l'accès aux soins 18. Cependant, le recours à la technologie est susceptible de mettre en évidence et/ou d'élargir des vulnérabilités et des disparités si des précautions ne sont pas prises en amont 19. A notre connaissance, il y a peu de travaux scientifiques portant sur l'impact de ces innovations dans la réduction des inégalités de santé en dehors des études se concentrant sur l'impact de la télémédecine dans la réduction des inégalités territoriales en termes d'accessibilité20,21,22 Mais, d'autres déterminants sociaux et facteurs d'inégalités (comme la catégorie socio-professionnelle, l'âge, le niveau d'études, le genre, l'orientation sexuelle, etc.) interviennent dans ce qu'on appelle "la fracture numérique" ou plus récemment "l'illectronisme4". Il faut intégrer également à l'analyse des inégalités de santé face aux nouvelles technologies les dynamiques des relations entre professionnels de santé et patients 23 qui peuvent jouer un rôle fondamental dans l'appropriation des dispositifs de e-santé.
C'est pourquoi avant de mettre en place un dispositif de téléconsultations par vidéoconférence pour assurer la continuité de prise en charge en situation palliative et le suivi des patients à distance dans notre structure nous avons voulu évaluer cette prise en charge particulière en termes de qualité de vie pour les patients et de satisfaction de soins pour les soignants et les soignés. Nous avons voulu évaluer ce type de dispositif également en termes de réduction des inégalités de santé dans le cadre des soins palliatifs en analysant les critères épidémiologiques, psychologiques et sociaux et qui vont au-delà de la logistique et de la rentabilité d'un tel dispositif. Cette dernière dimension n'a pas encore pu être analysée, néanmoins nous pouvons d'ores et déjà relever des éléments intéressants.
3. Essais et résultats préliminaires
3.1. Présentation de l'étude
Nous avons donc réalisé une étude visant à évaluer la pertinence de la télémédecine en soins palliatifs d'un point de vue social et relationnel, en termes d'effets dans le travail des professionnels, dans les trajectoires des patients et dans les relations patients/soignants prévoyant l'analyse articulée des caractéristiques socio-économiques des patients ayant recours à la télémédecine et des données qualitatives d'une enquête sociologique approfondie auprès des patients (Etude Telemsos). L'analyse épidémiologique est nécessaire afin de saisir les déterminants des inégalités dans les parcours des patients et les implications de celles-ci pour un recours pertinent à la télémédecine (notamment en proposant une approche en termes d'usages de ces dispositifs selon l'âge, le niveau d'études, la catégorie socioprofessionnelle et le lieu de résidence). Nous nous focaliserons aussi sur les relations patients/soignants. Il s'agit en effet de sortir d'une vision purement individuelle des usages et des "impacts" d'une innovation, et de s'intéresser à la "relation thérapeutique" comme pouvant être porteuse d'effets et d'enjeux dès lors qu'elle devient "à distance"24. En effet, les relations peuvent être modifiées, approfondies, affaiblies, etc. lors de l'adoption d'un dispositif de télémédecine, et cela peut dépendre non seulement des caractéristiques socio-culturelles des acteurs mais aussi des dynamiques propres des relations 23.
Nous avons donc proposé à des patients vus pour la première fois en Hospitalisation De Jour (HDJ) de soins palliatifs de bénéficier d'un suivi mensuel par téléconsultation avec le médecin de l'Équipe Mobile Soins Palliatifs qui l'a rencontré. Nous avons bien précisé que lors de cette téléconsultation le médecin pourra juger, en fonction de l'état de santé du patient, s'il est nécessaire de solliciter un autre professionnel de santé (son oncologue référent, un ergothérapeute, un psychologue etc.) toujours en téléconsultation comme s'il était en présentiel, en HDJ. Le suivi mensuel par téléconsultation a été proposé aux patients dont l'espérance de vie était supérieure à 3 mois. Aucun autre critère d'inclusion n'a été utilisé car nous voulions évaluer la pertinence des téléconsultations pour tous les patients sans distinction.
3.2. Méthodologie
Les patients rencontrant pour la première fois l'équipe mobile de soins palliatifs lors d'une consultation en hospitalisation de jour ont été informés de la possibilité de participer à l'étude Telemsos. Une notice d'information détaillant l'étude et ses modalités leur a été donnée. Après un temps de réflexion, les patients consentants ont été invités à signer la lettre de consentement et ont été inclus. Un numéro d'anonymat leur a été attribué. Les patients ayant accepté l'étude ont rempli un questionnaire sur leurs données socio démographiques (âge, distance de résidence par rapport au centre hospitalier de référence, statut marital, niveau d'étude, profession etc.). Ils ont également répondu à un questionnaire sur leurs attentes vis-à-vis de la télémédecine. Un mois et deux mois plus tard (M=1 et M=2) ils ont bénéficié de deux consultations par télémédecine avec le médecin de l'Équipe Mobile Soins Palliatifs rencontré lors de l'hospitalisation de jour. Un mois plus tard que la deuxième téléconsultation (M=3) ils ont bénéficié sur site d'une consultation en présentiel en hospitalisation de jour. A cette consultation une réévaluation interdisciplinaire a été proposée. Nous avons également réalisé un entretien semi-directif avec les patients, afin de recueillir leurs sentiments sur le suivi par téléconsultation des 3 mois écoulés. Toutes les données recueillies ont été pseudoanonymisées et sont conservées de façon sécurisée. La recherche a reçu un avis favorable du Comité de Recherche de l'Université Fédérale de Toulouse le 17 février 2022 sous le numéro 2022-473.
Nous présentons ici nos réflexions sur la pertinence de la proposition d'un suivi par téléconsultation mensuelle en soins palliatifs sur la base de notre étude sur les 23 premiers patients inclus. Les analyses des entretiens réalisés auprès des patients au terme de l'étude (30 patients) feront l'objet d'une analyse sociologique ultérieure.
3.3. Résultats préliminaires
3.3.1. Acceptabilité des consultations par télémédecine
Nous avons inclus 17 femmes et 6 hommes. La moyenne d'âge des primo accédants aux HDJ soins palliatifs est de 59.4 ans (26-82). Le médecin d'HDJ a présenté l'étude aux patients puis les patients ont reçu une notice d'information détaillée et après un délai de réflexion ils ont signé une lettre de consentement.
Les patients auxquels était proposé un suivi par télémédecine n'avaient jamais rencontré l'EMSP au préalable. Ils présentaient tous une maladie chronique (sous-entendu avec un projet de prise en charge symptomatique c'est-à-dire soit en arrêt de traitement spécifique, soit en cours de chimiothérapie palliative) et nécessitaient tous une prise en soin adaptée qu'elle soit physique, psychologique et sociale. Tous les patients avaient conscience du caractère chronique de leur pathologie. Les patients ont rencontré les médecins investigateurs pour la première fois lors d'une HDJ dite Soins Palliatifs.
La première observation que l'on peut faire est que les patients sont plutôt satisfaits d'accéder aux HDJ de soins palliatifs. Lors de nos discussions avec eux nous pouvons constater qu'ils ont tous conscience de l'incurabilité de leur pathologie sans toutefois se sentir réellement en "fin de vie". Ils ont tous des projets de vie (assister à des évènements familiaux plus ou moins lointains, volonté de se consacrer à une activité (cuisine, sport, jardinage), volonté de s'assumer dans les tâches quotidiennes...). Ils envisagent tous le futur. Seuls 2 sur 23 ont présenté une syndrome dépressif consécutif, selon leurs dires, à l'annonce de l'incurabilité.
Cette observation montre que les patients qui accèdent aux soins palliatifs ont réellement la volonté d'accéder à un projet de soins et projet de vie. Ils estiment qu'ils doivent être suivis et que les meilleurs traitements doivent leur être proposés. Certains continuent à bénéficier de soins spécifiques (chimiothérapies, thérapies ciblées, immunothérapie...) en accord entre leur oncologue référent et le médecin de soins palliatifs. Ces traitements ont pour objectif de ralentir la maladie et d'améliorer la qualité de vie. Tous s'engagent à une observance du plan de traitement. Ils s'estiment "chanceux" de pouvoir être pris en charge.
Les patients évalués pour la première fois en HDJ soins palliatifs n'ont pas été surpris d'apprendre que le suivi "classique" proposé, ne comprenait une évaluation en présentiel que tous les 3 mois. On constate une certaine acceptabilité du fait que les places en structure sont rares et qu'ils ne pourraient pas revenir consulter rapidement en dehors d'urgence. Aucun patient n'a manifesté de la contrariété.
Nous pouvons nous interroger sur les raisons de cette acceptation: fatalisme ou confiance ? Il est toutefois à noter qu'à l'issue de l'HDJ, le médecin aura optimisé le maintien à domicile avec la mise en place d'une coordination que ce soit avec les libéraux (médecin traitant/IDE libérale) et/ou avec la mise en place de l'HAD (Hospitalisation À Domicile) ou le DAC (Dispositif d'Appui à la Coordination, ex réseaux). Nous pouvons citer également que certains patients trouvent éprouvant de venir sur site (psychiquement et physiquement) et souhaitent rester le plus possible à domicile.
L'annonce de la possibilité d'être suivi mensuellement par téléconsultation a toujours reçu un excellent accueil et 100% des patients auxquels cela a été proposé ont accepté leur inclusion. Tous pensent a priori que ces consultations seront bénéfiques pour eux. Ils estiment que ce sera mieux de pouvoir être suivi mensuellement qu'uniquement tous les 3 mois, en présentiel. Tous pensent que cela sera utile pour leur suivi.
Il faut noter que les patients rencontraient le médecin de soins palliatifs pour la première fois à l'HDJ. Il n'y a donc pas eu une phase d'interconnaissance et de relation de confiance établie sur le long terme, avant la proposition de téléconsultation. Malgré ce fait, les patients acceptent spontanément un suivi par téléconsultation.
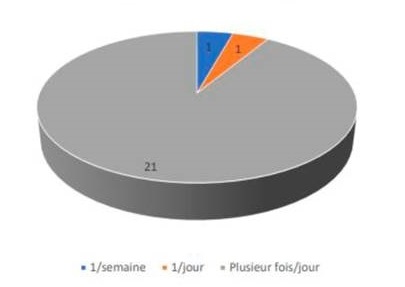
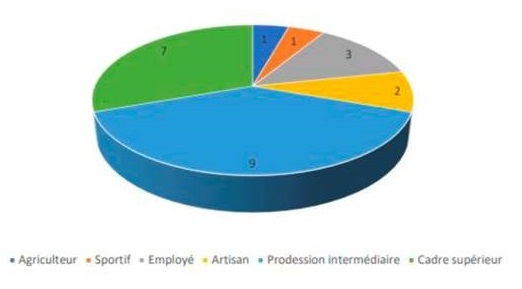
Nous avons interrogé les patients sur la présence d'éventuelles inquiétudes sur le déroulé des futures consultations. Par exemple, nous leur avons demandé s'ils craignaient des obstacles matériels (connexion, manipulation des smarts phone ...). Aucun n'a manifesté d'inquiétude indépendamment de leur âge. Il faut toutefois noter que même si seulement 60% d'entre eux sont accompagnés pendant l'hospitalisation de jour, tous les patients inclus vivent avec un proche (conjoint, enfant, famille) qui les aide dans les tâches quotidiennes. 100% des patients sont confiants donc dans la possibilité matérielle de la téléconsultation. Il faut noter que tous les patients inclus se connectent à un écran régulièrement. 87% d'entre eux se connectent au moins une fois par jour. Tous les patients inclus ont donc l'habitude des connexions (Figure 1). La plupart d'entre eux avait un niveau d'études élevé (47% avait au moins un bac +1, et 35% le bac) et appartenait à des professions intermédiaires (39%) ou cadre (30%) (Figure 2 et Figure 3). Ces caractéristiques sociales des patients pourraient expliquer leur forte adhésion et leur absence d'appréhension 25. Nous avons aussi interrogé les patients sur la présence d'éventuelles inquiétudes sur le respect de la confidentialité d'une consultation en télémédecine et sur la protection des données. 100% des patients adhèrent à la téléconsultation sans avoir la moindre réticence sur ces points.
3.3.2. Abord de la consultation en soins palliatifs par des patients
La première observation concerne le nombre réel de patients dont nous pouvons évaluer le bon déroulement d'au moins une téléconsultation. 23 patients se sont vus proposer un suivi mensuel par téléconsultation. Le médecin a estimé que ces patients avaient une espérance de vie d'au moins 3 mois le jour où ils ont été évalués pour la première fois en HDJ. C'est pourquoi le médecin a estimé que ces patients pouvaient tirer un bénéfice de téléconsultations.
Nous avons observé que 6 d'entre eux n'ont pas pu bénéficier d'au moins une téléconsultation. Ils étaient soit décédés soit hospitalisés au momen t de la première date prévue de téléconsultation. Ces patients se sont donc dégradés très rapidement après leur hospitalisation de jour (moins d'un mois).
Sur les 17 restant, 1 patient n'a jamais pu se connecter pour des raisons matérielles, 1 a eu du mal à se connecter mais y est parvenu au final (le lendemain) et a pu bénéficier de la consultation et 15 n'ont eu aucun problème pour se connecter et interagir avec le médecin. Compte tenu que les patients ont été inclus dans l'étude "au fil de l'eau" donc indépendamment de leur niveau d'étude et leurs compétences avec les objets connectés, nous pourrions penser que les téléconsultations sont envisageables pour la grande majorité des patients qui sont pris en charge dans les HDJ soins palliatifs. Toutefois nous avons interrogé les patients sur leur niveau d'étude (dernier diplôme obtenu) et leur profession (employé, ouvrier, agriculteur, artisan/commerçant, profession intermédiaire (professeur des écoles, infirmière ou aide-soignante, technicien ...), cadre/profession intellectuelle supérieure, ou autre. Nous pouvons constater que la majorité des patients inclus (82%) avait un niveau d'étude d'un moins le baccalauréat (Figure 2). Un très grand nombre d'entre eux (69%) utilisent ou ont utilisé des ordinateurs dans leur vie professionnelle (Figure 3). Nous ne pouvons donc pas généraliser l'aisance des patients avec les objets connectés de tous les patients qui pourraient avoir accès aux soins palliatifs avec notre étude à effectif réduit.
7 patients ont bénéficié d'une seule consultation par télémédecine sur les deux prévues. Ensuite leur état s'est dégradé exigeant une hospitalisation.
8 patients sur 23 seulement ont donc réalisé les 2 consultations par télémédecine et ont été réévalués ensuite en hospitalisation de jour où nous les avons interrogés sur le déroulé des téléconsultations. Ces patients ont tenu à continuer le suivi par téléconsultation après l'HDJ à 3 mois. Tous disent avoir tiré bénéfice de ces consultations (gestion de la douleur, gestion des traitements, prévention d'hospitalisation en urgence...).
3.3.3. Déroulement des consultations
C'est le même médecin de l'EMSP qui avait évalué le patient en HDJ Soins Palliatifs, qui réalise la téléconsultation. Selon les patients et /ou les disponibilités, l'IDE présente à l'évaluation en HDJ peut également être présente avec le médecin lors de la téléconsultation. La plateforme TéLéo 5a été utilisée car elle assure une sécurité des consultations du point de vue confidentialité des entretiens et des données recueillies.
Globalement les patients sont ponctuels et présents, lors des téléconsultations. Les rares patients non connectés le jour de rendez-vous par téléconsultation sont ceux hospitalisés au moment de la téléconsultation (sortie d'étude) ou une, dont le projet de vie était de réaliser un petit voyage en voilier ; un seul ne s'est jamais connecté pour des raisons matérielles : il s'agit d'une patiente ayant déménagé sur la région toulousaine et n'ayant pas encore accès à internet.
Les consultations ont eu une durée médiane de 45 minutes. Les patients ne trouvent pas ces consultations redondantes par rapport à leur suivi à domicile (HAD, réseaux, médecin traitant).
L'entretien débute par une question ouverte sur leur état de santé et les éventuelles nouveautés depuis la dernière rencontre. Dans un deuxième temps, le médecin re questionne tous les points abordés lors de l'évaluation globale réalisée en HDJ. Au cours de l'entretien les patients ne semblent pas tenir cas de la caméra. Certains, au contraire, s'en saisissent pour montrer l'évolution de leur pansement, la progression d'un nodule, l'état buccal... La caméra devient ainsi une ressource technique dans la relation thérapeutique à distance. Elle devient une sorte de loupe où le patient peut mieux montrer en guidant le regard du médecin par des "regardez", mais aussi le médecin peut demander de déplacer la caméra pour mieux observer.
Les consultations semblent ne pas perdre en fluidité; elles peuvent s'accompagner de moments d'émotion, selon les patients et les problématiques, notamment par rapport à la fin de vie et la progression de la maladie. La plupart des patients sont seuls devant la caméra, d'autres sont accompagnés de leur proche comme en HDJ. Selon l'évaluation, le traitement des symptômes est adapté, voire modifié et à la fin de la téléconsultation, une ordonnance est envoyée par mail. Enfin il est systématiquement proposé au patient de faire le lien avec son médecin traitant ; un compte rendu est effectué dans le DPI du patient et envoyé au médecin traitant.
Les résultats préliminaires de notre étude sur les patients qui ont bénéficié de 2 consultations mensuelles et une visite de fin d'étude en hospitalisation de jour mettent en évidence un vrai bénéfice du suivi par télémédecine en soins palliatifs qu'il soit dans l'adaptation du plan de traitement (ajustement des traitements) mais également pour le confort moral des patients (sécurité, rompre l'isolement, empathie ...).
En revanche tous les patients et les soignants s'accordent pour penser que 2 téléconsultations mensuelles successives sont le maximum à prévoir. Si bénéfiques qu'elles puissent être, elles ne seront jamais suffisantes pour leur suivi. En effet, pas de possibilité de contact par télémédecine et le corps est ainsi perçu comme moins important comme cela a déjà été observé par E. Decazes 26. Une consultation tous les 3 mois en présentiel (HDJ) est pour patients et professionnels nécessaire.
4. Conclusion - Discussion
Nous présentons ici les résultats préliminaires issus des observations réalisées sur les 23 premiers patients inclus dans l'étude Télemsos visant à évaluer l'apport de téléconsultations mensuelles dans le plan de traitement de patients suivis en soins palliatifs. Nous nous sommes interrogés sur l'intérêt pratique de ces consultations pour des patients atteints de cancers et adressés à l'EMSP (intérêt dans le suivi médical des patients) mais également sur des questions d'ordre éthique (acceptabilité des patients, équité dans l'accès à l'e-medecine, confidentialité des données...). En effet des travaux préliminaires font état de questionnement sur l'éthique des téléconsultations. Certaines études ont fait apparaitre des inégalités d'accès aux consultations, d'autres ont montré des défauts dans la protection de la confidentialité et des données des patients et enfin certains ont mis en évidence des mauvaises pratiques de médecins 27,28,29,30.
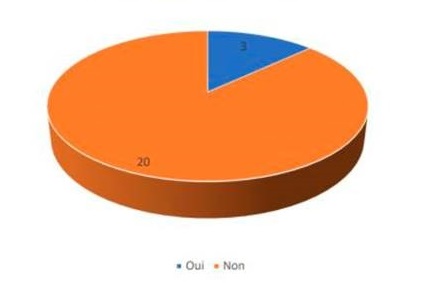
Tous les patients à qui nous avons proposé une inclusion dans l'étude Télemsos ont accepté sans hésitation ce nouveau mode de suivi. Nous pouvons en conclure qu'ils sont réceptifs à ce style de soin. 20 patients sur 23 n'avaient jamais bénéficié de la télémédecine avant la proposition d'inclusion à Télemsos (Figure 4), ils ont pourtant adhéré immédiatement à la démarche. Nous n'avons noté aucune crainte ou appréhension sur la technique et aucune inquiétude sur la confidentialité et le partage potentiel de leurs données avec d'autres personnes que le médecin.
Concernant leur plan de traitement, les patients ont manifesté un réel soulagement de pouvoir être suivis mensuellement par le médecin de soins palliatifs par téléconsultations plutôt que tous les 3 mois en HDJ.
Aucun patient n'a eu du mal à se connecter indépendamment de l'âge et du niveau d'aisance avec les ordinateurs, tablettes ou téléphone. Tous ont apprécié de ne pas devoir se déplacer. Toutefois nous pouvons noter que la majorité des patients inclus (82%) avait un niveau d'étude d'au moins le baccalauréat (Figure 2). 69% d'entre eux utilise ou a utilisé des ordinateurs dans leur vie professionnelle (Figure 3). Nous ne pouvons donc pas généraliser l'aisance des patients avec les objets connectés avec notre étude à effectif réduit. Nous pouvons même nous poser la question sur la corrélation entre le niveau social et l'accès aux soins palliatifs en oncologie31.
Notre étude souffre du très petit effectif que nous avons pu analyser. En effet seuls 8 patients sur 23 ont pu bénéficier des deux téléconsultations et de l'HDJ à 3 mois. 15 patients sur 23 sont décédés avant 3 mois dont 6 dans le mois qui a suivi la première consultation en HDJ. Notre étude révèle un adressage très tardif en HDJ soins palliatifs.
Les 23 patients inclus dans l'étude ont été adressés à l'EMSP dans un contexte de maladie chronique après l'annonce de l'incurabilité. Alors que nous aurions pu penser que ces patients nous étaient adressés suite à une récidive, ne pouvant bénéficier d'aucun traitement efficace ou de l'apparition d'une résistance à un traitement établi (mise en évidence d'une incurabilité), nous notons que la plupart des patients adressés en HDJ Soins palliatifs se sont vus proposer une inclusion dans un essai clinique préalablement à leur adressage. La grande majorité a été inclus dans un essai alors que certains patients ont refusé 2 à cause des contraintes matérielles de l'essai (trop de venues à l'hôpital). Aucun d'entre eux n'a pu dire la phase de l'essai auquel ils ont participé (phase 1, 2 ou 3). Ils mentionnent le test d'une "nouvelle molécule" sans plus de précision et concluent avec fatalisme " ça n'a pas marché". Nous pouvons regretter que parallèlement à leur inclusion dans un essai clinique ils n'aient pas pu bénéficier d'une rencontre avec l'Equipe Mobile de Soins Palliatifs. En effet les médecins de l'EMSP peuvent apporter leur expertise dans la gestion des douleurs et des effets secondaires des traitements indépendamment du fait que les patients soient inclus dans un essai. Un ensemble de publication montre l'effet bénéfique d'une prise en charge des patients par l'EMSP même inclus dans des essais cliniques 8,9,14,15. Ne serait-il donc pas bénéfique que les patients rencontrent systématiquement l'EMDP dès leur inclusion dans un essai clinique surtout si ce dernier est de phase 1 ? N'est-il est nécessaire de former les oncologues à faire appel aux médecins de l'EMSP, bien plus précocement que cela est réalisé?
Il semble qu'un changement dans les représentations des "soins palliatifs" doit être fait afin de les distinguer de la "fin de vie", et pour cela, les médecins doivent aussi y contribuer, en proposant plus précocement à leurs patients une prise en charge palliative associée. Pouvant s'enclencher plus tôt afin d'améliorer la qualité de vie des patients, les soins palliatifs doivent aussi pouvoir multiplier leurs modes d'action. Étant un champ médical très innovant depuis ces débuts, qui a su articuler approche interdisciplinaire et technicité, mais aussi le suivi proximal mais décentralisé grâce aux Équipes mobiles, il s'agit désormais de proposer une nouvelle forme de prise en charge à distance et par télémédecine. Il reste à savoir si cette offre démultipliée de dispositifs participe ou pas à un plus d'égalité dans l'accès aux soins palliatifs.