INTRODUCCIÓN
La desnutrición hospitalaria (DH) es un problema frecuente que afecta al 50% de los pacientes al momento de la hospitalización en América Latina, en función del tipo de paciente analizado, la categoría del centro de admisión o de los marcadores de valoración nutricional empleados para su evaluación1.
La desnutrición aumenta durante el ingreso respondiendo a múltiples factores, como el estrés generado por la misma enfermedad (desnutrición relacionada a enfermedad) o por procesos diagnósticos y/o terapéuticos que contribuyen al desarrollo de la misma, para lo que suele indicarse reposo digestivo como parte del tratamiento.
Entre las causas que favorecen el aumento de su prevalencia se pueden mencionar la escasa atención que se presta al estado nutricional en la historia clínica, la infravaloración y deficiencias en su detección, la falta de sensibilización del problema por parte del personal sanitario, tanto por la insuficiente formación recibida en materia de nutrición como por el desconocimiento de la trascendencia de la desnutrición en la evolución del paciente e inexistencia de servicios de soporte nutricional1 2-3.
Hasta el momento no hay una definición universal para desnutrición y la DH no se ajusta a las definiciones planteadas en la Clasificación Internacional de Enfermedades (CIE-11)4, basada sobre criterios de desnutrición infantil5 que no incorpora la comprensión actual de la respuesta inflamatoria sistémica en los adultos, factor que contribuye al desarrollo de desnutrición y ayuda a la evaluación, diagnóstico y tratamiento6.
Al mismo tiempo, las herramientas de cribado de riesgo nutricional difieren ampliamente entres sus variables y evalúan su sensibilidad y especificidad con la Evaluación Global Subjetiva (EGS), no siendo una herramienta diseñada para cribado sino para evaluar el estado nutricional, creando discrepancias entre los datos de prevalencia5,7 8 9 10-11.
La desnutrición en el paciente hospitalizado deriva en importantes consecuencias clínicas y económicas. Clínicamente puede contribuir a incrementar el número y la gravedad de las complicaciones propias de la enfermedad, debilitar la capacidad de respuesta al tratamiento, disminuir el grado de respuesta inmune y aumentar en definitiva la morbi-mortalidad. Cuando el estado nutricional es deficiente se retrasa la recuperación, se prolonga la estancia hospitalaria y se incrementa la tasa de reingresos; todo ello repercute negativamente en los costes sanitarios.
No existen recursos para evaluar el estado nutricional de todos los pacientes hospitalizados debido al tiempo y personal capacitado que se necesita, de allí la importancia de contar con un método de cribado nutricional que permita detectar de manera precoz al paciente en riesgo nutricional y actuar de forma oportuna12-13,3. Por ello, se acepta que se deberían utilizar métodos de cribado que sean filtros sencillos de entender y fáciles de usar, que permitan llevar a cabo una valoración inicial encaminada a detectar precozmente a los pacientes con factores de riesgo de desnutrición, para remitirlos a una valoración nutricional más específica y completa e iniciar un plan de tratamiento nutricional adecuado14.
En el II Foro de debate de la Sociedad Española de Nutrición Parenteral y Enteral (SENPE) sobre DH15 se pudo concluir que su alta incidencia y prevalencia justifican la necesidad de su detección precoz al ingreso hospitalario por métodos de cribado informatizados que actúen como alarmas, ya que estos posibilitan la intervención terapéutica adecuada para reducir la morbimortalidad asociada a la malnutrición.
En base a las recomendaciones del Council of Europe (Strasbourg 2002)16 sobre el sistema de cribado nutricional, en este trabajo planteamos evaluar una herramienta de cribado informatizado de riesgo nutricional como la Fase de Filtro Nutricional Analítico (FILNUT), ya validada por Villalobos Gámez y Cols.2, un filtro nutricional analítico automatizado fácil de usar y entender, que constituye la primer fase del proceso INFORNUT®12-13 versus Nutritional Risk Screening 2002 (NRS-2002), un método estructurado validado por la Sociedad Europea de Nutrición Enteral y Parenteral (ESPEN)17 y, además, por la Sociedad Americana de Nutrición Enteral y Parenteral (ASPEN)18 que incluye datos subjetivos y objetivos.
Según lo abordado, los objetivos del presente trabajo fueron comparar dos herramientas de cribado nutricional, NRS-2002 y FILNUT sobre nuestra muestra de pacientes al ingreso hospitalario, analizar la prevalencia de riesgo nutricional al ingreso hospitalario, evaluar la concordancia entre ambos y su validez para identificar pacientes en riesgo.
MATERIAL Y MÉTODOS
Con el objeto de comparar ambos métodos de cribado nutricional, se realizó un estudio descriptivo de cohorte transversal con aquellos pacientes que ingresaron entre el 1 de julio y el 10 de septiembre de 2016 en el Sanatorio Allende de la Provincia de Córdoba (Argentina).
Los criterios de exclusión fueron pacientes menores de 18 años, internaciones de corta duración (≤48 h), ingresos en la Unidad de Cuidados Intensivos o Coronaria, mujeres gestantes, aquellos que no podían ser interrogados y/o de los cuales no se pudo obtener información antropométrica o sus pruebas de laboratorio rutinarias de ingreso no contenían los datos necesarios (prealbúmina y linfocitos totales) para completar los métodos de cribado. Durante las primeras 72 horas de ingreso se evaluaron 271 pacientes por expertos (nutricionistas) con el método NRS-2002 utilizado como gold standard y la herramienta FILNUT.
El proceso INFORNUT® no fue completado debido a que la puntuación asignada a la prealbúmina y linfocitos en la escala de valoracion FILNUT obedece a los parámetros diagnósticos de desnutrición hospitalaria según gravedad de la enfermedad, del documento consenso SENPE sobre la codificación de la DH5. Por otro lado, bajos valores de prealbúmina serían un factor etiológico en la patogénesis de la desnutrición clasificándola según la presencia o ausencia de inflamación19.
El estudio fue aprobado por el Comité de Ética del Sanatorio Allende y se obtuvo el consentimiento informado de cada participante.
Métodos de cribado
El NRS-2002 (Tabla 1) es un método de cribado clínico, desarrollado por ESPEN17, que detecta la presencia de riesgo nutricional. Consta de 4 preguntas donde incluye la severidad de la enfermedad. Si la respuesta es afirmativa a alguna de las primeras preguntas, se debe realizar el cribado completo que valora el porcentaje de pérdida de peso en el tiempo, el porcentaje de disminución de la ingesta habitual y puntúa en función de la severidad de la enfermedad. Además suma un punto a aquellos pacientes >70 años. Si la puntuación es ≥3, el paciente está en riesgo nutricional y es necesario iniciar soporte nutricional. Si la puntuación es <3 es necesario reevaluar semanalmente. Si el paciente va a ser sometido a una cirugía mayor, indica iniciar soporte nutricional perioperatorio.
Tabla 1. NRS-2002 (Nutritional Risk Screening 2002)17
| CRIBADO INICIAL O PRE-CRIBADO | Sí | No | |
|---|---|---|---|
| ¿Es el índice de masa corporal (IMC) <20,5? | |||
| ¿Ha perdido el paciente peso en los últimos 3 meses? | |||
| ¿Ha reducido el paciente su ingesta en la última semana? | |||
| ¿Está el paciente gravemente enfermo? (p. ej., en cuidados intensivos) | |||
| Sí: si la respuesta es “sí” a cualquiera de las preguntas, se realizará el screening final. | |||
| No: si la respuesta es “no” a todas las preguntas, el paciente será reevaluado semanalmente | |||
| CRIBADO FINAL | |||
| Alteración del estado nutricional | Gravedad de la enfermedad | ||
| Ausente Puntos: 0 | Estado nutricional normal | Ausente Puntos: 0 | Requerimientos nutricionales normales |
| Leve Puntos: 1 | Pérdida de peso >5% en 3 meses o ingesta <50-75% de requerimientos en semana previa | Leve Puntos: 1 | Fractura de cadera, pacientes crónicos con complicaciones agudas (cirrosis, EPOC, hemodiálisis, diabetes, oncología) |
| Moderada Puntos: 2 | Pérdida de peso >5% en 2 meses o IMC = 18,5-20,5 + alteración de estado general o ingesta 25-60% de requerimientos en semana previa | Moderada Puntos: 2 | Cirugía mayor abdominal, ICTUS, neumonía grave, tumor hematológico |
| Grave Puntos: 3 | Pérdida de peso >5% en 1 mes (>15% en 3 meses) o IMC <18,5 + alteración de estado general o ingesta 0-25% de requerimientos en semana previa | Grave Puntos: 3 | Lesión craneal, TMO, pacientes en UCI (APACHE > 10) |
| Puntos + puntos = puntuación total | |||
| Edad: si ≥ 70 años, añadir 1 a la puntuación total = puntos ajustados por edad | |||
| Puntuación ≥ 3: el paciente está en riesgo nutricional y se iniciará un plan nutricional | |||
| Puntuación < 3: reevaluación semanal del paciente | |||
La herramienta FILNUT (Tabla 2) constituye la primera fase del proceso INFORNUT®, el cual es un método analítico automatizado de detección sistemática e identificación precoz de pacientes desnutridos al ingreso hospitalario, aplicado en el hospital Virgen de la Victoria de Málaga, donde ha sido desarrollado y validado por el Equipo de Soporte Nutricional2.
Tabla 2. FILNUT PROCESO INFORNUT®12
| FILNUT ESCALA | ||||
|---|---|---|---|---|
| Riesgo de desnutrición | Sin riesgo | Bajo | Medio | Alto |
| Albúmina (g/dL) | ≥ 3,5 | 3,49 - 3 | 2,99 - 2,5 | < 2,5 |
| Puntuación | 0 | 2 | 4 | 6 |
| Prealbúmina Sérica (mg/dL)* | ≥ 18 | 17,99 - 15,01 | 15 - 10 | < 10 |
| Puntuación | 0 | 2 | 4 | 6 |
| Proteínas totales (g/dL)** | ≥ 5 | < 5 | ||
| Puntuación | 0 | 0 | ||
| Linfocitos*** totales/mL | ≥ 1600 | 1599 - 1200 | 1199 - 800 | < 800 |
| Puntuación | 0 | 1 | 2 | 3 |
| Colesterol*** total (mg/dL) | ≥ 180 | 140 - 179 | 100 - 139 | < 100 |
| Puntuación | 0 | 1 | 2 | 3 |
| Puntuación Total | 0 - 1 | 2 - 4 | 5 - 8 | 9 - 12 |
*Se tomará si existe prealbúmina y su puntuación es mayor que la de la albúmina
**Se puntuará en caso de no existir albúmina ni prealbúmina
***Linfocitos o colesterol se puntúan sólo si hemos puntuado con albúminas, prealbúmina o proteínas totales.
El proceso INFORNUT®12-13 consta de 4 fases. La primera, FILNUT, utilizada en este trabajo, incluye datos de admisión y variables bioquímicas (albúmina o proteínas totales o prealbúmina y linfocitos totales o colesterol), con lo cual se efectúa una puntuación ≥2 que permite la clasificación de riesgo nutricional. En el presente trabajo se utilizaron las variables prealbúmina y linfocitos que incorporan la comprensión actual de la respuesta inflamatoria sistémica como factor que contribuye al desarrollo de desnutrición.
Mediciones antropométricas
Fueron realizadas dentro de las 72 horas de la admisión. El peso corporal fue obtenido en aquellos pacientes donde clínicamente fue posible (n=97), con balanza de pie CoArMe, modelo P1001-P, con una precisión de 0,1kg. En aquellos pacientes en que no fue posible medirlo, se utilizó el peso referido por el mismo paciente.
Para la talla se utilizó la talla referida en metros o el cálculo a partir de la longitud del cúbito20.
El Índice de Masa Corporal (IMC) se calculó dividiendo peso en kilogramos por talla en metros al cuadrado (kg/m2), clasificando en normal (18,5-24,99kg/m2), bajo peso (<18,5kg/m2), sobrepeso (≥25kg/m2) u obesidad (≥30kg/m2).
Pruebas de laboratorio
Las muestras de sangre se obtuvieron durante los controles de rutina solicitados al ingreso por el médico interviniente, tomadas por venopunción según la técnica habitual del laboratorio central, en ayunas durante la mañana. Las determinaciones bioquímicas se realizaron con analizadores Roche/Hitachi, recogiendo las muestras de plasma en tubos vacutaner las cuales comprendieron: linfocitos totales (cel/mm3) y prealbúmina (mg/dL).
Análisis estadístico
Se realizó un análisis descriptivo de frecuencia y porcentaje (%) para variables categóricas. Para variables continuas se realizó la prueba de normalidad de Kolmogórov-Simirnov y se expresaron en media y desviación estándar (DE).
Se utilizó el test de Chi2 para la asociación estadística entre los distintos métodos y la concordancia se estudió a través del índice Kappa. La valoración del coeficiente Kappa se clasificó según la interpretación del software estadístico empleado (<0,2=pobre; 0,21-0,4=aceptable; 0,41-0,6=moderada; 0,61-0,8=considerable y >0,81=casi perfecta).
Una tabla de contingencia fue utilizada para determinar sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN), tomando como gold standard la herramienta NRS-2002. Debido a que tanto el VPP como el VPN cambian ante variaciones en la prevalencia, se calculó la razón de verosimilitud (RV).
La sensibilidad de la herramienta de cribado evalúa la probabilidad de casos “en riesgo nutricional” clasificados correctamente. Una alta sensibilidad puede dar falsos positivos. La especificidad se refiere a la probabilidad de casos identificados correctamente como “sin riesgo nutricional” y cuando su valor es alto puede dar falsos negativos. El VPP se define como la probabilidad de casos clasificados “en riesgo nutricional” por la herramienta de cribado, que fueron correctamente detectados por el método de referencia. Inversamente, el VPN es la probabilidad de casos identificados “sin riesgo nutricional” por la herramienta de cribado y el método de referencia.
La validez de los test de cribado nutricional para identificar pacientes en riesgo, se analizó mediante la comparación de curvas ROC con cálculo del área bajo la curva (AUC).
El intervalo de confianza calculado fue del 95% (IC95%).
La significancia estadística elegida para los contrastes de hipótesis fue p<0,05. El análisis estadístico fue realizado con Software Estadístico MedCalc versión 18.5 y Microsoft Excel versión 2011.
RESULTADOS
Se evaluaron 271 pacientes al momento del ingreso, de los cuales 221 cumplieron los criterios de inclusión, de ellos 113 fueron mujeres (51%), con edad media de 52 (DE 19) años. El principal servicio de ingreso fue Cirugía General (23,5%), seguido de Medicina Interna y Onco/Hematología (15,8%), respectivamente (Tabla 3).
Tabla 3. Distribución según las características demográficas y tipos de servicio hospitalario de los pacientes del Sanatorio Allende
| Sexo | n | % |
|---|---|---|
| Femenino | 113 | 51 |
| Masculino | 108 | 49 |
| Distribución de pacientes por servicio | n | % |
| Cirugía General | 52 | 23,5 |
| Medicina Interna | 35 | 15,8 |
| Onco/Hematología | 35 | 15,8 |
| Traumatología | 28 | 12,7 |
| Urología | 18 | 8,1 |
| Gastroenterología | 11 | 5 |
| Otros | 42 | 19 |
| Edad | Media | DE |
| (Años) | 52 | 19 |
DE: Desviación estándar.
El estado nutricional observado, según IMC, fue normal en el 45,7%, mientras que el 6,8% presentó un bajo IMC y el 47,5% sobrepeso u obesidad.
De acuerdo al NRS-2002, la prevalencia de riesgo nutricional encontrada en la población en estudio fue 31% (n=69) y FILNUT clasificó al 61% (n=135) de los pacientes en riesgo nutricional, mostrando entre ambos métodos una diferencia significativa (p<0,0001) (Figura 1). La sensibilidad obtenida para FILNUT fue 92,8% (IC95%: 83,9-97,6) y la especificidad 53,3% (IC95%: 45,0-61,4). El VPP fue 47,2% (IC95%: 42,6-51,7) y VPN 94,2% (IC95%: 87,4-97,5). La RV positiva fue 1,9 (IC95%: 1,7-2,4) y la RV negativa, probabilidad de clasificar a un paciente sin riesgo nutricional y que si lo tenga fue 0,1 (IC95%: 0,06-0,3). La concordancia entre ambos métodos fue aceptable, Kappa=0,37 (IC95%: 0,27-0,46) (Tabla 4).
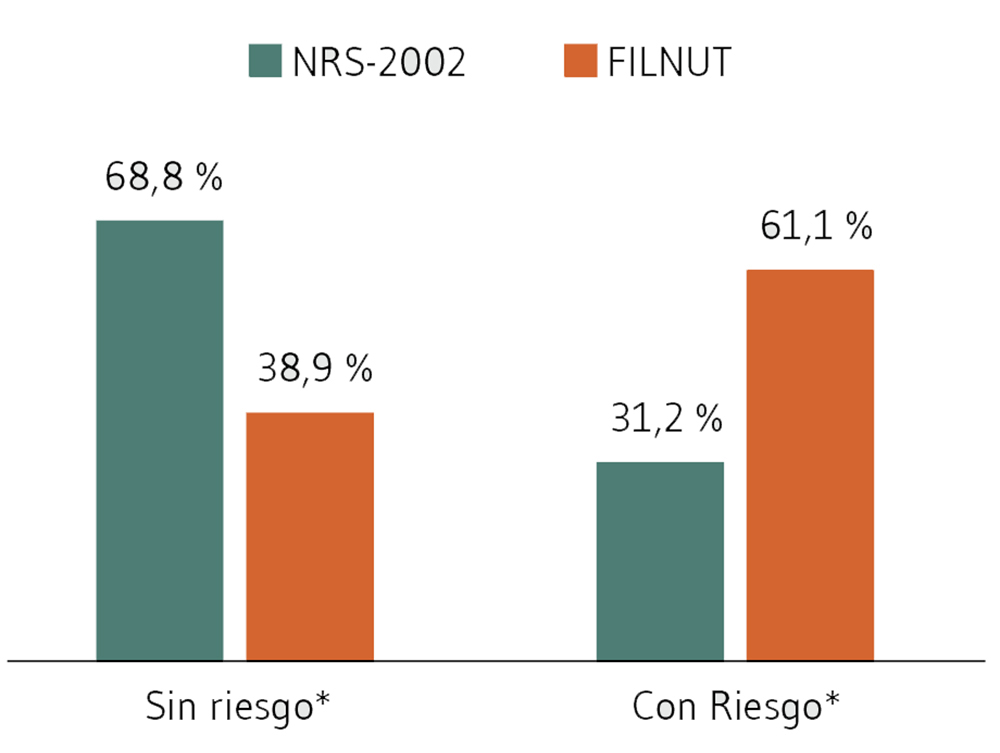
*p<0,0001.
Figura 1. Prevalencia de pacientes con riesgo nutricional y de pacientes sin riesgo nutricional según los métodos de cribado NRS-2002 y FILNUT
Tabla 4. Valoración diagnóstica del método de cribado FILNUT, comparado con NRS-2002
| Método FILNUT | |
|---|---|
| Sensibilidad % (IC) | 92,8 (83,9 - 97,6) |
| Especificidad % (IC) | 53,3 (45,0 - 61,4) |
| VPP % (IC) | 47,2 (42,6 - 51,7) |
| VPN % (IC) | 94,2 (87,4 - 97,5) |
| RVP % (IC) | 1,9 (1,7 - 2,4) |
| RVN % (IC) | 0,1 (0,06 - 0,3) |
| AUC (IC) | 0,999 (0,996 - 0,100) |
| Kappa (IC) | 0,37 (0,27 - 0,46) |
VPP: Valor predictivo positivo; VPN: Valor predictivo negativo; RVP: Razón de verosimilitud positiva; RVN: Razón de verosimilitud negativa, AUC: Área bajo curva. Los datos se expresan acompañados del Intervalo de Confianza (IC) 95%.
Mediante la curva ROC, se comprobó que ambos test de cribado fueron válidos para identificar pacientes en riesgo nutricional: FILNUT AUC=0,999 (IC95%: 0,963-0,100); NRS-2002 AUC=0,708 (IC95%: 0,643-0,767) (Figura 2).
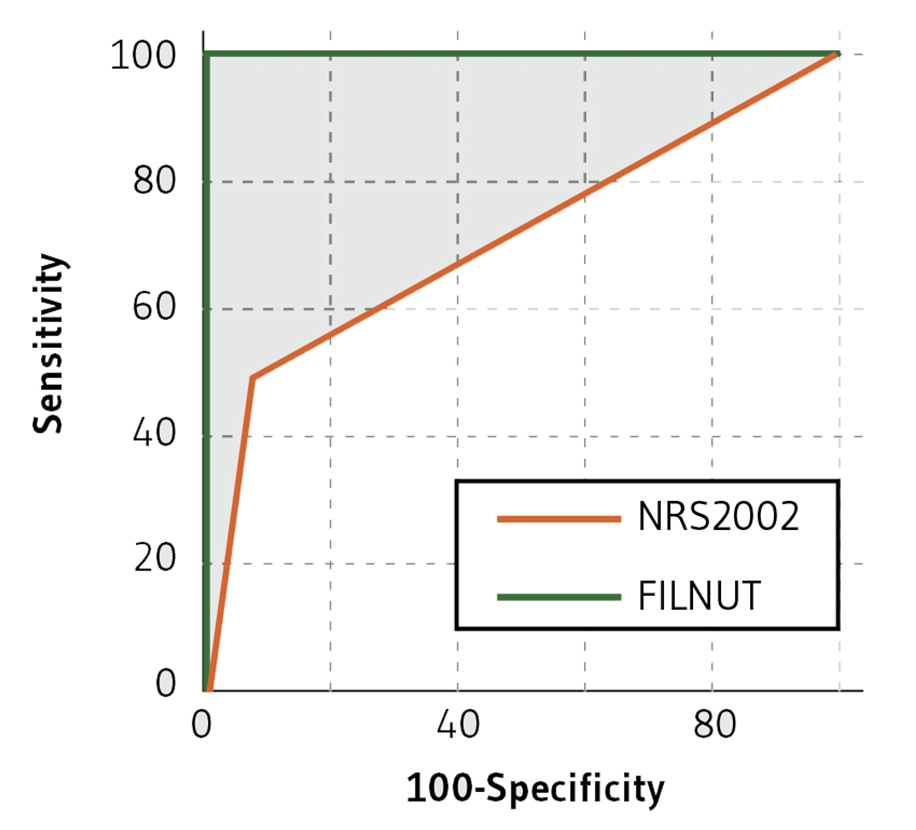
*p<0,0001.
Figura 2. Comparación de Curvas ROC de los métodos de cribado NRS-2002 y FILNUT para predecir riesgo nutricional
La herramienta NRS-2002, recomendada por ESPEN y sugerida en la actualización 2016 de las Guías ASPEN18, arrojó menor prevalencia de pacientes positivos versus el método FILNUT. El método FILNUT con una alta sensibilidad, deja un gran número de falso positivos probablemente por la utilización de parámetros analíticos. Al comparar ambas herramientas de cribado nutricional, encontramos que la concordancia entre ambas es aceptable y ambos métodos son validos para identificar pacientes en riesgo.
FILNUT descartó apropiadamente a aquellos pacientes sin riesgo, pero los valores de RV positivo obtenidos y el VPP indican que podría ser necesario continuar con el proceso INFORNUT® para lograr mejorar la especificidad, siendo ésta una limitación del estudio.
Dado que el gold standard para identificar un paciente en riesgo nutricional no existe, el método elegido debe ser evaluado en sus cualidades y desempeño para identificar a los pacientes correctamente y éste fue uno de los objetivos del presente trabajo.
El método NRS-2002 requiere, en su primera fase, que los pacientes sean pesados y tallados para obtener el IMC y conocer la pérdida de peso, lo que puede resultar erróneo en aquellos que presenten edemas o ascitis, conduciendo a subestimaciones o sobreestimaciones al valorar el estado nutricional. Otra limitación es la concordancia entre operadores, que fue descrita por Hernando y Cols.21, donde comprueba la fiabilidad de la herramienta y valoración de cada paciente por su enfermera y un experto en nutrición, con un índice Kappa que osciló entre 0,41-0,52 mostrando un acuerdo moderado entre operadores, lo cual resulta insuficiente para los pacientes en riesgo y demuestra la necesidad de un alto grado de entrenamiento para su uso habitual. Villalobos Gámez y Cols.2, en el estudio llevado a cabo para la validación de la fase de filtro FILNUT, describió una sensibilidad del 92,3%, especificidad del 91,2% y un valor predictivo positivo del 94,1% para este método de cribado. El mismo autor informa una prevalencia de riesgo nutricional con FILNUT del 60%, coincidiendo con nuestros datos. En su trabajo comparó 6 métodos de detección precoz de desnutrición versus el gold standard, basado sobre recomendaciones de SENPE y la concordancia encontrada entre INFORNUT® y NRS-2002 fue pobre (κ=0,158).
La mayoría de los trabajos7 8 9 10-11 evalúan sensibilidad y especificidad de las herramientas de cribado de riesgo nutricional con la EGS como metodología de referencia, no habiendo sido las herramientas de cribado diseñadas para valorar estado nutricional. Los métodos de cribado nutricional identifican características asociadas a riesgo nutricional al ingreso hospitalario de los pacientes, a fin de remitirlos a una valoración nutricional más específica y completa como la EGS. El autor de la EGS22 describe la técnica como una herramienta para evaluar el estado nutricional, la cual orienta mediante la interpretación integrada de la historia reciente de cambios en el peso habitual, un interrogatorio estructurado sobre cambios en la ingesta, síntomas gastrointestinales y capacidad funcional, conjuntamente con un examen físico para clasificar al paciente entre las tres categorías, A: bien nutrido, B: sospecha de desnutrición o moderadamente desnutrido y C: severamente desnutrido. Por lo tanto, la EGS sería el siguiente paso en el proceso de cuidado nutricional tras ser detectado un paciente en riesgo por la herramienta de cribado empleada.
El método FILNUT incorpora el uso de prealbúmina como componente. La prealbúmina tiene una vida media de 2 días y por ello es más sensible a cambios de ingesta y/o enfermedad y, al igual que la albúmina, es un reactante negativo de fase aguda que frente a la respuesta inflamatoria sistémica disminuye su producción hepática y concentración sérica. Este último punto ha generado una aplicabilidad limitada como indicador nutricional porque se reconoce que las concentraciones en suero están, probablemente, más afectadas por estados inflamatorios que por la ingesta de nutrientes. Precisamente, se cree que pueden tener mayor utilidad como indicador indirecto de respuesta inflamatoria. Sin embargo, actualmente se ha puesto mayor atención a la inflamación aguda y crónica como factores etiológicos en la patogénesis de la desnutrición. Un Comité de Orientación Internacional convocado por ASPEN y ESPEN19 recomienda la clasificación de la desnutrición según la presencia o ausencia de inflamación e incluyen la inanición crónica sin inflamación, la desnutrición asociada a enfermedad crónica y la enfermedad aguda cuando la inflamación es aguda y de grado severo.
Entendemos que un paciente con comorbilidades ya es de por sí complejo y la desnutrición puede añadir aún más complejidad; y dado el bajo costo de la mayoría de las intervenciones nutricionales versus los costos económicos relacionados a complicaciones secundarias a desnutrición, como la prolongación de estancias hospitalarias, reingresos e incremento de morbimortalidad, se debería adoptar un sistema de cribado de riesgo nutricional apropiado, rápido y eficaz que contribuya al diagnóstico precoz y prevención de la desnutrición hospitalaria.
De allí la importancia de una herramienta que incorpore la noción actual sobre la función de la respuesta inflamatoria en la incidencia y progresión de la desnutrición, considerando a la respuesta inflamatoria como un factor que incrementa el riesgo de desnutrición hospitalaria y dificulta la respuesta a la intervención nutricional23-24.
La ventaja del método FILNUT es que incorpora el uso de prealbúmina como componente, cuyos bajos valores deberían considerarse como potencial riesgo nutricional. Es una herramienta que asocia la noción actual sobre la función de la respuesta inflamatoria en la incidencia y progresión de la desnutrición, considerando a la respuesta inflamatoria como un factor que incrementa el riesgo de desnutrición hospitalaria y dificulta la respuesta a la intervención nutricional.
Además, con escaso factor tiempo y costos directos, forma parte de la historia clínica del paciente, ejerciendo una función sensibilizadora e integradora del personal sanitario.
CONCLUSIONES
El método FILNUT es una herramienta de cribado válida que reveló mayor prevalencia de riesgo nutricional y con alta sensibilidad descartó apropiadamente a aquellos pacientes sin riesgo. Consideramos que, en futuros trabajos, podría finalizarse el proceso INFORNUT®, a fin de mejorar la especificidad del método de cribado. El método FILNUT evaluado, cumple con las recomendaciones del Council of Europe sobre los sistemas de cribado de riesgo nutricional. Por otra parte, su escaso factor tiempo y costos directos en su realización, lo avalan como herramienta eficiente. La simplicidad y facilidad requerida para su realización contrastan con el método NRS-2002 que requiere de personal capacitado.














