Introducción
El Fenómeno de Raynaud está considerado como una isquemia digital transitoria que produce una serie de cambios intermitentes de la coloración cutánea distal como palidez y / o cianosis y que está seguida de una coloración rojiza1.
El Fenómeno de Raynaud (FR) se clasifica en dos grupos; FR primario o enfermedad de Raynaud, que representa el 85% de los casos2 y que aparece debido a una respuesta directa a estímulos externos3 y FR secundario o síndrome de Raynaud que parece debido a la existencia de una enfermedad o patología subyacente2.
La prevalencia del Fenómeno de Raynaud se cifra en un 3-5% de la población, afectando con mayor frecuencia a mujeres jóvenes4, en ocasiones la prevalencia puede llegar a ser del 20,6% en mujeres y del 3 al 17,5% en hombres3. En el caso del hombre se asocia con tabaco y síndrome vibración brazo- mano mientras que en la mujer se asocia con historia familiar, estrógenos y estrés3.
Entre los principales factores desencadenantes del FR se encuentran: frío, que algunos autores lo consideran como una respuesta exagerada al mismo1, estrés, humedad e incluso derivado de esfuerzos físicos prolongados5.
Clínicamente se caracteriza por presentar tres fases bien definidas; una fase inicial isquémica, fundamental para el diagnóstico, ocasionada por una vasoconstricción dependiente de catecolaminas sin evidencia de disfunción endotelial y caracterizada por una coloración pálida de las extremidades afectas, una segunda fase de cianosis caracterizada por la coloración azulada y finalmente una fase de hiperemia reactiva. En ocasiones estas fases suelen acompañarse de cuadros de dolor intenso con parestesias y disestesias4.
De forma general se considera que el FR es un cuadro episódico, con una duración limitada, entre 10-15 minutos u horas, reversible y que raramente causa daños importantes6.
El diagnóstico es fundamentalmente clínico siendo necesario la presencia de la fase isquémica y al menos una de las dos siguientes fases1. Las pruebas de provocación no son necesarias para confirmar su presencia pero la duración de la fase de recuperación post-exposición puede ayudar a diferenciarlo del FR secundario1,3,4.
La práctica del buceo en cualquiera de sus modalidades ya sea deportiva, comercial o militar, en apnea o con el uso de equipos respiratorios supone la exposición del sujeto a un medio ambiente extraño que someterá al buceador a una situación de hipotermia, a un aumento de la humedad, a un esfuerzo físico prolongado que en ocasiones puede ser intenso y finalmente a un aumento de las situaciones de estrés o ansiedad. Además de lo anterior entre las patologías derivadas de la práctica del buceo destaca la enfermedad descompresiva que entre sus múltiples manifestaciones destacan el cambio de coloración de la piel, dolores músculo esqueléticos y en casos más graves afectaciones neurológicas con cuadros de parestesias y disestesias.
Caso clínico
Presentamos el caso clínico de un aspirante a buceador profesional, 24 años, sano (Tabla 1), deportista habitual, sin alergias o enfermedades conocidas, con antecedentes paternos de HTA en tratamiento, que según refiere hace dos años experimentó durante un viaje en moto una exposición importante al frío que le ocasionó la aparición de eritema pernio de localización difusa, proceso que según refiere se le repite desde entonces todos los años.
Durante el desarrollo del curso de buceo y después de realizar una actividad física de mediana intensidad, carrera continua de 1 hora, realiza ejercicio de natación en superficie utilizando traje de buceo húmedo de 3 mm consistente en arrastre de un compañero, Tª del mar de unos 15º C y Tª ambiente de unos 16º C, una vez finalizada la actividad experimenta de forma súbita una contractura muscular en la parte posterior de su pierna derecha, ante esta situación no acaba el ejercicio, presentado a la salida del agua pérdida de fuerza en ambas extremidades inferiores con hormigueo difuso.
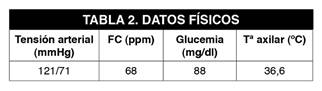
Tras 30 minutos en superficie y después de una ducha con agua caliente remiten las molestias, pero se mantiene la palidez de las extremidades superiores e inferiores y decide acudir a los servicios sanitarios donde es atendido, presentado los siguientes parámetros (Tabla 2). Tras el interrogatorio el paciente no refiere haber padecido frío en ningún momento de su actividad, presentado buen estado general y palidez en ambas manos.
Durante la exploración física se descartó la presencia de lesiones debidas a vasculopatías en dedos de manos y pies, así como la presencia de anormalidades ungüeales.
El estudio cardiológico descartó la presencia de soplos cardiacos siendo el ECG fue normal y sin alteraciones del ritmo cardiaco.
La conjunción de los antecedentes previos de respuesta de exposición al frío y sus consecuencias, así como la evolución de la coloración de las extremidades tras el ejercicio acuático pasando por una fase inicial de palidez de muy lenta recuperación y el posterior enrojecimiento de las mismas hizo sospechar la presencia de un cuadro compatible con intolerancia al frío.
Ante lo dudoso del cuadro clínico se practicó la prueba de intolerancia al frío que permitió observar los cambios de coloración de la piel y una vez concluida dicha prueba se observó como la vuelta a la normalidad ocurrió en un tiempo inferior a 15 minutos lo que permitía, entre otros factores, descartar la presencia de FR secundario3.
Discusión
El agua a diferencia del medio aéreo presenta una alta conductividad térmica y un alto calor específico, unas 25 veces superior al aire, estos factores determinan que el agua sea considerada como un medio hipotérmico para el ser humano7.
Un sujeto mientras realiza una inmersión experimentará una pérdida de calor motivada por diversos procesos como son conducción, convección, evaporación y las motivadas por la diuresis de inmersión. Las pérdidas por conducción y convección suponen un 50% de las pérdidas totales a diferencia de la exposición al medio aéreo donde estas pérdidas no superan el 15% del total8. Las pérdidas por evaporación pueden ser de dos tipos; sensibles que serían las ocasionadas por la sudoración y las insensibles que acontecen en el aparato respiratorio y son debidas al calentamiento de la mezcla respiratoria que emplea el buceador9. Finalmente destacamos la diuresis de inmersión, proceso fisiológico inherente a toda inmersión y que, debido, entre otros factores, a la inhibición de la hormona antidiurética y al acúmulo central de sangre por la vasoconstricción periférica, estimulará la producción de diuresis y por tanto una pérdida de calor corporal.
Por tanto la pérdida de calor que experimenta un buceador estará condicionada por la temperatura del agua, la duración de la exposición, el tipo de traje empleado y por una serie de factores individuales como son el estado de salud del sujeto, estado nutricional o incluso su nivel de aclimatación o adaptación10.
Desde el punto de vista psicológico se considera que el buceo se desarrolla en un medio en el que la mayoría de los factores que pueden influir sobre la conducta del sujeto presentan un efecto inhibidor o negativo, estas se clasifican en; a) factores estructurales, que limitan la actividad física, b) factores medioambientales como presión, temperatura, condiciones del mar, visibilidad, c) factores fisiológicos derivados tanto de las mezclas gaseosas empleadas como de sus efectos sobre el organismo y d) factores personales como nivel de ansiedad y estimulación del sujeto11.
Los efectos estresantes del buceo y su repercusión sobre el ser humano han estado recogidos por diversos autores. Entre otras consecuencias, Coetzee12 establece que todas las experiencias novedosas inducen en el ser humano respuestas de estrés y el buceo puede provocar un comportamiento inadecuado caracterizado por respuestas de ansiedad y pánico pudiendo afectar tanto a buceadores novatos como a veteranos. Zarezadeh13 observa una elevación de los niveles de cortisol tras inmersiones a diversas profundidades siendo estos niveles más elevados cuanto mayor era la profundidad de la inmersión. Pourhassemi14 observa que el buceo como estimulante del estrés no solo aumenta el cortisol tras las inmersiones sino que estos niveles afectarán a la función cognitiva del buceador produciendo una mayor fatiga mental, una reducción de la atención mantenida y un incremento del tiempo de respuesta. Todo lo anterior determina que tras una inmersión no sea recomendable encomendar a los buceadores tareas que requieran una elevada atención.
Entre las patologías derivadas del buceo, la más conocida y de mayor repercusión es la enfermedad descompresiva que consiste en la aparición de burbujas de gas inerte tras una descompresión inadecuada. Su gravedad dependerá de varios factores y entre ellos destaca la localización de las burbujas, de tal forma que una distribución local producirá la conocida como enfermedad descompresiva leve o tipo I ocasionada por la presencia de microburbujas extravasculares que provocan fenómenos compresivos o irritativos locales, mientras que la distribución sistémica provocará la denominada enfermedad descompresiva tipo II o grave.
La ED leve se caracteriza por una afectación músculo esquelética o dérmica cuya clínica variará desde prurito hasta la presencia de rash o erupción cutánea de localización predominantemente en tronco, hombros, espalda, muslos y porción superior del abdomen15. En ocasiones las manchas cutáneas pueden ser de tipo escarlatiniforme o incluso presentar una coloración violácea, estos cuadros se explican por la presencia de burbujas de gas inerte en capas superficiales de la dermis16. El dolor muscular localizado en extremidades aparece en segundo lugar tras las lesiones cutáneas17.
Las formas graves de enfermedad descompresiva presentarán una sintomatología sistémica de características más amplia y grave, siendo lo más frecuente la afectación neurológica y en ella destacan, y según las fuentes consultadas, las parálisis y paresias de miembros inferiores16, mientras que Hass habla de entumecimiento y parestesias irregulares18.
El factor común a ambos tipos es la rapidez de aparición ya que en la inmensa mayoría pueden aparecer dentro de la primera hora tras la inmersión16,17,19.
El diagnóstico diferencial se debe realizar con aquellas patologías que remeden la sintomatología de la enfermedad descompresiva; apendicitis, rotura de bazo, hemorragia subaracnoidea, lesiones músculo esqueléticas, edema pulmonar por inmersión o dermatitis alérgica17,19.
Diagnóstico Diferencial
Ante la aparición del cuadro clínico descrito anteriormente y su presencia durante un curso de buceo, se podría pensar inicialmente en que su sintomatología clínica fuese compatible con una enfermedad descompresiva. Este supuesto se descartó rápidamente ya que el sujeto realizó su actividad en superficie, sin el empleo de aire comprimido y sin estancias bajo presión en ningún momento, estos factores descartan la disolución de gas inerte, la formación de burbujas y por tanto el origen descompresivo de sus lesiones.
El proceso de contractura muscular en miembros inferiores podría ser compatible con una sobrecarga muscular debida tanto al ejercicio físico previo, carrera continua una hora, como a la actividad de la natación y carga del compañero, aunque tampoco se puede descartar que su origen sea debido al frío y al estrés originado por la actividad acuática.
Sin embargo, lo que hizo pensar en un FR como origen del cuadro clínico fueron entre otros factores; los antecedentes personales, la exposición a un medio no solo hipotérmico, sino estresante y con alta demanda de actividad física, los resultados de la anamnesis y de la exploración física, la evolución del cuadro clínico y finalmente el resultado de la prueba de exposición al frío.
Una vez confirmado el cuadro clínico el alumno fue dado de baja del citado curso al mismo tiempo se le recomendó no realizar actividades acuáticas o que supusiesen situaciones de estrés elevado.
Conclusiones
La práctica del buceo somete al buceador a un medio ambiente extraño en el que las patologías que pueden aparecer no son solo las derivadas de unos procedimientos descompresivos adecuados o no, sino que otros factores como pueden ser estrés, frío, ejercicio físico intenso o una falta de adaptación al medio pueden predisponer al sujeto a situaciones clínicas que lo hacen inadecuado para su práctica.