INTRODUCCIÓN
El puntaje NUTRIC fue desarrollado específicamente para valorar el riesgo nutricional (RN) en enfermos críticos, contemplando dentro de sus variables finales a la interleucina-6 (IL-6) como biomarcador inflamatorio. En los pacientes considerados de RN alto por NUTRIC (≥ 6 puntos), el mayor aporte de calorías y proteínas se asoció a una diminución de la mortalidad, mientras que en los de RN bajo no se observó dicha asociación (1).
El puntaje NUTRIC ha sido validado y utilizado por investigadores independientes en diferentes poblaciones, principalmente la variante modificada, que omite la IL-6 (NUTRICm) (2, 3). Sin embargo, dicha variante establece el RN alto con un punto de corte diferente, es decir, ≥ 5 puntos (4).
Por su accesibilidad, se han estudiado dos variantes con proteína C reactiva (PCR) en lugar de IL-6 como biomarcador inflamatorio (5, 6). La primera variante (NUTRICpcr1) propone un punto de corte dicotómico de la PCR de 10 mg/dl, mientras que la segunda variante (NUTRICpcr2) estratifica la PCR en terciles para realizar el análisis (< 68, 68-167 y ≥ 167 mg/dl). Ambas variantes del NUTRICpcr mostraron resultados similares en comparación con el NUTRICm. Sin embargo, la observación de Olivera y cols. de un mayor porcentaje de pacientes clasificados de RN alto por el NUTRICpcr2 en comparación con el NUTRICm (34 % vs. 28 %) es inversa a la comunicada en el estudio del NUTRICpcr1 (25 % y 34 %, respectivamente) a pesar de utilizar el mismo punto de corte (≥ 6 puntos) (5, 6). Estas discrepancias en la valoración del RN alto podrían implicar conductas terapéuticas nutricionales diferentes según la variante utilizada. Por otra parte, si bien la Sociedad Americana de Nutrición Parenteral y Enteral/Sociedad de Medicina de Cuidados Críticos (ASPEN/SCCM) sugirió en su guía del año 2016 la utilización de puntajes para determinar el RN en todos los pacientes al ingreso a la Unidad de Cuidados Intensivos (UCI), en su reciente actualización del año 2021 optaron por no mantener la orientación de las diferentes estrategias nutricionales tempranas basadas en el RN debido a la ausencia de evidencia concluyente (7, 8).
El siguiente estudio tiene como objetivo comparar la valoración del RN alto entre las variantes del puntaje NUTRIC con o sin biomarcador inflamatorio en pacientes críticos ventilados.
MATERIAL Y MÉTODOS
Este trabajo observacional es un análisis de una cohorte prospectiva de pacientes ventilados en el periodo comprendido entre el 01-09-2015 y el 01-02-2020, de una UCI polivalente de tercer nivel con 14 camas operativas y capacidad docente, perteneciente al Hospital Escuela “Eva Perón”.
Se incluyeron pacientes mayores de 18 años, ventilados mecánicamente dentro de las 48 horas del ingreso y que permanecieron internados como mínimo tres días en la UCI. Fueron excluidos del estudio aquellos con datos incompletos.
Se registraron al ingreso los datos demográficos, clínicos y bioquímicos, así como también puntajes de severidad (APACHE II) y disfunción orgánica (SOFA). Las variantes del puntaje NUTRIC se construyeron con las siguientes variables obtenidas dentro de las primeras 24 horas: edad, APACHE II, SOFA, comorbilidades, días en el hospital previos al ingreso a la UCI y PCR. NUTRICm: sin biomarcador inflamatorio (4). NUTRICpcr1: con PCR dicotómica con 10 mg/dl como punto de corte; y NUTRICpcr2: con PCR en terciles < 68, 68-167, y ≥ 167 mg/dl (5, 6). Se consideró RN alto si NUTRICm ≥ 5 o NUTRICpcr1-2 ≥ 6, y RN bajo si ≤ 4 y 5 puntos respectivamente (Anexo 1). Se registraron días de estancia y de ventilación mecánica (VM) y la mortalidad en la UCI. Dada la naturaleza observacional de este estudio, el manejo clínico de los pacientes, incluidas las prácticas nutricionales, fue determinado por el equipo tratante en base a los protocolos clínicos operativos en la UCI y no se registraron las calorías y proteínas aportadas por el soporte nutricional. Este estudio fue aprobado por el Comité de Docencia e Investigación del Hospital Escuela “Eva Perón”.
ANÁLISIS ESTADÍSTICO
Las variables continuas se resumen con la media y el desvío estándar (DE) o mediana y rango intercuartílico (RIQ) según se cumpla o no el supuesto de normalidad. Las variables categóricas se miden en frecuencias y porcentajes. Para analizar las variables respecto al riesgo nutricional, se utilizaron, para las categóricas, el test de Chi-cuadrado o test de Fisher, y para las continuas, el test t de Student y el test de Wilcoxon, según corresponda. Para analizar el supuesto de normalidad se aplicó el test de Shapiro-Wilk.
Para determinar la capacidad de predecir mortalidad en la UCI de los tres puntajes se ajustó un modelo de regresión logística univariado utilizando a cada uno de los indicadores por separado y se estimó el área bajo la curva ROC (AUC). La comparación de las AUC entre NUTRICm, NUTRICpcr1 y NUTRICpcr2 se realizó con la prueba no paramétrica de DeLong. El acuerdo entre las variantes se identificó mediante la prueba de Kappa y se utilizó el test de Chi-cuadrado para comparar las proporciones de pacientes clasificados como RN alto según NUTRICm, NUTRICpcr1 y NUTRICpcr2. En todos los test el nivel de significación empleado fue de 0,05. Para el procesamiento de los datos se utilizó el software R.
RESULTADOS
En el periodo de estudio ingresaron 603 pacientes en la UCI con necesidad de VM, de los cuales 550 fueron analizados (Fig. 1). La mediana (RIQ) de edad fue de 44 (28-58) años y el 72 % fueron varones. La patología de ingreso más frecuente fue el trauma (38,2 %), seguida de la infecciosa (27 %). La mediana (RIQ) de la escala APACHE II fue de 17 (12-22) puntos y de la PCR, de 8,3 (1,6-18,4) mg/dl. Los antecedentes más frecuentes fueron enfermedades respiratorias (enfermedad pulmonar obstructiva crónica [EPOC]/asma) y diabetes, con un 17,1 % y 16,9 %, respectivamente. La mediana (RIQ) del puntaje NUTRICm, NUTRICpcr1 y NUTRICpcr2 fue 3 (1-4), 3 (2-5) y 3 (1-4), respectivamente. La mortalidad en UCI fue del 32,5 % (179 de 550).
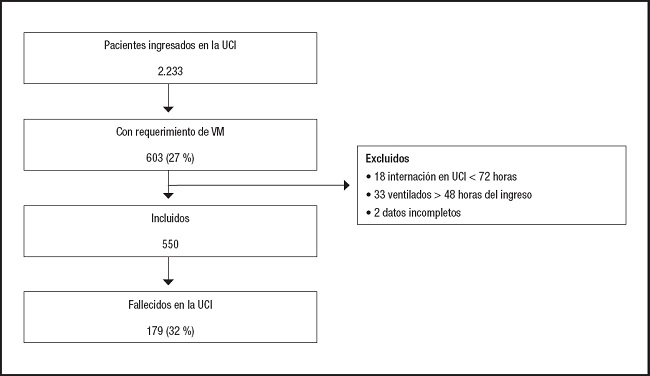
Figura 1. Gráfico de flujo de los pacientes analizados (UCI: Unidad de Cuidados Intensivos; VM: ventilacion mecánica).
En la tabla I se comparan las características clínicas en función de la clasificación de RN alto o bajo, según cada variante del puntaje. En la figura 2 se observan las curvas ROC para discriminar la mortalidad en UCI de las tres variantes del puntaje NUTRIC. Se destaca que el área bajo la curva es similar en los tres casos y no muestra diferencias significativas entre ellas (NUTRICm vs. NUTRICpcr1, p 0.344; NUTRICm vs. NUTRICpcr2, p 0.1135). Las medidas de eficiencia de cada variante estudiada con sus respectivos puntos de corte óptimos se observan en la tabla II.
Tabla I. Distribución de las variables estudiadas según el alto o bajo riesgo nutricional de las variantes de la escala NUTRIC.
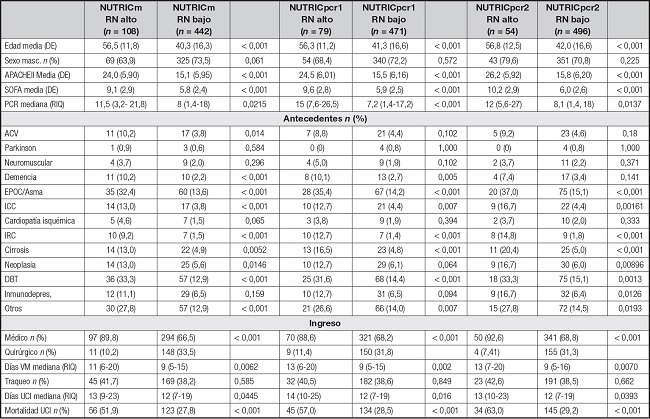
APACHE II: Acute Physiology and Chronic Health Evaluation II; AVM: asistencia ventilatoria mecánica; NUTRIC: Nutrition Risk in the Critically Ill; NUTRICm: Nutrition Risk in the Critically Ill modificado; NUTRICpcr: Nutrition Risk in the Critically Ill-PCR; RI: rango intercuartílico; RN: riesgo nutricional; SOFA: Sepsis Related Organ Failure Assessment; PCR: proteína C reactiva; ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica; ICC: insuficiencia cardiaca congestiva; IRC: insuficiencia renal crónica; DBT: diabetes; Inmunodepr: inmunodepresión; Traqueo: traqueostomía; UCI: Unidad de Cuidados Intensivos.
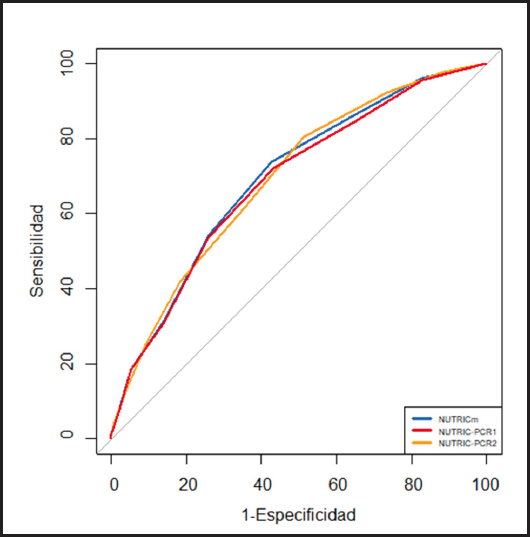
Figura 2. Curva ROC para predecir mortalidad en la Unidad de Cuidados Intensivos (UCI) según las tres variantes del puntaje NUTRIC.
Tabla II. Medidas de eficiencia de las variantes de la escala NUTRIC para predecir mortalidad.
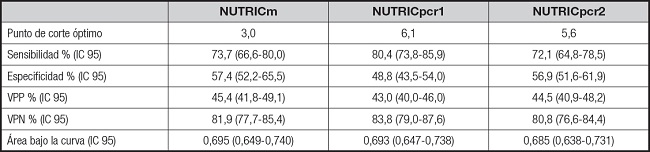
VPP: valor predictivo positivo; VPN: valor predictivo negativo.
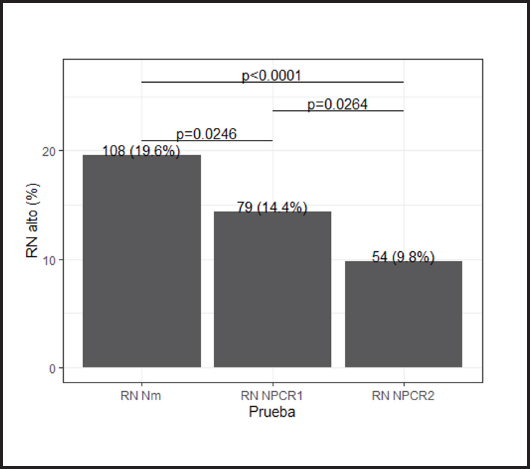
Existe una concordancia excelente (Kappa = 0,81) entre la variante NUTRICm y el NUTRICpcr1, con una coincidencia en la clasificación del 94,5 %. La concordancia entre el NUTRICm y el NUTRICpcr2 fue levemente menor (Kappa = 0,60), con una coincidencia del 90,0 %. La frecuencia del RN alto entre las variantes del NUTRIC se observa en la figura 3. La variante NUTRICm clasificó como de RN alto un 50 % más de pacientes en comparación con el NUTRICpcr2 (108 vs. 54, p < 0,0001). Dentro de los 54 pacientes discordantes, que fueron clasificados como RN alto por NUTRICm y bajo por NUTRICpcr2, fallecieron 22 (41 %).
DISCUSIÓN
El hallazgo más relevante en nuestro estudio de pacientes críticos ventilados es que las tres variantes estudiadas del puntaje NUTRIC difieren en la clasificación del RN alto.
Nuestra cohorte se encuentra dentro de las de mayor número de pacientes en relación con estudios en poblaciones mixtas (clínicas-quirúrgicas) que utilizaron las variantes en cuestión. La mortalidad hallada es menor a la de Oliviera y cols., quienes comunican un 39 % de mortalidad a 28 días (n: 130, APACHE II: 6 puntos, VM: 60 %) y al 53 % de mortalidad en la UCI (n: 368, APACHE II: 20,7 puntos, VM: 100 %) comunicado por nuestro estudio previo, si bien el promedio de edad de ambos estudios es mayor (5,6). Por otra parte, la mortalidad difiere en el caso de poblaciones seleccionadas. En el estudio de Zhang y cols. (9), de 140 pacientes neurocríticos (edad promedio: 55,5 años, VM: 31 %), la mortalidad es menor (25 %). En el caso de Jeong y cols. (10), en 482 pacientes sépticos (66 años, APACHE II: 21 puntos, VM: 60 %), es similar (32 %) y es mayor (44 %) en el análisis retrospectivo de Mayr y cols. (11) de 114 pacientes cirróticos críticos con edad y severidad similar (61 años y APACHE: 22 puntos). Sin embargo, todos estos estudios comparan el NUTRIC con IL-6 como biomarcador con la variante del NUTRICm.
Es importante remarcar que los pacientes clasificados como de RN alto tanto por NUTRICm como por NUTRICpcr1 y NUTRICpcr2 tuvieron mayor edad, severidad inicial, disfunción orgánica y biomarcadores inflamatorios, así como también estancias en la UCI más prolongadas, más días de VM y mayor mortalidad que aquellos considerados de RN bajo. Estos hallazgos son similares a los comunicados por Oliveira y cols. con relación al NUTRICm y NUTRICpcr2 (6). La mayor mortalidad en el RN alto también fue demostrada en pacientes críticos ventilados tanto para NUTRICm como para NUTRICpcr1 (5). Joung y cols. y Mayr y cols. demostraron el mismo comportamiento de estos aspectos con respecto a la comparación del NUTRIC y NUTRICm (10,11).
En nuestra cohorte, la capacidad de predecir la mortalidad en la UCI no mostró diferencias significativas entre las tres variantes estudiadas. En este sentido, nuestro estudio previo halló resultados similares, aunque con una capacidad de discriminación del NUTRICpcr1 levemente superior al NUTRICm (AUC 0,679, IC: 0,624-0,733; y 0,671, IC: 0,617-0,726, respectivamente) (5). Por su parte, Jeong y cols., en pacientes con sepsis, informaron un AUC de 0,762 (IC 95 %: 0,718-0,806) para el NUTRIC y de 0,757 (IC 95 %: 0,713-0,801) para la variante NUTRICm para discriminar la mortalidad a los 28 días (10). En el estudio de Mayr y cols. de los pacientes con enfermedad hepática avanzada, el AUC para el valor pronóstico del NUTRIC fue de 0,806 y para la puntuación NUTRICm, de 0,788 (11).
A su vez, la concordancia hallada entre el NUTRICm y NUTRICpcr1 es excelente y levemente inferior en el caso del NUTRICm y NUTRICpcr2. Olivera y cols. también hallaron una excelente concordancia entre NUTRICm y NUTRICpcr2 (n = 90; Kappa = 0,88, p < 0,001) (6).
Es de destacar que nuestros datos demuestran una mayor prevalencia de pacientes clasificados como RN alto con aquella variante del puntaje que prescinde del biomarcador inflamatorio (NUTRICm) con diferencias significativas en comparación con aquellas variantes que lo utilizan (NUTRICpcr1 y NUTRICpcr2). Este comportamiento se ha comunicado también entre la variante modificada y el puntaje original, que utiliza IL-6 como biomarcador inflamatorio, ya sea en poblaciones mixtas, como en el estudio de Eslamian y cols. (12) (RN alto por NUTRICm [54 %] y NUTRIC [47 %]), como en seleccionadas (Mayr y cols., Zhang y cols. y Jeong y cols. hallaron RN alto por NUTRICm y NUTRIC en el 75 % y 65 %, 28.6 % y 15,7 % y 65,56 % y 52,90 %, respectivamente) (9-11).
Este hecho parece estar más en relación con la disminución arbitraria del punto de corte en la clasificación del RN alto por parte de la variante modificada (NUTRICm) que con una característica intrínseca del biomarcador inflamatorio, ya sea IL-6 o PCR (NUTRIC, NUTRICpcr). Es decir, que la variante del NUTRICm, al modificar el punto de corte a 5 puntos, logra una mayor sensibilidad a expensas de una menor especificidad en la determinación del RN alto.
Partiendo de que el resultado contra el cual se dirimió el punto de corte en la mayoría de los estudios fue la mortalidad, los puntos de corte óptimos hallados en nuestra cohorte para las variantes con biomarcadores fueron muy similares a los sugeridos por Heyland y cols. (1), y en el caso del NUTRICm, más bajo que el validado por Raham y cols. (4). Sin embargo, en el estudio de Mayr y cols. (11), la mayor sensibilidad y especificidad combinadas se encontraron con un valor de corte de ≥ 7 puntos tanto para el NUTRIC como para el NUTRICm. Por su parte, Jeong y cols. (10) determinaron que el mejor valor de corte para el NUTRICm fue 6 puntos, con una sensibilidad del 75 % y una especificidad del 65 %. De Vries y cols. (13) hallaron la mejor capacidad de discriminación con un punto de corte NUTRICm > 4 puntos para la mortalidad a los 28 días en 475 pacientes con VM, el cual es cercano al de 3,2 puntos para el NUTRICm y 3,6 puntos para el NUTRICpcr1 hallado en una población de ventilados (5). En este sentido, los niveles de puntos de corte apropiados podrían variar según varíe la gravedad de la enfermedad en términos de APACHE II, SOFA y mortalidad, por lo que se requieren más investigaciones para definir los mejores puntos de corte para NUTRIC y sus variantes en diferentes poblaciones.
Olivera y cols. (6) utilizaron una categorización distinta de la PCR dentro del NUTRICpcr2, estratificándola en terciles para realizar el análisis (< 68 = 0 puntos, 68-167 = 1 y ≥ 167 mg/dl = 2 puntos), dado que los valores de PCR en su estudio oscilaron entre 3,5 y 402,7 mg/dl (o expresados en otra unidad de uso frecuente, 35 y 4.027 mg/l, respectivamente), modificando el puntaje de la escala para extenderlo de 0 a 11 puntos, pero conservando el punto de corte entre RN alto y bajo en 6 puntos. No obstante, los valores de PCR promedio en dicha cohorte de 112,3 mg/dl (1.123 mg/l) exceden ampliamente a los de nuestro estudio y lo comunicado en la literatura. Zhang y cols. (14), en su metaanálisis, describen tres estudios que expresan el valor de corte óptimo de la PCR para predecir mortalidad en UCI, los cuales tienen un rango de 100 mg/l a 152 mg/l, es decir, 10-15,2 mg/dl, cercano al punto de corte de 10 mg/dl usado por la variante del NUTRICpcr1. Por otra parte, y destacando que en nuestra cohorte solo un paciente cambió en el puntaje entre el NUTRICm y el NUTRICpcr2 por el hecho de tener una PCR de 72 mg/dl, este último se comportó como un NUTRICm con un punto de corte de 6 puntos, es decir, con menor sensibilidad para clasificar el RN alto.
Si tomamos en cuenta las implicancias prácticas de nuestro estudio, es evidente que los pacientes con RN alto por NUTRIC o sus variantes tienen un mayor riesgo de mortalidad y de duración prolongada de la estancia hospitalaria. Sin embargo, en vistas de la ausencia de datos de estudios controlados aleatorizados que lo respalden o lo refuten, el punto crítico radicaría en la diferente utilización de recursos y mayor costo sanitario (colocación de sondas pospilóricas, proquinéticos, módulos proteicos, nutrición parenteral, etc.), sumada a la controversial efectividad (mortalidad, días de VM, infecciones, fuerza muscular, etc.) que acarrearía la conducta desencadenada por la clasificación de RN alto o bajo según el puntaje que se utilice, siendo en nuestra cohorte el doble de pacientes clasificados de RN alto entre el NUTRICm y el NUTRICpcr2.
Por último, dentro de un marco fisiopatológico sólido y coherente para el razonamiento sobre nutrición en pacientes críticos donde la inflamación juega un rol central, sumado al hecho de que la mayoría de los trabajos negativos se realizaron con el NUTRIC sin biomarcadores (NUTRICm) (15,16), la hipótesis del beneficio de la terapia nutricional optimizada en los pacientes de RN alto debería ser probada en un estudio prospectivo controlado aleatorizado en el cual el RN alto sea determinado por el NUTRIC con biomarcadores o con un punto de corte específico de la población en estudio.
Una limitación importante de nuestro trabajo es el hecho de ser un estudio unicéntrico en el cual las intervenciones nutricionales no se encontraban protocolizadas al momento del estudio y no fueron registradas, por lo que no pudo valorarse el impacto de estas sobre la mortalidad en general y en los distintos subgrupos.
Como conclusión, en pacientes ventilados, las tres variantes del puntaje NUTRIC discriminan la mortalidad en forma similar. El NUTRICm, sin biomarcador inflamatorio, clasifica un mayor número de pacientes como de RN alto.