1. Introducción
La interrupción voluntaria del embarazo bajo decisión de la gestante ha representado históricamente el objeto de dilemas médicos, legales y por supuesto, éticos. Las definiciones médicas del aborto suelen enfocarse en elementos objetivos como la edad gestacional, el peso fetal o la presencia de patologías o condiciones de salud que hagan inviable la vida del feto 1. Sin embargo, el problema de la finalización de un embarazo tiene elementos más complejos, con repercusiones profundas en la vida futura de las mujeres, sus parejas o sus familias en esferas más allá del paradigma biomédico, como aspectos sociales, culturales o incluso económicos, que no suelen ser analizados o conceptualizados por los sistemas sanitarios 2.
Una de las situaciones que suelen representar serios dilemas éticos en todos los actores que intervienen en el cuidado sanitario de una gestante, es la solicitud de interrupción del embarazo de manera voluntaria, ya que mientras, la visión deontológica clásica lleva a los profesionales de la salud a la protección de la vida de la mujer y el producto de la concepción (feto o embrión); éste para ella es "un producto no planificado y no deseado" que debe ser detenido 3,4. El análisis de esta situación cobra más elementos de complejidad cuando: a) detrás de todo hay un episodio o una serie de episodios de violencia sexual contra la mujer que solicita la interrupción de la gestación; y b) esta mujer es una menor de edad y legalmente, no cuenta con una autonomía decisional completa.
Lamentablemente, en muchos países del mundo las mujeres que toman esta decisión se ven enfrentadas a ejecutarla bajo condiciones de ilegalidad e inseguridad, poniendo en riesgo sus propias vidas; pero prefiriendo ello a tener que convivir con las consecuencias de un embarazo no deseado 5,6.
Latinoamérica es una de las regiones que cuenta con mayores tasas de embarazos no deseados en niñas y en adolescentes, muchas veces producto de violaciones sexuales. La Organización Mundial de la Salud (OMS) estima que la tasa de nacimientos en adolescentes en Latinoamérica es de 66,5 por cada 1000 niñas de entre 15 y 19 años 7, mientras que el Fondo de la Población de las Naciones Unidas (UNFPA) estima que un 18% de todos los nacimientos en esta región se dan en mujeres menores de 19 años 8. Así mismo, se tiene conocimiento que el 95% de los abortos que se realizan anualmente son inseguros, estimándose que un 12% de las muertes maternas son consecuencia de abortos realizados en estas condiciones 9.
Perú es uno de los países en los que el embarazo no deseado en niñas y adolescentes producto de violación sexual es más frecuente. La UNFPA refiere una tasa de embarazos no deseados de casi uno por cada 1000 mil mujeres y una tasa de natalidad en madres adolescentes (15 a 19 años) de 44 nacimientos por cada 1000 adolescentes. La tasa de maternidad adolescente aumentó entre el 2007 al 2017 de 5,2 a 6,7 por cada 1000 niñas entre 12 a 14 años 10. Así mismo, las atenciones por violencia sexual en niñas de 10 a 14 años también aumentaron en más de 2,5 veces entre los años 2017 a 2021 11.
Si bien el Artículo 119 del Código Penal Perúano desde 1991 despenaliza el aborto terapéutico, definiéndolo como la interrupción del embarazo para salvar la vida de la gestante o para evitar dañar su salud; los casos de violación sexual no habían sido incluidos en el debate hasta la aprobación en el año 2014 de la "Guía Técnica Nacional para la estandarización del procedimiento de la Cuidado Integral de la gestante en la Interrupción Voluntaria por Indicación Terapéutica del Embarazo menor de 22 semanas con consentimiento informado en el marco de lo dispuesto en el artículo 119° del Código Penal". En este documento el Ministerio de Salud de Perú (MINSA) considera como causante clínica de interrupción del embarazo a cualquier otra patología materna que ponga en riesgo la vida de la gestante o genere en su salud un mal grave y permanente, debidamente fundamentada por una Junta Médica. Sin embargo, se tuvo que esperar hasta marzo del 2023, y solo después de un largo proceso de recusaciones judiciales y sentencias de entidades internacionales contra el Estado Perúano, para que la Corte Suprema de Perú reafirme la constitucionalidad y legalidad del documento, así como que ordene la ampliación y corrección de la norma técnica de salud en un plazo de 30 días 12,13.
Esta situación deja cerrado el debate legal y da el camino para la implementación de los aspectos administrativos para que cualquier niña o adolescente víctima de violación sexual con un embarazo no deseado pueda solicitar el aborto terapéutico, previa aprobación de una junta médica. Sin embargo, la realidad ha demostrado ser distinta y la falta de acceso a los servicios de aborto legal sigue siendo un problema para las niñas y adolescentes que necesitan de ellos y cumplen con todos los requisitos legales estipulados por ley. La inobservancia del sistema sanitario de este problema incluso ha llevado a que algunos casos tengan que ser expuestos mediáticamente para conseguir algo que se considera un derecho en el Perú, el acceso universal a la salud.
El objetivo de este artículo es identificar barreras al cuidado de salud oportuno y respetuoso en casos de aborto terapéutico en niñas y adolescentes con embarazos no deseados por violación sexual en Perú y brindar soluciones a éstas bajo el Enfoque de Derechos Humanos del Paciente (EDHP). Para ello se realizó un estudio cualitativo bajo el método de análisis de contenido 14, que buscó recopilar información de cuatro casos de niñas o adolescentes Perúanas, víctimas de violación sexual con un embarazo no deseado, mediatizados entre los meses de agosto a diciembre del 2023. Se recolectó información sobre noticias relacionadas a "aborto terapéutico" y "Perú", publicadas desde agosto hasta diciembre 2023, recolectadas a través de la plataforma Google (noticias). Para la reconstrucción histórica de los casos solo se consideró información divulgada por medios de prensa considerados como convencionales, administrados por empresas periodísticas con soporte impreso con cobertura nacional (p.e. El Comercio, La República, etcétera), regional o solo soporte digital (p.e. Infobae) con capacidad de recolectar información de manera directa (fuentes primarias). Otros tipos de medios de prensa administrados por organizaciones o empresas con posiciones previas sobre el tema (p.e. Iglesia Católica), considerados como "intermediarios" no fueron considerados por la posibilidad incrementada de sesgos de información en las notas 15,16.
La información obtenida será presentada en tres secciones: a) Breve presentación del EDHP y metodología de análisis; b) Presentación de casos, mediante información proveniente de reportes periodísticos nacionales y regionales que permiten establecer una descripción cronológica de hechos; y c) Análisis de barreras de cuidado bajo el EDHP y propuestas de solución.
2. Desarrollo del análisis
2.1. Breve presentación del EDHP y metodología de análisis
Albuquerque et al., (2016) definen el EDHP como la utilización de principios y de derechos humanos en el contexto de cuidados de la salud, amparados en la dignidad humana y buscando la protección tanto del paciente como del profesional de la salud en el marco de la relación que establecen durante el acto médico 17. Sin embargo, es importante destacar que este enfoque tiene como objetivo más bien el empoderamiento del paciente en el contexto clínico y su participación activa en la toma de decisiones sobre su salud, contraponiéndose por tanto al enfoque paternalista que domina mayoritariamente la relación de los profesionales de la salud con el paciente 18; y se caracteriza por el uso de los conocimientos y habilidades de los profesionales de la salud en favor del bienestar de los pacientes, sin considerar que tanto los profesionales como los pacientes pueden tener distintos sistemas de valores y ocasionar conflictos entre ellos 19.
Así mismo, Paranhos y Albuquerque (2019) distinguen al EDHP como una mirada holística del cuidado de la salud que, si bien pone al paciente como el centro de la misma, evitando su discriminación y promoviendo su inclusión social; también brinda una mirada legal, ya que estos derechos deben estar incluidos en tratados de naturaleza vinculante o reconocidos en el marco legal del lugar donde se realiza el cuidado en salud. Por ende, al ser reconocidos para todos, su violación es denunciable a los componentes de los sistemas de derechos humanos y afecta a todos los involucrados en el cuidado en salud (no solo a los pacientes) 20.
A nivel internacional, Albuquerque et al., (2017), en base a los trabajos de Cohen y Ezer., (2013) realizaron una síntesis de lo referido en documentos y consensos internacionales relacionados a los derechos de los pacientes, donde concluyen que aquellos que pueden ser incluidos en el cuidado de la salud son el derecho a la vida, a no ser sometido a tortura, tratamientos crueles, deshumanos o degradantes, derecho a la libertad y seguridad personal, y el derecho a la salud 20,21. Adicionalmente, Biscioni et al., (2023) agregan al marco bioético del EDHP a los derechos previamente mencionados, los principios de atención centrada en el paciente, de dignidad humana, de responsabilidad del paciente, de autonomía relacional, de toma de decisiones compartidas y de toma de decisiones con apoyo 22.
Con este marco, el EDHP ha logrado versatilidad en sus aplicaciones en el ámbito del cuidado de la salud. Por ejemplo, es sustento teórico para el desarrollo de herramientas útiles para la solución de conflictos en el campo de la bioética clínica en distintas publicaciones 17,20. Así mismo, se tiene evidencia que la aplicación del EDHP por sí mismo, dentro del paradigma de cuidado centrado en la persona, puede llevar a mejorar desenlaces objetivos de salud en los pacientes en distintas circunstancias 23. Por otro lado, el EDHP conceptualiza la interacción entre los "derechos humanos de los pacientes" y los "derechos de los pacientes", como normativa local que traduce a los primeros internamente, legitimando los reclamos y promoviendo un cambio en el entorno clínico 22.
En el marco de este artículo, es importante destacar que Perú no tiene una ley general de derechos de pacientes bajo el enfoque de EDHP. A pesar de que el país tenga un marco normativo donde se reconozca una serie de derechos relacionados a la salud individual 24 o incluso una Ley que establece los derechos de las personas usuarias de servicios de salud 25, éstos no cumplen con brindar una visión bioética de cuidado centrado en la persona, dignidad humana o igualdad moral de todos los seres humanos, enfocándose más bien en aspectos operativos de los servicios de salud o en visiones centradas en la enfermedad.
Por ello, a través de la presentación de cuatro casos de solicitudes de aborto terapéutico en casos de violación sexual en menores de edad, acontecidos entre agosto y setiembre del 2023 en Perú, se busca identificar barreras de cuidado oportuno utilizando elementos del marco teórico del EDHP en el siguiente orden:
Relato cronológico de los casos de acuerdo a la información encontrada e identificación conjunta de actores en función a tres momentos: antes del ingreso al sistema de salud, durante la provisión de cuidados de salud1 y después de dicha provisión.
Identificación de dilemas bioéticos con un enfoque de derechos humanos acorde a lo sugerido por Biscioni et al., (2023) 22. Es importante destacar que, si bien pueden surgir dilemas en todos los momentos antes descritos, el EDHP es aplicable durante la provisión de cuidados de salud, por lo que, en este artículo se decide aplicar el enfoque solo a este momento específico.
Identificación de vulneración de derechos humanos de pacientes acordes al EDHP asociados a los dilemas bioéticos identificados y con ellos, las barreras de cuidado que intervienen en la vulneración de estos derechos.
Alternativas de solución estableciendo un balance entre el papel de los actores identificados, las barreras de cuidado y la vulneración de derechos humanos de pacientes para cumplir con brindar un cuidado oportuno en estos casos bajo el contexto Perúano.
2.2. Presentación de casos
2.2.1. Caso Mila
La primera semana de agosto del 2023 se hizo conocido mediáticamente el caso de una adolescente de 11 años, residente en Iquitos (una ciudad de la selva amazónica de Perú), denominada "Mila", quien después de denunciar a la justicia ser víctima de abuso sexual por parte de su padrastro (03 de julio del 2023), descubrió que tenía 13 semanas de gestación. En ese momento, la Unidad de Protección Especial del Ministerio de la Mujer y Poblaciones Vulnerables (UPE) toma cuidado de la adolescente y la interna en un albergue hasta el 20 de julio del 2023, donde inicia su cuidado en el Hospital Regional de Loreto, para solicitar la conformación de una junta médica que discuta la posibilidad de realizar un aborto terapéutico. El 03 de agosto del 2023, la junta médica niega esta posibilidad, lo que desata la mediatización del caso y el pronunciamiento de diversas entidades nacionales e internacionales en contra de esta decisión. Debido a ello, el 10 de agosto, el Ministerio de Salud decide el traslado de la paciente al Instituto Nacional Materno Perinatal en Lima, donde una segunda junta médica analiza el caso y decide proceder con el aborto terapéutico 26. Durante la investigación periodística se dieron varias versiones sobre el porqué la primera junta médica niega el aborto terapéutico entre las que se incluyen: a) diagnósticos de salud mental detectados no son causal de grave condición que ponga en riesgo la vida de la paciente; b) el psiquiatra encargado del caso no quiso firmar el acta, lo que acorde a los procedimientos internos del hospital era indispensable para proceder con el aborto terapéutico; y c) la guía técnica no contempla textualmente a la violación sexual como justificación para la aplicación del protocolo de aborto terapéutico 26,27.
Adicionalmente, se hizo público un audio de una funcionaria de la UPE en el que, mientras la paciente se encontraba hospitalizada, busca convencer a la madre de desistir de la solicitud de aborto terapéutico debido a que esto "no iba a solucionar la violencia sexual" que había sufrido la paciente 28.
2.2.2. Caso Ilo
El 15 de setiembre del 2023, una organización sin fines de lucro denuncio por redes sociales que el Hospital Regional de Moquegua se negaba a formalizar el aborto terapéutico para una niña de 11 años. Sin embargo, las autoridades aclararon que se encontraban en fase preparatoria para la junta médica requerida para la toma de decisión 29,30. Tres días después se conoció que, a pesar de la decisión favorable de la junta médica, los padres negaron la autorización para el procedimiento, lo que se considera una condición indispensable para poder realizar el mismo en una menor de edad 31.
2.2.3. Caso Concepción
El 04 de octubre del 2023, se conoció mediáticamente el caso de una niña de 10 años con 20 semanas de gestación que fue internada ese mismo día en el Hospital Antonio Lorena del Cuzco. Si bien la junta médica se realizó oportunamente y determinó que era viable realizar el procedimiento, consideró necesaria la intervención del Poder Judicial debido a que la paciente no tenía padres o familiares que pudieran autorizar el procedimiento. Finalmente, el 07 de octubre se realiza el procedimiento después de la intervención del Primer Juzgado Mixto de Echarate que declaró que: "autorizaban al Hospital Antonio Lorena de Cusco, bajo responsabilidad, la interrupción terapéutica del embarazo" 32,33.
Posterior a la presentación de este caso, el 10 de octubre del 2023 los medios de comunicación informaron a la opinión pública un segundo caso de una menor de 12 años con 13 semanas de gestación que acude al mismo establecimiento de salud. En este caso, se reportó que el director del hospital se había comunicado con el Poder Judicial para "evaluar el estado de salud de la paciente y determinar si había riesgos considerables para convocar a la junta médica", a pesar de que la menor se encontraba con su madre en la hospitalización 34. Se desconoce si en este caso el procedimiento pudo ser realizado.
2.2.4. Caso San Marcos
El 20 de octubre del 2023, se expone mediáticamente el caso de una menor de 14 años con 10 semanas de gestación producto de violación sexual. En medio del proceso legal, los padres buscaron solicitar el aborto terapéutico; sin embargo, recibieron la información de que este proceso debía "realizarse por un médico forense", en casos de riesgo para la vida o la salud de la madre 35,36. Ante la exposición mediática de la gestante, que incluyó entrevistas que fueron realizadas sin preservar el anonimato y difundidas por medios sociales, la paciente es hospitalizada en el Hospital Regional de Cajamarca (22/10/2023). La junta médica se realiza el 24 de octubre y autoriza el procedimiento.
Cabe destacar que se han encontrado por lo menos dos casos adicionales en los que se ha observado aspectos como: a) negación del poder judicial a autorizar el procedimiento por haber pasado las 22 semanas de gestación 37, b) intervención de funcionarios públicos, grupos religiosos y posicionamiento oficial de representantes de la iglesia católica que buscan que los padres o representantes legales desistan de la solicitud de aborto terapéutico 28,38,39.
2.3. Análisis de las barreras de cuidado bajo el EDHP y propuestas de solución
En primer lugar, como parte de la identificación de los actores que intervienen en el acto médico de aborto terapéutico en niñas y adolescentes víctimas de violencia sexual se tiene:
La paciente, quien bajo el régimen judicial Perúano al ser menor de 18 años se encuentra bajo una situación de incapacidad relativa2. Así mismo, los reportes encontrados no permiten conocer o evaluar la capacidad decisional de la paciente, tampoco se le administran instrumentos validados que puedan determinar la misma. Solo en un caso, se tiene una declaración de la paciente hacia la prensa, donde manifiesta su voluntad de ser sometida al aborto terapéutico3. Por otro lado, es importante destacar que estas pacientes se encuentran bajo una situación de vulnerabilidad específica, debido al riesgo de daño físico y psicológico al que se encuentran expuestas no solo por el estado de gestación sino por su condición de víctimas de un delito 40.
Los padres o apoderados legales, quienes tienen la tutela de la paciente y que además son quienes sustituyen su capacidad decisional de manera absoluta, bajo el sistema legal y sanitario Perúano.
El médico tratante de la paciente, quien debe trasladar la solicitud de aborto terapéutico a las instancias correspondientes para la conformación de una junta médica. En todos los reportes encontrados no se ha incluido la visión del médico tratante, más allá de un papel administrativo que solo tiene la función de trasladar la documentación referente a la solicitud. Se desconoce la magnitud o el impacto de este actor en otros casos que no han tenido intervención mediática.
Los médicos incluidos en la junta médica necesaria para proceder o no al aborto terapéutico en la paciente. De acuerdo con la "Guía Técnica Nacional para la estandarización del procedimiento del Cuidado Integral de la gestante en la Interrupción Voluntaria por Indicación Terapéutica del Embarazo menor de 22 semanas con consentimiento informado en el marco de lo dispuesto en el artículo 119° del Código Penal" del Ministerio de Salud, la junta médica evalúa el caso, puede ampliar la anamnesis, volver a examinar a la paciente o solicitar exámenes auxiliares si así lo estima conveniente; sin embargo, está obligada a entregar una decisión en un plazo de 48 horas después de su conformación 41. Esta junta está conformada sólo por profesionales médicos (un gineco-obstetra y dos médicos asistenciales más, uno/a de ellos especialista o médico/a relacionado con la patología de fondo que afecta a la gestante).
Medios de comunicación, los cuales no suelen ser un actor considerado en el cuidado médico, pero en estos casos cumplen un factor dual. Primero, como un instrumento de expresión de la voluntad y decisión de la paciente y sus representantes legales hacia la opinión pública que promueve indirectamente que los derechos de la paciente menor de edad se respeten a través del incremento de la visibilidad de la vulneración de los mismos hacia la opinión pública. Esta visibilidad incrementada puede sensibilizar a la sociedad y presionar a través de ella a la implementación de medidas que reivindiquen los DHP como la disminución de los tiempos de cuidado, aplicación de los pasos legales involucrados y rompimiento de barreras en el proceso que impidan que la toma de decisiones se dé antes de las 22 semanas, punto de corte establecido por la legislación Perúana. En segundo lugar, la sensibilización de la sociedad obtenida por la exposición de casos simbólicos abre las puertas al debate público y permiten que cualquier persona o colectivo pueda brindar su opinión (positiva o negativa) sobre la problemática enfrentada. En este punto, se tienen nuevos desafíos y problemas bioéticos, como cuál debería ser la conducción de este debate público, considerando la polarización social a la que pueden llevar estas conversaciones, especialmente a través de la difusión de información cargada con la visión subjetiva de quien dirige estas empresas (p.e. medios de difusión ultraconservadores).
Una vez establecidos los actores y sus roles podemos resumir algunos dilemas bioéticos encontrados durante la provisión del cuidado de salud (Figura 1); sin embargo, es importante mencionar que ellos pueden surgir tanto antes del ingreso al sistema de salud como cuando los cuidados en salud han culminado, pudiendo afectar a las mujeres en diversas esferas e incluso disminuyendo la oportunidad de acceso al cuidado de su salud. Estos dilemas pueden ser abordados por otros enfoques bioéticos más amplios. Por ejemplo, en Brasil, Nogueira y Bussinguer (2018) 42, discuten el problema del aborto clandestino a través de la bioética de intervención (BI), un enfoque bioético que incluye componentes epistemológicos de justicia, igualdad, equidad, vulnerabilidad, solidaridad crítica, interculturalidad, multi-inter-transdisciplinariedad, complejidad y totalidad concreta, entre otros, clasificando los objetos de discusión en situaciones emergentes y persistentes 43,44. En ese sentido, a través de la BI, Nogueira y Bussinguer (2018) argumentan, que el aborto clandestino mantiene la pobreza y un ciclo histórico de desigualdades en las mujeres y sus familias reforzado por determinantes sociales, por lo que son silenciadas en los procesos de elaboración legislativa y debates mediáticos, culpabilizándolas y dejando de lado la responsabilidad del estado como garante del derecho a la salud (y al acceso a servicios en salud) 42. El uso de múltiples enfoques bioéticos puede contribuir a brindar nuevos elementos de discusión bioética y sobre todo a, con ellos, proponer soluciones en salud pública que protejan los derechos de las personas, ya no solo como pacientes, sino como ciudadanos y miembros de una sociedad organizada.
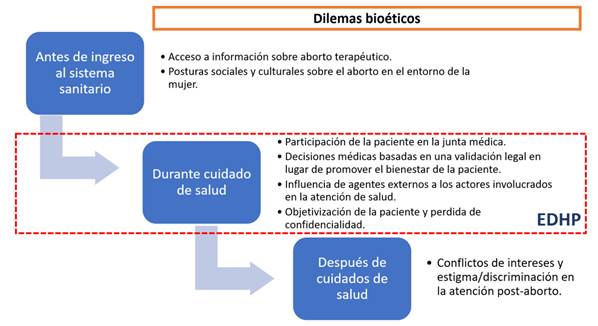
Fuente: Elaboración propia
Figura 1. Conceptualización de los dilemas bioéticos que surgen en los diversos momentos del proceso de solicitud de aborto terapéutico en casos Perúanos de niñas y adolescentes con embarazos no deseados producto de violación sexual. EDHP: Enfoque de derechos humanos del paciente.
En este caso, se encontraron cuatro dilemas que podrían estar involucrados con vulneración de derechos humanos de pacientes bajo el EDHP (Figura 1), destacando la objetivización de la paciente y pérdida de confidencialidad, no solo porque afecta a múltiples derechos humanos y a un principio del EDHP, la dignidad humana 20; sino porque además involucra a todos los actores, incluidos los medios de comunicación. Un ejemplo de ello es que uno de los momentos clave del cuidado del aborto terapéutico (la realización de una junta médica) no considera la opinión ni el punto de vista de la paciente, lo que a su vez la deshumaniza y objetiviza, posicionándola solo como un sujeto de aplicación de una intervención. La decisión clínica se reduce al cumplimiento de criterios textualmente definidos en un documento técnico, llegando al extremo de buscar una validación legal de la decisión médica, judicializando la relación médico-paciente. Esta situación entonces no solo refleja una asimetría de poder como clásicamente se ha reportado en los modelos de cuidado paternalistas 45, sino también muestra la injusticia epistémica que se ejerce en el cuidado, invisibilizando las opiniones o puntos de vista de una paciente, que además se encuentra en un estado de vulnerabilidad.
Finalmente, se obtuvo un listado de barreras de cuidado que fueron agrupadas en aquellas que pueden darse dentro o fuera del establecimiento de salud donde se brinda el cuidado de la paciente (Figura 2). La identificación del papel de los actores en el sostenimiento o derribamiento de barreras y en el reforzamiento o vulneración de derechos humanos de pacientes es fundamental para proponer soluciones. Por ejemplo, el ejercicio de la libertad de expresión por parte de las pacientes y los familiares, quienes pueden usar como intermediario inicial a entidades no gubernamentales involucradas clásicamente en la lucha y respeto por los derechos de personas vulnerables como mujeres o niños; o simplemente pueden acudir directamente a medios de comunicación, para intentar que a través de la visibilización y exposición de sus casos se pueda ejercer el derecho a la salud y a la autodeterminación de la paciente.
Asimismo, es importante destacar que no se puede sugerir que todos los medios de comunicación cumplan con alguna función relacionada a los DHP; sin embargo, se brinda una perspectiva sobre cual podría ser el papel y las consecuencias de la mediatización de los casos, específicamente por medios de comunicación periodística no intermediarios, tal como se definió en secciones previas.
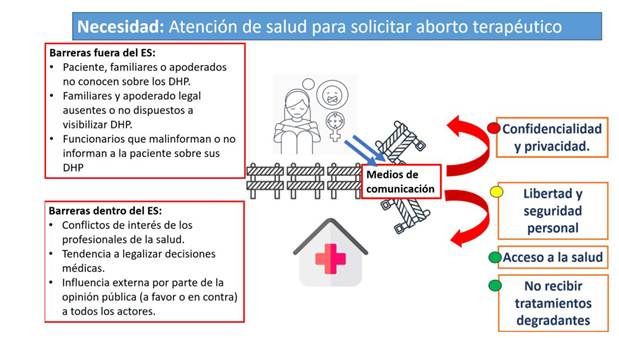
Fuente: Elaboración propia
Figura 2. Barreras en el cuidado y rol de los medios de comunicación en casos de niñas o adolescentes con embarazos no deseados producto de violación sexual en Perú que solicitan aborto terapéutico. Rojo: derechos vulnerados; ambar: derechos en peligro de ser vulnerados; verde: derechos cuya protección se ve reforzada.
Finalmente, considerando los actores y barreras encontradas y bajo los principios del EDHP, especialmente los principios de decisiones compartidas, dignidad humana y autonomía relacional; se proponen las siguientes alternativas de solución:
Se debe fomentar la participación de las pacientes en la toma de decisiones sobre su salud, especialmente en casos en las que se encuentran en estado de vulnerabilidad. La vulnerabilidad no debe ser tomada como sinónimo de una supresión o disminución de la capacidad decisional así como tampoco debe asumirse que el hecho de ser adolescentes te convierte en incapaz de decidir, de acuerdo con el marco normativo de los derechos humanos de los niños. A pesar de que la ley delegue la capacidad decisional a los padres o apoderados, la aplicación de instrumentos de evaluación de capacidad decisional podría ayudar a obtener sustentos objetivos de la necesidad de tomar en cuenta la opinión o la percepción de la paciente sobre su estado de salud. Además, los padres no tienen derecho absoluto sobre sus hijos, sus decisiones deben reflejar la voluntad y preferencia de sus hijos, en atención a su estado de madurez, edad y otros factores relevantes.
Los padres o apoderados deben ser conscientes del hecho de tomar decisiones en nombre de la paciente no representa un reemplazo de la voluntad de la paciente por la voluntad de los padres o de los apoderados. Las decisiones deben tener como prioridad el cumplimiento de la voluntad y preferencias de la paciente. Los padres y apoderados deben ser los primeros actores en fomentar la toma de decisión compartida y apoyada como forma de respeto a los derechos humanos de los pacientes menores de edad.
Los profesionales de la salud deben promover la participación de la paciente en la toma de decisiones referentes a su salud y evitar con ello la deshumanización y objetivización de la misma. Esto implica encarar enfoques bioéticos paternalistas que están interiorizados en los profesionales de la salud desde su formación universitaria y que son reforzados por el ambiente clínico u hospitalario en el que se desempeñan. Por otro lado, el contexto actual pone en riesgo que la toma de decisiones clínicas no se dé por un criterio médico basado en las mejores evidencias científicas y el respecto a los derechos humanos de la paciente, sino por presiones externas de actores como medios de comunicación u opiniones de funcionarios públicos con poder político. Si bien la conclusión es que la paciente accede al servicio de salud, las pacientes que no tienen la opción o no desean mediatizar sus casos disminuyen sus probabilidades de acceder al aborto terapéutico cuando estas decisiones están en manos completamente del criterio médico real de los profesionales involucrados.
Los medios de comunicación y la opinión pública deben estar preparados para ejercer su real función como instrumentos de difusión de los DHP en los casos en que las pacientes deseen que sus casos sean expuestos, evitando revictimizarlas y exponerlas de manera no cuidadosa a la opinión pública, ya que esto puede vulnerar el derecho a la confidencialidad de su información personal y a no recibir tratos humillantes o estigmatizantes como represalia.
3. Consideraciones finales
El manejo de casos de embarazos no deseados en niñas o adolescentes víctimas de violación sexual, que desean acceder al aborto terapéutico es complejo y puede ser interpretado desde múltiples enfoques. Sin embargo, en casos en los que la paciente también es una persona vulnerable y además es víctima de un delito, la protección y el bienestar de la persona afectada se vuelve una prioridad no solo legal sino bioética. En contextos como el Perúano, el uso del EDHP permite no solo realizar análisis de problemas clínicos bajo parámetros bioéticos, sino que permite brindar recomendaciones concretas para la solución de estos problemas que puedan ser aplicables en la realidad estudiada, que protejan los derechos de los pacientes.
Si bien la aplicación total de las recomendaciones aquí planteadas implica el involucramiento activo del estado y un cambio en los paradigmas legales y administrativos que han regido la cuidado en salud en Perú durante el desarrollo de sus sistemas sanitarios, el solo planteamiento de estos dilemas éticos puede fomentar la discusión en los actores involucrados y fomentar a la movilización activa de los mismos con el único fin de revalorizar los derechos humanos de todas las personas cuando se encuentran bajo los cuidados en salud.














