Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO  Similares em Google
Similares em Google
Compartilhar
Anales del Sistema Sanitario de Navarra
versão impressa ISSN 1137-6627
Anales Sis San Navarra vol.26 no.2 Pamplona Mai./Ago. 2003
COLABORACIÓN ESPECIAL
¿Pueden evitarse los sucesos adversos relacionados con la atención hospitalaria?
Can adverse effects related to hospital treatment be avoided?
C. Aibar1, J. Aranaz2
| RESUMEN El concepto de riesgo asistencial incluye cualquier situación no deseable o factor que contribuye a que se produzca, relacionado con la atención sanitaria recibida y que puede tener consecuencias negativas. Comprende condiciones como sucesos adversos, errores, casi-errores, accidentes, incidentes, efectos adversos de medicamentos, negligencias y litigios. Palabras clave. Yatrogenia. Riesgos asistenciales. Sucesos adversos. Errores médicos | ABSTRACT The concept of care risk includes any undesirable situation, or any factor contributing to its occurrence, related to the health care received and which might have negative consequences. It includes conditions like adverse effects of medicines, negligence and litigation. Key words. Iatrogeny. Care risks. Adverse effects. Medical errors. |
| 1. Profesor Titular de Medicina Preventiva y Salud Pública. Universidad de Zaragoza. Jefe del Servicio de Medicina Preventiva. Hospital Clínico Lozano Blesa. Zaragoza Este trabajo forma parte del proyecto de investigación | Correspondencia |
INTRODUCCIÓN
La finalidad del sistema sanitario es promover y mantener la salud, evitar la enfermedad y aliviar y tratar la enfermedad. El conjunto de elementos que lo integran debe aspirar a ofrecer unos servicios de la mayor calidad y a que las personas tengan garantía de recibir atención adecuada y segura en aras del resultado deseado.
En los últimos años, la calidad y la seguridad se han convertido en una preocupación creciente y una prioridad de los sistemas sanitarios. La justificación, los principios y los métodos dirigidos a lograrla han sido analizadas en múltiples libros de texto, artículos y documentos oficiales y legales1-7. Sin embargo, y pese a todos los esfuerzos dirigidos a garantizar e incrementar la calidad de los servicios, la práctica clínica es una actividad acompañada de riesgos e incertidumbre.
El riesgo es definido en el Diccionario de la Real Academia Española como la contingencia o proximidad de un daño, pronunciándose en un sentido muy semejante diccionarios de referencia de otras lenguas como el Oxford Dictionary o el Robert de lengua francesa. Mientras riesgo o exposición son términos utilizados para expresar distintos grados de probabilidad de que suceda un hecho, la expresión peligro (hazard), es empleada, habitualmente, para referirse a una elevada posibilidad de algo más grave y concreto.
En el campo de la atención a la salud y la salud pública el término riesgo presenta una serie de peculiaridades, ligándose clásicamente al estudio de la asociación causal8 y a la probabilidad de que ocurran hechos relacionados con la salud o su pérdida tales como fallecimiento, enfermedad, agravamiento, accidente, curación, mejoría, etc9... En el mismo sentido, el último informe sobre la Salud en el Mundo de la OMS para el año 200210 define el riesgo como la probabilidad de que ocurra un suceso adverso para la salud o un factor que incremente tal probabilidad.
En cualquier caso, además de la dimensión epidemiológica, cuantificable mediante el cálculo de la fuerza de la asociación, el riesgo tiene una dimensión de aceptabilidad social ligada a la percepción y con frecuencia poco correlacionada con aquella, y otra de apreciación individual, relacionada con la forma de comunicación y la participación en la toma de decisiones11.
LOS RIESGOS DE LA ATENCIÓN SANITARIA
El interés por los riesgos relacionados con la atención sanitaria en general y con la hospitalaria en particular no es nuevo. Efectos indeseables de los medicamentos, infecciones nosocomiales, complicaciones del curso clínico y errores diagnósticos y terapéuticos forman parte de las preocupaciones diarias de los profesionales sanitarios12. Barr13 vio en ellos el precio a pagar por los modernos métodos diagnósticos y terapéuticos, en tanto que Moser los denominó las enfermedades del progreso de la medicina14.
Actualmente, el uso del término yatrogenia no se limita exclusivamente a las consecuencias indeseables de la prescripción de medicamentos, sino que incluye toda patología relacionada con el proceso asistencial, teniendo en cuenta el estado del arte en un momento dado y no prejuzgando la existencia de error o negligencia15.
Sin embargo, el concepto de riesgo asistencial es impreciso e incluye cualquier situación no deseable o factor que contribuye a aumentar la probabilidad de que se produzca, que está en relación con la atención sanitaria recibida y que puede tener consecuencias negativas.
En este sentido, podemos hablar de riesgos asistenciales para referirnos a condiciones como las siguientes:
Sucesos adversos (adverse event): acontecimientos que tienen consecuencias negativas para el paciente, gravedad expresada en forma de lesión, incapacidad, prolongación de la estancia hospitalaria o muerte, relacionado con el proceso asistencial. Pueden ser evitables (no se habrían producido, en caso de hacer alguna actuación) o inevitables (imposibles de predecir o evitar)16,17.
También denominados desviaciones18, se ha señalado la conveniencia de diferenciarlos de las complicaciones. En tanto que las desviaciones son trastornos objetivos, ocurridos en la evolución de la enfermedad, caracterizados por su relación con la atención recibida y la no intencionalidad; las complicaciones son alteraciones del curso natural de la enfermedad, derivadas de la misma y no provocadas por la actuación médica.
Error (error): acto de equivocación u omisión en la práctica de los profesionales sanitarios que puede contribuir a que ocurra un suceso adverso19,20. Algunos autores han destacado al respecto, la necesidad de mejorar la precisión de su existencia por medio de una valoración por pares, en el momento de producirse21.
Casi-error (near miss): categoría mal definida que incluye sucesos como los siguientes:– Caso en el que el accidente ha sido evitado por poco22.
– Cualquier situación en la que una sucesión continuada de efectos fue detenida evitando la aparición de potenciales consecuencias23.
– Hecho que casi ocurrió24.
– Suceso que en otras circunstancias podrían haber tenido graves consecuencias25.
– Acontecimiento peligroso que no ha producido daños personales, pero sí materiales y que sirve de aviso de posibles sucesos26. Accidente: suceso aleatorio imprevisto, inesperado que produce daño al paciente o pérdidas materiales o de cualquier otro tipo27.
Incidente (incident): acontecimiento aleatorio imprevisto e inesperado que no produce daño al paciente ni pérdidas. También puede definirse como un suceso que en circunstancias distintas podría haber sido un accidente28; o como un hecho que no descubierto o corregido a tiempo puede implicar problemas para el paciente29 .
Efectos adversos de medicamentos (adverse drug events): cualquier efecto nocivo e imprevisto de un fármaco que ocurre a las dosis habituales para prevención, tratamiento o diagnóstico30.
Negligencia (negligence): error difícilmente justificable, ocasionado por desidia, abandono, apatía, estudio insuficiente, falta de diligencia, omisión de precauciones debidas o falta de cuidado en la aplicación del conocimiento que debería tener y utilizar un profesional cualificado31.
Malapraxis: deficiente práctica clínica que ha ocasionado un daño al paciente. Se entiende como tal, cuando los resultados son claramente peores a los que, previsiblemente, hubieran obtenido profesionales distintos y de cualificación similar, en idénticas circunstancias.
Litigio (litigation): disputa tramitada ante un juzgado que puede estar motivada por un desacuerdo con la atención recibida o con los efectos no deseados de la misma. Con relativa frecuencia no se debe a la existencia de los hechos anteriores32.
Las categorías citadas no son ni mutuamente excluyentes ni colectivamente exhaustivas, pero ofrecen una panorámica del problema de la yatrogenia y los riesgos relacionados con la atención sanitaria.
PALABRAS Y NÚMEROS: LA EVALUACIÓN DE LOS RIESGOS ASISTENCIALES
La epidemiología es el estudio de la frecuencia de los fenómenos de interés en el campo de la salud y el estudio del riesgo, su razón de ser33. Sin embargo, en el caso particular de los riesgos asistenciales, existe poco desarrollo metodológico y las cifras disponibles son insuficientes para proporcionar conocimiento pertinente para actuar hacia su reducción.
El hecho de que desde el campo de la epidemiología se trabaje con datos agregados, la frecuente escasez de evidencia empírica y la insuficiente validez de la misma34, así como la lógica predisposición a rechazar relaciones causales en las que puede no haber pruebas de suficiente claridad y precisión, puede reducir la utilidad de los distintos procedimientos de medición.
Por otra parte, la tendencia a proporcionar información en un lenguaje excesivamente técnico puede ocasionar una brecha profunda que entorpezca el análisis de la situación y el proceso de toma de decisiones racionales sobre los riesgos, dado que las personas perciben el riesgo desde un punto de vista individual, intuitivo y con una fuerte carga emocional. Por ello, es esencial cuidar, además de las cuestiones metodológicas, la cuestión de la comunicación de los hallazgos epidemiológicos.
En relación con la medición de los riesgos de la atención médica es importante considerar, tanto los sistemas voluntarios de notificación como los métodos de estudio de los mismos.
SISTEMAS DE NOTIFICACIÓN DE SUCESOS ADVERSOS
Los objetivos del establecimiento de un sistema de notificación de errores y sucesos adversos son: aprender de la experiencia ajena, valorar la evolución de los progresos en prevención, detectar riesgos emergentes relacionados con la aparición de nuevas técnicas diagnósticas y terapéuticas, y en definitiva, contribuir a mejorar la seguridad del paciente.
Semejantes en su planteamiento a los diseñados en el entorno de la seguridad aérea y de instituciones en las que la producción de accidentes tiene graves consecuencias35,36, son múltiples los organismos que en los últimos años han planteado sistemas de notificación voluntaria de errores y sucesos adversos.
Las cualidades que contribuyen al éxito de un sistema de estas características han sido analizadas por Leape37, debiendo destacarse en particular el carácter no punitivo y anónimo de los sucesos incluidos (Tabla 1).
Además de cuestiones relacionadas con actitudes y hábitos profesionales38, los sistemas actualmente existentes presentan importantes limitaciones, entre las que destacan: su carácter retrospectivo, la indefinición de los casos a incluir, la subnotificación, los sesgos que suponen la voluntariedad y la tendencia a notificar los errores y sucesos más graves en detrimento de incidentes y casi-errores de gran utilidad formativa, la falta de continuidad, escasez de financiación y recursos y la lentitud en el análisis de la información y difusión de recomendaciones.
Es en este sentido, y como uno de las infraestructuras precisas para emprender acciones efectivas en materia de calidad asistencial, en el que la recientemente aprobada Ley de Cohesión y Calidad del Sistema Nacional de Salud39, plantea en su artículo 59 la creación de un registro de acontecimientos adversos con el fin de recoger información sobre aquellas prácticas que hayan resultado un problema potencial de seguridad para el paciente.
EPIDEMIOLOGÍA DEL RIESGO ASISTENCIAL
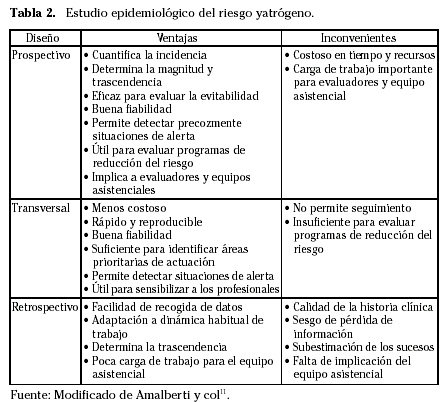
La frecuencia y distribución del riesgo asistencial puede estimarse por estudios transversales, prospectivos y retrospectivos. La elección del método dependerá fundamentalmente del objetivo y los recursos disponibles (Tabla 2)40.
El estudio de incidencia de sucesos adversos y negligencias en más de 30.000 pacientes hospitalizados en 51 hospitales de agudos del estado de Nueva York a lo largo de 1984, conocido como Estudio Harvard, sigue siendo el estudio de referencia para el conocimiento del problema. De acuerdo a los datos del mismo, los errores médicos ocasionarían entre 44.000 y 98.000 fallecimientos cada año16,31.
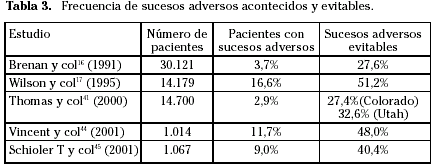
Estudios posteriores llevados a cabo en los estados de Utah y Colorado41,42, Australia43, Reino Unido44, Dinamarca45 o España46, han confirmado la magnitud y la posibilidad de evitar el problema; pero también una significativa variación de resultados como consecuencia, probablemente, de la diferente metodología utilizada (Tabla 3).
Así mismo se han realizado estudios relevantes dirigidos a analizar la frecuencia y gravedad de los sucesos que se manifiestan tras el alta hospitalaria del paciente47 y otros que utilizan la metodología cualitativa48.
Entre los factores que contribuyen a incrementar el riesgo de errores y sucesos adversos, destacan en todos los estudios: la introducción de nuevas técnicas y procedimientos, la fatiga y la inexperiencia de los profesionales, la gravedad del proceso, la necesidad de atención urgente y el tiempo de estancia hospitalaria49.
LA COMUNICACIÓN DEL RIESGO
La comunicación del riesgo debe de ser un proceso bidireccional de intercambio de información y opinión sobre el mismo a distintas audiencias, tales como gestores, público, medios de comunicación, etc. con el fin de conseguir la mejor comprensión y la toma de decisiones más adecuada48.
Algunos de los aspectos que influyen negativamente sobre la percepción de los riesgos por parte de las personas son la concurrencia, entre otras, de algunas de las siguientes circunstancias51,52: involuntariedad, falta del control personal –causantes de daños irreversibles resultado de una acción humana– manifestación retardada de sus efectos, afectación de personas conocidas o próximas causantes de opiniones controvertidas o poco explicables científicamente.
Entre los factores de la comunicación que pueden contribuir a la reducción de los riesgos en los servicios de salud, pueden destacarse, los siguientes53:
Una discusión abierta y participativa de los riesgos.
Un cambio cultural de una responsabilización retrospectiva y culpabilizante a una responsabilización prospectiva y capacitante.
El análisis de los factores que rodean accidentes e incidentes.
La información verídica y puntual sobre errores, problemas de seguridad y esfuerzos dirigidos a mantener y mejorar la seguridad del paciente.
El feedback informativo sobre los errores a todos los implicados.
La implicación del paciente y de asociaciones de pacientes.
Por todo ello, puede aseverarse que en relación con el riesgo, la función de la epidemiología, no sólo es aportar datos para reducir la incertidumbre, sino además, contribuir a una adecuada y razonable toma de decisiones, basada en la comunicación y la utilización de la información.
ESTRATEGIAS DE REDUCCIÓN DEL RIESGO ASISTENCIAL
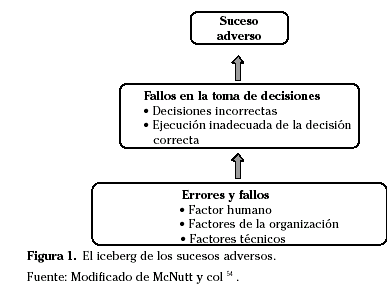
La aparición de un suceso adverso es la parte más visible del iceberg de los riesgos asistenciales y, con frecuencia, es la última secuencia de un proceso que ha comenzado con anterioridad, en el que han influido múltiples factores humanos y relacionados con los distintitos niveles organizativos del sistema sanitario (Fig. 1)54.
En el nivel de la macrogestión del sistema es precisa una estrategia que establezca, como una prioridad, la calidad y seguridad de la atención sanitaria. En esta línea, pueden ser de aplicación general, actuaciones como las propuestas por un comité canadiense creado con el fin de incrementar la seguridad del sistema sanitario de dicho país. Entre las medidas más relevantes destacan las siguientes55:
Creación de un organismo para la seguridad de los pacientes.
Exigencia de evidencia científica a cualquier nueva práctica, tecnología y programa que se introduzca.
Puesta en práctica de aquellas medidas que han demostrado su efectividad para mejorar la seguridad de los pacientes.
Introdución de la cultura de rendimiento de cuentas respecto a calidad y seguridad de la atención sanitaria.
Desarrollo de un entorno no punitivo como mecanismo de mejora de la calidad en todos los niveles del sistema.
Realización de esfuerzos en formación sobre calidad y seguridad.
Creación y mantenimiento de sistemas de notificación y registro de sucesos adversos, incidentes, casi errores y buenas prácticas.
A nivel de la meso y la microgestión de los servicios sanitarios existen dos formas de enfocar las actuaciones dirigidas a reducir los riesgos asistenciales: centrándolas en las personas o dirigiéndolas hacia el sistema en que desarrollan su actividad56,57. La primera, se caracteriza por prestar especial atención al factor humano, responsabilizando retrospectivamente a los individuos de sus actos y culpabilizándolos de las posibles omisiones, distracciones, incumplimientos de procedimiento y fallos de memoria, atención, cuidado o profesionalidad. En este sentido las actuaciones deberían centrarse en los fallos ligados a la actividad o actos inseguros cometidos habitualmente por las personas que están en contacto con el paciente.
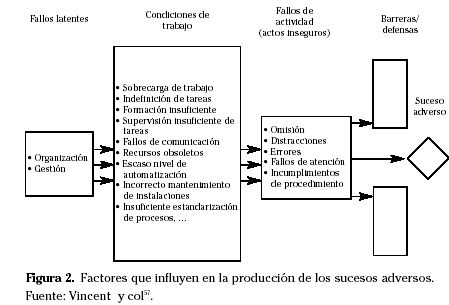
Por el contrario, la orientación centrada en el sistema asume las dificultades de cambiar la condición humana, y dirige sus actividades hacia la eliminación de ciertas condiciones latentes dependientes de los distintos niveles de decisión, y la modificación de las condiciones en que trabajan los personas por medio de la construcción de barreras dirigidas a evitar la aparición de sucesos adversos o limitar sus consecuencias (Fig. 2). Entre los factores a considerar destacan: sobrecarga e inadecuada definición de puestos de trabajo, formación insuficiente, supervisión insuficiente de tareas, fallos en los sistemas de comunicación, conflictos de intereses entre los recursos disponibles y las necesidades asistenciales, recursos obsoletos, escaso nivel de automatización, incorrecto mantenimiento de los medios diagnósticos y terapéuticos, insuficiente estandarización de procesos, etc.
LOS PACIENTES Y LA PREVENCIÓN DE RIESGOS ASISTENCIALES
La implicación de los pacientes en la toma de decisiones sobre su salud es una cuestión de actualidad58-62. En el terreno de la prevención de los sucesos adversos, es de particular importancia la cuestión de la comunicación abierta de los riesgos y sucesos adversos, así como la participación real de aquellos en el proceso de toma de decisiones, particularmente cuando estas implican riesgos graves y variaciones importantes de la calidad de vida, en dependencia de los resultados de pruebas diagnósticas y tratamientos médicos o quirúrgicos.
La limitación que puede suponer para la información sobre los sucesos adversos en particular, el temor de los profesionales a litigios o a suscitar una atención excesiva de los medios de comunicación, no parece demostrada en organizaciones que han realizado un seguimiento al respecto63,64. Por todo ello puede afirmarse, que una manera efectiva de evitar errores y sucesos adversos es hablando sobre ellos y estimulando a los pacientes a preguntar al respecto65,66.
HACIA UNA PRÁCTICA CLÍNICA SEGURA
Una práctica clínica segura exige conseguir tres grandes objetivos: identificar qué procedimientos clínicos diagnósticos y terapéuticos son los más seguros y eficaces; asegurar que se aplican a quien los necesita y realizarlos correctamente y sin errores67.
Ensayos clínicos, revisiones sistemáticas de las publicaciones científicas y estudios coste-utilidad, proporcionan un conocimiento útil y válido para determinar la eficacia, eficiencia y seguridad de un número, cada vez mayor, de tecnologías diagnósticas y terapéuticas. Prácticas sencillas, poco costosas y fácilmente aplicables para la prevención de la trombosis venosa profunda, de las infecciones quirúrgicas o de las úlceras por presión, constituyen un ejemplo demostrativo68.
Las limitaciones para lograr una práctica clínica segura se centran en la insuficiente evidencia de múltiples procedimientos y en conseguir, mediante una cuidada gestión clínica, el uso adecuado de los recursos y la realización correcta de los distintos procedimientos diagnósticos y terapéuticos.
La reducción de los riesgos asistenciales precisa de actuaciones coordinadas a diferentes niveles que van desde los actores hasta la organización del trabajo, pasando por la cultura de la organización (Tabla 4).
La máxima seguridad del paciente se consigue por un conocimiento adecuado de los riesgos, la eliminación de los prescindibles y la prevención y protección de aquellos que hay que asumir de forma inevitable. Porque seguridad no es igual a ausencia de riesgo.
BIBLIOGRAFÍA
1. Institute of Medicine. To Err is Human: Building a Safer Health System. Washington DC: National Academic Pres; 2000. [ Links ]
2. Institute of Medicine. Crossing the Quality Chasm: A New Health System for the 21st Century. Washington DC: National Academic Press; 2001. [ Links ]
3. Department of Health. An Organization with a Memory: Report of an Expert Group on Learning from Adverse events in the NHS. London: Department of Ealth; 2000. [ Links ]
4. Wade J, Baker GR, Bulman A, Fraser P, Millar J, Nicklin W et al. A National Integrated Strategy for Improving Patient Safety in Canadian Health Care. Ottawa: National Steering Committee on Patient Safety. Building a Safer System:2002. Disponible en: http://www.rcpsc.medical.org/english/ publications/building_a_safer_system_e.pdf (Acceso 25 de julio de 2003). [ Links ]
5. Australian Council for Safety and Quality in Health Care. Safety First: Report to the Australian Health Minister Conference 27 july 2000. Disponible en: http://www.safetyandquality.org/articles/Publications/safetyfirst.pdf (Acceso 25 de Julio de 2003). [ Links ]
6. Australian Council for Safety and Quality in Health Care. Safety trough Action: Improving Patient Safety in Australia. Third Report to theAustralian Health Ministers Conference19 July 2002 Disponible en http://www.safetyandquality.org/articles/Publications/safety_action.pdf (Acceso 25 de Julio de 2003). [ Links ]
7. Decreto Foral 170/98 de 18 de mayo, por el que se reordenan los servicios y las actividades de medicina preventiva y de gestión de calidad en los centros hospitalarios del Servicio Navarro de Salud-Osasunbidea.(Boletín Oficial de Navarra 73, de 19-6-98). [ Links ]
8. Pescandola M, Weed DL. Causation in epidemiology. J Epidemiol Community Health 2001; 55: 905-912. [ Links ]
9. Last JM. Diccionario de Epidemiología. Barcelona: Salvat, 1989. [ Links ]
10. World Health Organization. The World Health Report 2002. Reducing Risks, Promoting Healthy Life. Geneve: WHO, 2002. Disponible en http://www.who.int/whr/2002/download/es/ (Acceso 25 de Julio de 2003). [ Links ]
11. Amalberti R, Cadilhac X, Garrigue-Guyonnaud H, Hergon E, Mounic V, Pibarot ML et al. Principes methodologiques pour la gestion des risques en établissement de santé. Paris: Agence National dAcreditation et dEvaluation en Sante, 2003. Disponible en http://www.anaes.fr/anaes/ (Acceso 25 de Julio de 2003). [ Links ]
12. Alberti KGMM. Medical errors: a common problem. Br Med J 2001; 322: 501-502. [ Links ]
13. Barr D. Hazards of modern diagnosis and therapy - the price we pay -. JAMA 1955;159:1452. [ Links ]
14. Moser R. Diseases of medical progress. N Engl J Med 1956; 255: 606. [ Links ]
15. Michel P, Quenon JL, de Sarasqueta AM, Semana O. Estimation du risque iatrogène grave dans les établissements de santé en France. Études et Résultats 2003; 219: 2. [ Links ]
16. Brennan TA, Leape LL, Laird N, Hebert M, Localio AR, Lawthers A et al. Incidence of adverse events and negligence in hospitalized patients: results of the Harvard medical practice study I. N Engl J Med 1991; 324: 370-376. [ Links ]
17. Wilson RM, Runciman WB, Gibberd RW, Harrisson BT, Newby L, Hamilton JD. The quality in Australian Health-Care Study. Med J Aust 1995;163: 458-471. [ Links ]
18. González-Hermoso F. Errores médicos o desviaciones en la práctica asistencial diaria. Cir Esp 2001; 69: 591-603. [ Links ]
19. Hofer TP, Kerr EM, Hayward RA. What is an error? Eff Clin Pract 2000; 3:1-10. [ Links ]
20. Hofer T, Hayward RA. Are bad outcomes from questionable clinical decisions preventable medical errors? A case of cascade iatrogenesis. Ann Intern Med 2002; 137: E-327-E334. [ Links ]
21. Wu AW, Cavanaugh TA, McPhee SJ, Lo B, Micco GP. To tell the truth: ethical and practical issues in disclosing medical mistakes to patients. J Gen Intern Med 1997; 12: 770-775. [ Links ]
22. Vincent C, Ennis M, Audley RJ. Medical accidents. Oxford: Oxford University Press, 1993. [ Links ]
23. Van der Schaff TW. Development of a near miss management system at a chemical process plant. En: Van der Schaff TW, Hale AR, Lucas DA, eds. Near miss reporting as a safety tool. Oxford: Butterworth-Heinemann, 1991. [ Links ]
24. March JG, Sproull LS, Tamuz M. Learning from samples of one or fewer. Organ Sci 1991; 2: 1-3. [ Links ]
25. Ives G. Near miss reporting pitfalls for nuclear plants. En: Van der Shaff, Lucas DA, Hale AR, eds. Near miss reporting as a safety tool. Oxford: Butterworth-Heineman, 1991. [ Links ]
26. US Nuclear Regulatory Commission. Reporting safety concerns to the NRC. Washington, DC: US Nuclear Regulatory Commission, 1998. [ Links ]
27. Robertson L. Injury epidemiology, research and control strategies. 2nd ed. Oxford: Oxford University Press, 1998. [ Links ]
28. National Research Council, Assembly of Engineering, Committee on Flight Airworthiness Certification Procedures. Improving aircraft safety: FAA certification of commercial passenger aircraft. Washington, DC: National Academy of Sciences, 1980. [ Links ]
29. Fiesta J. Incident reports-confidential or not? Nurs Manage 1994; 25:17-18. [ Links ]
30. Berwick DM. Continuous improvement as an ideal in health care. N Engl J Med 1989; 370: 53-56. [ Links ]
31. Leape LL, Brennan T, Laird N, Lawthers AG, Localio AR, Barnes BA et al. The nature of adverse events in hospitalized patients : Results of the Harvard medical Practice Study II, N Engl J Med 1991; 324: 377-384. [ Links ]
32. Orentlicher D. Medical malpractice. Treating the causes instead of the symptoms. Med Care, 2000; 38: 247-249. [ Links ]
33. Miettinen OS. Theoretical Epidemiology: principles of occurrence research in medicine. New York: Wiley. 1985. [ Links ]
34. Agencia dAvaluació de Tecnología i Recerca Mediques. Necesidad de reforzar las políticas de gestión de riesgo. Informatiu 2002; 28: 1-3. [ Links ]
35. Barach P, Small SD. Reporting and preventing medical mishaps: lessons from non-medical near miss reporting systems. Br Med J 2000; 320: 759-763. [ Links ]
36. Helmreich RL. On error management: lessons from aviation. Br Med J 2000; 320: 781-785. [ Links ]
37. Leape LL. Reporting of Adverse Events. N Engl J Med 2002; 347: 1633-1638. [ Links ]
38. Rosner F, Berger JT, Kark P, Potash J, Bennet AJ. Disclosure and prevention of medical errors. Arc Intern Med 2000; 160: 2089-2092. [ Links ]
39. Ley 16/2003 de 28 de Mayo de Cohesión y Calidad del Sistema Nacional de Salud (Boletín Oficial del Estado número 128, de 29-5-2003). [ Links ]
40.MICHEL P, QUENON JL, DE SARASQUETA AM, SEMANA O. Estimation du risque iatrogène grave dans les établissements de santé en France. Études et Résultats 2003;219. Disponible en: http://www.sante.gouv.fr/drees/etuderesultat/ er-pdf/er219.pdf (Acceso 25 de Julio de 2003). [ Links ]
41. THOMAS EJ, STUDDERT DM, BURSTIN HR, ORAV EJ, ZEENA T, WILLIAMS EJ et al. Incidence and types of adverse events and negligent care in Utah and Colorado. Med Care 2000; 38: 261-271. [ Links ]
42. STUDDERT DM, THOMAS EJ, BURSTIN HR ZBAR BIW, ORAV J, BRENNAN T. Negligent care and malpractice claiming behavior in Utah and Colorado. Med Care 2000; 38: 250-260. [ Links ]
43.WILSON RM, RUNCIMAN WB, GIBBERD RW, HARRISSON BT, NEWBY L, HAMILTON JD. The quality in Australian Health-Care Study. Med J Aust 1995;163: 458-471. [ Links ]
44. VINCENT C, NEALE G, WOLOSHYNOWYCH M. Adverse events in british hospitals: Preliminary Retrospective Record Review. Br J Med 2001; 322: 517-519. [ Links ]
45. SCHIOLER T, LIPCZAK H, PEDERSEN BL et al. Incidence of adverse events in hospitals. A Retrospective Study of Medical Records. Ugeskr Laeger 2001; 163: 5370-5378. [ Links ]
46. ARANAZ JM, GEA MT, MARÍN G. Acontecimientos adversos en un servicio de cirugía general y de aparato digestivo de un hospital universitario. Cir Esp 2003; 73: 104-109. [ Links ]
47. FORSTER AJ, MURFF HJ, PETERSON JF, GANDHI TK, BATES W. The incidence and severity of adverse events affecting patients after discharge from the hospital. Ann Int Med 2003; 138: 161-167. [ Links ]
48. ANDREWS LB, STOCKING C, KRIZEK T, GOTTLIEB L, KRIZEK C, VARGISH T et al. An alternative strategy for studying adverse events in medical care. Lancet 1997; 349: 309-312. [ Links ]
49.WEINGART SN, WILSON R, GIBBERD RW, HARRISON B. Epidemiology of medical error. Br Med J 2000; 320; 774-776. [ Links ]
50. EDWARDS A, BASTIAN H. Risk communication making evidence part of patient choices. En: Edwards A, Elwyn G. Evidence-based patient choice. New York: Oxford University Press, 2001;144-160. [ Links ]
51. Bennet P, Coels D, McDonald A. Risk communication as a decision process. En: Bennet P, Calman K. Risk communication and public health. Oxford: Oxford University Press, 1999; 207-221. [ Links ]
52. COVELLO VT. Risk perception and communication. Can J Public Health 1995; 86: 78-90. [ Links ]
53. Elements of a Culture of Safety. Harrisburg: Pennsylvania Patient Safety Collaborative, 2001. [ Links ]
54.MCNUTT RA, ABRAMS R, ARON DC. Patient safety efforts focus on medical errors. JAMA 2002; 287:1997-2001. [ Links ]
55.WADE J, BAKER GR, BULMAN A, FRASER P, MILLAR J, NICKLIN W et al. A National Integrated Strategy for Improving Patient Safety in Canadian Health Care. Ottawa: National Steering Committee on Patient Safety. Building a Safer System, 2002. Disponible en: http://www.rcpsc.medical.org/english/ publications/building_a_safer_system_e.pdf (Acceso 25 de Julio de 2003). [ Links ]
56. REASON J. Human error: models and management. Br Med J 2000; 320: 768- 770. [ Links ]
57. VINCENT C, TAYLOR-ADAMS S, STANHOPE N. Framework for analysing risk and safety in clinical medicine Br Med J 1998; 316: 1154-1157. [ Links ]
58. KASSIRER JP. Incorporating patients preferences into medical decisions. N Eng J Med 1994: 330;1895-1896. [ Links ]
59. GUADAGNOLI E, WARD P. Patient participation in decision-making. Soc Sci Med 1998; 47: 329-339. [ Links ]
60. FELDMAN-STEWART D, BRUNDAGE MD, MCCONELL BA. Practical issues in assisting shared decision-making. Health Expectations 2000; 3: 46-54. [ Links ]
61.MIRA JJ, RODRÍGUEZ-MARÍN J. Análisis de las condiciones en las que los pacientes toman decisiones responsables. Med Clin (Barc) 2001; 116: 104- 110. [ Links ]
62. COULTER A. After Bristol: putting patients at the centre. Br Med J 2002; 324: 648-651. [ Links ]
63. VINCENT C. Understandig and respondig to adverse events. N Engl J Med 2003; 348: 1051-1056. [ Links ]
64. KRAMMAN SS, HAM G. Risk management: extreme honestity may be the best policy. Ann Intern Med 1999; 131: 963-967. [ Links ]
65. Agency for Healthcare Research and Quality. Como proteger a usted y a su familia de los errores médicos. AHRQ Publication No. 02-0001. Rockville: Agency for Healthcare Research and Quality; 2001 Disponible en http://www.ahrq.gov/consumer/5tipssp/5tipssp.htm (Acceso 25 de Julio de 2003). [ Links ]
66. Agency for Healthcare Research and Quality. 20 recomendaciones para ayudar a prevenir los errores médicos. Patient Fact Sheet. AHRQ Publication No. 00-PO39.Rockville: Agency for Healthcare Research and Quality,; 2000. Disponible en http://www.ahrq.gov/consumer/20recom.htm (Acceso 25 de julio de 2003) [ Links ]
67. LEAPE LL, BERWICK DM, BATES DW. What practices will most improve safety? Evidence-Based Medicine meets patient safety. JAMA 2002; 228: 501- 507. [ Links ]
68. Shojania K, Duncan Bm McDonald K, Watcher RM eds. Making Health Care Safer:A Critical Analysis of Patient Safety Practices. AHRQ Publication 01- E058. Rockville: Agency for Healthcare Research and Quality. Evidence Report/Technology Assessment, No. 43 Disponible en http://www.ahrq.gov/clinic/ptsafety/ (Acceso 25 de Julio de 2003) [ Links ]