INTRODUCCIÓN
Desde un punto de vista histórico, la causa que origina enfermos o heridos militares (baja militar) ha ido modificándose conflicto tras conflicto. En la segunda mitad del siglo XIX, las infecciones fueron el motivo principal de morbimortalidad en los ejércitos1. Esta situación se equilibró durante la I y II guerras mundiales, cuando las bajas provocadas por acciones de combate se incrementaron enormemente1. En los recientes conflictos de Irak y Afganistán la primera causa de muerte han sido las bajas en combate2. Sin embargo, existen multitud de motivos médicos para evacuar bajas militares desde zona de operaciones (Z.O.) hasta territorio nacional (T.N.).
Al igual que en otros países aliados, las fuerzas armadas españolas (FAS) han desplegado sus efectivos en multitud de conflictos y en catástrofes naturales a lo largo del mundo. El apoyo sanitario durante estas operaciones ha sido realizado por el Cuerpo Militar de Sanidad y las unidades de sanidad del ejército de tierra, armada y ejército del aire proyectadas en el exterior. España cuenta con capacidad para desplegar formaciones sanitarias escalonadamente con capacidad Role 1 (primera atención médica), Role 2 (cirugía y reanimación de control del daño) y Role 3 (hospital de campaña con la mayoría de especialidades médicas y quirúrgicas). El Hospital Central de la Defensa “Gómez Ulla” (HCDGU) de Madrid es considerado como Role 4 español (hospital militar de referencia). Así mismo las FAS disponen de capacidad de aerotransporte y de una unidad médica de aeroevacuación del ejército del aire especializada en la evacuación de bajas desde el lugar del origen de las lesiones hasta una formación sanitaria en territorio nacional3. Estas evacuaciones estratégicas por razones médicas son aquellas que se realizan cuando la baja no se puede recuperar para el desempeño de la misma en el escenario del teatro de operaciones (T.O.) y se transporta hasta T.N. o de forma temporal hasta un área segura fuera del T.O.4
El objetivo de este estudio es describir las bajas militaresespañolas evacuadas por motivos cardiovasculares desde distintas Z.O. hasta el Role 4 desde 2007 a 2020, así como el personal militar español desplegado en el exterior que haya fallecido por causa cardiovascular durante el período comprendido desde 1987 a 2020.
MATERIAL Y MÉTODOS
Este es un estudio transversal retrospectivo realizado durante un periodo de tiempo comprendido desde el 1 de enero de 2007 hasta el 1 de diciembre de 2020. La población a estudio fueron los pacientes admitidos en el servicio de urgencias del HCDGU, Madrid (España). Los criterios de inclusión establecidos fueron: pacientes de ambos sexos, sin límite de edad, que ingresaron en el servicio de urgencias procedentes de Z.O. Se eligieron como criterios de exclusión la información incompleta o incorrecta en las historias clínicas. Las variables seleccionadas fueron de control y sociodemográficas (sexo, edad, nacionalidad, ejército de pertenencia, año, misión y Z.O. de procedencia), dependientes cuantitativas (tiempo de hospitalización en Role 4) y variables emplearon la media aritmética y la desviación estándar. Para las variables categóricas se utilizaron las frecuencias absolutas y relativas porcentuales. Como representaciones gráficas se usaron para las variables categóricas los diagramas de barras o sectores. La aplicación estadística empleada fue el paquete SPSS® versión 15. Para la realización de este estudio se han obtenido las autorizaciones militares correspondientes, así como la aprobación del Comité de Ética e Investigación Clínica de nuestro centro (código 15/16).
La recopilación de datos se realizó mediante una hoja de recogida cumplimentada con la información procedente de un sistema militar de gestión de datos sanitarios (SISANDEF-Hewlett-Packard CIS Balmis, Hewlett Packard Enterprise) y directamente desde la historia clínica.
Para valorar la causa de muerte de un militar español por motivo cardiovascular acontecido en Z.O. desde 1987 a 2020, se analizó la información oficial facilitada por el Ministerio de Defensa del Reino de España.
Como índices de la tendencia central y de la dispersión de las variables cuantitativas de las distribuciones muestrales se emplearon la media aritmética y la desviación estándar. Para las variables categóricas se utilizaron las frecuencias absolutas y relativas porcentuales. Como representaciones gráficas se usaron para las variables categóricas los diagramas de barras o sectores. La aplicación estadística empleada fue el paquete SPSS® versión 15. Para la realización de este estudio se han obtenido las autorizaciones militares correspondientes, así como la aprobación del Comité de Ética e Investigación Clínica de nuestro centro (código 15/16).
RESULTADOS
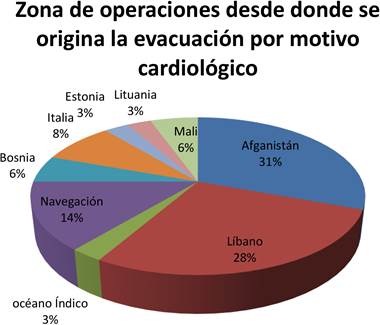
Se parte de una población completa de 787.150 pacientes que ingresaron en el servicio de urgencias del Role 4, de los cuales cumplen criterios de inclusión 711. De estos pacientes, 36 fueron por causa cardiovascular (Figura 1), todos ellos varones. La edad media fue de 37,8 años (IC 21-55). La totalidad de la muestra era militar. Del total de evacuados por motivos cardiológicos, 16/36 (44,5%) pertenecían al ejército de tierra, 11/36 (30,6%) al ejército del aire y a la armada 9/36 (24,9%). Las Z.O. desde donde se evacuaron las bajas fueron: 11/36 (30,6%) Afganistán, 10/36 (27,8%) Líbano, 5/36 (13,9%) navegaciones, 3/36 (8%) Italia, 2/36 (6%) Bosnia y 1/36 (3,5%) océano Índico, Estonia y Lituania, respectivamente. En 2007 y 2008 se evacuaron a 1/36 (2,7%) pacientes respectivamente; en 2009 y 2010 a 5/36 (13,8%), respectivamente; en 2011 a 1/36 (2,7%); en 2012 a 5/36 (13,8%); en 2013 a 7/36 (19,4%), en los años 2014 y 2015 a 2/36 (5,5%), respectivamente; en 2017 a 2/36 (5,5%), en 2018 1/36 (2,7%), y en los años 2019 y 2020 2/36 (5,5%), respectivamente (Figuras 2 y 3, Tabla 1). Los procedimientos diagnósticos y terapéuticos realizados en las bajas evacuadas se detallan en la Tabla 2.
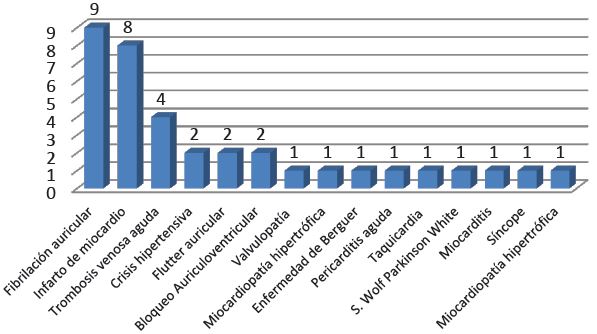
Figura 3. Enfermedades cardiológicas que motivaron la evacuación de los militares españoles hasta T.N.
Tabla 1. Bajas evacuadas desde Z.O. por motivo cardiovascular
| Sexo | Edad (años) | Ejército | Año | Misión | Z.O. | Diagnóstico cardiovascular |
|---|---|---|---|---|---|---|
| V | 44 | E.T | 2007 | UNIFIL | Líbano | Infarto de miocardio |
| V | 34 | E.T | 2009 | ISAF | Afganistán | Fibrilación auricular |
| V | 29 | E.T | 2009 | UNIFIL | Líbano | Infarto de miocardio |
| V | 45 | A.E | 2009 | - | Navegación | Fibrilación auricular |
| V | 21 | A.E | 2009 | - | Navegación | Crisis hipertensiva |
| V | 27 | E.T | 2009 | UNIFIL | Líbano | Valvulopatía |
| V | 22 | E.T | 2010 | ISAF | Afganistán | M. hipertrófica |
| V | 53 | A.E | 2010 | EUFOR Althea | Bosnia | Infarto de miocardio |
| V | 55 | E.A | 2010 | ISAF | Afganistán | Fibrilación auricular |
| V | 36 | A.E | 2010 | EUFOR Althea | Bosnia | Enfermedad Berguer |
| V | 44 | E.T | 2011 | UNIFIL | Líbano | Infarto de miocardio |
| V | 22 | E.T | 2012 | ISAF | Afganistán | Pericarditis aguda |
| V | 21 | A.E | 2012 | UNIFIL | Líbano | Trombosis venosa |
| V | 53 | E.T | 2012 | UNIFIL | Líbano | Infarto de miocardio |
| V | 33 | E.T | 2012 | UNIFIL | Líbano | Trombosis venosa |
| V | 23 | A.E | 2012 | - | Navegación | Trombosis venosa |
| V | 29 | E.A | 2013 | ISAF | Afganistán | Flutter auricular |
| V | 52 | E.A | 2013 | ISAF | Afganistán | Fibrilación auricular |
| V | 48 | E.A | 2013 | ISAF | Afganistán | Fibrilación auricular |
| V | 53 | E.T | 2013 | ISAF | Afganistán | Infarto de miocardio |
| V | 46 | E.A | 2013 | UNIFIL | Líbano | Trombosis venosa |
| V | 22 | E.A | 2013 | UNIFIL | Líbano | Taquicardia reentrada |
| V | 36 | A.E | 2013 | - | Navegación | S. WPW |
| V | 29 | E.A | 2013 | ISAF | Afganistán | Flutter auricular |
| V | 52 | E.A | 2013 | ISAF | Afganistán | Fibrilación auricular |
| V | 30 | E.T | 2014 | EUTM Mali | Mali | Miocarditis aguda |
| V | 35 | E.A | 2015 | Resolute Support | Afganistán | M. hipertensiva |
| V | 28 | E.T | 2015 | UNIFIL | Líbano | Crisis hipertensiva |
| V | 52 | E.A | 2017 | EUNAVFORMED | Italia | Infarto de miocardio |
| V | 52 | E.T | 2017 | UNIFIL | Líbano | Infarto de miocardio |
| V | 55 | E.A | 2018 | NATO Air Policing | Lituania | Fibrilación auricular |
| V | 32 | A.E | 2018 | - | Navegación | Síncope |
| V | 37 | E.T | 2019 | EUTM Mali | Malí | Bloqueo AV |
| V | 34 | E.A | 2019 | EUNAVFORMED | Italia | Dolor torácico |
| V | 46 | A.E | 2020 | - | Navegación | Bloqueo AV |
| V | 52 | E.T | 2020 | Enhanced Forward Presence | Estonia | Fibrilación auricular |
V: Varón, E.T: Ejército de Tierra, A.E: Armada Española, E.A: Ejército del Aire, Z.O: Zona de Operaciones, T.O: Teatro de Operaciones. M: Miocardiopatía, S.WPW: Síndrome de Wolf Parkinson White, AV: Auriculoventricular.
Tabla 2. Información médica de las bajas por motivos cardiovasculares evacuadas hasta el Role 4
| Número | ||
|---|---|---|
| Tipo de evacuación | Medicalizada | 34 |
| No medicalizada | 2 | |
| Tiempo de hospitalización (días) | Media (mínimo-máximo) | 3,8 (1-11) |
| Pruebas diagnósticas | Electrocardiograma | 36 |
| Ecocardiograma | 31 | |
| Prueba de detección de isquemia | 4 | |
| Holter | 6 | |
| Holter de tensión arterial | 1 | |
| Resonancia Magnética Cardiaca | 2 | |
| TAC cardiaco | 0 | |
| Cateterismo cardiaco diagnóstico | 5 | |
| Tratamiento | Médico | 36 |
| Cateterismo cardiaco terapéutico | 3 | |
| Cardioversión farmacológica | 1 | |
| Cardioversión eléctrica | 5 | |
| Implantación de marcapasos | 0 | |
| Ablación de venas pulmonares | 1 |
Específicamente, los motivos cardiológicos de evacuación fueron: fibrilación auricular 9/36 (25 %), infarto de miocardio 8/36 (22,2%), trombosis venosa aguda 4/36 (11,1%), crisis hipertensiva 2/36 (5,5%), flutter auricular 2/36 (5,5%), bloqueo auriculoventricular 2/36 (5,5) y un caso de valvulopatía, miocardiopatía hipertrófica, enfermedad de Berguer, pericarditis aguda, taquicardia por reentrada nodal, síndrome de Wolf-Parkinson-White, miocarditis aguda, síncope y miocardiopatía hipertrófica 1/36 (2,7%), respectivamente.
Durante este periodo han fallecido 173 españoles en las distintas Z.O. (accidente 115, arma de fuego / artefacto explosivo 34, enfermedad cardiovascular 13), disparo accidental 5, otros 6) (Figura 4, Tabla 3).
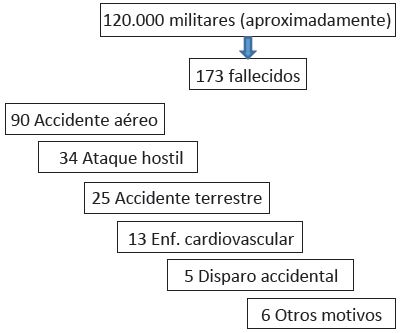
Figura 4. Desde 1987, aproximadamente 120.000 militares españoles han sido desplegados en más de 50 misiones internacionales. De ellos, 13 fallecieron por motivos cardiovasculares
Tabla 3. Número de militares españoles fallecidos, motivo y lugar del fallecimiento
| Número de fallecidos | Motivo del fallecimiento | Lugar del fallecimiento |
|---|---|---|
| 3 | Infarto de miocardio | Afganistán |
| 3 | Infarto de miocardio | Bosnia |
| 3 | Infarto de miocardio | Kosovo |
| 2 | Infarto de miocardio | Líbano |
| 2 | Infarto de miocardio | Océano Índico |
DISCUSIÓN
En la actualidad, las FAS cuentan aproximadamente con 130.000 efectivos, de los cuales un 15% son mujeres. Desde 1987 los militares españoles han participado en numerosas operaciones en el exterior encuadrados en diferentes coaliciones supranacionales (ONU, OTAN o EUFOR, entre otras)3. El Cuerpo Militar de Sanidad tiene capacidad para aportar el personal que permita desplegar formaciones sanitarias de tipo Role 1, Role 2 y Role 3, y cuenta con dos hospitales militares en España. Uno de ellos, el HCDGU de Madrid actúa como Role 4 dentro del escalonamiento sanitario operativo4. En la actualidad, las FAS mantienen desplegados siete formaciones sanitarias de tipo Role 1 (Líbano, Turquía, Irak, Somalia, Mali, Repúblicas Bálticas, Rumanía) y dos Role 1+ embarcados (B.E. J S. Elcano y océano Índico). Hasta 2015 también se contaba con una formación sanitaria de tipo Role 2 desplegado en Herat (Afganistán) y ocasionalmente las FAS despliegan un Role 2 embarcado en el océano Índico4, en el marco de la operación ATALANTA. Para evacuar por causa médica a militares desde Z.O. hasta el Role 4, las FAS disponen de la Unidad Médica de Aeroevacuación, ubicada en la base aérea de Torrejón de Ardoz (Madrid)3. El HCDGU es el principal hospital militar del país, y como ya se ha comentado, además actúa como cuarto escalón sanitario con capacidad de Role 4. El concepto de “ROLE” hace referencia a funcionalidad, en ese sentido el Role 4 tiene como objetivo proporcionar los cuidados definitivos para aquellas bajas cuyo tratamiento se prevé superior a la Norma de Evacuación del Plan de Operaciones o cuando su patología excede de la asistencia médica prevista en el T.O., incluyendo procedimientos los médicos y quirúrgicos definitivos, la cirugía reconstructiva y la rehabilitación5-8.
A pesar del planeamiento sanitario, de las medidas de prevención previas a un despliegue de miembros de las FAS y de la doctrina militar, la incidencia de enfermedades en los contingentes militares enviados a Z.O. sigue siendo considerable. El sistema de telemedicina en el seno de las FAS puede ser considerado una importante herramienta para la detección, diagnóstico y apoyo al tratamiento de la patología cardiovascular. Así lo demostraron Quílez et al.9 en una población militar en Melilla y su modelo podría ser extrapolado a Z.O.
Igualmente, Wilson et al.10 destacan que a lo largo de la historia la principal causa de morbimortalidad entre los miembros de los contingentes desplegados en Z.O. han sido la enfermedad y las lesiones no producidas en el combate. Esta situación se ha repetido en los conflictos de Irak y Afganistán de principios del siglo XXI. El autor destaca la importancia de las enfermedades infecciosas en estos escenarios.
De forma análoga, Plackett et al.11 analizan las consultas realizadas en un hospital de campaña estadounidense ubicado en el norte de Afganistán. Durante los 7 meses del estudio se atendieron a 1.218 pacientes por motivos no relacionados directamente con el combate. Del total de la muestra, 36 (1,5%) fueron por causa cardiocirculatoria (31 por hipertensión y 5 por dolor torácico atípico).
Lee et al.12 destacan la importancia de los pacientes diagnosticados de cardiopatía entre los 11.217 enfermos ingresados en un hospital militar estadounidense del sur de Afganistán entre los años 2006 y 2013. En particular, describen la necesidad de realizar trombolisis en bajas con infarto agudo de miocardio y la asociación entre la administración de estimulantes como 1,3-dimetilhexamina, empleado para optimizar la práctica de actividad física, y la aparición de fibrilación ventricular13.
Tres son los artículos británicos que abordan la patología médica encontrada en los últimos conflictos de Irak y Afganistán. Grainge et al.14 analizan a 4.870 pacientes ingresados en un hospital de campaña de Irak durante 12 meses, de ellos, 85 fueron por causa cardiológica y 13 (15,2%) necesitaron ingreso en la unidad de cuidados intensivos. Bailey et al.15 analiza las bajas ingresadas en un hospital militar británico de Irak en el año 2007 comparándolas con los ingresos hospitalarios en Afganistán desde el 2011 al 2013. En ambas muestras, el motivo cardiológico ocupo el sexto lugar en incidencia, siendo diagnosticados 32 y 23 pacientes con patología cardiovascular en Irak y Afganistán, respectivamente. Por último, Cox et al.16 revisan el motivo de ingreso durante dos años de 1.386 pacientes en un hospital de campaña británico del sur de Afganistán. Treinta y cinco enfermos presentaron cardiopatía isquémica, 24 arritmia y 9 pericarditis aguda.
Una muestra de la experiencia militar francesa en pacientes hospitalizados por motivo no de combate queda recogida en el estudio de Brondex et al. Durante un periodo de 3 meses analizaron el motivo de ingreso de personal civil y militar en un hospital de campaña desplegado en Kabul (Afganistán). De los pacientes militares ingresados, el 5,5% fue por motivo cardiovascular mientras que el 12,5% de los civiles ingresaron por esa causa17.
En un estudio español se muestra que 119 pacientes fueron diagnosticados de alguna patología cardiovascular en el hospital militar español de Herat (Afganistán) en el año 2007. Un enfermo fue ingresado por cardiopatía isquémica y otro por una crisis hipertensiva. Siete de las 38 ecografías realizadas durante el periodo de estudio fueron cardíacas y se empleó la telemedicina en un paciente cardiológico18. En un estudio posterior se muestra que 40 militares fueron atendidos en cuatro instalaciones sanitarias españolas distintas ubicadas en la región oeste de Afganistán por presentar patología cardiovascular19. Esta incidencia de patología no de combate descrita en bajas militares puede ocasionar la evacuación desde las diferentes Z.O. hasta el T.N. si los hospitales militares desplegados en el exterior no cuentan con la suficiente capacidad diagnóstica o terapéutica para atender a los citados enfermos o se estima un tiempo de convalecencia elevado del paciente. Las FAS españolas no han sido ajenas a esta situación. A modo de ejemplo, en el año 2012 se pudo diagnosticar a un militar español de pericarditis aguda desde un primer momento, tras se valorado de forma conjunta mediante el empleo de la telemedicina con miembros del Servicio de Cardiología del Role 4, el paciente fue tratado en Z.O. sin necesidad de que fuese trasladado hasta T.N.20. A esto se suma que existe una elevada morbimortalidad asociada a la enfermedad cardiovascular y por tanto es recomendable una valoración especializada mediante telemedicina o repatriación del paciente.
De forma similar, Cohen et al.21 analizan 36.160 bajas militares y no militares evacuadas durante 3 años desde Irak y Afganistán. Al primer grupo pertenecen 34.005 evacuados, mientras que 2.155 bajas son del segundo grupo. Del personal militar, 1.500 (4,4%) fueron diagnosticados de algún tipo de cardiopatía mientras que de las bajas no militares, 271 (12,6%) presentaron patología cardiocirculatoria. Otro estudio estadounidense liderado por el mismo autor22 analiza los motivos de evacuación hasta T.N. de militares estadounidenses. Los motivos circulatorios provocaron la evacuación de 594 sujetos hasta los Estados Unidos (EE.UU.) (4-7% del total de la muestra y 33-58% del total de evacuados por motivos médicos). Un estudio similar publicado por Hauret et al.23 eleva a más de un 4% y de 5% la cifra de los evacuados por motivos cardiológicos desde Irak y Afganistán, respectivamente entre un total de más de 30.000 militares evacuados durante tres años en Irak y seis años en Afganistán.
Bebarta et al.24 describen 1.750 militares estadounidenses evacuados durante dos años desde Irak hasta un hospital militar terciario en T.N. por enfermedad o lesiones no producidas en combate. Destaca que la media de edad fue de 30 años y que la mayoría (84%) eran varones. Los principales motivos de evacuación fueron las enfermedades gastrointestinales, las lesiones osteomusculares y la cefalea.
En una línea análoga, Patel et al.25 analizan 68.349 militares norteamericanos evacuados desde Irak y Afganistán hasta EE.UU. entre 2002 y 2013 por lesiones no producidas en combate. Detalla que los mecanismos lesionales más frecuentes fueron el deporte, las caídas y los accidentes de coche. Si analizamos en esta muestra los evacuados por causa circulatoria encontramos que en ambas Z.O. aproximadamente el 3,5% (sexta posición en incidencia) fueron trasladados por este motivo. Estos datos se muestran ostensiblemente diferentes a los de nuestro estudio.
Desde mediados de la década de los años noventa del pasado siglo, el ejército del aire estadounidense cuenta con un equipo médico especializado en la evacuación de pacientes críticos. En el año 2011 dicho equipo evacuó a 290 bajas desde Irak y Afganistán, siendo la cardiopatía isquémica la tercera causa de evacuación (19 pacientes)26.
Varios son los estudios británicos que describen la importancia de la patología cardiaca entre los miembros desplegados en las diferentes Z.O. Hodgetts et al.27 han estudiado el motivo de evacuación durante 6 meses en la guerra del Golfo Pérsico. De 61 militares británicos evacuados, 8 presentaron patología cardíaca (angina, taquicardia por reentrada, pericarditis, fibrilación auricular y 4 con dolor torácico atípico) siendo esta causa el cuarto motivo de evacuación.
Un resultado comparable fue el descrito en un estudio militar francés que analiza los problemas sanitarios que motivaron la evacuación de efectivos galos desplegados en Afganistán, Líbano y Costa de Marfil en el año 2008. De 4.500 militares evacuados, 3 sufrieron cardiopatía isquémica, siendo esta etiología la quinta en frecuencia28.
Un estudio realizado por médicos militares holandeses analiza el motivo de evacuación de tropas de aquel país desplegadas en Afganistán. Desde 2003 hasta 2014, 223 militares holandeses fueron evacuados. De ellos, 9 (4%) sufrieron algún tipo de cardiopatía. En esta serie, la patología cardiológica fue la quinta causa en provocar la evacuación en el citado contingente29.
De forma parecida, Korzeniewski et al.30 describen el motivo de evacuación de 485 bajas militares en Afganistán producidas entre los años 2007 y 2013, siendo el 1,9% de ellas por causa cardiovascular.
Finalmente, 4 militares fueron evacuados desde Afganistán hasta España por motivos cardiocirculatorios entre 2009 y 201231.
El coste en vidas humanas de militares españoles desde el año 1987 ha sido de ciento setenta, 90 por accidentes aéreos, 34 por ataque, 23 por accidente de tráfico, 13 por causa cardiovascular, 5 por disparo accidental y 5 por otras causas, por lo que la enfermedad cardíaca ocupó la cuarta posición32. En otros ejércitos aliados está situación también está presente33-39.
Consideramos interesante como Cox et al.33 describen las muertes de origen cardiovascular en militares británicos entre 1995 y 2011, destacando que la primera causa de muerte fue el síndrome coronario agudo, seguido de la arritmia y de la cardiopatía hipertrófica (3,8, 1,3 y 0,4 por 100.000 efectivos y año, respectivamente). En un estudio estadounidense, el motivo cardiovascular ocasionó la cuarta causa más frecuente de muerte no en combate en militares entre 2000 y 2011 tras los accidentes, el suicidio y otros accidentes34.
Los hallazgos anatomopatológicos encontrados en autopsias de muertos en combate han permitido estimar la prevalencia de ateroesclerosis coronaria en la población estadounidense a lo largo de los últimos años35. Virmani et al.36 analizan 94 autopsias realizadas a militares estadounidenses muertos en la guerra de Corea, y describen que un 6% de la muestra presentaban obstrucción grave de la luz vascular en una o más arterias coronarias. En un estudio sobre 300 autopsias realizadas durante ese mismo conflicto se detalla que el 77% de fallecidos tenían evidencia de ateroesclerosis coronaria37. Esta cifra disminuyó a 45% en un análisis posterior realizado sobre 105 estadounidenses muertos en acción durante la guerra de Vietnam38. Esta tendencia descendente en la presencia de ateroesclerosis coronaria en bajas de combate queda patente tras la realización de 3.832 autopsias a militares fallecidos en Irak y Afganistán que demostró la presencia de esta lesión en el 8,5% de las mismas39.
Existen una serie de limitaciones y posibles sesgos en este estudio que merecen ser comentados, incluida su naturaleza retrospectiva por lo que no todas las variables designadas pudieron ser recogidas ocasionando una pérdida considerable de sujetos evacuados. Así mismo, por diversas razones no todas las bajas desde Z.O. ingresaron en el Role 4. Además, a pesar de disponer de un sistema militar de gestión de datos sanitarios, no se cuenta con un sistema protocolizado de análisis de la asistencia médica.
Por último, los autores consideran imprescindible que las FAS cuenten con un hospital militar con todas las capacidades de un Role 4 en territorio nacional español, para el apoyo sanitario a operaciones internacionales.
CONCLUSIÓN
Entre los años 2007 y 2020, 36 militares españoles fueron evacuados hasta el Role 4 por motivos cardiovasculares. Más de la mitad de los pacientes repatriados procedían de las Z.O. de Afganistán y Líbano, siendo la fibrilación auricular y el síndrome coronario agudo las principales causas de evacuación.
Además, desde el año 1987, un total de 13 militares españoles han fallecido por motivos cardiovasculares mientras se encontraban desplegados en Z.O.
Tras analizar los datos obtenidos, los autores consideramos que a pesar de que exista un reconocimiento cardiovascular previo a la misión, sería recomendable una mejora en las medidas preventivas entre el personal desplegable en operaciones en el exterior, con el objetivo de evitar la incidencia de evacuación por estos motivos.