INTRODUCCIÓN
La complejidad de los pacientes que acuden al hospital es cada vez mayor siendo frecuente el diagnóstico de derrames pleurales de diversa etiología y evolución en plantas de hospitalización o neumotórax en urgencias. La atención de estos pacientes exige un enfoque fisiopatológico amplio con un alto grado de conocimiento en técnicas invasivas que contribuyen a la estabilización de situaciones críticas potencialmente reversibles. El objetivo de un drenaje pleural (DP) es evacuar el contenido anormal de la cavidad pleural, sea líquido o aire, para establecer la reexpansión pulmonar y el correcto funcionamiento cardiorrespiratorio. El facultativo responsable debe dominar la técnica, conocer las indicaciones y llevarla a cabo en condiciones de máxima seguridad. Contar con una plantilla experimentada favorece, sin duda, el éxito. Por tanto, resulta fundamental protocolizar la indicación y adecuada colocación de los drenajes torácicos.
INDICACIONES
Principalmente neumotórax, derrame pleural, empiema, hemotórax, quilotórax y postoperatorio de cirugía torácica/abdominal
MATERIAL
- Guantes, bata, gorro, paños, compresas y gasas estériles. Mascarilla quirúrgica.
- Solución antiséptica clorhexidina 2 % o povidona yodada.
- Anestésico local (mepivacaína 1-2 %). 2 ampollas.
- Jeringa de 10ml, aguja de carga e intramuscular.
- Hoja de bisturí.
- Sutura de seda 0 con aguja recta.
- Sistema de aspiración.
- Pinza tipo Kocher, de Kelly y tijera de Mayo.
- Sistema desechable de drenaje: con sello de agua: tipo Pleur-evac® vs Thopaz® (figuras 1 y 2) o de válvula unidireccional de Heimlich con contenedor.
-
Según el tipo de catéter insertado, distinguimos:
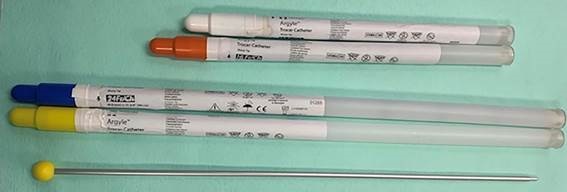
Tubo de drenaje rígido (trócar), insertado mediante toracostomía quirúrgica abierta o bien, percutánea mediante una pequeña toracostomía para introducir el trócar; disponibles distintos tamaños: finos (8-14 F), medios (14-24 F), gruesos (> 24F). 1 French = 0,3mm, así pues 8 F = 2,4 mm y 32 F = 10,7 mm. (Figura 3)
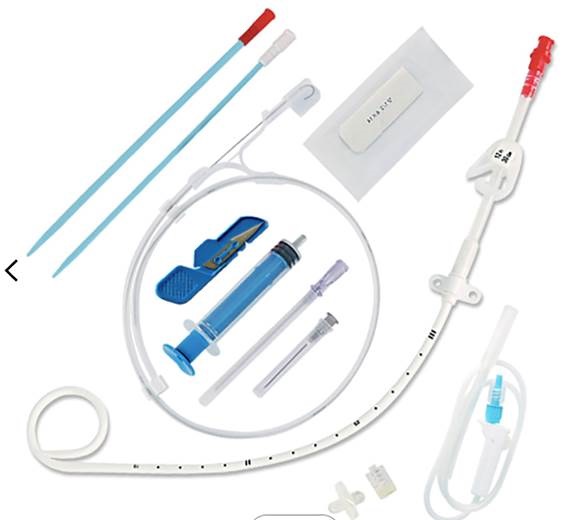
Tubo de drenaje blando, Fuhrman® o pigtail, insertado por técnica Seldinger. El kit contiene: aguja hueca, bisturí, guía metálica flexible con punta en forma de «J», dilatador y tubo de drenaje con múltiples orificios distales (figura 4).
Aguja hueca (Abbocath®) conectada a una llave de 3 pasos y una jeringa. Utilizada en situación de urgencia vital o toracocentesis diagnóstica (figura 5).
Catéter a través de aguja introductora (Pleurocath®) (figura 6).
- Material para la recolección de líquido pleural: 2 tubos para microbiología, 1 tubo de citología (anatomía patológica) y 1 tubo para bioquímica.
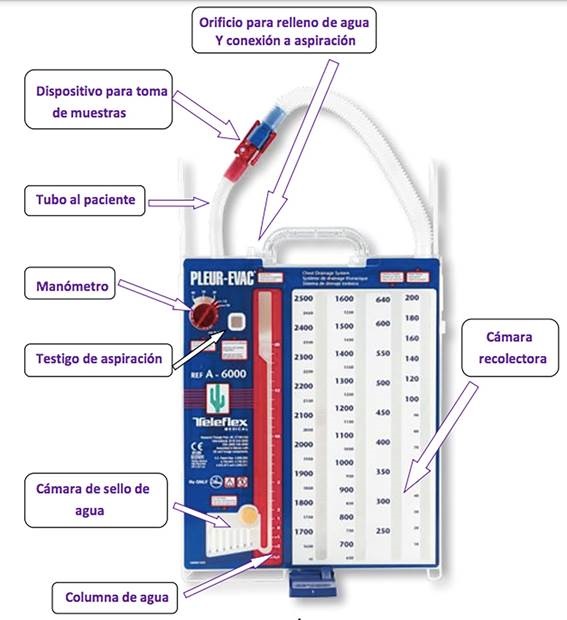
Fuente: Cuidados de enfermería al portador de drenaje torácico. UGC Cirugía torácica. Granada. 2021
Figura 1. Funcionamiento del drenaje tipo PleurEvac®.
A continuación se describen los dos tipos de sistemas de drenaje con sello de agua. El convencional de tres cámaras tipo Pleur-Evac® donde la primera, conectada al paciente, sirve para recoger el contenido evacuado, la segunda, conectada a la primera, contiene el sello de agua de 2 cm, y la tercera, conectada a la segunda y al sistema de aspiración (-10/-30 cm H20), contiene agua en su interior. El sistema tipo Thopaz®: proporciona una presión negativa optimizada regulada cerca del tórax del paciente. Una pantalla digital muestra los datos reales e históricos de fugas de aire para poder tomar decisiones precisas y objetivas para el control del drenaje torácico. Resulta más caro, pero más cómodo para el paciente ya que puede deambular.
TÉCNICA
Previo a la colocación del DP, y siempre que el paciente se halle consciente, se debe informar de la indicación del procedimiento, pero también sobre los riesgos más comunes y obtener su consentimiento. Se recomienda premedicación a todos los pacientes (lo más común, opiodes tipo cloruro mórfico o fentanest) para disminuir el componente ansioso-doloroso. Resulta obligatorio confirmar en la prueba de imagen el lado de colocación del drenaje para evitar equivocaciones. En la mayoría de pacientes, las referencias anatómicas y la experiencia clínica ayudan a localizar el lugar de inserción; sin embargo, la anatomía del paciente o la urgencia del procedimiento dificultan esa localización. Hoy en día, si está disponible, se recomienda realizar una ecografía pulmonar previa a la inserción que nos permita la visualización de estructuras, la localización y características del derrame, disminuyendo así las complicaciones.
Conceptos básicos del DP por ecografía pulmonar:
La ecografía torácica permite la valoración del parénquima pulmonar, pleura, pared torácica, diafragma y mediastino y también guía procedimientos intervencionistas diagnósticos y terapéuticos. Sus principales ventajas radican en la ausencia de radiación y la capacidad de explorar en tiempo real a la cabecera del paciente. Más precisa (sensibilidad 100 %, especificidad >99 %) que la radiografía de tórax, es capaz de detectar líquido a partir de 5ml, mientras que en la radiografía posteroanterior se necesitan 150 ml y hasta 500 ml en la anteroposterior.
La exploración ecocardiográfica deber ser sistemática y bilateral con al menos estudio de dos puntos por hemitórax. El DP simple, a través de un transductor ecográfico lineal, se visualiza como un espacio libre de ecos (imagen anecoica, negra) entre pleura parietal y visceral, siempre localizado por encima del diafragma (figuras 7 y 8).
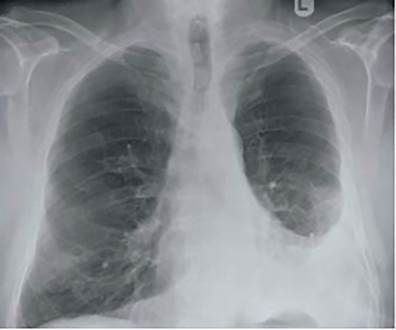
Fuente: Elaboración propia.
Figura 7. Radiografía de tórax. Derrame pleural moderado en hemitórax izquierdo.
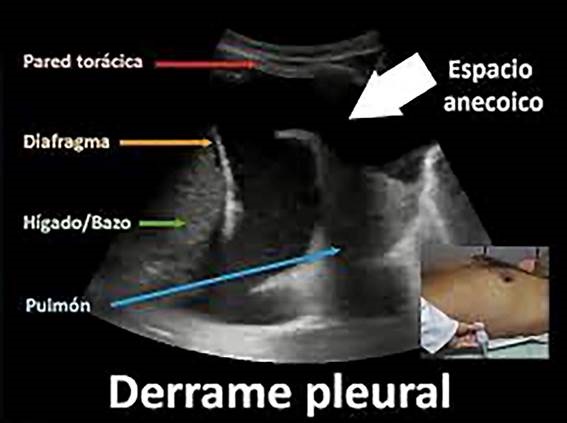
Fuente: RETIC 2018(1); 2:1-7
Figura 8. Derrame pleural. Véase la localización entre el diafragma y el parénquima pulmonar.
Existen diferentes ecuaciones para estimar el volumen de derrame pleural. Balik et al desarrollaron una fórmula simple en la que el volumen estimado (en mililitros) resultaba de multiplicar la distancia interpleural máxima (en milímetros) por 20 (figura 9). El aspecto ecográfico de un derrame pleural depende de su naturaleza, causa y cronicidad.
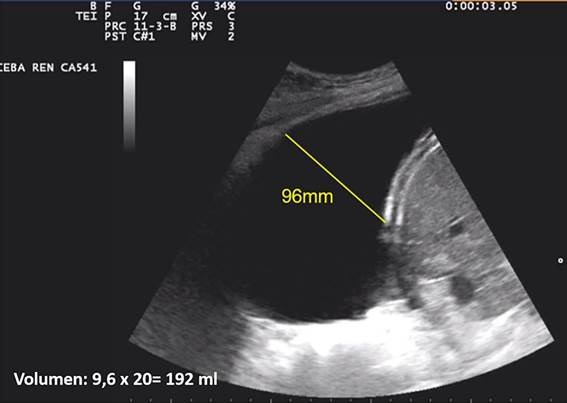
Figura 9. Cuantificación del DP. Ecografía pleuropulmonar del paciente renal. Nefrología al día 2021.
Se clasifica en: simple (totalmente anecoico), complejo no tabicado (sin septos), complejo tabicado (septado, material ecogénico con forma de filamentos o tabiques), ecogénico difuso (presencia de tejido desvitalizado, proteínas, fibrina y sangre).
La presencia de ecos, septos o nódulos permite catalogarlo de exudado.
Existen diferentes lugares para la punción e inserción del drenaje. La vía anterior resulta de elección en el neumotórax, espontáneo o iatrogénico, por su rápido y fácil acceso desde el borde superior de la tercera costilla (2.º espacio intercostal, línea clavicular media). En caso de neumotórax traumático, hemotórax, derrame pleural y empiema, que precisarán tubo de drenaje durante varios días, se recomienda la vía lateral y el calibre grueso del tubo, colocando al paciente en decúbito lateral o supino semiincorporado con la extremidad superior ipsilateral detrás de la cabeza para favorecer la inserción (5.º espacio intercostal, línea media axilar) (figura 10).

Fuente: Colocación de un tubo de tórax. www.oc.lm.ehu.es
Figura 10. Colocación del paciente por drenaje pleural por vía lateral y anterior espectivamente.
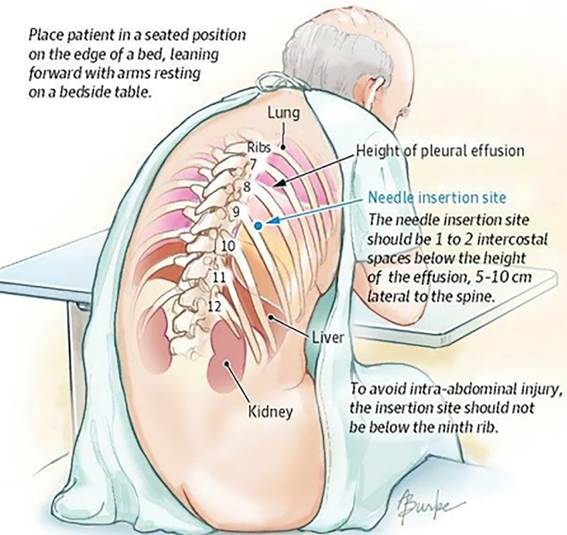
La toracocentesis consiste en la punción puntual de la pared torácica para retirar líquido y/o aire del espacio pleural, bien con fin diagnóstico (toracocentesis diagnóstica, volumen de 10-60ml) y/o terapéutico o evacuador. Si el paciente está consciente y colaborador, se recomienda el abordaje posterior en posición sentado al borde de la cama o silla, ligeramente inclinado hacia delante con los brazos apoyados. La punción se localizará aproximadamente a nivel 5.º espacio intercostal, en línea escapular, axilar posterior o axilar media, evitando la punción intraabdominal de hígado o bazo. Si está inconsciente o la situación clínica no permite esta posición se realizará en supino semiincorporado por vía lateral y si es posible guíado por ecografía.
Una vez que el paciente está correctamente colocado y el campo de trabajo preparado, realizamos el lavado quirúrgico de manos mientras aplican la solución antiséptica en la zona de colocación del drenaje. Se infiltra anestésico local (mepivacaína 1-2 %). Es importante infiltrar correctamente y por orden: piel, tejido celular subcutáneo, periostio costal y pleura siempre avanzando por el borde superior de la costilla inferior y aspirando con la jeringa hasta detectar aire, líquido pleural o sangre (entrada en cavidad pleural), por lo que se retiraría lentamente. Nos permite hacernos la idea de la localización anatómica y de las características del contenido a drenar. Esperamos al efecto del anestésico local para continuar, posteriormente, con la incisión en piel y tejido subcutáneo. Es importante que dicha incisión sea de un tamaño suficiente (aprox. 2 cm) para introducir el drenaje torácico. La técnica convencional implica la disección músculo-aponeurótica deslizando el mosquito o pinza (a veces introducir el dedo índice ayuda a liberar adherencias e inspeccionar la cavidad) siempre por el borde superior de la costilla inferior evitando así la disección del paquete vasculo-nervioso intercostal hasta notar la apertura de la pleura. Una vez creado el acceso a pleura se retira el mosquito y se introduce el tubo de tórax por el trayecto creado, deslizándolo hacia el interior de la cavidad a la vez que retiramos el trócar (figura 11).
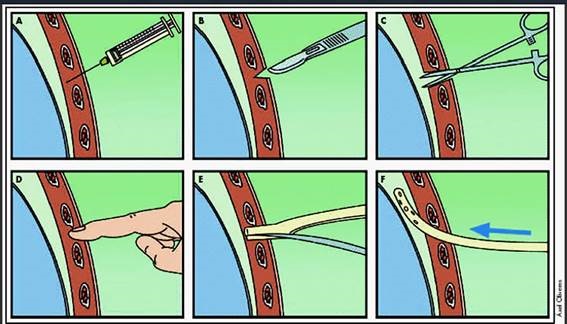
Fuente: Martinón-Torres. Toracocentesis y drenaje pleura
Figura 11. Resumen de colocación de un drenaje torácico convencional.
Una técnica menos invasiva es la denominada Seldinger: colocación del tubo torácico a través de un orificio creado mediante punción con aguja y dilatación posterior por la que una guía metálica dirige el tubo hacia la cavidad pleural. Suele usarse en pacientes concretos con coagulopatía y derrame no complicado (figura 12).
La punción con aguja introductora, también llamada Pleurocath®, permite la punción directa y rápida de la cavidad pleural con una aguja gruesa. Es necesario entrar aspirando con la jeringa hasta observar la salida de aire, momento en el que se extrae el fiador de la aguja y la jeringa y se introduce el catéter por la luz de la aguja conectando el extremo a una llave de tres vías. Esta técnica debe realizarse con mucha precaución porque es fácil introducir o mover demasiado la aguja lesionando estructuras subyacentes (figura 12).
Independientemente del acceso utilizado, el catéter o tubo introducido en cavidad pleural debe conectarse al sistema de drenaje con aspiración comprobando el correcto funcionamiento. Asegurar siempre el tubo a piel con seda y dejar un punto libre que ayude al cierre de la incisión con la retirada del tubo; por último, se recomienda colocar compresas estériles entre piel-tubo y tubo-apósito para evitar acodamientos y lesiones por decúbito y realizar una radiografía de tórax para asegurar la correcta colocación y evacuación o reexpansión del parénquima. En caso de derrame pleural, suele ponerse un máximo de evacuación inicial de 1-1,5 litros para evitar el edema exvacuo, tras lo cual se pinza y al cabo de 30-60’ puede continuar la evacuación.
FUNCIONAMIENTO
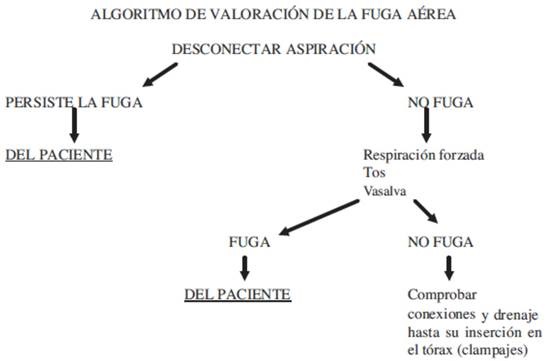
La valoración del funcionamiento del drenaje exige una sistemática, en este orden: permeabilidad del drenaje -> valoración del débito -> presencia de fuga aérea. (Algoritmo 1 y 2). Se recomienda no pinzar los drenajes de rutina, ni siquiera para el transporte, ya que favorece la obstrucción. Únicamente si se valora su retirada, la administración de fibrinolíticos o los recambios de sistema. Recordar que el sistema debe estar siempre en posición declive con respecto al paciente y que hay que vigilar y reponer, si es necesario, el sello de agua (50ml).
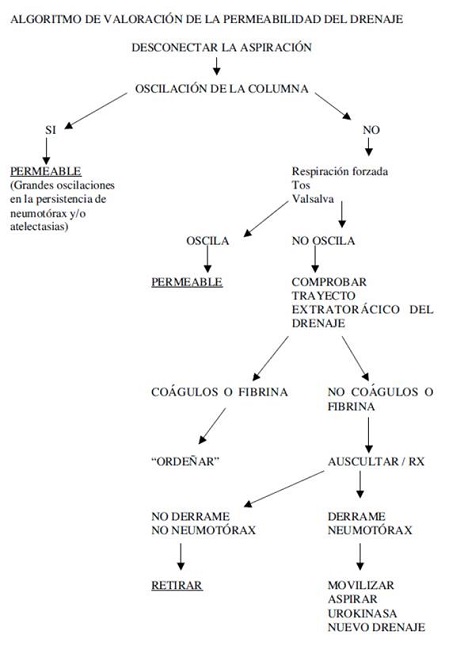
Fuente: C. López García et al. Drenaje pleural. Cuidados generales
Algoritmo 1. Valoración de la permeabilidad del drenaje.
RETIRADA
Existen cuatro criterios clásicos de retirada:
- Ausencia de oscilación de la columna de agua.
- Débito < 50 - 100 ml / 24 h.
- No fuga aérea.
- Reexpansión pulmonar completa clínica y radiológica.
Habitualmente se pinza el drenaje durante 24 horas y tras comprobar en la radiografía de tórax ausencia de derrame o neumotórax, se retira.
La maniobra más comúnmente aceptada para la retirada es inspiración forzada seguida de maniobra de Valsalva; de esta forma, el volumen pulmonar es máximo y al contraer la musculatura abdominal con la glotis cerrada sube diafragma, aumentando la presión intrapleural por encima de la atmosférica, con lo que disminuye la posibilidad de entrada de aire a pleura. Antes de la retirada asegurarse que el tubo no se halla anclado.
El gesto debe ser cuidadoso pero decidido. Inmediatamente después de la retirada, nos ayudamos del punto de seda que dejamos en su colocación (preferible a tapón de vaselina estéril) colocando una gasa con apósito. Se recomienda descartar complicaciones tras la retirada con una radiografía de tórax o ecografía pulmonar.
PRINCIPALES COMPLICACIONES
Hemorragia por lesión de gran vaso o laceración pulmonar. Control horario del débito, si la hemorragia es brusca, pinzar el tubo inmediatamente; si durante 3 horas consecutivas el débito >200ml y se acompaña de inestabilidad hemodinámica y/o respiratoria considerar la toracotomía exploratoria y hemostasia.
Localización incorrecta: intraabdominal (perforación diafragmática, lesión de bazo, hígado) o en pared torácica/subcutánea (hemorragia intercostal, enfisema subcutáneo, celulitis o malfuncionamiento).
Infección, poco frecuente. En ocasiones, celulitis de la herida pero en general el uso de antibióticos es excepcional.
Edema de pulmón ex-vacuo: expansión brusca de un pulmón colapsado. Se manifiesta por tos, dolor pleurítico, hipoxemia, hipotensión y angustia. Se previene drenando de forma gradual las grandes colecciones.
Enfisema subcutáneo: generalmente producido por obstrucción del tubo o fuga aérea de gran magnitud. Revisar permeabilidad y valorar el reemplazo del tubo.
Obstrucción del drenaje por coágulos o fibrina. El ordeñe presenta dudosos resultados y el lavado con suero aumenta el riesgo de infección pleural, avisar al médico.
Salida accidental del tubo. Ocluir, inmediatamente, el orificio de entrada del tubo.
CUIDADOS DE ENFERMERÍA
Recomendar al paciente que las movilizaciones sean cuidadosas para evitar tirones y/o desconexiones. - Curas diarias de la zona de inserción del drenaje con cambio de apósitos. Si existen hilos de sutura no cortarlos, ayudarán al cierre del orificio una vez retirado el drenaje.
Revisar las conexiones y evitar desconexiones innecesarias.
Revisar la cámara de sello de agua (oscilación y/o burbujeo).
Vigilar permeabilidad del tubo (evitar obstrucción y acodaduras).
El tubo de drenaje nunca se pinza excepto: necesidad de cambio de la unidad de drenaje, intentar localizar una fuga aérea, administración de fibrinolíticos y valoración de la retirada del tubo.
Mantener la verticalidad con el pié basculante o colgado en el lateral de la cama para evitar la mezcla de líquidos, siempre por debajo del nivel del tórax del paciente.
En los sistemas de agua, mantener el nivel de líquido indicado.
Marcar en el Pleur-evac el nivel de cantidad drenada por turno, registrándola en la gráfica.