INTRODUCCIÓN
La investigación clínica del tratamiento con implantes de los pacientes ha supuesto valorar en su globalidad los resultados de los diferentes estudios y analizar los diversos factores que influyen en su éxito funcional y estético, o que representan un riesgo considerable para el tratamiento. En este sentido, la investigación clínica ha participado evaluando los aspectos diagnósticos, quirúrgicos, prostodóncicos y de mantenimiento a largo plazo del tratamiento con implantes dentales 1-5.
Los estudios clínicos han valorado los factores más relacionados con la evaluación médica y odontológica de los pacientes que constituyen la primera fase del tratamiento con implantes como puede ser la incidencia de factores de riesgo como los antecedentes periodontales o el consumo de tabaco 6. Los hallazgos radiológicos, mediante la ortopantomografía y sobre todo por la tomografía computarizada de haz cónico ofrecen la posibilidad de valorar el grado de interrelación de la salud general y oral en el éxito del tratamiento con implantes. Además, el diagnóstico por imagen proporciona al clínico/investigador conocer e identificar las estructuras anatómicas del maxilar (ej. seno maxilar) o de la mandíbula (ej. nervio dentario inferior) y disponer de una información precisa del estado edéntulo de los pacientes y su grado de reabsorción ósea 7-10.
La fase quirúrgica del tratamiento con implantes mediante la cirugía de inserción de los implantes constituye una fase importante previa a la restauración prostodóncica en el tratamiento global de los pacientes edéntulos totales o parciales. Después de la fase diagnóstica y mediante una correcta planificación de tratamiento, se realiza la selección del tipo y número de implantes y su distribución en la arcada correspondiente, de acuerdo a la disponibilidad y calidad óseas y a la valoración del tipo de rehabilitación prostodóncica. Se selecciona las diversas técnicas quirúrgicas básicas o complejas más adecuadas para conseguir unos buenos resultados clínicos en la estabilidad primaria de los implantes y en su posterior oseointegración 11-14.
Desde un punto de vista prostodóncico, es necesario realizar una planificación protésica previa al tratamiento quirúrgico que permita la elaboración de la prótesis según el diagnóstico integral del paciente, con un diseño favorable, que reduzca o elimine las fuerzas oclusales adversas y proporcione unos resultados óptimos funcionales y estéticos para el paciente a largo plazo. El tipo de protocolo de carga funcional convencional, precoz o inmediata debe ser establecido también previamente por el profesional. En este sentido resulta esencial, la selección del tipo de materiales que se van a utilizar en la elaboración de las prótesis 15-19.
Finalmente, el clínico/investigador debe asegurar el éxito a largo plazo del tratamiento y prevenir la aparición de complicaciones, siendo necesaria una fase de mantenimiento que pueda ser realizada por el paciente de acuerdo a su estado funcional, con sus revisiones periódicas de acuerdo a una colaboración permanente entre el equipo profesional y el paciente en el cuidado del tratamiento realizado. En esta fase es muy importante el establecimiento de un programa de higiene oral por parte del paciente y la identificación precoz de problemas o complicaciones que puedan surgir a lo largo del seguimiento clínico. De esta forma el clínico puede lograr que el tratamiento con implantes influya positivamente en la calidad de vida de los pacientes 20-21.
CRITERIOS DE EXITO DEL TRATAMIENTO CON IMPLANTES
Los criterios aceptados para valorar el éxito de los implantes fueron propuestos hace ya más de 30 años para identificar la evidencia clínica del éxito de la oseointegración y de la supervivencia de los implantes (Tabla 1) 22. A lo largo de estas pasadas décadas se han realizado otras propuestas de éxito de los implantes incluyendo criterios ya establecidos y nuevos criterios basados en la supervivencia de los implantes, pérdida radiográfica de hueso marginal, ausencia de infección periimplantaria y estabilidad de la prótesis (Tablas 2 - 4) 23-25. La inclusión de los criterios más relacionados con la salud general de los pacientes y su grado de satisfacción han sido más recientemente valorados, aunque el nivel de oseointegración sigue siendo el criterio predominante 25.
Tabla 1. Los criterios de éxito en el tratamiento con implantes (Albrektsson et al 22, 1986).
| 1. El implante es inmóvil cuando es testado clínicamente. |
| 2. Una radiografía no demuestra ninguna evidencia de radiolucidez periimplantaria. |
| 3. La pérdida de hueso marginal es menor de 0,2 mm anualmente después del primer año de la carga funcional. |
| 4. La utilización del implante está caracterizada por la ausencia de signos y síntomas persistentes y/o irreversibles como dolor, infección, neuropatía, parestesia o invasión del canal mandibular. |
| 5. El criterio de éxito debe incluir una frecuencia de éxito a los 5 años del 85% y del 80% al final de los 10 años. |
Tabla 2. Los criterios de exito en el tratamiento con implantes (van Steenberghe et al 23, 1999).
| 1. El implante no provoca ninguna reacción alérgica, tóxica o infeccciosa de carácter local o sistémico. |
| 2. El implante ofrece soporte para una prótesis funcional. |
| 3. El implante no muestra signos de fractura o incurvación. |
| 4. El implante no muestra ninguna movilidad cuando es explorado manual o electrónicamente. |
| 5. El implante no muestra ningún signo de radiolucidez mediante una radiografía intraoral . |
| 6. La pérdida marginal de hueso (Rx intraoral) y/o la pérdida de inserción (profundidad de sondaje + recesión) no deben perjudicar la función de anclaje del implante o causar molestias para el paciente durante 20 años |
Tabla 3. Los criterios de éxito relacionados con el tratamiento con implantes (Misch et al 24, 2008).
| EXITO (salud óptima) | Ausencia de dolor o sensibilidad a la función Ausencia de movilidad < 2 mm pérdida ósea radiográfica después de la cirugía inicial Ausencia de exudado |
| SUPERVIVENCIA SATISFACTORIA | Ausencia de dolor a la función Ausencia de movilidad 2-4 mm pérdida ósea radiográfica Ausencia de exudado |
| SUPERVIVENCIA COMPROMETIDA | Puede haber sensibilidad a la función Ausencia de movilidad Pérdida ósea radiográfica > 4mm (menos que 1/2 del cuerpo del implante) Profundidad de sondaje > 7 mm Puede haber exudado |
| FRACASO (clínico o fracaso absoluto) | Cualquier condición siguiente: Dolor a la función Movilidad Pérdida ósea radiográfica > 1/2 longitud del implante Exudado descontrolado No más tiempo en boca |
Tabla 4. Los criterios de éxito relacionados con el tratamiento con implantes (Papaspyridakos et al 25, 2012).
| SATISFACIÓN DEL PACIENTE | Ausencia de disconfort /parestesia Estética global Función masticatoria Función gustativa Satisfacción general |
| IMPLANTE | Ausencia de dolor Pérdida ósea a 1 año menor de 1,5 mm Pérdida ósea anual menor de 0,2 mm Ausencia de radiolucidez (Rx) Ausencia de movilidad Ausencia de infección |
| TEJIDOS PERIIMPLANTARIOS | Sondaje menor de 3 mm Ausencia de supuración Ausencia de sangrado Ausencia de inflamación Bajo nivel de índice de placa Mucosa queratinizada mayor de 1,5 mm Ausencia de recesión |
| PRÓTESIS | No complicaciones menores (solucionadas en la consulta) No complicaciones mayores (laboratorio) Estética Función |
La presencia de dolor es un criterio importante de fracaso ya que el implante no puede invadir ninguna estructura nerviosa como el nervio dentario inferior. Más difícil resulta valorar por el clínico la existencia subjetiva de molestias o de tensión en la zona intervenida, sobre todo cuando hay dientes naturales contiguos que pueden ser la causa de la aparición de odontalgias inespecíficas 24.
La ausencia de movilidad del implante constituye otro criterio de éxito que significa que el implante está osteointegrado, aunque esta condición clínica no significa exactamente una ausencia verdadera de movilidad, ya que a veces los microvimientos del implante no son perceptibles por el examen clínico. La presencia de movilidad indica que existe una fibrointegración del implante, es decir, que el implante está unido al hueso mediante un tejido conectivo 24.
La pérdida de hueso marginal ha sido uno de los criterios más utilizados para evaluar el éxito del tratamiento con implantes que suele ser realizado mediante radiografías intraorales periapicales. En un principio se aceptó universalmente que una pérdida de hueso de 1 mm el primer año y de 0,2 mm anual, posteriormente no representaba una tendencia al fracaso de los implantes y podía ser incluido como un criterio de éxito ya que en esa época el diseño macroscópico (conexión externa) y microscópico (superficie mecanizada) de los implantes no aseguraba una mayor estabilidad periimplantaria 22.
La introducción de nuevas superficies rugosas (ej. arenado y grabado) y nuevos diseños en las conexiones implante-pilar (ej. conexión interna, plataforma reducida o platform switching) han modificado esta tendencia y han reducido la pérdida de hueso marginal 25-27. En este sentido, actualmente este criterio para valorar el grado de oseointegración y admitido universalmente desde hace décadas probablemente podría ser reconsiderado como un criterio de éxito desde un punto de vista cualitativo (ausencia de pérdida ósea marginal) y cuantitativo (menor pérdida en mm de pérdida marginal ósea 25.
El sondaje de los tejidos periimplantarios tiene menos significado que el sondaje de los dientes, sin embargo, si se acompaña de algunos signos como secreción, sangrado o pus, y de síntomas como molestias o dolor, puede indicar la existencia de patología. En condiciones fisiológicas, no hay que olvidar que el sondaje periimplantario es mayor entre los implantes que en los dientes y puede variar entre 2-6 mm 24.
Un criterio de éxito insuficientemente valorado del tratamiento con implantes ha sido el resultado clínico prostodóncico. Las diversas rehabilitaciones prostodóncicas o los complejos implante-pilar no han sido valorados como un criterio adecuado frente al nivel de oseointegración o de infección o periimplantitis (ej. radiolucidez radiográfica) 22-23. En este sentido, actualmente el grado de satisfacción funcional y/o estético de la prótesis incrementaría el enfoque interdisciplinario de los criterios de éxito más allá de la simple supervivencia de los implantes 25.
La inclusión de más criterios reduce la tasa de éxito de los implantes ya que supone un aumento del nivel de parámetros clínicos exigidos, aunque no disminuye la tasa de supervivencia. Los criterios de éxito más actuales pueden ser establecidos en varias categorías o niveles, nivel del paciente, nivel del implante, nivel de los tejidos periimplantarios y nivel de la prótesis y representan los más utilizados en los diversos estudios clínicos como demuestra una revisión sistemática 25 (Tabla 4).
ESTUDIOS A LARGO PLAZO DEL TRATAMIENTO CON IMPLANTES EN PACIENTES EDENTULOS TOTALES
El tratamiento con implantes de los pacientes edéntulos totales se ha ido desarrollando en los últimos 50 años, sus resultados biológicos y clínicos a largo plazo han sido una base importante de los fundamentos científicos de la implantología oral, además de constituir algunas de las publicaciones más referenciadas porque son estudios de 10 o más años 21-26.
REHABILITACIONES TOTALES FIJAS
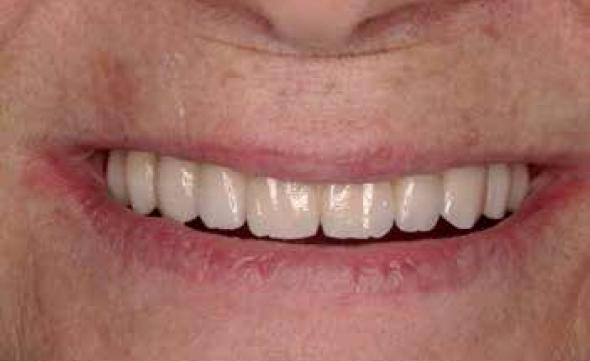
Los primeros estudios de éxito a largo plazo se realizaron en pacientes edéntulos totales, con implantes de superficie mecanizada y protocolos de carga funcional convencional con un periodo de cicatrización de 3 meses en la mandíbula y de 6 meses en el maxilar superior y rehabilitados con una prótesis híbrida atornillada, el llamado protocolo clínico de Branemark o de Toronto que configura el comienzo de la implantología moderna 28-33. En la actualidad esta opción de tratamiento ha demostrado su eficacia clínica funcional y estética (Figuras 1-2) 34-36.
Un estudio reportaba los resultados a 10 años de la rehabilitación completa con 4-6 implantes en pacientes edéntulos totales 28. Se realizaron 84 prótesis híbridas maxilares y 72 prótesis mandibulares después de un periodo de cicatrización convencional de 3-8 meses. El número seleccionado de implantes dependió del hueso disponible que estaba más comprometido en aquellos pacientes tratados con 4 implantes. Durante el periodo de seguimiento, la tasa de supervivencia de los implantes y de las prótesis en la mandíbula fué de 88,4% y 93,2%; mientras que en el maxilar fue de 80,3% y 78,3%, respectivamente 28.
Los resultados clínicos del tratamiento con implantes dentales para rehabilitar a pacientes edéntulos mandibulares son presentados en un estudio de más de 20 años 29. El estudio realizado en 47 pacientes, reflejó un éxito del 98,9%. 3 implantes se perdieron. Todos los pacientes tuvieron una función permanente con sus prótesis a lo largo de los 20 años. Solamente dos prótesis fueron sustituidas. La pérdida media de hueso crestal fué de 1,6 mm, sin embargo, el 24% de los implantes presentaron 2 o más espiras expuestas aunque se mantenían los implantes sin más complicaciones 29.
Los resultados clínicos de las rehabilitaciones con implantes en pacientes edéntulos maxilares son presentados en un estudio con 76 pacientes edéntulos tratados con 450 implantes mecanizados y 109 pacientes tratados con 310 implantes con superficie anodizada. A los 5 años, el éxito fue del 93,4% y 97,3%, respectivamente. En el primer grupo, un mayor número de implantes mecanizados fracasaron antes de la carga funcional. La pérdida de hueso marginal fué similar en ambos grupos, 0,5 mm y 0,7 mm, respectivamente. La supervivencia de las prótesis fue del 97,1% y del 100%, respectivamente 31-32.
Un estudio refiere los resultados clínicos de 48 pacientes edéntulos en uno o dos maxilares 33. A los 20 años, solamente pudo valorarse a 19 pacientes. Los implantes utilizados eran de superficie mecanizada y fueron cargados a los 3-4 meses en la mandíbula y a los 6 meses en el maxilar con prótesis híbrida. En el periodo de seguimiento clínico, la pérdida ósea fue de 2,33 mm. Un implante fracasó, por lo que la tasa de supervivencia fue del 99,2% 33.
Más recientemente, se han realizado estudios en pacientes edéntulos totales tratados con rehabilitaciones fijas con protocolos de carga precoz e inmediata con resultados muy favorables 19,34-36. Un estudio sueco evalúa los resultados clínicos a largo plazo (10 años) de 24 pacientes edéntulos rehabilitados con prótesis fija completa maxilar sobres 139 implantes cargados precozmente 34-35. El éxito fue del 95,1%. 7 implantes se perdieron durante el periodo transcurrido. Un paciente perdió 3 implantes a los 5 años. La pérdida ósea marginal fué de 1,07 mm. Algunas complicaciones protésicas tuvieron lugar como fracturas de los dientes de resina en una proporción de 4,7 complicaciones por prótesis. No se registraron fracturas de los tornillos protésicos. Aunque la mayoría de los pacientes (60%) tenían un buen nivel de higiene oral, sin embargo, desde un punto de vista etiopatogénico, los fracasos implantológicos estuvieron relacionados con la incidencia de patología infecciosa periimplantaria con presencia de sangrado y supuración a la exploración clínica. Así mismo, la periimplantitis estuvo relacionada con una historia previa de periodontitis y consumo de tabaco 34-35.
Los resultados a 10 años de 21 pacientes edéntulos mandibulares tratados con carga inmediata reflejan un éxito de los implantes del 100%. Los niveles de sangrado y placa fueron elevados (49,5% y 67,6%, respectivamente). El sondaje medio fue de 3,77 mm y la pérdida de hueso marginal fue a los 3, 12, 24 y 120 meses de 0,16 mm, 0,14 mm, 0,17 mm, y 0,49 mm, respectivamente. El 47% de los implantes no presentaron pérdida ósea 19.
Un estudio reciente tenía como objetivo mostrar los resultados clínicos de la carga inmediata de implantes con rehabilitaciones totales híbridas atornilladas 36. 18 pacientes edéntulos totales fueron tratados con implantes de conexión interna para la rehabilitación fija en el maxilar y/o en la mandíbula. Todos los implantes fueron cargados de forma inmediata mediante pilares intermedios. El seguimiento clínico fué 48 meses. 170 implantes fueron insertados. Se realizaron 31 rehabilitaciones totales híbridas, 12 maxilares y 19 mandibulares. Los hallazgos clínicos indican una supervivencia de los implantes del 100% y del 96,9% de las prótesis porque en un paciente hubo una fractura de la estructura de resina. Este estudio indica que el tratamiento con una rehabilitación total híbrida en pacientes edéntulos mediante implantes cargados de forma inmediata constituye una terapéutica con un éxito elevado 36.
22 pacientes edéntulos totales mandibulares fueron evaluados mediante una tomografía computarizada de haz cónico y tratados con 8-10 implantes para su rehabilitación mediante la técnica de cirugía guiada y carga inmediata 37. Inmediatamente después de la cirugía sin colgajo se colocó una rehabilitación total inmediata provisional de resina. A los 3 meses se realizó la rehabilitación fija definitiva. El periodo de seguimiento clínico ha sido de 84,2 ± 4,9 meses después de la carga funcional. Desde un punto de vista implantológico, los resultados indican un éxito de los implantes del 97,5%. 5 implantes se perdieron durante el periodo de cicatrización con la prótesis provisional. La pérdida media de hueso marginal ha sido de 1,44 mm ± 0,45 mm. 6 pacientes presentaron alguna complicación prostodóncica (27,3%). 18 implantes (9,3%) presentaron periimplantitis. Los hallazgos clínicos demuestran la eficacia clínica de este protocolo de carga inmediata, donde la estabilidad primaria de los implantes y el ajuste oclusal de la prótesis inmediata son factores determinantes del éxito 37.
SOBREDENTADURAS
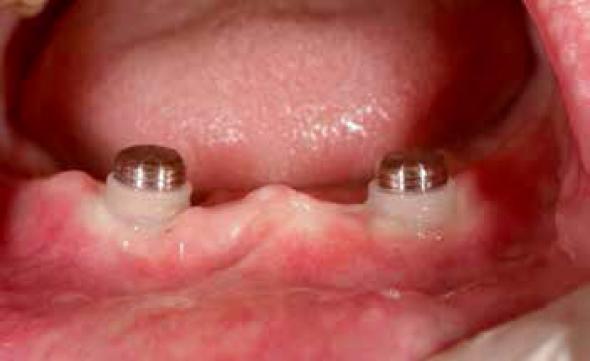
La experiencia acumulada en la literatura demuestra que las sobredentaduras constituye una alternativa implantológica con éxito en la rehabilitación de los pacientes edéntulos totales (Figuras 3-4). En este sentido, los estudios además de demostrar el éxito en conseguir la integración tisular de los implantes, valoran los diversos protocolos de carga funcional convencional, precoz e inmediata de los implantes con sus correspondientes sobredentaduras 21,38.
Los primeros resultados del tratamiento con implantes mediante sobredentaduras se realizaron con 45 pacientes y 47 sobredentaduras soportados con implantes de superficie mecanizada 39. 30 pacientes con 32 sobredentaduras fueron evaluados en la última revisión realizada a los 15 años de seguimiento medio. 6 implantes fracasaron, siendo la tasa de supervivencia de los implantes y de las prótesis superiores al 90%. La longevidad de las sobredentaduras fué de 12 años y las reparaciones de las prótesis en el laboratorio fueron necesarias cada 4 años 39.
El seguimiento a largo plazo de los pacientes tratados con sobredentaduras demuestra que el profesional debe examinar de forma periódica los tejidos periimplantarios para conservar su estado de salud oral 40. En este sentido, 150 pacientes edéntulos fueron tratados con sobredentaduras mandibulares sobre dos implantes durante un periodo de 10 años. La incidencia de mucositis a los 5 años fue del 51,9% y del 57% a los 10 años. La incidencia de periimplantitis fue del 16,9% a los 5 años y del 29,7% a los 10 años 40.
Los resultados son confirmados por un estudio a lo largo de 10 años 41. Las sobredentaduras fueron conectadas a los implantes mediante bolas o barras. Las revisiones periódicas fueron realizadas 1-2 veces anuales. 147 pacientes fueron tratados con 314 implantes. Más del 80% de las sobredentaduras permanecieron funcionales durante el periodo examinado. Las complicaciones más frecuentes estaban relacionadas con los mecanismos de retención o ataches, consistiendo en la reparación de las barras o el cambio de los retenedores esféricos. La necesidad de mantenimiento protésico fue más elevada en las sobredentaduras con bolas que en las soportadas por barras 41.
Más recientemente, un estudio ha valorado el tratamiento prostodóncico de los pacientes edéntulos totales con una sobredentadura mandibular mediante la carga precoz de implantes dentales insertados con cirugía guiada 42. 14 pacientes edéntulos totales fueron tratados con 28 implantes en la mandíbula para su rehabilitación prostodóncica con sobredentaduras. 2 implantes fueron insertados en cada paciente mediante una férula guiada. Los implantes fueron cargados funcionalmente tras un periodo de tiempo de 6 semanas con retenedores de fricción. Los hallazgos clínicos se han seguido durante 44,7 ± 31,4 meses. Los resultados indican una supervivencia y éxito de los implantes del 100%. La pérdida de hueso marginal media fue de 1,25 mm ± 095 mm. En 4 pacientes (28,6%) se realizaron cambios en los componentes plásticos de los ataches y 6 implantes presentaron periimplantitis (21,4%) 42.
ESTUDIOS A LARGO PLAZO DEL TRATAMIENTO CON IMPLANTES EN PACIENTES EDENTULOS PARCIALES
Aunque la implantología oral nació para el tratamiento de los pacientes edéntulos totales que presentaban problemas en la retención de sus prótesis completas; sin embargo, la predictibilidad y el éxito del tratamiento con implantes dentales se ha incrementado en la atención de los pacientes con pérdidas dentales parciales y unitarias a largo plazo 43-46. Como resultado de la permanente innovación en los diseños y superficies de los implantes, así como en las restauraciones implantosoportadas con respecto a los nuevos materiales utilizados se ha conseguido una mejor función y estética en los pacientes 3-4,18.
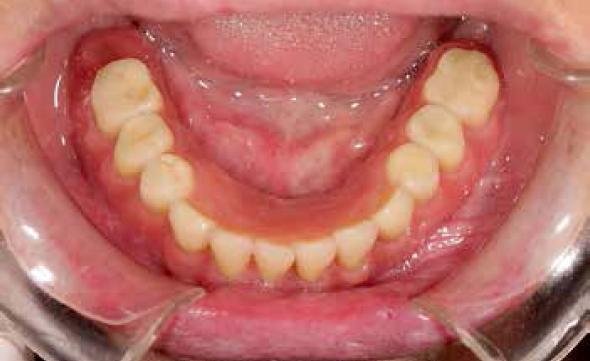
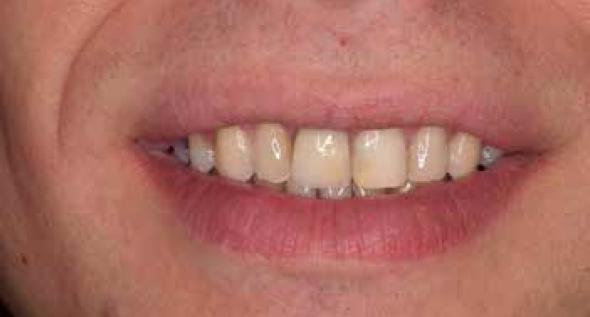
El tratamiento de los pacientes con edentulismo parcial con diferentes superficies de implantes presenta unos resultados muy favorables (Figuras 5-6) 4,45. Los implantes con superficie grabada con ácidos ha demostrado una buena respuesta ósea a largo plazo en 33 pacientes rehabilitados con 30 coronas unitarias y 21 puentes fijos seguidos durante un periodo de más de 17 años con un éxito superior al 90% 4. Similares resultados a 15 años son reflejados en un estudio realizado con 144 implantes de superficie arenada en 15 pacientes tratados con 20 coronas unitarias y 46 pacientes tratados con 52 puentes fijos con un éxito superior al 95% 45.
La superficie de los implantes juega un papel importante en la oseointegración a largo plazo. De hecho, la topografía rugosa o moderadamente rugosa obtenida por arenado, grabado o la combinación de ambos procedimientos ha demostrado que mejora la respuesta celular osteoblástica y como consecuencia mejora los resultados clínicos a largo plazo en diferentes situaciones clínicas confirmando que este tipo de tratamiento con implantes tratados o rugosos es predecible con unas elevadas tasas de éxito 3-4,34-35,47.
Los resultados clínicos del tratamiento con implantes dentales insertados con cirugía convencional o sin colgajo en diversas situaciones clínicas de edentulismo parcial han sido reflejado en un estudio a más de 3 años 48. 86 pacientes con pérdidas dentales parciales fueron tratados con 173 implantes con conexión interna y superficie obtenida por arenado y grabado ácido. Los implantes fueron cargados después de un periodo de cicatrización de 3 meses. 90 implantes fueron insertados con cirugía convencional y 83 sin colgajo. Los hallazgos clínicos indican una supervivencia y éxito de los implantes del 96,7% y 96,4%, respectivamente. La pérdida media de hueso marginal fué de 1,22 ±1,15 mm; 1,17 ±1 mm en la cirugía convencional y 1,28 ±0,9 mm en la cirugía sin colgajo. Se realizaron un total de 152 prótesis (100%), 134 coronas unitarias (88,2%) y 18 puentes fijos (11,8%). Este estudio indica que el tratamiento con implantes de los pacientes con edentulismo parcial presenta una tasa alta de éxito 48.
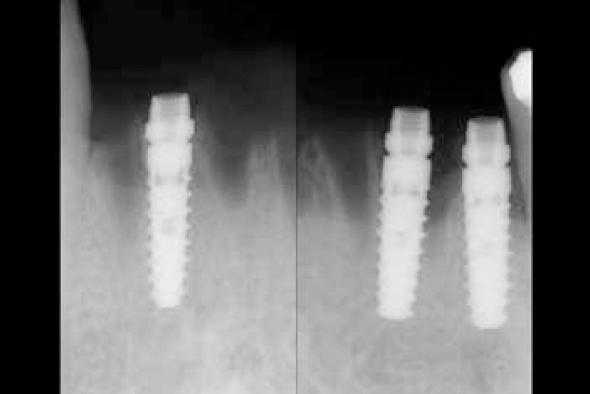
Los resultados clínicos de implantes unitarios han sido también reflejados en algunos estudios a largo plazo (Figuras 7 y 8) 49-50. En este sentido, un estudio valora a 112 pacientes tratados con 344 implantes. El éxito de los implantes unitarios fué del 98,1% a los 5 años y del 97,4% a los 10 años con una supervivencia global del 91,6% a los 12 años. La complicación más importante fue la periimplantitis que afectó al 13% de los implantes 49. Estos hallazgos clínicos son confirmados por otro estudio con un seguimiento de 15 años, con 97 pacientes tratados con 129 implantes y un éxito del 97,4%. La mayoría de los implantes no presentaron complicaciones biológicas (70,5%) ni prostodóncicas (81,4%) 50.
CONCLUSIONES
La experiencia clínica en el tratamiento con implantes dentales se ha ido consolidando durante las últimas décadas. Los estudios a largo plazo reflejan globalmente unos resultados muy favorables con un éxito y supervivencia de los implantes superior al 90%. Los avances diagnósticos, quirúrgicos, y prostodóncicos han sido extraordinarios y han incidido positivamente en el tratamiento con implante. No obstante, conforme se incrementa el tiempo de seguimiento clínico, también aparece una mayor frecuencia de complicaciones, lo que configura la necesidad de una fase de mantenimiento.