Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Cirugía Plástica Ibero-Latinoamericana
versão On-line ISSN 1989-2055versão impressa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.39 no.1 Madrid Jan./Mar. 2013
https://dx.doi.org/10.4321/S0376-78922013000100004
Nuevo enfoque en el tratamiento quirúrgico de las fisuras labiales congénitas
New approchment to the surgical treatment of congenital cleft lip deformities
Rossell-Perry, P.* y Gavino-Gutierrez, A.M.**
*Cirujano Plástico. Director Médico Programa "Outreach Surgical Center", Lima, Perú. Fundación ReSurge Internacional - USA
** Asistente Proyectos Investigación. A.B. PRISMA. Consultor en Bioestadística, Universidad Peruana Cayetano Heredia, Lima, Perú
Dirección para correspondencia
RESUMEN
Las fisuras labiales son variadas en su forma de presentación y su tratamiento requiere de una descripción detallada de su morfología y de una cirugía individualizada. La mayoría de centros en el mundo utilizan una sola técnica o modificaciones de ésta para tratar las diferentes formas de fisura labial. Durante nuestros primeros años de experiencia tratamos las diferentes formas de fisura labial con una sola técnica quirúrgica (Millard para la unilateral y Mulliken para la bilateral) con buenos y malos resultados. Este panorama nos llevó a clasificar las fisuras labiales y a plantear una nueva estrategia para su tratamiento quirúrgico, de manera más individualizada.
El propósito del presente estudio es comparar los resultados quirúrgicos obtenidos en el tratamiento de las fisuras labiales con 2 protocolos diferentes.
Realizamos un estudio analítico comparativo de un protocolo A, utilizando una sola técnica para tratar las diferentes formas de fisura labial, y de un protocolo B, utilizando diferentes técnicas de acuerdo a la clasificación propuesta, en base al número de malos resultados obtenidos con cada uno de ellos.
Para establecer el tipo de resultado obtenido se realizaron medidas antropométricas en ambos lados del labio operado antes de la cirugía palatina que se lleva a cabo bajo anestesia general.
Observamos diferencias significativas en el número de malos resultados entre ambos protocolos, a favor del protocolo B (p: 0.0001 y p: 0.002).
Concluimos que fue posible observar un menor número de malos resultados con la aplicación del protocolo B (protocolo individualizado) para el tratamiento de la fisura labial uni y bilateral, mostrando la eficacia de la clasificación propuesta y de las técnicas empleadas.
Estas conclusiones avalan los aportes propuestos en este artículo con la nueva clasificación y técnicas descritas.
Palabras clave: Clasificación fisuras labiales, Cirugía fisuras labiales.
Código numérico: 2312-23120.
ABSTRACT
The cleft lip deformities present in a wide spectrum of variation and their treatment requires a very detail description of the morphology and a more individualized surgical treatment. Most of reference center around the world use one surgical technique or modifications of it, to address the different forms of cleft lip. During our first years of experience we repair all the cleft forms using only one technique (Millard for unilateral and Mulliken for bilateral) with good and bad results. This scenario stimulates us to classify the cleft lips and propose a new strategy for their surgical treatment, making them more individualized.
The purpose of this study is to compare the surgical results obtained using two different protocols.
This is an analytic and comparative study of 2 protocols: protocol A, using one surgical technique to address all cleft types, and protocol and B, using different surgical techniques according to our proposed classification based on number of bad results obtained using each one.
To establish the type of result obtained we did anthropometric measurements in both sides of the repaired lip before the cleft palate repair under general anesthesia.
In both cases, we have seen statistically significant differences in the number of bad results between the two protocols, on behalf of protocol B (p: 0.0001 and p: 0.002).
We observed less number of bad results using the individualized protocol (protocol B) in the surgical treatment of unilateral and bilateral cleft lip showing the efficacy of the proposed classification and used techniques.
These conclusions support our proposal in this article, with the new classification and surgical techniques.
Key words: Cleft lip classification, Cleft lip surgical technique.
Numeral Code: 2312-23120.
Introducción
Las fisuras labiopalatinas presentan un gran espectro de variación en relación a su morfología; no todas las fisuras labiales son iguales. Las clasificaciones tradicionales son insuficientes para describir de manera individual cada tipo de fisura labial. Nuestra experiencia en el manejo de la fisura labial congénita nos ha mostrado que las características morfológicas de la fisura están en relación a su severidad, determinando su tratamiento y pronóstico según el protocolo usado en nuestro programa.
Algunos autores han observado una mayor necesidad de cirugías secundarias en las formas más severas de fisuras labiopalatinas, lo cual refuerza el concepto que mencionamos (1,2). Hallazgos similares han sido publicados por Henkel en 1998 a través de un trabajo realizado sobre 712 fisuras, confirmando la relación del grado de severidad de las mismas con la mayor necesidad de cirugías secundarias (3).
La naturaleza de la fisura labiopalatina viene dada por una deficiencia de tejidos de magnitud variable y caracteriza de forma individual a cada fisura; por tanto el diagnóstico específico de la fisura es un punto importante a la hora de llevar a cabo el planeamiento prequirúrgico de la misma.
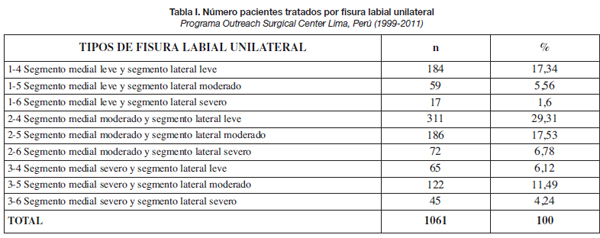
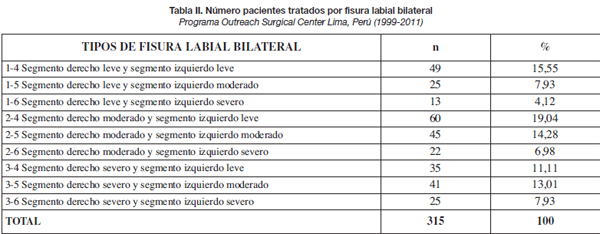
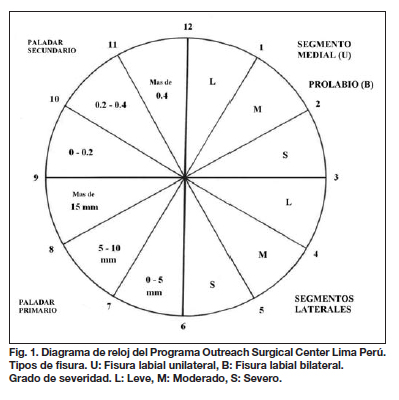
Hablar de la severidad de la fisura es especificar el grado de deficiencia de los tejidos para cada fisura labial. La mayoría de artículos publicados hasta la fecha enfocan la fisura unilateral solamente en función de la deficiencia vertical del segmento medial, y a la fisura bilateral como una deformidad simétrica en los tejidos blandos, lo cual, a nuestro juicio, no ilustra adecuadamente estas patologías. En tal sentido, se hace necesaria una clasificación y esquema que permitan una descripción más detallada y específica de la fisura como elemento de evaluación prequirúrgica por parte del cirujano. En la fisura unilateral se evalúan los segmentos medial y lateral, mientras que en la fisura bilateral se evalúan los segmentos laterales derecho e izquierdo (Tablas I y II). Para estimar la severidad de la deficiencia en las fisuras unilaterales se utiliza la comparación entre las alturas labiales (medial y lateral) y en las bilaterales la comparación entre las alturas labiales de los segmentos laterales derecho e izquierdo. Así, la deficiencia de la altura labial en estos segmentos determinará la severidad de afectación de la fisura labial, estableciendo la siguiente clasificación:
1. Leve, cuando la diferencia es de 0 a 3 mm.
2. Moderado, cuando la diferencia es de 3 a 6 mm.
3. Severo, cuando la diferencia es mayor de 6 mm.
La combinación de estos 3 grados de severidad determina 9 tipos básicos para clasificar las diferentes formas de fisuras labiales uni y bilaterales (Tablas I y II).
Por otro lado, hemos de tener en cuenta que está muy difundida en la mayoría de centros quirúrgicos del mundo, la utilización de una sola técnica quirúrgica con pequeñas variantes para corregir las diferentes formas de fisuras labiales. Así, la técnica de Millard se emplea por lo general para tratar la fisura unilateral y la técnica de Millard y la de Mulliken para corregir la fisura bilateral. Un 46 % de cirujanos en Norteamérica utiliza la técnica de Millard y un 38 % utiliza esta técnica con ciertas modificaciones para reparar la fisura labial unilateral (4).
La técnica de Millard tiene, en nuestra consideración, una serie de limitaciones; a saber:
a) Utilización de la incisión subnasal, la cual es innecesaria.
b) Utilización del tejido labial para reparar la nariz (colgajo C). Los tejidos labiales deben ser aprovechados al máximo para corregir las deficiencias en los segmentos labiales. La columela nasal no requiere elongación con tejidos labiales y el piso nasal tampoco requiere del colgajo C como propuso Millard; éste se puede reparar a partir de los tejidos nasales provenientes del segmento lateral de la fisura.
c) Asimetría del filtro nasal reparado.
d) Incapacidad para corregir adecuadamente casos de fisura unilateral con segmento lateral corto, debido a que el segmento lateral avanza pasivamente sin ser alargado de acuerdo a los conceptos propuestos por Millard de rotación medial y avance lateral.
Estudios como el de Christofides y col. en el 2006, mostraron un 50 % de insatisfacción con las cicatrices labiales y un 35 % de casos con deformidad del silbador cuando se ha empleado la técnica de Millard (5).
Las técnicas derivadas del Millard, como la de Reichert-Millard (6) descrita por nosotros, son útiles para corregir casos de fisura unilateral con segmento lateral de altura adecuada. El resultado de operar una fisura labial unilateral de segmento lateral corto (deficiencia mayor de 3 mm. en su altura) con una técnica de tipo Millard, es el acortamiento del ancho del segmento labial lateral y/o la posición más baja del ala nasal. Esta situación nos obligó, primero a tipificar las diferentes formas de fisura unilateral a través de una nueva clasificación y diagrama y segundo, a utilizar una técnica quirúrgica que permita corregir de manera más adecuada los casos con segmento lateral corto.
Las técnicas más utilizadas para la reparación de la fisura labial bilateral probablemente son las de Millard y Mulliken (7, 8); sin embargo, hemos observado limitaciones en su utilidad para corregir casos con asimetría marcada de los segmento laterales. Estas técnicas corrigen la asimetría acortando el segmento lateral más largo y creando un labio más corto en altura. Otro tipo de mal resultado asociado a estas técnicas en el manejo de la fisura bilateral asimétrica, es la asimetría labial. La mayoría de los malos resultados observados durante nuestros primeros años se relacionaron con casos que presentaban un segmento lateral corto en la fisura labial unilateral y con casos de asimetría marcada en la fisura labial bilateral. Esta situación nos obligó a tipificar mejor las fisuras labiales y a crear técnicas que permitan tratar las fisuras de una manera más individual para obtener mejores resultados. Con tal fin desarrollamos una nueva clasificación de fisuras que ha servido para tipificar sus diferentes formas (9-11). Además, utilizamos el diagrama de reloj (12) para describir las fisuras permitiendo obtener un código de identificación para cada tipo posible (Fig. 1).
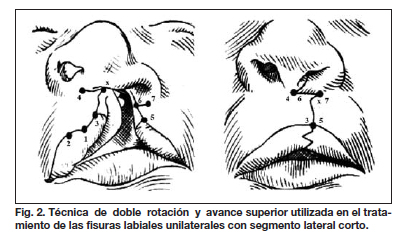
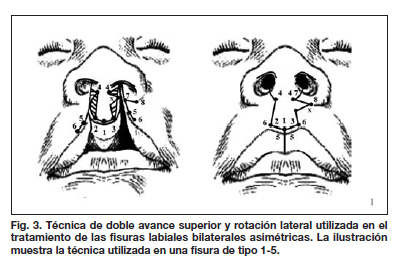
En el periodo comprendido entre los años 2007 y 2011, empleamos una nueva técnica publicada por nosotros (10,13) denominada "técnica de doble rotación y avance superior", que permite corregir los casos con segmento lateral corto y de tal forma tratar la fisura labial unilateral de una manera más individualizada (Fig. 2). De la misma forma, empleamos la técnica denominada "doble avance superior y rotación lateral", que permite corregir los casos de fisura labial bilateral con asimetría de sus segmentos laterales (11,14) (Fig. 3).
El protocolo utilizado por el programa durante el periodo comprendido entre los años 2007 al 2011 se basa en la clasificación propuesta y el manejo quirúrgico individualizado a través de las diferentes técnicas utilizadas.
Material y método
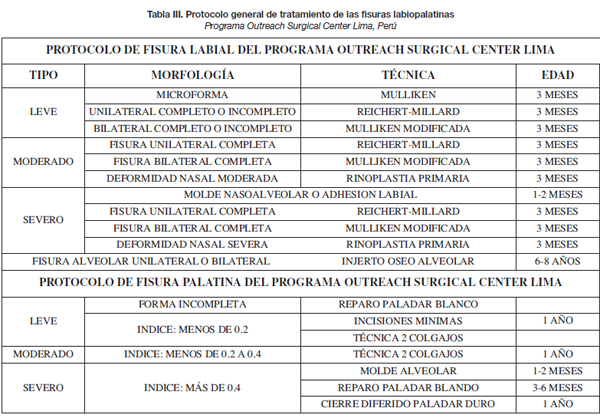
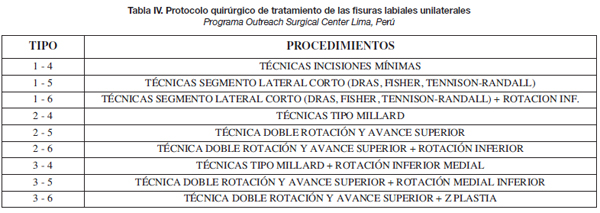
El presente es un estudio analítico comparativo. Se han tratado un total de 1.061 pacientes con fisura labial unilateral y 315 pacientes con fisura labial bilateral de acuerdo al protocolo general del programa (Tabla III) y los protocolos quirúrgicos respectivos para la fisura unilateral y bilateral (Tablas IV y V). Comparamos 2 protocolos: convencional, utilizando una sola técnica para tratar las diferentes formas de fisura labial, e individual, utilizando diferentes técnicas de acuerdo a la clasificación propuesta. La comparación se hace en base al número de malos resultados obtenidos con cada protocolo.
En el tratamiento de la fisura unilateral:
- El protocolo convencional se empleó en el programa entre los años 1996 y 2006. Fueron operados 436 pacientes por el primer autor en la Clínica Santa María de Lima (Perú) y el Hospital Manuel Núñez Butrón de Puno (Perú).
- El protocolo individualizado (Tabla IV) fue utilizado por el programa entre los años 2007 y 2011. Fueron operados 625 pacientes por el primer autor en la Clínica Los Andes de Lima (Perú) y los Hospitales Manuel Núñez Butrón de Puno (Perú) y Regional de Huaraz (Perú). En este protocolo se incluyó la técnica de doble rotación y avance superior descrita y publicada por nosotros la cual consiste en la utilización del colgajo C de Millard (diseñado de manera invertida) para hacer de colgajo de rotación y avance medial a la vez, permitiendo alargar el segmento medial y llenar el defecto dejado por la rotación del segmento lateral acortado (Fig. 2).
En el tratamiento de la fisura bilateral:
- El protocolo convencional fue utilizado en el programa entre los años 1996 y 2006. Fueron operados 184 pacientes por el primer autor en la Clínica Santa María de Lima (Perú) y el Hospital Manuel Núñez Butrón de Puno (Perú).
- El protocolo individualizado (Tabla V) fue utilizado por el programa entre los años 2007 y 2011. Fueron operados 131pacientes por el primer autor en la Clínica Los Andes de Lima (Perú) y los Hospitales Manuel Núñez Butrón de Puno (Perú) y Regional de Huaraz (Perú). En este protocolo se incluyó una técnica descrita por nosotros en la cual se alarga el segmento lateral más corto (en las fisuras asimétricas), utilizando un colgajo triangular de avance proveniente del prolabio para llenar el defecto creado por la rotación del segmento lateral más corto (Fig. 3).
Los resultados del tratamiento aplicado por estos protocolos fueron evaluados a través del número de malos resultados obtenidos por cada uno de ellos. Los malos resultados fueron tipificados de acuerdo a la escala diseñada con tal fin:
- Bueno: distancia entre lado fisurado y no fisurado (unilateral) y entre lado derecho e izquierdo (bilateral) es igual.
- Moderado: distancia entre lado fisurado y no fisurado (unilateral) y entre lado derecho e izquierdo (bilateral) es de 0 a 3 mm.
- Malo: distancia entre lado fisurado y no fisurado (unilateral) y entre lado derecho e izquierdo (bilateral) es mayor de 3 mm.
Así, se realizaron las medidas antropométricas en ambos lados del labio operado previamente a la cirugía de la fisura palatina que se llevó a cabo bajo anestesia general (9 meses o más del postoperatorio de la cirugía de fisura labial).
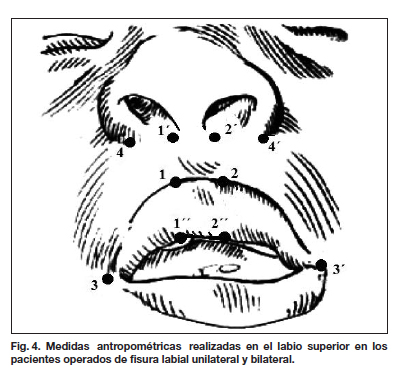
Se definió como mal resultado aquel resultado quirúrgico que requirió de cirugía de revisión secundaria mayor debido a que las distancias evaluadas: altura labial (x), ancho labial (y), altura de bermellón y ancho de base nasal (z), fueron iguales o mayores de 3 mm.
Las distancias evaluadas se midieron de la siguiente forma (Fig. 4):
- Altura labial, distancia 1-1´ y 2-2´.
- Ancho labial, distancia 1-3 y 2-3´.
- Altura bermellón, distancia 1-1´´ y 2-2´´.
- Ancho de la base nasal, 1´- 4 y 2´- 4´.
ANÁLISIS ESTADÍSTICO
Para comparar los resultados obtenidos entre ambos protocolos se utilizó el test estadístico Z de proporciones (p < 0,05) relacionado a un intervalo de confianza del 95 % y a una medida de asociación como el Odds Ratio (OR).
Resultados
Los resultados de la población atendida fueron los siguientes:
Número: Fisura unilateral 1.061. Fisura bilateral 315.
Sexo: Fisura unilateral: masculino 766, femenino 295.
De las cuales fueron completas 715 e incompletas 346
46 Fisura bilateral: masculino 187, femenino 128.
Edad: Fisura unilateral 108.4 días. Fisura bilateral 111.43 días
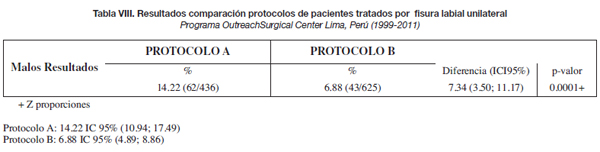
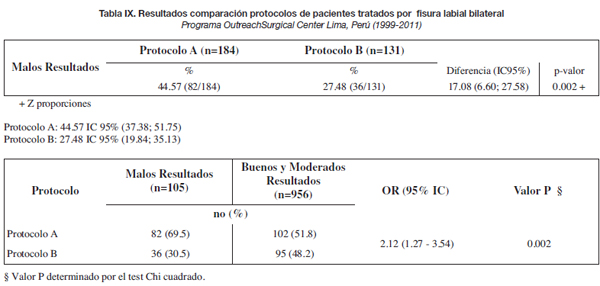
Debido a que los valores de "p" de significancia del test estadístico de Ji cuadrado fueron de 0,0001 y 0.002 (p < 0,05), podemos decir que existe suficiente evidencia para rechazar la hipótesis nula de que no existe relación entre el tipo de resultados quirúrgico y el protocolo de reparación empleado. Por lo tanto observamos que existe relación entre el tipo de resultado quirúrgico y el protocolo de reparación de las fisuras labiales a favor del protocolo individualizado en ambos tipos de fisuras, siendo esto confirmado por los valores de OR obtenidos: 2.24 (IC 95% de 1.46 a 3.46) para el unilateral y 2.12 (IC 95% de 1.27 a 3.54) para el bilateral.
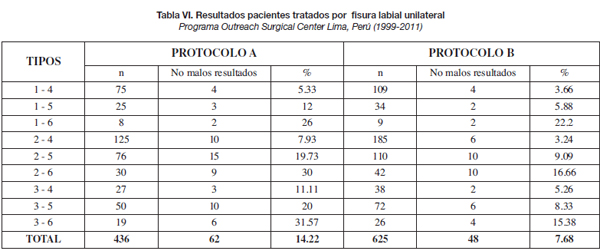
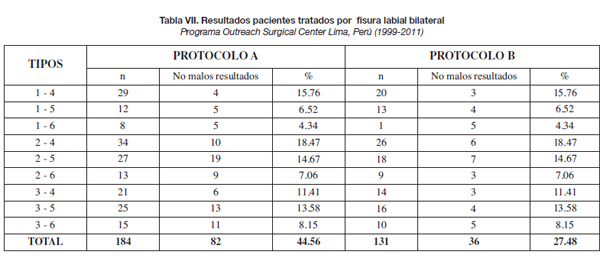
Los datos cuantificados de estos resultados se presentan en las tablas VI a IX.
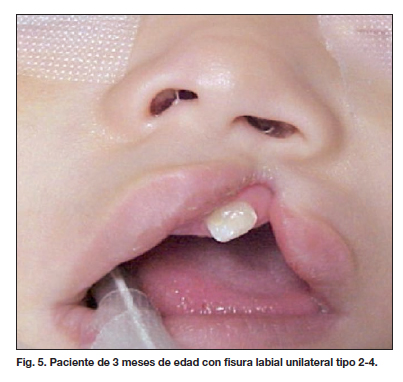
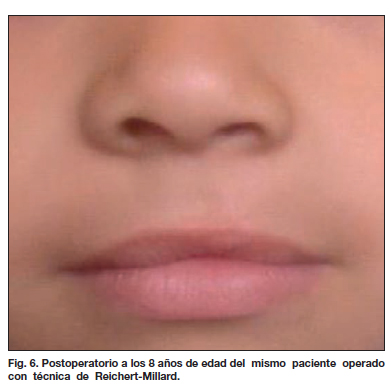
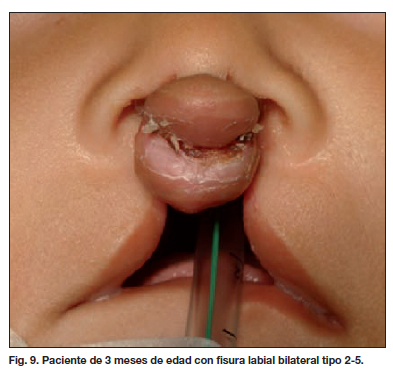
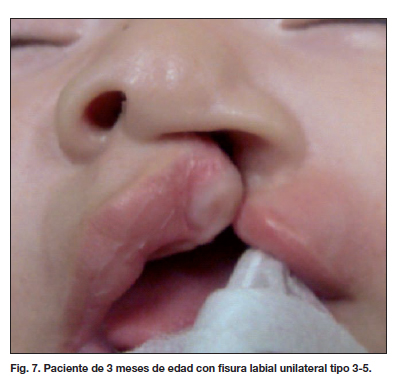
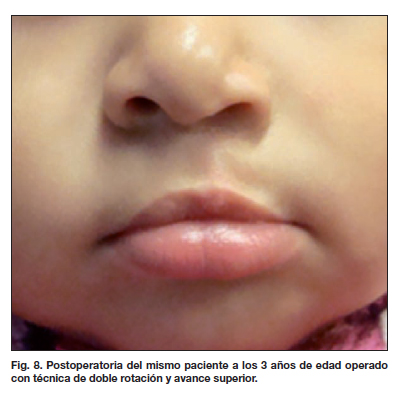
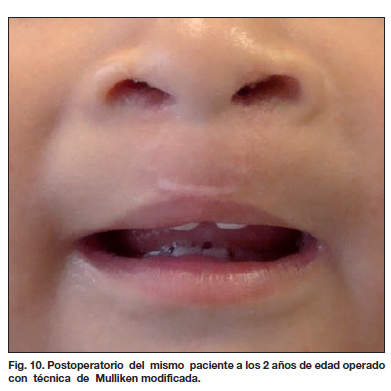
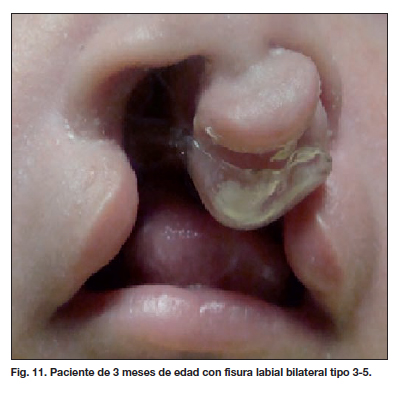
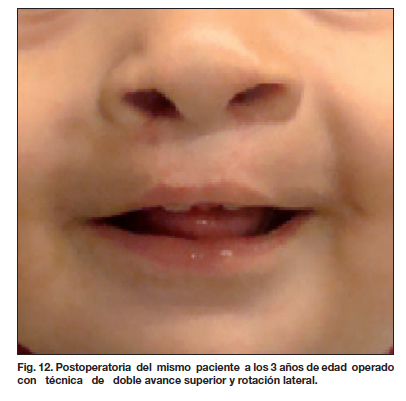
Presentamos algunos de los resultados postoperatorios obtenidos en las figuras 5 a 12.
Discusión
Las limitaciones observadas en el tratamiento de las fisuras labiales mediante las técnicas convencionales parecen deberse a un fallo en la estimación adecuada de la deformidad; por lo tanto, la necesidad de tipificar (clasificar) esta patología es un requisito previo para seleccionar un tratamiento quirúrgico acorde a las necesidades de cada tipo de fisura.
La gran mayoría de las clasificaciones de fisuras labiopalatinas existentes coinciden en clasificar describiendo qué segmento anatómico está involucrado en la fisura basándose en la extensión de la afección maxilar, pero sin describir el grado de distorsión de los tejidos blandos. Entre las clasificaciones tradicionales usadas para tipificar las fisuras labiopalatinas están la de Davis y Ritchie (1922), Veau (1931), Pfeiffer (1964), Kernahan (1971), Millard (1976) y Tessier (1979). Estas no hacen una descripción adecuada de los tejidos blandos labiales y se limitan a tipificar las fisuras labiales como completa o incompleta y derecha o izquierda. La clasificación de Kernahan tiene como alcance adicional un esquema en el que se grafica de manera práctica el tipo de fisura (15). Se trata de una clasificación muy usada, pero que sin embargo, tampoco es específica en relación a la magnitud de la deficiencia de tejidos blandos en la fisura. Bajo estos conceptos, dos fisuras unilaterales completas, una de 3 mm. y otra de 16 mm. corresponderían a la misma clasificación según las clasificaciones tradicionales, y sin embargo, a nuestro criterio, su manejo y pronóstico no es el mismo.
Otra clasificación más reciente es la de Ortiz-Posadas (16), que define la severidad de la fisura (magnitud de la deficiencia de tejidos) considerando 3 componentes: narizlabio, paladar primario y secundario. Esta clasificación se basa en la deficiencia vertical y horizontal de los tejidos en la fisura teniendo en cuenta incluso aspectos bastante específicos, como la integridad muscular, grosor del labio, profundidad del sulcus, etc. Es bastante detallada, pero se hace compleja y difícil de recordar en comparación con la propuesta en este trabajo. Además carece de una correlación específica con el protocolo quirúrgico a seguir.
Este panorama nos motivó a establecer una nueva clasificación, más simple, y su correspondiente esquema descriptivo en relación a la severidad de la fisura labial. Así en el año 2006 publicamos una nueva clasificación de fisuras que incluye 4 componentes: nasal, labial, maxilar y palatino (9). La principal aplicación de esta clasificación está en la utilización del protocolo general del programa (Tabla III).
Este primer intento no permitía correlacionar los tipos de fisura con la técnica quirúrgica a emplear. Posteriormente, desarrollamos las clasificaciones correspondientes a las fisuras labiales unilateral y bilateral, que las tipifican en 9 tipos básicos, cada uno de los cuales requiere una técnica quirúrgica básica (10,11,13,14) (Tablas I, II, IV y V).
En esencia, estas clasificaciones buscan describir de manera más detallada el grado de deficiencia de los tejidos blandos en los segmentos medial y lateral de la fisura unilateral, y de los segmentos derecho e izquierdo en la fisura bilateral. Son un complemento de la primera clasificación descrita por el autor (9).
Los resultados obtenidos con el protocolo individualizado (protocolo B) basado en esta clasificación, que muestran un menor número de malos resultados, sustentan y validan la utilidad de las clasificaciones propuestas (Tablas VI a IX).
Durante los primeros años de nuestra práctica profesional, empleamos la técnica de Millard y/o sus modificaciones para tratar todas las formas de fisura labial unilateral, con resultados variables, observándose un 14.22% de malos resultados. (Tabla VI). La mayoría de estos malos resultados (45 sobre 72, un 72.58% ) correspondieron a fisuras labiales unilaterales con deficiencias moderadas a severas en su segmento lateral. Curiosamente, ésta es la forma en que se trata la fisura labial unilateral en la mayoría de centros especializados alrededor del mundo. Así, se considera que un 84% de los cirujanos en Norteamérica utilizan solamente la técnica de Millard o sus modificaciones (4).
Este panorama ilustró la limitación de las técnicas derivadas del Millard para corregir las fisuras unilaterales con deficiencias en su segmento lateral, limitación que se debe al avance pasivo de los tejidos provenientes del segmento lateral sin ninguna rotación o alargamiento de éste que permita obtener una altura adecuada del labio reparado.
La técnica de Millard pone atención solo sobre las deficiencias del segmento medial, de tal forma que su utilidad se limita solo a tipos de fisura unilateral con segmento lateral normal o levemente afectado (tipos 1-4, 2-4 y 3-4 de nuestra clasificación). La aplicación de esta técnica en un caso de fisura unilateral con segmento lateral corto tendrá como resultado un labio con el ala nasal en posición baja y/o un labio con el diámetro transverso acortado en su segmento lateral.
Es así que técnicas como la publicada por León y col. (17), muy similar a la publicada por nosotros el mismo año 2008, 4 meses antes, solo se puede aplicar a casos con segmento lateral adecuado (mayormente fisuras incompletas).
Otros autores como Christofides (5) y Fisher (18), también han observado estas limitaciones relativas a la técnica de Millard. Así, Fisher propone su técnica, una reminiscencia de las técnicas de Bardach y Tennison-Randall, en la cual corrige la deficiencia del segmento lateral en diferentes grados a la vez que corrige las deficiencias del segmento medial.
Un estudio antropométrico realizado por Lee (19) en fisura labiales incompletas, la mayoría de ellas con segmento lateral adecuado, muestra la eficacia de la técnica de Millard para tratar este tipo de fisuras labiales. Por otro lado, el estudio de Mulliken (20) en fisuras unilaterales completas, ha mostrado que el diámetro transverso del segmento lateral labial de los pacientes operados con técnica de Millard está acortado en el postoperatorio, confirmando la hipótesis propuesta por nosotros acerca de las limitaciones de esta técnica para corregir casos con deficiencias mayores en el segmento lateral.
Planteamos una alternativa quirúrgica denominada "doble rotación y avance superior" utilizada desde el año 2007 (10,13), que corrige deficiencias en ambos segmentos labiales y que se indica para los tipos de fisuras correspondientes (Tabla VI). Los resultados observados con la aplicación de esta técnica se pueden ver en la Tabla VI, donde la mejoría de los resultados obtenidos, en comparación con los de la técnica de Millard usada anteriormente, es evidente (14.22 % frente a 7.68 % ). El análisis estadístico realizado confirma estas diferencias (Tabla VIII) (Fig. 5-8).
La aplicación de esta técnica y la clasificación propuesta en el tratamiento de las fisuras labiales unilaterales, se han evidenciado científicamente a través de estudios de series de casos (10), antropométricos (13) y comparativos como el presente. En la actualidad estamos realizando un estudio antropométrico comparativo entre las técnicas de Millard y de doble rotación y avance superior para establecer los beneficios de esta nueva técnica con el debido nivel de evidencia científica.
En relación a la fisura bilateral, empleamos inicialmente primero la técnica de Millard y luego la de Mulliken en el periodo comprendido entre 1996 y 2006 para tratar las diferentes formas de fisura labial bilateral, con un 44.56 % de malos resultados (Tabla VII). La mayoría de estos malos resultados se relacionaron con asimetrías entre los segmentos labiales derecho e izquierdo (62 sobre 82, 75.60 % ) (Tabla VII). Esto es debido al parecer, a la limitación de las técnicas convencionales para corregir las fisuras bilaterales con asimetría marcada de sus segmentos laterales. Estas técnicas y otras, como la de Fisher (18), corrigen la asimetría presentada acortando el segmento lateral más largo, obteniendo como resultado un labio más corto en su altura.
La aplicación de estas técnicas se limita a casos de fisura bilateral simétrica (tipos 1-4, 2-5 y 3-6 de nuestra clasificación) (Tabla V). Pocos autores han puesto énfasis en relación a estos tipos asimétricos de fisura bilateral. Nosotros planteamos una alternativa quirúrgica utilizada desde el año 2007 (11,14) que corrige la asimetría observada alargando el segmento lateral más corto, preservando los tejidos y la altura labial, e indicada para los tipos de fisuras correspondientes (Tabla V). Los resultados observados con la aplicación de esta técnica se pueden ver en la Tabla VII, donde la mejoría de los resultados obtenidos, en comparación con los de las técnicas convencionales usada antes, es evidente (44.56 % frente a 27.48 %). El análisis estadístico realizado, confirma estas diferencias (Tabla IX) (Fig. 9-12).
La aplicación de esta técnica y la clasificación propuesta para el tratamiento de las fisuras labiales bilaterales, se ha evidenciado científicamente a través de estudios de series de casos (11), antropométricos (14) y comparativos como este.
Conclusiones
El presente estudio permite concluir que el protocolo basado en la nueva clasificación y técnicas quirúrgicas que proponemos, permite obtener mejores resultados en el tratamiento quirúrgico de las fisuras labiales uni y bilaterales, a la vez que valida las clasificaciones propuestas para tipificar las diferentes formas de fisuras labiales uni y bilaterales.
Supone una nueva propuesta de diagnóstico y tratamiento de las fisuras labiales que busca tipificar y tratar de forma más individual sus diferentes formas, obteniendo como consecuencia mejores resultados quirúrgicos.
Bibliografía
1. Peltomaki t. Venditelli B. Grayson B. Cutting C.: Associations between severity of clefting and maxillary growth in patients with unilateral cleft lip and palate treated with infant orthopedics.Cleft Palate Craniofac Journal, 2001,38 (6): 582-586. [ Links ]
2. Nakamura N. Suzuki A. Takahashi H.: A longitudinal study on influence of primary facial deformities on maxillofacial growth in patients with cleft lip and palate. Cleft Palate Craniofac. Journal, 2005,42(6): 633-640. [ Links ]
3. Henkel K.: Incidence of secondary lip surgeries as a function of cleft type and severity. Cleft Palate Craniofac. Surg. Journal. 1998, 35 (4):310-312. [ Links ]
4. Sitzman T. Girotto J. Marcus J.: Current surgical practices in cleft care: unilateral cleft lip repair. Plast Recons Surg 2008, 121:261e-270e. [ Links ]
5. Christofides E. Potgieter A. Chait L.: A long term subjective and objective assessment of the scar in unilateral cleft lip repairs using the Millard technique without revisional surgery. J Plast Reconstr Aesthet Surg 2006, 59: 380-386. [ Links ]
6. Rossell P.: Modification of Reichert's technique based on natural landmarks and individual designs for unilateral repair of cleft lip. Scand J Plast Reconstr Hand Surg. 2008,42(3):113-121. [ Links ]
7. Millard D. R. Jr.: Cleft craft. The evolution of its surgery Vol 2 The bilateral deformity, Boston: Little, Brown, 1976. [ Links ]
8. Mulliken J.: Primary repair of bilateral cleft lip and nasal deformity. Plast Recons Surg 2001, 108:181-187. [ Links ]
9. Rossell-Perry P.: Nueva clasificación de severidad de fisuras labiopalatinas. Acta Médica Peruana, 2006, 23 (2):59-66. [ Links ]
10. Rossell-Perry P. Arquimedes G.: Upper Double-Rotation Advancement Method for Unilateral Cleft Lip Repair of Severe forms: Classification and Surgical Technique. Journal of Craniofac Surg. 2011, 22 (6): 2036-2042. [ Links ]
11. Rossell-Perry P. Arquimedes G.: Asymmetrical bilateral cleft lip repair: classification and surgical technique. Journal of Craniofac Surg. 2012,23 (5): 1-6. [ Links ]
12. Rossell-Perry P.: New diagram for cleft lip and palate description: The clock diagram. Cleft Palate Craniofac. Journal. 2009, 46 (2): 305-313. [ Links ]
13. Rossell-Perry P.: Técnica quirúrgica para el tratamiento de fisuras labiales unilaterales con segmento lateral corto. Acta Medica Peruana. 2010, 27 (3):168-176. [ Links ]
14. Rossell-Perry P. Técnica quirúrgica para el tratamiento de fisuras labiales bilaterales asimétricas. Acta Medica Peruana, 2012, 30 (1): 28-34. [ Links ]
15. Kernahan DA.: The striped Y a symbolic classification for cleft lips and palate. Plast. Recons. Surg. 1971, 47: 469-70. [ Links ]
16. Ortiz-Posadas M.: A new approach to classify cleft lip and palate. Cleft Pal. Craniofac. Surg. Journal, 2001,38 (6):545-550. [ Links ]
17. León Pérez, J.A., Sesman Bernal, A.L. and Fernández Sobrino, G.: Técnica de cierre vertical en labio hendido: Reporte de 837 casos y revisión de la literatura. Cir. plást. iberolatinoam., 2008, 34 (3):175-183. [ Links ]
18. Fisher D.: Unilateral cleft lip repair: An anatomical subunit approximation technique. Plast Recons Surg, 2005, 116 (1): 61-71. [ Links ]
19. Lee T.: Upper lip measurements at the time of surgery and follow up after modified rotation advancement flap repair in unilateral cleft lip patients. Plast Recons Surg 1999; 104: 911-15. [ Links ]
20. Mulliken J. LaBrie R.: Fourth dimensional changes in nasolabial dimensions following rotation advancement repair of unilateral cleft lip. Plast Recons Surg, 2012, 129 (2): 491-8. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Percy Rossell-Perry
Calle Schell 120, Apt 1503. Miraflores
Lima, Perú
e-mail: prossellperry@gmail.com
Comentario al artículo "Nuevo enfoque en el tratamiento quirúrgico de las fisuras labiales congénitas"
Dr. Jose Antonio León Pérez
Jefe de la Clínica de labio y paladar hendido en el Instituto Nacional de Pediatría. México DF, México
Antes que nada quiero felicitar al Dr. Rossell-Perry por el artículo que aquí presenta, y reconocer la importancia de la casuística de pacientes con fisuras labio-alveolo-palatinas (FLAP) que recoge.
Los que nos dedicamos al tratamiento de los pacientes con FLAP siempre debemos transmitir la necesidad del seguimiento interdisciplinario de este tipo de pacientes dentro de clínicas de manejo integral; se inicia desde el nacimiento y/o en la primera consulta con medidas de apoyo psicológico a los padres y/o personas involucradas, así como con el entrenamiento en las medidas higiénico-dietéticas, con especial énfasis en la alimentación, que deben tener con el paciente. Además, requieren la fabricación de una placa ortopédica-obturadora por el Servicio de Estomatología-Ortodoncia pediátrica, que tiene como función especial ser:
- Ortopédica en la movilización de los segmentos maxilares, ya que en el plano transversal, ejerce presión sobre los bordes de la fisura realizando una función de estimulación de crecimiento (utilizando para ello la función lingual al deglutir y mamar), logrando con esto la disminución de la amplitud de la fisura. Por lo que toca al plano vertical, presiones dirigidas sobre el punto de quiebre-donde inicia el segmento a desplazarse hacia arriba-logran el descenso del mismo, buscando la horizontalidad del plano oclusal. En el plano ántero-posterior, al reestablecer con ayuda de la placa obturadora la función de la lengua, se "restaura" la estimulación normal de la misma, logrando un mejor crecimiento ántero-posterior del tercio medio facial. Con todo ello se logra una estimulación tridimensional del crecimiento de los segmentos del maxilar y la corrección de las deformaciones ocasionadas por la mala inserción de los segmentos musculares.
- Obturadora, con la función principal de evitar la introducción de la lengua en la fisura, evitando así la deformación y agrandamiento de la misma, al tiempo que separa parcialmente la cavidad nasal de la cavidad oral, facilitando con ello la alimentación
Es importante señalar que con el uso de la placa ortopédico-obturadora se logra también mejorar la aceptación del problema emocional al disminuir el rechazo, la impresión negativa que el defecto produce en la madre, y la preocupación de ésta por cómo alimentar al niño que nace con este defecto.
En el tratamientode los pacientes con FLAP, la información correcta sobre las técnicas de alimentación, higiene de cavidad oral, uso y controles de la placa, se debe proporcionar lo más temprano posible. Además, ésta debe utilizarse-una semana después de su colocación-como soporte de aditamento para la remodelación nasal. La placa ortopédicaobturadora se controla cada 15-30 días y se va cambiando cada 30-45 días, logrando, en grandes fisuras, una disminución importante de las mismas y una situación maxilar y de tejidos blandos que favorece un procedimiento quirúrgico más adecuado. Cuanto más temprano, oportuno y adecuado sea el manejo de los pacientes con FLAP, el pronóstico será mejor, entendiendo que el mejor resultado quirúrgico no es únicamente secundario a la técnica quirúrgica, sino a todo este manejo interdisciplinario, sistematizado, pero a la vez individualizado para cada paciente.
Volviendo al artículo del Dr. Rossell-Perry que compara dos grupos de pacientes con FLAP, el primero llamado "convencional" utilizando para el cierre labial únicamente la técnica de Millard durante los primeros 10 años, y el segundo grupo denominado "individualizado" tratado con diferentes técnicas quirúrgicas durante los 4 años siguientes, creo importante mencionar que debe tomarse en cuenta la curva de aprendizaje que se tuvo en el primer grupo, no así para el segundo grupo; sería interesante que el Dr. Rossell-Perry reportara en sus hallazgos, los resultados de los pacientes operados solo con técnica de Millard del segundo grupo, en comparación con el primero.
Los resultados quirúrgicos, buenos o malos, no solo dependen de la técnica quirúrgica, también se ven influenciados por factores intrínsecos del paciente como inflamación, cicatrización, etc.; igualmente participa el manejo postoperatorio: retirada de puntos de sutura, curaciones, estado higiénico de la herida, infecciones, entre otros, que son independientes de la propia técnica quirúrgica.
En la Fig. 2, observamos que en el dibujo se aprecia como resultado final una estenosis de la narina, cuya reparación tiene un alto grado de complejidad; en la Fig. 6 el paciente presenta una deformidad en silbido.
Finalmente, para los médicos especialistas de recién egreso, debemos facilitarles la comprensión en el abordaje de los pacientes con FLAP a través de su manejo interdisciplinario, dentro de clínicas especializadas; esto redundará no solo en un mejor resultado quirúrgico para los pacientes con FLAP, sino también en un crecimiento más armónico del tercio medio de la cara, mejor dentición y, por consiguiente, una mejor estética facial que les permita integrarse más rápidamente a su entorno familiar, social y lograr desarrollar sus habilidades y aptitudes ad integrum.
Nuevamente una felicitación al autor.
Respuesta al comentario del Dr. León
Dr. Percy Rossell Perry
Agradezco al Dr. José Antonio León por sus gentiles comentarios. Me limitaré a responder a las observaciones hechas sobre el artículo ya que la naturaleza interdisciplinaria del manejo de la fisura labiopalatina no está en discusión; el artículo presentado trata solo acerca del manejo quirúrgico primario de la deformidad labio nasal.
La curva de aprendizaje en este estudio creo que no es aplicable, pues se está hablando de técnicas diferentes en protocolos diferentes; solo haría variar los resultados siempre y cuando se hable de la misma técnica en dos periodos de tiempo diferentes (uno primero que el otro).
Las limitaciones de la técnica de Millard han sido reportadas por múltiples autores:
- Holtmann B., Wray R. en el artículo "A randomised comparison of triangular and rotation advancement unilateral cleft lip repairs" Plast Recons Surg 1983; 71: 172 y Christofides E. Potgieter A. Chait L. en "A long term subjective and objective assessment of the scar in unilateral cleft lip repair using the Millard technique without revisional surgery", J Plast Reconstr Aesthet Surg 2006, 59: 380, hablan de una mayor incidencia de cicatriz hipertrófica en las técnicas de rotación y avance.
- Chowdri N., Dazri M., Ashraf M. en "A comparative study of surgical results with rotation advancement and triangular flap techniques in unilateral cleft lips" Br J Plast Surg 1990; 43: 551 y Lazarus D, Hudson D, Fleming A, Fernandes D. en "Repair of unilateral cleft lip: A comparison of five techniques" Ann Plast Surg 1998; 41:6, refieren un labio más corto en altura en fisuras completas con técnica de rotación y avance.
- Cutting C., Dayan J. en "Lip height and lip width after extended Mohler unilateral cleft lip repair" Plast Recons Surg 2003; 111: 1 y Mulliken J, Labrie R., en "Fourth dimensional changes in nasolabial dimensions following rotation advancement repair of unilateral cleft lip" Plast Recons Surg 2012; 129: 2, presentan labios más cortos en el postoperatorio inmediato pero que crecen en sus dimensiones al año de postoperatorio usando técnicas de rotación y avance.
- Saunders D, Malek A., Karandy E. "Growth of the cleft lip following a triangular flap repair" Plast Recons Surg 1986; 77: 227 y Lee T. en "Upper lip measurements at the time of surgery and follow-up after modified rotation advancement repair in unilateral cleft lip patients" Plast Recons Surg 1999 Vol 104 (4): 911, dicen que los labios mantienen sus dimensiones un año después de la cirugía.
Estos resultados se relacionan con todas las técnicas de cicatriz mínima o vertical. Los resultados obtenidos no van a depender de la experiencia del cirujano, como postula el Dr. León.
Existe una limitación en la técnica de Millard para reparar fisuras unilaterales con segmento lateral corto, y esta limitación no cambiará o mejorará con la experiencia del cirujano, tal como lo ha establecido previamente Fisher. En nuestro estudio, postulamos (y comprobamos) que el resultados va a depender de la naturaleza de la fisura primaria (deficiencias de los segmentos de la fisura).
Por otro lado todos los factores mencionados por el colega (inflamación, infecciones, etc.), afectan de igual forma a ambos grupos tratados por el mismo equipo, de tal forma que los resultados obtenidos en el estudio se pueden relacionar con el uso de las técnicas quirúrgicas y no con las circunstancias mencionadas.
En relación a la Fig. 2, aclaramos que se trata tan solo de una ilustración de la técnica y no de un resultado quirúrgico real. En las fotos postoperatorias reales se puede observar la eficacia de las técnicas usadas en la nariz.
En cuanto a la Fig. 6, ilustra un área pequeña de tejido labial redundante y una sombra, pero es limitada como para afirmar que se trate de una deformidad de silbador. Para ello se requiere una foto del paciente con la boca abierta. De una u otra forma, este defecto no invalida el resultado obtenido con la técnica propuesta (confirmado con estudios comparativos publicados anteriormente) (1).
Muchas gracias al Dr. León por sus valiosos comentarios.
Bibliografía
1. Rossell-Perry, P. Arquímedes Gavino, A.: Upper Double-Rotation Advancement Method for Unilateral Cleft Lip Repair of severe Forms: Classification and Surgical Technique. Journal Craniofac Surg 2011; 22:6.