Introducción
La ritidoplastía es una técnica quirúrgica que, desde sus primeras descripciones realizadas por Miller y Passot en torno a 1900, ha tenido múltiples modificaciones a lo largo de la historia.(1,2) Dichos cambios han permitido a este procedimiento evolucionar desde las simples resecciones cutáneas, pasando por las disecciones por debajo de la fascia superficial de cara y cuello (Skoog en 1974), avanzando con la descripción del sistema músculo aponeurótico superficial (SMAS) por Mitz y Peyronie en 1989, su abordaje en múltiples descripciones (como las de Hamra en 1992, Baker en 1994 o Saylan en 1999), hasta llegar finalmente a la suspensión de estructuras a través de un mínimo acceso craneal (MACS Lift) de Tonnard en 2002.(3-5,) Todas estas modificaciones y muchas otras variantes, han ido siempre en búsqueda de mejores resultados que corrijan y contrarresten la fuerza gravitacional normal del envejecimiento, pero también, que brinden una mayor duración de los resultados y con menor estigma quirúrgico.(6)
Es importante mencionar que el proceso de envejecimiento se debe a múltiples factores que involucran no solo a la piel y a los tejidos blandos, sino también al esqueleto facial.(7-9)
Los cambios cutáneos consisten principalmente en pérdida de las fibras de colágeno, adelgazamiento de la epidermis y elastosis dérmica. Los tejidos blandos (tejido celular subcutáneo, ligamentos y músculos), presentan disminución generalizada de tono y volumen, y con ello se manifiesta una ptósis generalizada. Asimismo, ocurre una lipoatrofia gradual que exacerba dichos fenómenos ptósicos.(10) En las estructuras óseas ocurre una retrusión maxilar que genera aspecto de pérdida de proyección en el tercio medio facial además de una pérdida del soporte de las estructuras periorbitarias.(9)Aunada a los cambios descritos, existe una importante laxitud de los ligamentos oseocutáneos que, en conjunto, ocasiona el descenso vertical de todos los tejidos blandos faciales y se manifiesta en forma de hundimientos, pliegues y ritidosis generalizada. En el cuello, estos cambios involucran el área que comprende al SMAS en todas su extensión inferior hasta el platisma y la fascia cervical superficial.(8)
Los pacientes que presentan obesidad y se someten a cirugía bariátrica sufren cambios histológicos posteriores a la pérdida masiva de peso que exacerban un proceso similar al envejecimiento independientemente de su edad (envejecimiento prematuro). Estos cambios son más frecuentes en aquellos que se someten a un procedimiento malabsortivo (bypass gástrico) que en los que se lleva a cabo un procedimiento simplemente restrictivo (manga gástrica)(12) (Tabla I).
Así pues, los cambios clínicos que se presentan en el contorno cérvico-facial en un paciente postbariátrico presentan diferencias considerables en relación a las que aparecen en un paciente convencional, principalmente por 3 factores. En primer lugar y como ya mencionamos, los cambios aparecen a una edad mucho más temprana que en el paciente convencional. Como segundo factor, los cambios histológicos en dermis y en tejido adiposo generan secuelas más severas y por consiguiente más difíciles de corregir. Y tercer lugar, en la región cervical, la gran laxitud tisular y el exceso de piel resultante tras la pérdida ponderal ameritan un abordaje más agresivo para conseguir una mayor permanencia de los resultados.
Algunas técnicas descritas para corregir la laxitud de los tejidos en la región central del cuello consisten básicamente en tratar esta zona mediante incisiones centrales con plicatura directa del músculo platisma o mediante su tracción y suspensión a la región mastoidea o al ligamento cutáneo parotídeo (fascia de Lore).(10-13) Sin embargo, estas técnicas descritas para pacientes convencionales generan resultados cervicales subóptimos dado que el comportamiento tisular de un paciente sometido a cirugía bariátrica es completamente distinto.
Además, hemos de tener en cuenta también que las técnicas de ritidectomía descritas para pacientes postbariátricos se han enfocado principalmente en el abordaje de la región centrofacial.(13)
Es por todo esto que la técnica que presentamos, con incisión y disección cervical extendida, sería a nuestro juicio la mejor propuesta para pacientes postbariátricos que presenten características de envejecimiento cérvico-facial prematuro de difícil manejo. Para ello, debemos conocer dichas características a fondo.
Tabla I. Cambios histológicos postbariátricos.
| CAMBIOS HISTOLÓGICOS | ENVEJECIMIENTO | MANGA GÁSTRICA | BYPASS GÁSTRICO |
|---|---|---|---|
| Morfología de las fibras de elastina | COMÚN | NO COMÚN | MUY COMÚN |
| Densidad de las fibras de elastina | MUY COMÚN | NO COMÚN | MUY COMÚN |
| Morfología de las fibras de colágena | COMÚN | NO COMÚN | COMÚN |
| Densidad de las fibras de colágena | MUY COMÚN | NO COMÚN | MUY COMÚN |
| Grosor de la epidermis | MUY COMÚN | NO COMÚN | MUY COMÚN |
| Lipoatrofia generalizada | MUY COMÚN | NO COMÚN | MUY COMÚN |
Cambios clínicos en el paciente postbariátrico
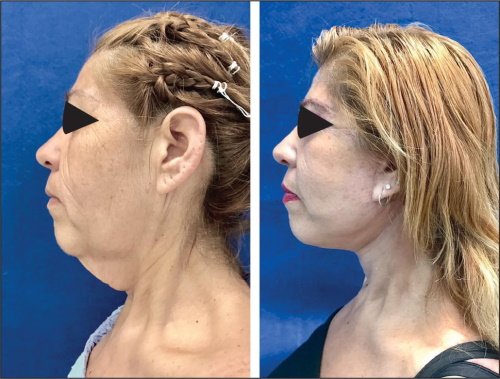
Las secuelas posteriores a la pérdida masiva de peso en cara deben denominarse “alteraciones del contorno cérvico-facial”, ya que las secuelas en la región cervical están siempre presentes en esta población en particular, independientemente de la edad.(12-15) Estas secuelas consisten en una gran cantidad de piel laxa concentrada sobre todo en la línea media cervical (región central del cuello), que se extiende lateralmente desde el surco cérvico-facial hasta la región supraclavicular de cada lado. Esa misma área presenta gran laxitud en el plano muscular, lo que hace que clínicamente se presente como un cuello pesado (heavy neck), que se manifiesta por pliegues cutáneos verticales que, en ocasiones, pueden tener también disposición horizontal cuando la pérdida ponderal fue extrema. El ángulo mentocervical es obtuso: entre 120-140º, cuando idealmente debe estar entre los 80 y 95º (Fig. 1-3). Las bandas platismales son poco visibles, pues en la mayoría de los casos la pérdida del tono muscular es casi absoluta y existen líneas de expresión finas entre los grandes pliegues cutáneos por la persistencia de gran concentración de fracción cuantitativa de colágeno. Así pues, después de los cambios en el cuello, las alteraciones en el tercio inferior facial son las que siguen en orden de frecuencia, seguidas por las del tercio medio facial y finalmente por las del tercio superior, con los estigmas propios del envejecimiento (Fig. 4-6).
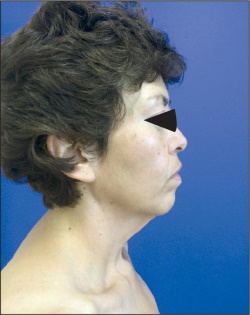
Fig. 1. Secuelas en región cervical en paciente postbariátrico: gran cantidad de piel laxa en región central del cuello, que se extiende lateralmente desde el surco cérvico-facial hasta la zona supraclavicular de cada lado: cuello pesado (heavy neck). Ángulo mento-cervical obtuso (entre 120-140º cuando el ideal es entre 80 y 95º).
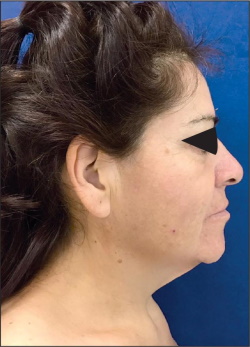
Fig. 2. Secuelas en región cervical en paciente postbariátrico: ángulo mento-cervical obtuso en paciente menor de 40 años de edad.
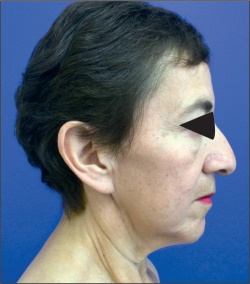
Fig. 3. Secuelas en región cervical en paciente postbariátrico: ángulo mento-cervical obtuso en paciente mayor de 40 años con pliegues cutáneos verticales y disposición horizontal (pérdida ponderal extrema).

Fig. 4. Vista frontal de secuelas en región facial en paciente postbariátrico: mayor afectación en tercio inferior, seguido del tercio medio y por último del superior.
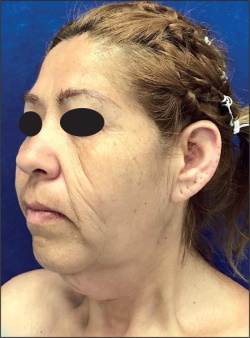
Fig. 5. Vista de tres cuartos de secuelas cérvico-faciales en paciente postbariátrico: mayor afectación de región cervical, seguida de tercios inferior, medio y superior faciales.
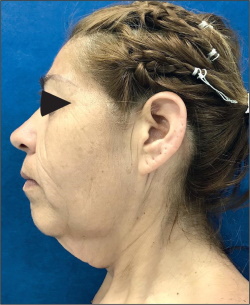
Fig. 6. Vista lateral de secuelas cérvico-faciales en paciente postbariátrico que reúne todas las propias de la pérdida masiva de peso: lipoatrofia, profundización de surcos, líneas de expresión, cuello pesado, ángulo mento-cervical obtuso, pérdida de definición del arco mandibular y surco cérvico-facial, pliegues verticales y horizontales, etc.
Tabla II. Clasificación de cambios cérvico-faciales en el paciente postbariátrico.
| GRADO DE LAS SECUELAS | TIPO DE SECUELA | ABORDAJE QUIRÚRGICO |
|---|---|---|
| Leves | Región cervical | Lifting de cuello con disección extendida |
| Moderadas | Región cervical y tercio inferior | Lifting de cuello con disección extendida + lipofilling |
| Severas | Región cervical y tercio medio e inferior | Ritidectomía + Lifting de cuello con disección extendida + lipofilling |
De acuerdo con la presentación clínica, clasificamos todas estas características tal y como mostramos en la Tabla II.
En nuestra experiencia, el contorno corporal inferior (abdomen, glúteos, región crural), representa el primer tiempo de reconstrucción en pacientes postbariátricos, seguido del contorno corporal superior (región mamaria, brazos y torso).
La cara y cuello (contorno cérvico-facial) son por lo general el tercer y último procedimiento. Sin embargo, a pesar de que las molestias funcionales, dermatológicas y estéticas del abdomen, brazos o de la región mamaria son por lo general incómodos o hasta incapacitantes para estos pacientes, una cara con secuelas moderadas o severas suele ser también foco de su ansiedad, por lo que en ocasiones solicitan como procedimiento quirúrgico inicial una ritidectomía y/o un lifting de cuello, sobre todo cuando son jóvenes.
Material y método
Técnica quirúrgica: disección extendida de la región cervical
Marcaje. Con el paciente en bipedestación, tomamos fotos clínicas en los planos habituales, frontal, tres cuartos y perfil, de cara y cuello, pero en este caso abarcando hasta el borde supraclavicular para evidenciar las secuelas cervicales.
Para el marcaje seguimos los siguientes pasos:
1.- Maniobra de tensión de la piel desde el ángulo mandibular dirigida hacia el lóbulo auricular en un vector diagonal, que dará como resultante el exceso de piel que se compensará hacia la región preauricular. Marcamos este punto inicial como punto A (de ángulo) (Fig. 7).
2.- A continuación, soltamos la piel y desde el punto A marcado trazamos una línea vertical en sentido cefálico hasta llegar a la línea pilosa de la patilla (región cigomática). De acuerdo con el grado de severidad de la secuela en tercio medio facial, continuamos esta línea por delante o por detrás de la patilla de manera que quede siempre oculta en la línea pilosa.
En caso de que la secuela nos indique que la compensación cutánea debe ser por delante de la patilla (región cigomática), realizamos un colgajo triangular de avance para evitar la extensión de la incisión por encima del canto externo.
3.- En la región retroauricular, iniciamos el marcaje de la incisión a partir del lóbulo hasta llegar al punto más alto en la región mastoidea, siguiendo siempre como guía la línea de implantación del cabello y en una longitud desde su punto más alto de entre 10 a 12 cm para terminar en la región occipital (incisión más extendida que la descrita habitualmente, terminando a 5 cm de la incisión contralateral en la región occipital) (Fig. 8).
4.- Marcamos una línea horizontal desde la región mentoniana hasta el triángulo posterior del cuello. A continuación, localizamos un punto a 1 cm por detrás del lóbulo auricular, sobre la región mastoidea, y trazamos una línea con dirección caudal hasta intersectar con la línea horizontal. Denominamos a dicha intersección punto M (de músculo) y es la zona donde realizamos la incisión de lipoaspiración y posteriormente, el inicio de la plicatura del músculo platisma (Fig. 9).
5.- Localizamos la región supraclavicular y, desde la fosa supraclavicular menor, marcamos toda la zona hasta su unión con el triangulo central y posterior del cuello (Fig. 9).
6.- De acuerdo con las características de cada paciente en particular, marcamos la resección cutánea de la región palpebral superior e inferior (blefaroplastia), con las variantes quirúrgicas necesarias de acuerdo a cada caso. Asimismo, identificamos y marcamos las áreas de hundimientos y depresiones en el tercio medio facial, antes de realizar cualquier manipulación quirúrgica, para su posterior lipoinfiltración (Fig. 10).
Técnica quirúrgica
1. Empleamos habitualmente anestesia general balanceada para tener una vía aérea asegurada dadas las características ventilatorias y los cambios que estos pacientes habitualmente presentaron durante su periodo de obesidad y que en ocasiones persisten de forma subclínica a pesar del procedimiento bariátrico y de la pérdida masiva de peso. Es el caso del síndrome de apnea obstructiva del sueño (SAOS) y el síndrome de hipoventilación del obeso (SHO).
2. Una vez completo el procedimiento anestésico, infiltramos con una solución tumescente las 2 regiones a tratar: cervical y facial. Dicha solución está compuesta en nuestra práctica por 500 cc de solución de Hartmann con 1 ampolla de epinefrina (1mg).

Fig. 7. Preoperatorio. Marcaje cutáneo del punto A: sitio que resulta al traccionar la piel desde la comisura labial mediante un vector en dirección diagonal hacia el lóbulo auricular; delimita el exceso de piel a resecar.

Fig. 8. Preoperatorio. Límite posterior del marcaje retroauricular, siguiendo la línea de implantación del cabello en una longitud de hasta 12 cm, para finalizar en la región occipital de acuerdo a la secuela, llegando hasta casi 3 a 5 cm del marcaje contralateral.

Fig. 9. Preoperatorio. Marcaje sobre la piel del punto M: sitio de intersección de una línea horizontal que va desde el mentón hasta el triángulo posterior cervical con una línea vertical 1cm detrás del lóbulo auricular en la región mastoidea. En rojo: marcaje del área a disecar con pinza roma, desde la fosa supraclavicular hasta su unión con el triángulo central y posterior del cuello.

Fig. 10. Preoperatorio. Identificación y marcaje de áreas de hundimientos y depresiones en tercio medio facial antes de la infiltración y manipulación quirúrgica. En rojo: área a disecar con pinza roma.
Comenzamos infiltrando la región cervical (la primera a tratar) en el plano subcutáneo desde el lóbulo auricular y ángulo mandibular hasta el triángulo cervical posterior, abarcando la línea pilosa en el inicio de la región occipital y en sentido inferior hasta el borde supraclavicular.
Para la seguridad de dicha infiltración, no profundizarnos al plano muscular ni a las estructuras vasculares de la región, empleando para ello un test de pellizco (pinch test) de cada pliegue cutáneo a infiltrar con la mano no dominante a fin de localizar la punta del punzocat, el cual sugerimos que sea de amplio calibre y longitud y realizando la menor cantidad de punciones posible. El total de la infiltración que empleamos es de aproximadamente 100 cc por cada lado del cuello.
3. Tras la infiltración, llevamos a cabo la incisión en el punto M de la región cervical y lipoaspiramos con cánula de 3 mm y jeringa en toda la región del cuello, controlando la punta de la cánula con la mano no dominante (Fig. 11).
4.- Una vez aspirada la región cervical, iniciamos la incisión biselada desde el lóbulo hacia la región retro- auricular-mastoidea y descendemos a la región occipital, aproximadamente 12 cm desde su punto más alto, siguiendo la línea de implantación pilosa y con la hoja de bisturí biselada lo más paralela posible al crecimiento del folículo (entre 30 y 60º). Levantamos el colgajo visualizando directamente el músculo platisma para no sobrepasar ese limite de disección en cuanto a profundidad, y completamos en sentido caudal hasta donde la extensión de la incisión en sentido occipital lo permita.
5. Tras la exposición del área cervical, llevamos a cabo la liberación cutánea de la región supraclavicular mediante disección con pinza disectora roma (pinza en bisagra con punta en forma diamante de bordes no cortantes), que libera casi en su totalidad el plano subcutáneo del muscular sin necesidad de usar tijera (Fig. 12). Comprobamos hemostasia y colocamos gasa absorbente mientras procedemos a la disección facial.
6. Realizamos la infiltración de la región facial con la misma solución tumescente descrita, desde al arco cigomático hasta el arco mandibular, empleando aproximadamente 60 cc por lado y siempre en un plano subcutáneo. Tras el periodo de latencia, realizamos la incisión preauricular desde el lóbulo y con extensión superior hasta la parte posterior del inicio de la patilla, siempre localizando la incisión pretragal.
Trazamos esta incisión de forma biselada, con la hoja de bisturí a 45º, conservando la mayor cantidad de dermis posible, y posteriormente levantamos el colgajo cutáneo con tijera, teniendo como límite una línea vertical marcada desde el canto interno. Comunicamos esta disección con la realizada en el cuello y de la misma forma en que habíamos liberado la piel supraclavicular, empleamos la pinza roma disectora para liberar los ligamentos fasciocutáneos.
En los casos que requieran bichectomía, la realizaremos en este momento y a través de este mismo abordaje.
A continuación, revisamos hemostasia y con la exposición total de la disección, procedemos a marcar el punto M sobre el platisma (Fig. 13).
7. Retiramos las gasas hemostáticas del cuello y con la exposición completa del platisma, llevamos a cabo la plicatura muscular tomando como referencia el punto M para colocar un primer punto simple con material no absorbible. Realizamos dicho punto en forma ascendente hacia la región mastoidea, de 3 a 5 cm dependiendo de la laxitud muscular, y posteriormente a la plicatura resultante colocamos 2 puntos simples separados de cada lado del punto M (Fig. 14).
Esta plicatura de 5 puntos nos da una tracción lateral del músculo platisma, llevando los vectores hacia la región mastoidea y restando de forma indirecta el peso de la región central del cuello. Asimismo, la tracción de las suturas a partir del punto M mejora la definición del surco cérvico-facial y, tras la tracción de la piel, proporciona una mejor definición del arco mandibular.
En el caso de identificar una glándula submandibular muy evidente, realizamos una plicatura sobre si misma con sutura absorbible. Si apenas se identifica y además es muy laxa, no realizamos ninguna maniobra, pues la misma tracción musculocutánea la oculta.
8. Tras el manejo del platisma iniciamos la plicatura del SMAS desde el lóbulo auricular siguiendo el marcaje cutáneo preauricular y finalizando por encima del trago. Esta plicatura la realizamos con sutura continua de material absorbible (Fig. 15).
9. Una vez realizadas las plicaturas compensamos los colgajos cutáneos realizando inicialmente una tracción con vector vertical de la región preauricular y horizontal de la región cervical para llevar el punto A hacia el lóbulo. Llevamos a cabo el corte del excedente cutáneo hacia el punto A y colocamos un punto simple provisional con nylon 2-0 (Fig. 16).
10. Resecamos la piel excedente en la región preauricular y traccionamos de la piel cervical hacia el punto más alto de la incisión a nivel de mastoides. Ahí colocamos otro punto simple provisional también con nylon 2-0. Resecamos la piel excedente de la región retroauricular y hacia la región occipital.
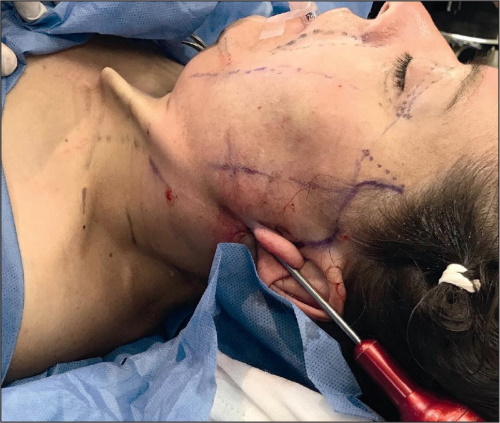
Fig. 11. Transoperatorio. Sitio de entrada de cánula de aspiración de 3 mm en zona a lipoaspirar en región cervical.

Fig. 12 Transoperatorio. Liberación del plano subcutáneo del muscular de toda la región cervical hasta la región supraclavicular mediante pinza en bisagra de disección roma.
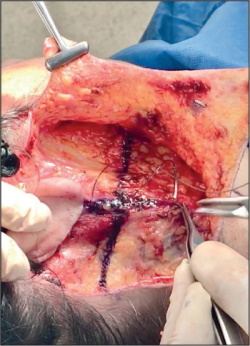
Fig. 14. Transoperatorio. Plicatura muscular en el punto M con sutura no absorbible de forma ascendente hacia región mastoidea y posteriormente puntos simples adyacentes en sentido cefálico y caudales a dicha sutura inicial.

Fig. 15 Transoperatorio. Plicatura del SMAS con sutura continua de material absorbible siguiendo al marcaje preauricular hasta el trago.
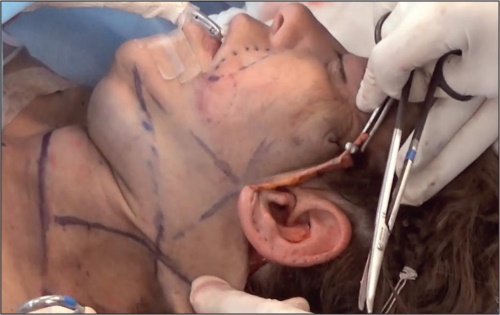
Fig. 16. Transoperatorio. Colgajos cutáneos compensados con el punto A (marcado inicialmente como vector diagonal hacia el lóbulo).
11. Colocamos drenajes de presión negativa calibre 8 French hacia la región de la disección cervical, que exteriorizamos a través de la herida en su parte más posterior.
12. Cierre de las heridas preauriculares con nylon 4-0 intradérmico hasta el lóbulo, donde retiramos el punto provisional inicial y comenzamos una sutura continua externa con nylon 4-0 hasta el punto más alto de la región mastoidea, donde retiramos el otro punto provisional e iniciamos otra sutura con nylon 3-0 hasta finalizar la incisión en la región occipital, donde además fijamos los drenajes.
13. Realizamos blefaroplastia convencional (superior, inferior o ambas según sea necesario en cada paciente) y preparamos la grasa mediante decantación simple convencional para, como paso final, lipoinfiltrar las áreas de hundimiento que inicialmente hubiéramos marcado
14. Como mencionamos en el punto número 3, si al realizar la lipoaspiración cervical no obtenemos suficiente cantidad de grasa útil, procedemos a realizar infiltración de la solución tumescente antes descrita en la región infraumbilical y, con cánula de 3 mm, obtenemos al menos 30 cc de grasa que sometemos a decantación. Le agregamos después antibiótico (1 gr. de Amikacina) y la empleamos para infiltrar con cánulas de punta roma calibre 18G en jeringas de 1 ml las áreas con mayor pérdida volumétrica de acuerdo a cada caso.
La infiltración en los surcos nasogenianos y nasoyugales, cuando es precisa, la realizamos en plano subcutáneo y la infiltración en la región malar la llevamos a cabo en plano supraperíostico.
15. Para finalizar el procedimiento, ferulizamos la región palpebral, cervical y las incisiones con micropore y colocamos además un vendaje compresivo suave.
Manejo postoperatorio
La estancia intrahospitalaria en nuestra práctica es de habitualmente 24 horas, siendo dados de alta los pacientes al día siguiente de la intervención quirúrgica. Sin embargo, el mayor estado de edema e inflamación generalizado en cara y cuello se presenta a las 72 horas de la cirugía, por lo que cambiamos el vendaje de compresión suave diariamente pero no lo retiramos hasta el cuarto día de postoperatorio, cuando ya se puede reemplazar por un barbicuello. En cada cambio diario de vendaje comprobamos el estado de la piel cervical y medimos el débito de los drenajes. Ponemos además especial atención al aspecto de la piel supraclavicular, pues en la mayoría de los casos, aparece áreas equimóticas que, si bien la mayoría de las veces se resuelven espontáneamente, pueden alertar de un hematoma en formación.
Diariamente administramos a los pacientes antibiótico y esteroide ocular y al 4º día de postoperatorio retiramos los drenajes. En este periodo, y de acuerdo con la evolución de cada paciente, también retiramos las suturas palpebrales, aunque mantenemos la ferulización con micropore hasta las siguientes 2 semanas, tiempo máximo en el que retiraremos todas las suturas.
El periodo de inflamación disminuye drásticamente a partir del 4º día, sin embargo, presenta una meseta en su evolución hasta la 4ª semana de postoperatorio (Fig. 17 y 18).
Por lo tanto, los pacientes que se someten a este procedimiento quirúrgico deben tener la plena conciencia de que durante 1 mes no podrán realizar actividades físicas ni sociales que interfieran en su recuperación.
Resultados
Llevamos a cabo el procedimiento quirúrgico descrito en 65 pacientes que cumplieron en su totalidad con el protocolo postpérdida masiva de peso y que presentaron secuelas graves del contorno cérvico-facial que justificaban realizar la intervención.
El 95.38% (62 pacientes) fueron mujeres; la edad promedio fue de 44.7 años (rango de 35 a 59). El índice de masa corporal (IMC) promedio previo a la cirugía bariátrica fue de 42.37 kg/m2 (rango de 35.1 a 56.2), con un promedio de 52.55 kg perdidos (rango de 35.5 a 87 kg) tras el procedimiento bariátrico, que en el 98.46% (64 pacientes) fue mediante bypass gástrico, alcanzando un IMC promedio de 26.87 kg/m2 (rango de 24.4 a 30.4).
El 13.84% de la población (9 pacientes) aún presentó comorbilidades posteriores al procedimiento bariátrico y la pérdida ponderal que debieron ser controladas antes del procedimiento quirúrgico. Dichas comorbilidades fueron: SAOS en el 4.61%; hipertensión arterial sistémica en el 3.07%; diabetes mellitus en el 3.07%; y SHO e hipertiroidismo en el 1.53% respectivamente (Tabla III).
Tabla III. Datos demográficos de los pacientes del grupo de estudio (N=65).
| Género | Mujeres: | 95.38% (62) |
| Hombres: | 4.61% (3) | |
| Edad promedio | 44.7 años | (rango de 35 a 59) |
| Comorbilidades: 13.84% (9 pacientes) | SAOS | 4.61% (3) |
| HAS | 3.07% (2) | |
| DM | 3.07% (2) | |
| Hipertiroidismo | 1.53% (1) | |
| SHO | 1.53% (1) | |
| Índice de masa corporal prebariátrico | 42.37 kg/m2 | (rango de 35.1 a 56.2) |
| Procedimiento bariátrico | Bypass gástrico | 98.46% (64) |
| Manga gástrica | 1.3% (1) | |
| Kilogramos perdidos | 52.55 kg | (rango de 35.5 a 87) |
| Índice de masa corporal postbariátric o | 26.87 kg/m2 | (rango de 24.4 a 30.4) |
DM: diabetes méllitus; SAOS: síndrome de apnea obstructiva del sueño; SHO: síndrome de hipoventilación del obeso; HAS: hipertensión arterial sistémica.
El 67.69% de la población (44 pacientes) fue sometido a reconstrucción cérvico-facial como tercer tiempo quirúrgico, tras los procedimientos del contorno corporal inferior y superior, siguiendo el orden más frecuente de acuerdo con lo observado en nuestra experiencia. Sin embargo, en el 29.23% (19 pacientes) se realizó como segundo tiempo y en el 3.07% (2 pacientes) como procedimiento inicial. De acuerdo con la evaluación del riesgo tromboembólico, solo en 1 paciente se indicó anticoagulación postoperatoria.
En todos los pacientes llevamos a cabo infiltración grasa de cada surco nasogeniano, hasta con 5 cc de grasa. En el 61.5% (40 pacientes) infiltramos igualmente cada surco nasoyugal hasta con 3 cc de grasa, y en el 23.07% (15 pacientes) infiltramos la región malar hasta con 3 cc de grasa.
En la totalidad de los casos el procedimiento anestésico empleado fue anestesia general balanceada.
El tiempo quirúrgico promedio fue de 3.7 horas (rango de 3 a 4.9 horas).
No se presentaron complicaciones o eventualidades transoperatorias.
En el postoperatorio inmediato, 1 paciente (1.53%) presentó hematoma cervical que requirió reexploración quirúrgica con hallazgo de sangrado en capa y que se resolvió con control hemostático inmediato. En el postoperatorio mediato el 24.61% (16 pacientes) presentó equimosis en la región cervical disecada, cercana al borde supraclavicular, que persistió durante 2 semanas como promedio hasta eliminarse por completo. Hacia el término de la primera semana, el 4.61% (3 pacientes) presentó dehiscencia de la herida, siempre menor de 2 cm, en la región mastoidea (punto de máxima tensión y soporte del colgajo cutáneo cervical), que resolvimos con tratamiento conservador sin que fuera necesario en ningún caso una nueva sutura. Dos pacientes (3.07%) presentaron parestesias en la región del nervio auricular mayor resueltas en el primer mes de postoperatorio. Finalmente, 1 paciente más sufrió paresia de la rama bucal del nervio facial que se recuperó en su totalidad hacia la semana 12 de postoperatorio.

Fig. 17. Mujer de 46 años de edad. Postoperatorio a las 4 semanas: periodo en el que la inflamación de toda la región cérvico-facial disecada tiene mayor remisión.

Fig. 18. Mujer de 59 años de edad. Postoperatorio a las 4 semanas: periodo en el cual la inflamación de toda la región cérvico-facial disecada tiene mayor remisión.
En total, podemos concluir que las complicaciones generales, sin incluir la equimosis transitoria, fueron del 9.23% (6 pacientes) (Tabla IV).
En cuanto a los resultados estéticos, el surco cérvico-facial logró definirse nuevamente en la totalidad de los pacientes. Por su parte, el ángulo mento-cervical (preoperatoriamente obtuso) pudo modificarse en el 100% de los casos a menos de 90º. Las cicatrices fueron de adecuada calidad; en la región preauricular casi imperceptibles y en la región postauricular (mastoidea y occipital) se presentó únicamente ensanchamiento de las mismas en un 12.30% (8 pacientes).
A los 3 meses de postoperatorio realizamos una encuesta de satisfacción a los pacientes basada en una única pregunta acerca de cómo de satisfechos se encontraban con el resultado de la cirugía y con solo 3 opciones de respuesta: satisfacción alta, moderada o baja. La decisión de los pacientes para elegir la respuesta se basó de forma general en los resultados en cuanto al grado de corrección de la región cervical, el rejuvenecimiento facial en general, así como la presencia de complicaciones y la calidad de la cicatriz. El resultado arrojó que el 84.60% (55 pacientes) refirió una satisfacción alta, el 12.30% (8 pacientes) moderada y el 3.07% (2 pacientes) baja.
En la evaluación promedio a los 36 meses de postoperatorio identificamos una correcta permanencia de los resultados basándonos en la apreciación clínica del evaluador, y en cuanto a la encuesta aplicada nuevamente a los pacientes, esta reveló que el 84.60% (55 pacientes) continuó refiriendo una satisfacción alta, el 15.38% una satisfacción moderada, mientras que ya ningún paciente refirió una satisfacción baja (Fig. 19-24).
Tabla IV. Datos perioperatorios.
| Planificación de la cirugía cérvico-facial | 1er tiempo | 3.07% (2) |
| 2º tiempo | 29.23% (19) | |
| 3er tiempo | 67.69% (44) | |
| Tiempo quirúrgico | 3.7 horas | (rango de 3 a 4.9) |
| Complicaciones postoperatorio inmediato | Hematoma | 1.53% (1) |
| Complicaciones postoperatorio mediato | Equimosis cervical | 24.61% (16) |
| Dehiscencia retroauricular | 4.61% (3) | |
| Complicaciones Postoperatorio tardío | Parestesia nervio auricular mayor | 3.07% (2) |
| Paresia rama bucal del nervio facial | 1.53% (1) | |
| Tiempo de recuperación total | 37 días | (29 a 49) |
| Encuesta de satisfacción a los 3 meses | Alta satisfacción | 84.6% (55) |
| Moderada satisfacción | 12.30% (8) | |
| Baja satisfacción | 3.07% (2) | |
| Encuesta de satisfacción a los 36 meses | Alta satisfacción | 84.6% (55) |
| Moderada satisfacción | 15.38% (10) | |
| Baja satisfacción | 0% (0) |
Discusión
Desde las primeras descripciones de la ritidectomía, el objetivo quirúrgico buscado estuvo enfocado siempre a mejorar la región centro-facial y de forma secundaria la región cervical, restándole importancia en su manejo quirúrgico. Esto se justifica dado que la gran mayoría de los pacientes que solicitaban esta cirugía lo hacían por el envejecimiento propio de la edad, que clínicamente afecta más a la región central del rostro.
Sin embargo, tras el crecimiento mundial de las cifras de obesidad también se incrementaron los tratamientos dirigidos a conseguir la pérdida masiva de peso, dejando como resultado pacientes jóvenes con secuelas igual de severas en cara como en cuello. Dichas secuelas, similares a un envejecimiento prematuro, representan no solo una inconformidad estética sino una directa repercusión en la salud mental por el estigma social que ocasionan en quienes las presentan.(12) Así pues, aunque durante la evolución de la ritidectomía hemos podido observar distintas innovaciones y modificaciones en la técnica, todas han sido enfocadas en el manejo del SMAS, en la vía de abordaje quirúrgico y en la longitud y apariencia de las cicatrices.(3,8,10,16-19)
El manejo del SMAS por incisiones mínimas (MACS lift), generó pobres resultados en el abordaje del tercio inferior facial y del cuello en pacientes convencionales, y peores aún en pacientes con pérdida masiva de peso.(12)
Se han descrito modificaciones en la técnica que han incluido disecciones extendidas del SMAS. como la técnica de Webser, que sugiere una fijación periauricular que abarca hasta el cuello; sin embargo, esta técnica propone disecciones tisulares limitadas o mínimas, indicadas en pacientes que no presentan los cambios histológicos tan agresivos que se presentan en los pacientes postbariátricos. El manejo especifico de pacientes con secuelas con pérdida masiva de peso sugerido por Mattaraso (round lifting technique), es una gran alternativa para la corrección del tercio superior facial; sin embargo, al combinarlo con una técnica de cicatriz corta retroauricular hace prácticamente imposible lograr grandes correcciones en cuellos difíciles.(20-25).
Waltzman, por su parte, basándose en las descripciones de Feldman sugiere también realizar la platismoplastía por un abordaje medial cuando las secuelas son más marcadas en dicha zona. Asimismo, Cruz, O´Reilly y Rohrich sugirieron el abordaje lateral mediante la realización de un colgajo de platisma y su fijación a la fascia mastoidea. De igual forma, Labbé y Fogli sugirieron la plicatura lateral pero con anclaje al ligamento cutáneo parotídeo.(8,9) Sin embargo, todas las opciones de abordaje central del cuello con platismoplastía y/o resección cutánea directa presentan como principal inconveniente una cicatriz visible y una fuerza de tracción dirigida hacia la linea media que posteriormente se contrapondrá a la tracción cutánea dirigida hacia la región mastoidea, lo que con el paso del tiempo dará nuevamente el aspecto de cuello pesado por la reacción cicatricial en la zona central del cuello.
Es por ello que, la técnica que presentamos sugiere evitar el abordaje central y llevar a cabo una plicatura alta, en un sitio anatómico más posterior y superior a la fascia de Lore, sin realizar colgajos musculares que incrementen la morbilidad local y que no han demostrado mejoría significativa. La región mastoidea tiene una mejor fuerza de anclaje y al ser más distal a la línea media, permite generar una mayor tracción del tejido laxo central sin necesidad de incidir sobre dicha zona.
Finalmente, recordemos que una de las principales secuelas clínicas en cara y cuello, asi como en toda la anatomía de un pacientes postbariátrico, es la pérdida de la viscoelasticidad de la piel, por lo que realizar un despegamiento de sus sitios de fijación tal y como propone nuestra técnica en la región supraclavicular, mejorará la tracción en sus distintos vectores con una resección cutánea más agresiva, pero asimismo con mejor definición de las áreas tratadas y mayor duración de los resultados.
En nuestra opinión, la importancia de realizar una disección extendida de la región cervical tiene su sustento en que en todo el cuello, hasta su unión con la región supraclavicular, persiste una gran concentración de colágeno incluso a pesar de los cambios postbariátricos generales, por lo que la piel no liberada en esta zona presentará una mayor fijación a planos musculares y con ello generará una mayor tracción con dirección caudal. Esto dará como resultado una infracorrección y una subóptima definición del ángulo mento-cervical y del surco cérvico-facial. De igual forma, la piel no liberada será una fuerza de tracción opuesta al sitio de la incisión quirúrgica, lo cual se traducirá en un alto riesgo de herida dehiscente o de cicatriz ensanchada.
Nuestra técnica tiene como principal inconveniente el precisar de un gran cuidado técnico, desde el momento de realizar la infiltración de la solución tumescente en cuello hasta realizar la disección roma extendida en la región supraclavicular, por lo que para conservar tiempos quirúrgicos inferiores a 5 horas y por la seguridad del acto quirúrgico como tal, sugerimos no realizar de forma simultánea el tratamiento quirúrgico de la región frontal, ni combinarla con ningún otro procedimiento quirúrgico sobre otra área anatómica.
Otro inconveniente importante a mencionar es el largo periodo de convalecencia que necesita el paciente en el postoperatorio, pues recordemos que implica la disección ampliada en el cuello, la incisión extendida hasta la región occipital (que en ocasiones se queda separada por solo 3 cm entre lado y lado), así como el abordaje convencional de la región centrofacial con plicatura del SMAS y la mayor parte de las veces asocia una blefaroplastia, lo que da como resultado una cirugía que, aunque lleguemos a realizarla en un tiempo quirúrgico adecuado (en nuestras manos en un tiempo promedio de 3.7 horas), no deja de ser más invasiva que una ritidoplastia promedio. Es sabido además, tal y como ya mencionaron Hamra y Webster, que las técnicas más agresivas y mas invasivas de ritidectomía implican un mayor tiempo de recuperación.(22-25) Nuestra técnica, a pesar de tener un periodo promedio de recuperación de 4 semanas (37 días), nos ha brindado resultados altos de satisfacción en más del 84% de los pacientes, y cabe mencionar que esta satisfacción se produce sobre todo por los resultados obtenidos en el cuello
Asimismo, las complicaciones presentadas en los pacientes de nuestro grupo de estudio fueron las mismas a las recogidas en la literatura mundial con técnicas convencionales, y que en todos los casos logramos resolverlas adecuadamente dependiendo del momento de su presentación: el hematoma fue resuelto en el postoperatorio inmediato; las áreas equimóticas y las dehiscencias se resolvieron en un periodo de 2 semanas con tratamiento conservador; y las lesiones nerviosas, tanto sensitivas como motoras, desaparecieron en un tiempo máximo de 12 semanas.(8) Cabe mencionar que la equimosis cervical fue el único hallazgo postoperatorio identificado de forma particular en esta técnica.
Asi pues, siguiendo nuestro protocolo de manejo de pacientes postpérdida masiva de peso, la mayoría de nuestros casos (67.69%) dejan la reconstrucción cérvico-facial como tercer tiempo quirúrgico debido a que las secuelas funcionales para la deambulación y las áreas de dermatosis en los cogajos abdominales y braquiales se justifican como procedimientos prioritarios. Sin embargo, señalamos también que un 29.23% (19 pacientes) prefirió la cirugía del contorno cérvico-facial como segundo tiempo quirúrgico, antes de la cirugía braquial, ya que sus secuelas en cara y cuello superaban en grado de severidad y repercusión psicológico-social a las secuelas del contorno corporal superior. Finalmente, únicamente un 3.02% (2 paciente) se sometió al procedimiento de cara y cuello como primer tiempo quirúrgico; se trató en estos casos de pacientes jóvenes con secuelas severas que generaban alto impacto en su integración social y laboral, muy por encima del impacto funcional de las secuelas en los otros contornos.
En todos los casos tratados, de acuerdo a la evaluación psicológica, el hecho de haberse sometido a un procedimiento bariátrico para perder peso mejoró la salud general de los pacientes pero conllevó un envejecimiento precoz como secuela mayor, también importante de tener en cuenta. De ahí la importancia de establecer correctamente las prioridades quirúrgicas en base al estudio completo (fisico y mental) de cada paciente postbariátrico.
Conclusiones
Las características histológicas y clínicas del paciente postbariátrico también se hacen presentes en la región cérvico-facial de forma constante, exigiendo nuevas técnicas que puedan proporcionar mejores resultados y con una mayor duración.
Es por esto que, la ritidoplastia con disección extendida de la región cervical y con plicatura lateral alta del platisma que proponemos, resulta una alternativa eficaz y segura para los pacientes con pérdida masiva de peso que presentan secuelas clínicas faciales severas. Aun siendo una técnica más invasiva, en nuestras manos no presenta mayor porcentaje de complicaciones que el reportado en la literatura, y de igual forma, la alta escala de satisfacción en los resultados obtenidos y su preservación a los 36 meses de seguimiento, nos indican que es una técnica útil.
Recordemos que para que un paciente ex-obeso tenga una adecuada reinserción en su entorno social, debe alcanzar el equilibrio en su estado biopsicosocial lo que en la mayoría de los casos no ocurre hasta que logra la reconstrucción de todos sus contornos corporales, incluyendo por supuesto, el contorno cérvico-facial.