Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Española de Enfermedades Digestivas
versão impressa ISSN 1130-0108
Rev. esp. enferm. dig. vol.98 no.2 Madrid Fev. 2006
TRABAJOS ORIGINALES
Estudio del grado de entendimiento y aceptación por nuestros pacientes de los consentimientos informados utilizados para endoscopia
J. J. Vila, F. J. Jiménez, M. Iñarrairaegui, C. Prieto, O. Nantes y F. Borda
Servicio de Aparato Digestivo. Hospital de Navarra. Pamplona
RESUMEN
Objetivo: conocer si los pacientes estudiados en nuestra unidad de endoscopia leen y comprenden el documento de consentimiento informado. Conocer la legibilidad de dichos consentimientos informados.
Método: entregamos a los pacientes estudiados endoscopicamente en nuestra unidad un cuestionario acerca del grado de lectura del consentimiento informado, conocimiento de la técnica endoscópica, complicaciones, sedación utilizada e información recibida. Valoramos la legibilidad de nuestros consentimientos informados mediante el índice de
Flesch.
Resultados: 309 pacientes fueron incluidos (edad media: 53 años, 55% varones). El 85% de los pacientes se había leído el consentimiento informado, el 96% conocían la técnica endoscópica, 15,2% no conocían el riesgo de complicaciones graves durante la exploración. El 82% sabía qué tipo de sedación iba a recibir. El 88% recibieron información adicional por sus médicos. Los pacientes con estudios básicos tendieron a desconocer la posibilidad de complicaciones (p < 0,05). Los médicos aportaron más información a los pacientes de medio rural (p = 0,08), mejor información sobre las complicaciones a los pacientes de medio urbano (p = 0,09) y más información sobre exploraciones alternativas a los mayores de 50 años (p < 0,05). Los consentimientos informados de gastroscopia y colonoscopia tenían un nivel de legibilidad standard, mientras que el consentimiento informado de ERCP era más complejo.
Conclusiones: la mayoría de nuestros pacientes leen y entienden el consentimiento informado. Los médicos tienden a adaptar la información que ofrecen a los pacientes a las características socioculturales de estos. Nuestros consentimientos informados tienen un nivel de legibilidad aceptable, pero esta debería ser mejorada para facilitar una mejor comprensión de los mismos.
Palabras clave: Consentimiento informado. Endoscopia. Comprehension. Language tests.
Introducción
A lo largo de la segunda mitad del siglo XX la relación médico-paciente ha sufrido un progresivo cambio. Se ha pasado así de la clásica relación paternalista basada en la beneficencia, en la que el médico tomaba las decisiones sin tener prácticamente en cuenta la opinión del paciente, a una nueva situación en la que al paciente se le reconoce su derecho a la autonomía. Esta autonomía es entendida como la capacidad del paciente de decidir ante las distintas opciones que se le presenten la que considere más adecuada. En base a ella, el paciente entra a formar parte activa en el planteamiento tanto diagnóstico como terapéutico del proceso que aqueja. El paciente debe disponer por tanto, de información suficiente y adecuada no sólo de la técnica que se pretende realizar, sino también de sus alternativas. Ante el reconocimiento de que un sistema basado en un solo principio (beneficencia o autonomía) no es un buen sistema, hoy en día se tiende hacia una situación de equilibrio que se ha denominado autonomía realzada (1), en la que tanto el médico como el paciente tienen un papel activo.
Fruto de esta nueva relación nace el concepto de consentimiento informado (CI) como la base documental que verifica que el paciente ha recibido y entendido la información aportada por su médico.
Es evidente por tanto que se debe ofrecer una adecuada información dentro de un proceso progresivo (2,3). El médico tiene que saber dar la información que el paciente quiere, y también la que debe conocer para preservar su autonomía, y que le permita tomar una decisión basándose en una información verdadera y sintetizada, sin caer en la maleficiencia (4). El médico por tanto no debe adoptar un papel pasivo, burócrata, en el que se limite a ofrecer una información escrita y hacer lo que el paciente quiera, si no que debe complementar dicha información escrita con información oral, sin negar al paciente su opinión de experto y sus consejos. No debe caer en la coacción pero sí en la persuasión. El documento de CI firmado debe ser sólo una garantía de que el enfermo ha tenido ocasión no de haber aceptado casi coactivamente una larga lista de riesgos posibles, si no de haber comprendido una propuesta y su balanza inherente de riesgos y beneficios (5).
Pero realmente la filosofía del CI no ha calado adecuadamente, a pesar de que el hecho de entregar al paciente un documento de CI ha pasado a formar parte de la práctica clínica diaria. Es todavía un elemento muchas veces incomprendido tanto por el médico, que puede llegar a verlo como una imposición legal para evitar pleitos y un menoscabo en su capacidad de tomar decisiones; como por el paciente, que puede entenderlo como una forma de tomar parte no en la responsabilidad de la decisión sino en la de las posibles consecuencias, liberando de esta forma al médico de dicha responsabilidad. Además, el paciente puede llegar a sentirse un usuario del sistema sanitario con derecho a obtener unos resultados, y si estos no se producen, a utilizar la vía judicial (6). Hay autores que proclaman que esta posición se produce sobre todo cuando el documento de CI es la única fuente de información que se le ofrece al paciente (7).
En España la obligación de realizar un proceso adecuado de CI está solidamente fundamentada ética, jurídica y deontológicamente (8).
En Navarra se constituyó un Comité de Expertos para el consentimento informado en 1996 cuya función consistió en elaborar e implantar progresivamente los documentos de CI a utilizar en esta comunidad por el Sistema Sanitario Público (9). En nuestra unidad de endoscopia utilizamos varios de estos CI adaptados a las distintas exploraciones que se realizan.
El objetivo a la hora de plantearnos el presente estudio fue el de intentar conocer el grado de entendimiento y aceptación de los CI por parte de nuestros pacientes. Por otro lado, quisimos evaluar el grado de legibilidad de los textos de los propios CI para, de esta manera, poder conocer por otra vía el entendimiento que los pacientes pueden tener de estos textos, teniendo en cuenta las características socio-culturales de los pacientes.
Material y métodos
Elaboramos un cuestionario en el que recogimos los siguientes datos epidemiológicos: edad; sexo; régimen de estudio (ingresado o ambulatorio); nivel de estudios (básicos, educación secundaria y educación universitaria), y residencia en medio rural o urbano. Para clasificar el lugar de residencia seguimos los parámetros del instituto nacional de estadística (INE), y consideramos como medio rural aquellas poblaciones con menos de 10.000 habitantes (poblaciones rurales e intermedias según el INE) y urbano aquellas con más de 10.000 habitantes. Además de estos datos epidemiológicos en el cuestionario interrogamos a los pacientes acerca de:
1. Si habían leído el CI.
2. Si habían dado su consentimiento para la realización de la exploración y en caso negativo si la información aportada por el CI fue decisiva a la hora de tomar esta decisión.
3. Si tras haberse realizado la exploración y teniendo en cuenta la información aportada por el CI consideraban que conocían suficientemente bien, a priori, la técnica endoscópica.
4. Si conocían la posibilidad de que surgieran complicaciones incluso graves a lo largo de la exploración.
5. Si conocían qué tipo y vía de administración de anestesia iban a recibir.
6. Si consideraban que la información aportada por el CI era adecuada tanto en cantidad como en facilidad de comprensión.
7. Si consideraban que el CI es un documento útil para el paciente, inútil, o si su principal función es la de liberar al médico de responsabilidad.
8. Si habían recibido información por parte de su médico y en caso afirmativo si consideraban que esta información era suficiente en cuanto a técnica endoscópica, complicaciones y posibles alternativas.
9. Su opinión subjetiva acerca de la información aportada por su médico.
10. Por último, preguntamos si el paciente estaría dispuesto a firmar un CI global que permitiera a los médicos realizar las exploraciones que creyeran oportunas simplemente anunciándoles que las iban a solicitar, o por el contrario querían recibir información exhaustiva de todas las exploraciones que se plantearan en su caso.
El CI se entregaba como habitualmente, es decir, a la hora de proponer la exploración. Lo entregaba el médico clínico bien en la consulta ambulatoria, bien en la planta de hospitalización, con al menos 24 horas de diferencia entre el planteamiento de la exploración y la realización de la misma. El cuestionario sin embargo, era entregado al paciente en la unidad de endoscopia y una vez realizada la exploración endoscópica solicitada. El médico endoscopista era el encargado de entregar el cuestionario indicándole al paciente que debía rellenarlo de forma anónima, fuera de la unidad de endoscopia. El resultado era depositado en un buzón situado a la salida de nuestra ubicación en el hospital, sin mayor contacto con el personal de endoscopia. A aquellos pacientes que no aceptaban la exploración, el médico consultor les entregaba el cuestionario una vez terminada la consulta para que la rellenaran fuera de la misma y también de forma anónima.
Excluimos de este estudio a aquellos pacientes a los que se les realizó una exploración urgente o cuya situación clínica no les permitía rellenar el cuestionario.
Para realizar el análisis de legibilidad de los textos de CI utilizamos la adaptación al idioma español del índice de Flesch realizada por el profesor Fernández Huerta, y lo aplicamos a los CI de gastroscopia, colonoscopia y CPRE. Este índice se calcula aplicando la siguiente ecuación:
![]()
donde P es el promedio del número de sílabas por cada 100 palabras y F el promedio del número de frases por cada 100 palabras.
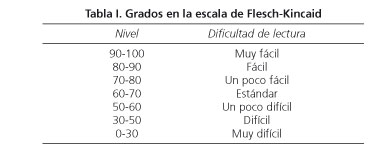
Obtenemos así un valor dentro de una escala de 0 a 100 de forma que aquellas puntuaciones más bajas corresponden a una peor legibilidad y los valores más altos a un mejor nivel de legibilidad (Tabla I).
El análisis estadístico lo realizamos mediante el programa informático SPSS v11.5 aplicando los test de t de
Student, Chi cuadrado y test exacto de Fischer. Las diferencias en la comparación de las variables se consideraron estadísticamente significativas cuando la p era menor de 0,05. Presentamos además los intervalos de confianza poblacionales
(IC) con un nivel de confianza del 95%.
Resultados
Propusimos ser incluidos en el estudio a 339 pacientes correlativos estudiados en nuestra unidad de endoscopia. De estos, 309 (90%) accedieron a rellenar el cuestionario.
El 85,8% de los pacientes incluidos en el estudio eran ambulatorios, mientras que el 63,8% residían en medio urbano. La distribución por sexos era de 55,1% de hombres y 44,9% mujeres. La edad media fue de 53,36 años ± 17,256, con un rango de 15 hasta 90 años. El 49,7% de estos pacientes refirió disponer tan sólo de educación básica, el 28,9% de educación secundaria y el 21,4% de estudios superiores.
En el 79% de nuestros pacientes el médico remitente era un gastroenterólogo, siendo el resto de los pacientes procedentes de la consulta o planta de ingreso de otras especialidades, o de consulta de primaria.
Casi la totalidad de los pacientes (98,7%) aceptaron la exploración endoscópica propuesta. De los cuatro pacientes (1,3%) que no dieron su consentimiento para realizarse la exploración, tan sólo uno señaló que la información aportada por el CI tuvo influencia en dicha decisión.
En lo que al grado de lectura se refiere, el 84,9% (IC = 79,2-87,7%) de los pacientes se leyeron el CI. Apreciamos que los pacientes ambulatorios leyeron en mayor medida el CI que los pacientes ingresados (86,4 vs. 73,8%; p = 0,035).
Al relacionar los estudios con la edad de los pacientes vimos que mientras en la población mayor de 50 años el porcentaje de pacientes que disponían tan sólo de estudios primarios era del 66%, en los pacientes de menor edad este porcentaje era del 28%, una diferencia estadísticamente significativa (p = 0,001).
El 79,9% (IC = 75-84,2%) de los pacientes consideró que teniendo en cuenta la información aportada por el CI y una vez hecha la exploración, conocían suficientemente bien la técnica endoscópica. El 4,3% (IC = 1,7-6,2%) no la conocía y el 16,5% no respondió esta cuestión.
El 67% (IC = 61,4-72,2 %) de los pacientes conocía la posibilidad de que durante la exploración se produjeran complicaciones graves. El 15,2% (IC = 11,3-19,7%) no conocía esta posibilidad y el 17,8% no contestó esta pregunta. Objetivamos una tendencia casi significativa en los pacientes con estudios primarios a desconocer esta posibilidad (p = 0,052).
El 68,6% (IC = 63,1-73,7%) sabía qué tipo y vía de administración de anestesia iba a recibir. Apreciamos una tendencia en los pacientes ambulatorios a conocer el tipo y vía de administración de anestesia (p = 0,062).
Un 77,3% (IC = 72,2-81,8%) de los pacientes consideraron que la cantidad de información suministrada por el CI era adecuada, mientras que un 5,2% (IC = 2,9-8,2%) la consideró excesiva, y un 3,2% (IC = 1,5-5,8%) insuficiente. El 14,2% de los pacientes no contestó esta pregunta.
En cuanto a la comprensibilidad del texto de CI, el 71,8% (IC = 66,4-76,7%) consideraron que era adecuada, el 9,1% (IC = 6,1-12,8%) demasiado complejo y el 2,6% (IC = 1,1-5%) demasiado sencillo (el 16,5% no respondió esta cuestión). Cuando relacionamos esta opinión subjetiva con la edad y nivel de estudios, vimos una tendencia en los pacientes mayores de 50 años a considerar la cantidad de información insuficiente (p = 0,06), y la comprensibilidad demasiado compleja (p = 0,083). Los pacientes con estudios primarios comparten esta última impresión (p = 0,032).
El 64,3% (IC = 58,3-70%) de los pacientes considera que el CI es útil y necesario para el paciente, 3,7% (IC = 1,7-6,6%) lo considera inútil y el 32% (IC = 26,4-37,8%) cree que su principal misión es liberar al médico de responsabilidad.
En cuanto a la información aportada por el médico, el 87,6% (IC = 83-91,2%) de los pacientes respondió que sí habían sido informados por su médico, mientras que el 12,4% (IC = 8,7-16,9%) no habían sido informados. En este sentido apreciamos una tendencia por parte de los médicos a informar en mayor proporción a los pacientes únicamente con estudios primarios (90,8 vs. 83,3%; p = 0,07) y a aquellos que residen en medio rural (92,2 vs. 84,27%; p = 0,072).
El 93% (IC = 89,1-95,7%) de los pacientes que habían sido informados por su médico recibieron información acerca de la técnica endoscópica, el 63,6% (IC = 57,3-69,5%) acerca de las posibles complicaciones y el 74,4% (IC = 66,8-80,9%) acerca de las exploraciones alternativas. En este punto apreciamos que el médico aporta información acerca de las alternativas a la exploración propuesta en mayor proporción a los pacientes con más de 50 años (78,5 vs. 63,3%; p = 0,044). Con respecto a las posibles complicaciones, el médico aporta mayor información a los pacientes que residen en medio urbano (68,08 vs. 56,47%; p = 0,079). En definitiva, el 78% (IC = 72,9-82,4%) valoró la información aportada por su médico como adecuada, el 1,6% (IC = 0,5-3,7%) excesiva y el 9,1% (IC = 6,1-12,8%) insuficiente. El 11,3% de los pacientes rehusó valorar la información aportada por su médico.
Finalmente, el 38,5% (IC = 32,6-44,6%) de los pacientes dijo estar dispuesto a firmar un solo CI inicial, sin necesidad de firmar un documento por cada exploración que se pretendiera realizar en su estudio, siendo informado previamente. El 61,5% (IC = 55,3-67,3%) contestó que prefiere ser informado de cada exploración y firmar un documento por cada exploración. Aquí apreciamos una diferencia estadísticamente significativa con respecto al sexo, de forma que las mujeres son más reticentes a firmar un único CI, y solicitan información y CI por cada exploración que se pretenda realizar (p = 0,018).
Al realizar el análisis de legibilidad de los CI mediante el índice de Flesch obtuvimos unos valores absolutos de 67,3 y 64,58 para los CI de la gastroscopia y colonoscopia respectivamente, los cuales corresponden en la escala de Flesch a un nivel de legibilidad estándar. El CI de la CPRE obtuvo un valor de 55,56 correspondiente a un nivel de legibilidad "un poco difícil".
Discusión
Ofrecer una información correcta y adecuada no siempre es fácil para los médicos, especialmente si consideramos que muchas veces es realmente difícil adivinar qué es lo que quieren, y qué es lo que no quieren saber los pacientes. Un interesante estudio ha demostrado que existen importantes diferencias entre lo que los pacientes y sus representantes legales consideran adecuado referente al mejor momento de aportar la información, el número de veces que se debe dar información y el nivel mínimo de riesgo de complicación del que los pacientes deberían ser advertidos (10).
En nuestro estudio, un elevado porcentaje de pacientes se leyó el CI (84,9%). Este porcentaje es inferior al de otros estudios realizados en otros países, pero superior al de un estudio realizado en nuestro entorno por Parera y cols. (6). Este estudio, que por sus características epidemiológicas y el entorno es bastante comparable al nuestro, presentó unos resultados que difieren de forma importante con los nuestros.
En primer lugar, hay una diferencia que consideramos importante en cuanto a la metodología, y es que Parera y cols., a diferencia de nosotros y otros autores (11), entregan el cuestionario antes de la exploración. Esto permite a los pacientes leer las preguntas realizadas antes de la exploración e incluso consultar el CI si antes no lo habían hecho, y podría mejorar los resultados obtenidos, sobre todo en cuanto al conocimiento de la técnica. Por otro lado, estos estudios no dejan de ser estudios de calidad y satisfacción en los cuales se recomienda que los pacientes sean interrogados acerca de la cuestión que se estudia cuando ya no vayan a tener más contacto con el sistema a evaluar, y es recomendable incluso que se realicen por correo o telefónicamente (12). En nuestro estudio intentamos minimizar la posible influencia que puede ejercer sobre el paciente su pretensión a agradar al sistema que le está valorando y del que depende algo tan importante como es su salud, entregando el cuestionario tras la realización de la exploración endoscópica. El cuestionario era rellenado por el paciente de forma anónima, estando sólo y sin mayor contacto con el personal de endoscopia.
En segundo lugar discrepamos con Parera y cols. cuando afirman, basándose en sus datos y en los de otros autores (13), que los pacientes desean recibir cada vez menos información. A nuestro entender y coincidiendo con otros autores (14), esto no es así, dado que el grado de lectura en nuestro estudio así como el porcentaje de pacientes a los que el médico aporta información oral es significativamente mayor que en el trabajo de Parera y cols., realizado hace unos años en el mismo país y en una población similar.
En tercer lugar, excluimos a aquellos pacientes a los que se les realizó una exploración urgente basándonos en estudios que demuestran que en estas situaciones de urgencia el CI ni es autónomo ni informado (15), dos puntos clave para que el proceso de CI pueda ser considerado válido. Si decidimos incluir a aquellos pacientes que rechazaron la exploración endoscópica para de esta forma poder evaluar el grado de influencia que puede tener el hecho de leer y firmar el documento de CI, influencia en la que difieren distintos autores. El pequeño tamaño de pacientes que rechazaron la exploración (4 pacientes, 1,3%), y el hecho de que tan sólo uno de ellos afirmara que lo hacía por influencia directa de haberse leído el documento de CI nos impidió sacar más conclusiones al respecto.
Coincidiendo con Parera y cols. en la relación existente entre el nivel de estudios y el grado de comprensión, y objetivamos además que los pacientes mayores de 50 años consideran el texto del CI demasiado complejo y la cantidad de información aportada demasiado pequeña. Probablemente ambas cuestiones estén relacionadas y al no entender el texto asimilan menor cantidad de información.
Un dato que queremos destacar es que, a pesar de que en el documento de CI para exploraciones endoscópicas que se entrega a los pacientes se cita de forma explícita la posibilidad de que se produzcan complicaciones, incluso severas en el transcurso de la exploración, el 15,2% de los pacientes que se leyeron el CI desconocía esta posibilidad. Apreciamos además una tendencia casi significativa en los pacientes con estudios primarios a desconocer esta posibilidad. Esto parece estar en relación con las dificultades que presenta esta población de pacientes para entender el texto del CI, y nos indica que esta población requiere una atención especial por parte del médico a la hora de aportar información oral. Por nuestros datos vemos que, bien porque estos pacientes lo demanden o bien porque el médico es consciente de esta dificultad que presentan, los médicos aportan mayor información a los pacientes con estudios primarios y a aquellos que residen en medio rural.
Esta adaptación de la información del médico al paciente la apreciamos también en el grupo de personas mayores de 50 años, a las que el médico informa más acerca de las alternativas disponibles a la endoscopia. Interpretamos este hecho como un dato de persuasión por parte del médico que puede llegar a considerar como válidas y más adecuadas otras exploraciones diagnósticas menos agresivas, sobre todo en los pacientes de mayor edad y patología sistémica.
En los pacientes ambulatorios apreciamos un mayor grado de lectura y un mayor conocimiento de la sedación que iban a recibir. Esto puede estar en relación con varios factores, como el probable mejor estado de salud de los pacientes ambulatorios con respecto a los ingresados, y un mayor tiempo de demora hasta la exploración, que les permite una lectura detenida del CI con una mejor comprensión. Por otra parte, los pacientes ingresados están en contacto continuo tanto con los médicos como con las enfermeras, cuyo papel en el proceso de CI se debe considerar de capital importancia (4). Esto favorece un mayor aporte de información oral y un proceso continuo de CI, disminuyendo para el paciente la importancia de la información escrita en el CI.
La gran mayoría de nuestros pacientes procedían de una consulta o planta de gastroenterología, lo cual puede constituir un sesgo de selección. El resto de pacientes procedía de otras consultas o plantas de hospitalización de otras especialidades o directamente de atención primaria mediante un sistema de acceso abierto a la endoscopia. Aunque se ha visto que este sistema de acceso abierto puede influir en el grado de información del que disponen los pacientes (16). En nuestro caso no apreciamos diferencias en este sentido, aunque tampoco podemos descartarlo rotundamente debido al pequeño tamaño muestral de este grupo de pacientes, con una potencia estadística inferior al 15%.
En nuestro estudio tan sólo un 32% de los pacientes consideró que el CI es básicamente una herramienta para liberar al médico de responsabilidad. Este porcentaje es sensiblemente inferior a los publicados en otros estudios similares (6,11,14). Este hecho, unido a otros aspectos previamente discutidos (mayor grado de lectura, mayor cantidad de información oral por parte de los médicos y la adaptación de esta información a las características de estos pacientes), pueden estar reflejando que la filosofía del CI y la situación equilibrada que hemos mencionado inicialmente, estén siendo asimiladas tanto por médicos como por pacientes. Este podría ser el principal motivo de las diferencias apreciadas entre nuestro estudio y otros similares (6).
En cuanto a la legibilidad de los CI, recientemente se realizó en nuestro medio un análisis de legibilidad de los CI utilizados para los ensayos clínicos, con el resultado de que esta era muy deficiente (17,18). Comprobar si esto también era cierto para los CI que utilizamos en endoscopia, y la posibilidad de hacer una valoración lo más objetiva posible de la comprensión que nuestros pacientes tienen del CI, nos empujó a hacer dicho análisis en los textos utilizados en nuestros documentos de CI. Para ello utilizamos el índice de Flesch-Kincaid adaptado al español (19) y usado en recientes estudios de análisis de legibilidad y comprensión de información médica realizados en nuestro país (20). Los resultados obtenidos nos muestran que la legibilidad de los textos del CI de la gastroscopia y colonoscopia se encuentran dentro de un nivel de lectura de un niño de 13 años normalmente escolarizado. El texto del CI de la CPRE presenta una dificultad de lectura superior, adaptado a enseñanza secundaria (20).
Realmente este es sólo un dato orientativo acerca de la comprensión que tienen los pacientes del texto. La comprensión de un texto no sólo depende de la legibilidad, sino también de otras variables como el nivel socio-cultural, nivel de conocimientos sanitarios y grado de motivación del paciente (18). Además la legibilidad puede verse afectada por el tipo de letra utilizada, la exposición y extensión del texto (21). Sin embargo sí nos indica que debemos hacer un esfuerzo para mejorar la legibilidad de los textos de nuestros CI, sobre todo cuando se ha demostrado que los pacientes mayores pueden no disponer de la capacidad de lectura y comprensión necesarios para entender correctamente la información en el ámbito sanitario (22). En nuestro estudio vemos que son precisamente el grupo de pacientes de mayor edad y aquellos que disponen tan sólo de estudios primarios, los que presentan mayor dificultad para comprender el CI. Además, el nivel de lectura y comprensión que poseen los pacientes, en general, es inferior a su nivel de escolarización, por ello el Departamento de Salud de los Estados Unidos recomienda que los documentos para la educación de las personas estén adaptados al nivel de lectura de un niño de 11 años (20).
En conclusión, y como ya se ha expresado previamente, debemos hacer nuestros formularios de CI más legibles, mejorando de esta manera el nivel de lectura y comprensión de nuestros pacientes, especialmente de aquellos mayores de 50 años o con nivel de estudios básicos. Estos son los pacientes que en nuestro estudio presentan más dificultades para entender el CI y por tanto para recibir una adecuada información.
Finalmente, estamos completamente de acuerdo con Rex y cols. en que a la información del CI acerca de la técnica endoscópica, las complicaciones posibles, el tipo de sedación y las alternativas disponibles, debemos prevenir al paciente en cuanto a la posibilidad bien demostrada de que se produzcan falsos negativos en las exploraciones endoscópicas (23,24). Esto tiene una vital importancia no sólo para favorecer el verdadero proceso de CI, y que el paciente tenga una buena información ajustada a la realidad, sino también para disminuir una importante fuente de conflictividad judicial en nuestra especialidad (25).
Bibliografía
1. Quill TE, Brody H. Physician recommendations and patient autonomy. Finding a balance between physician power and patient choice. Ann Intern Med 1996; 125: 763. [ Links ]
2. Alleger M, Coos E. Consentimiento Informado. Gastroenterol Hepatol Continuada 2003; 2: 89-54. [ Links ]
3. Garrido Sanjuán JA. Training in communication and informed consent in our system of medical resident: what information should and can give a resident? Med Clin (Barc) 1998; 111: 739-41. [ Links ]
4. Kanoti G. Ethics and medical-ethical decisions. Crit Care Clin 1986; 2: 3. [ Links ]
5. Broggi Trías MA. Informed or uninformed consent? The risk of defensive medicine. Med Clin (Barc) 1999; 112: 95-6. [ Links ]
6. Parera de Cáceres A, González Asanza C, Melchén Fernández-Pacheco PL, et al. Survey of informed consent in a gastrointestinal endoscopy unit. Gastrenterol Hepatol 2000; 23: 317-21. [ Links ]
7. Acea Nebril B. Informed consent in gastrointestinal endoscopy. Who should inform? Gastroenterol Hepatol 2001; 24: 146. [ Links ]
8. Simón Lorda P, Júdez Gutiérrez J. Informed Consent. Med Clin (Barc) 2001; 117: 99-106. [ Links ]
9. Comité de Expertos en Consentimiento informado del Departamento de Salud/Gobierno de Navarra. Orden Foral 151/1996, de 18 de julio, del Consejero de Salud del Gobierno de Navarra. Informed Consent. An Sist Sanit Navar 1997; 20. [ Links ]
10. Mayberry MK, Mayberry JF. Towards better informed consent in endoscopy: a study of information and consent processes in gastroscopy and flexible sigmoidoscopy. Eur J Gastroenterol Hepatol 2001; 13: 1467-76. [ Links ]
11. Denis B, Bottlaender J, Goineau J, et al. Consentement éclairé en endoscopie digestive. Enquête d';opinion apures des malades. Gastroenterol Clin Biol 2002; 26: 675-9. [ Links ]
12. Shepherd HA, Bowman D, Hancock B, et al. Postal consent for upper gastrointestinal endoscopy. Gut 2000; 46: 37-9. [ Links ]
13. Ibáñez E. Un intento de explicar el porqué. JANO 1991; 40: 37-45. [ Links ]
14. Roque I, Hochain P, Merle V, et al. Evaluation de la qualité et de l'impact de l'information transmise par les fiches d'endoscopie digestive elabores par les sociétes savantes. Gatroenterol Clin Biol 2003; 27: 17-21. [ Links ]
15. Williams BF, French JK, White HD. HERO-2 consent substudy investigators. Informed consent during the clinical emergency of acute myocardial infarction (HERO-2 consent substudy): a prospective observational study. Lancet 2003; 361: 918-22. [ Links ]
16. Eisen GM, Baron TH, Dominitz JA, et al. Standards of Practice Committee of the American Society for Gastrointestinal Endoscopy. Gastrointestinal Endoscopy 2002; 56: 793-5. [ Links ]
17. Gost J, Silvestre C, Ezpeleta P, et al. Evaluation of the clinical practice of informed consent in clinical trials. An Sist Sanit Navar 2003; 26: 35-42. [ Links ]
18. Ordovás Baines JP, López Briz E, Urbieta Sanz E, et al. Analysis of the written patient information form to obtain informed consent in clinical trials. Med Clin (Barc) 1999; 112: 90-4. [ Links ]
19. Fernández Huerta J. Medidas sencillas de lecturabilidad. Consigna 1959; 214: 29-32. [ Links ]
20. Blanco Pérez A, Gutiérrez Couto U. Legibilidad de las páginas web sobre salud dirigidas a pacientes y lectores de la población general. Rev Esp Salud Pública 2002; 76: 321-31. [ Links ]
21. Paasche-Orlow MK, Taylor HA, Brancati FL. Readability standards for informed-consent forms as compared with actual readability. N Engl J Med 2003; 348: 721-6. [ Links ]
22. Gazmararian JA, Baker DW, Williams MV, et al. Health literacy among medicare enrollees in a managed care organization. JAMA 1999; 281: 545-51. [ Links ]
23. Rex DK, Culter CS, Lemmel GT, et al. Colonoscopic miss rates of adenomas determined by back to back colonoscopies. Gastroenterology 1997; 112: 24-8. [ Links ]
24. Gerstenberger PD, Plumeri P. Malpractice claims in gastrointestinal endoscopy: An analysis of an insurance industry database. Gastrointestinal Endosc 1993; 39: 132-8. [ Links ]
25. Rex DK, Bond JH, Feld AD. Medical-Legal risks of incident cancers after clearing colonoscopy. Am J Gastroenterol 2001; 96: 952-7. [ Links ]











 texto em
texto em