Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Española de Enfermedades Digestivas
versão impressa ISSN 1130-0108
Rev. esp. enferm. dig. vol.98 no.10 Madrid Out. 2006
TRABAJOS ORIGINALES
Requerimientos transfusionales en pacientes con hemorragia digestiva: estudio en una Unidad de Sangrantes de un hospital de referencia
Transfusion requirements in patients with gastrointestinal bleeding: a study in a Blood Unit at a referral hospital
A. Garrido, J. L. Márquez, F. J. Guerrero1,
M. A. Pizarro, E. Leo and A. Giráldez
Unidad de Sangrantes. Hospital Virgen del Rocío. Sevilla. 1Servicio de Medicina Interna. Hospital Virgen Macarena. Sevilla
Dirección para correspondencia
RESUMEN
Objetivos: 1. Estudiar las necesidades transfusionales en una Unidad de Sangrantes de un hospital de tercer nivel así como su evolución en los últimos 7 años. 2. Analizar los factores asociados a mayores necesidades
transfusionales.
Material y métodos: se han comparado los requerimientos de transfusión de concentrados de hematíes de los pacientes ingresados en la Unidad de Hemorragias Digestivas del Hospital Virgen del Rocío de Sevilla desde 1999 a 2005, incluidos ambos. Se han estudiado factores clínicos de interés para determinar cuáles están asociados a mayores necesidades
transfusionales.
Resultados: se han incluido 1.611 pacientes con una edad media de 60,45 años (59,7-61,2), 76,41% hombres. La úlcera gástrica fue la responsable del 18,4% de los episodios hemorrágicos requiriendo transfusión el 69% de los mismos, la úlcera duodenal del 22,2% con 52,9% de casos que requirieron transfusión y la hemorragia por hipertensión portal del 33,6% con un 90,2% de casos con transfusión. Los casos de hemorragia de origen oscuro alto y bajo requirieron transfusión en un 88,9 y 96,2% de los casos respectivamente. El análisis de regresión logística multivariante mostró que las presentaciones clínicas como hematemesis (odds ratio = 3,12) y hematoquecia (odds ratio = 33,17), así como las hemorragias de origen oscuro (odds ratio = 6,57) y por hipertensión portal (odds ratio = 3,43) se asociaron a mayores necesidades transfusionales. No se encontraron diferencias en el porcentaje de pacientes transfundidos desde 1999 a 2005.
Conclusiones: 1. El porcentaje de pacientes que reciben transfusión en nuestra Unidad de Sangrantes no ha variado a lo largo de los últimos 7 años. 2. Los pacientes que se presentan con hematemesis o hematoquecia, así como las hemorragias de origen oscuro y las debidas a hipertensión portal requieren mayores necesidades
transfusionales.
Palabras clave: Hemorragia digestiva. Transfusión de hematíes. Unidad de Sangrantes.
Introducción
La hemorragia digestiva es una causa importante de morbilidad y mortalidad, y es responsable de un considerable consumo de recursos sanitarios (1), entre los que se encuentra la transfusión de componentes sanguíneos y más concretamente la de concentrados de hematíes. El incremento incesante de la demanda secundaria a la progresiva complejidad asistencial y al mayor volumen de pacientes obliga a gestionar rigurosamente los almacenes de derivados sanguíneos, más aún cuando no podemos olvidar la frecuente escasez de estos productos.
La transfusión de concentrados de hematíes es una medida transitoria, la deficiencia volverá a producirse a menos que se trate la causa; además debe ser un tratamiento personalizado, dependiendo de factores tales como la edad, sintomatología, situación hemodinámica y enfermedades concomitantes (2). Por tanto la transfusión en el paciente con hemorragia digestiva aguda debe ser evaluada en un contexto riesgo/beneficio, sin que las tendencias actuales apunten hacia un valor concreto de hematocrito sobre el que indicar una transfusión de concentrados de hematíes (3), siempre teniendo además en cuenta que el valor real de hemoglobina disminuye en las primeras 24-48 horas por efecto dilucional.
El soporte transfusional es un componente básico en el tratamiento de las hemorragias digestivas graves y persistentes, que pueden presentar una alta tasa de mortalidad que oscila entre el 5-10% según las series (1,4), por lo que su empleo resulta rutinario en las Unidades de Sangrantes que atienden a estos pacientes.
En este trabajo nos proponemos evaluar las necesidades transfusionales de una Unidad de Sangrantes de un centro hospitalario de tercer nivel y su evolución a lo largo de los últimos siete años, así como investigar los factores asociados a mayores necesidades de transfusión de concentrados de hematíes.
Material y métodos
Se ha realizado un estudio retrospectivo que abarca el periodo 1999-2005, de todos los enfermos ingresados tanto por hemorragia digestiva alta como baja con criterios de inestabilidad hemodinámica o riesgo de persistencia/recidiva hemorrágica en la Unidad de Sangrantes del Hospital Virgen del Rocío de Sevilla (hospital de tercer nivel, que atiende a una población de 735.973 habitantes y cuenta con especialista de digestivo de guardia de presencia física para realizar endoscopia precoz o urgente según los casos).
En todos los casos se recogieron datos de filiación como sexo y edad en el momento del ingreso; antecedentes personales de hábito tabáquico y etílico, entendiendo el primero como el consumo de más de 10 cigarrillos/día y el segundo como el consumo regular de más de 80 g de etanol/día en varones y 40 en mujeres. El antecedente del consumo de aspirina u otros antiinflamatorios no esteroideos, así como de anticoagulantes orales o antiagregantes plaquetarios se consideró cuando quedó reflejado de forma inequívoca en la historia clínica por referencia del paciente o sus familiares.
En cuanto al episodio hemorrágico se clasificó como: hemorragia digestiva alta (originada entre el esfínter esofágico superior y el ángulo de Treitz) o baja (desde ángulo de Treitz hasta margen anal). También se evaluó la forma de presentación clínica de la hemorragia bien como hematemesis, melenas, hematoquecia o rectorragia, así como la situación hemodinámica del paciente definida como estable cuando se cumplían los siguientes criterios: presión arterial sistólica superior a 100 mmHg, frecuencia cardiaca inferior a 100 latidos/minuto, ausencia de cambios en la presión arterial y frecuencia cardiaca tras el ortostatismo, ausencia de signos clínicos de hipoperfusión periférica y diuresis superior a 30 ml/h; e inestabilidad hemodinámica cuando se cumplían dos o más de los siguientes criterios: presión arterial sistólica inferior a 100 mmHg, frecuencia cardiaca superior a 100 sístoles/minuto, signos clínicos de hipoperfusión periférica y cambios significativos en la presión arterial y frecuencia cardiaca tras el ortostatismo.
Se anotó la etiología de la hemorragia digestiva alta clasificándola como sigue: úlcera duodenal, úlcera gástrica, Mallory-Weiss, hemorragia por hipertensión portal (HPT), hemorragia alta de origen oscuro (HDAO) y otros; la hemorragia digestiva baja se clasificó según su etiología en: enfermedad diverticular, angiodisplasias, hemorragia digestiva baja de origen oscuro (HDBO) y otros. Igualmente quedaron reflejados los casos en que se efectuó algún tipo de terapéutica endoscópica (inyección de sustancias, electrocoagulación, tratamiento con argón plasma, etc.).
La evolución del paciente se clasificó en: a) favorable: cuando no existió evidencia de nuevos episodios de exteriorización hemorrágica, la situación hemodinámica se mantuvo estable y no hubo descensos del hematocrito; b) recidiva hemorrágica: en las primeras 48 horas si la necesidad de perfusión de fluidos era superior a 1.000 ml/h para mantener la estabilidad hemodinámica, o bien se producía un descenso de al menos 7 puntos de hematocrito acompañado de "melenas frescas" o nuevos episodios de hematemesis o rectorragias. A partir del tercer día se consideró recidiva cuando se presentaron nuevos episodios de exteriorización hemorrágica. En caso de recidiva hemorrágica se anotaron los casos en que fue realizada una segunda terapéutica endoscópica; c) necesidad de tratamiento quirúrgico; y d) exitus del paciente.
Se contabilizó el número total de días que el enfermo permanecía ingresado en la Unidad de Sangrantes, así como el número total de concentrados de hematíes transfundidos durante dicho ingreso. La indicación de transfusión fue individualizada en cada enfermo, pero en general en pacientes sin patologías concomitantes se consideró cuando el valor de hematocrito descendía por debajo del 24% o los valores de hemoglobina por debajo de 7-8 g/dl.
Estudio estadístico: se incluyeron diversas variables cuantitativas y cualitativas, expresándolas como media o porcentaje respectivamente, con intervalos de confianza del 95%. En el análisis de regresión logística (Tablas II y III) se incluyeron variables predictoras de interés clínico, tomando a la transfusión sanguínea (sí/no) como variable dependiente. Se realizó test de ANOVA 1 factor (Tablas IV y V) para comparar los requerimientos transfusionales según los diferentes años en estudio y las diversas etiologías de hemorragia digestiva, respectivamente. La significación estadística se declaró para una p < 0,05. El análisis estadístico se realizó con el programa SPSS 12.
Resultados
Durante el periodo 1999-2005 se han incluido en este estudio 1.611 pacientes que han ingresado en la Unidad de Sangrantes del Servicio de Aparato Digestivo del Hospital Virgen del Rocío de Sevilla, 76,41% hombres (74,3-78,5) y 23,59% mujeres (21,4-25,8) con una edad media de 60,45 ± 15,59 años (59,7-61,2). En total se han transfundido 4.027 concentrados de hematíes en dicho periodo, con una media de 2,4 (1,9-2,8) por paciente.
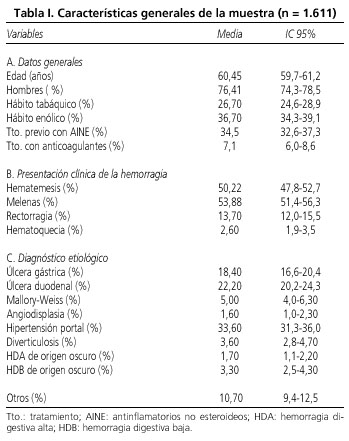
En la tabla I se muestran las características generales del total de pacientes de la muestra en cuanto a sus antecedentes, forma de presentación y diagnóstico etiológico; a destacar que el 36,70% referían antecedentes de hábito etílico y 34,5% tratamiento previo con fármacos antiinflamatorios no esteroideos, la úlcera gastroduodenal fue la responsable del 40,60% de los ingresos (18,40% ulcus gástrico y 22,20% ulcus duodenal) y la hemorragia por hipertensión portal en el 33,60% de los casos, es decir, sumadas ambas etiologías alcanzan las tres cuartas partes de los ingresos en la Unidad de Sangrantes.
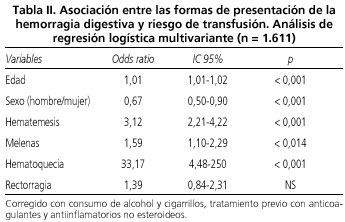
La tabla II muestra que la presentación del episodio hemorrágico como hematoquecia fue la que se asoció a mayor riesgo de transfusión y necesidades transfusionlaes (odds ratio = 33,17), seguida de la hematemesis (odds ratio = 3,12).
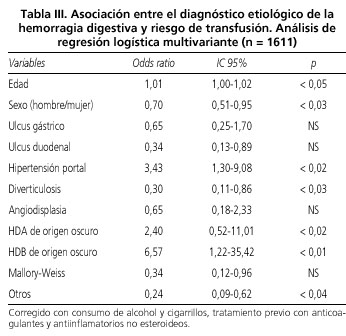
En cuanto a las necesidades transfusionales según la etiología de la hemorragia, el 69% de los pacientes con ulcus gástrico requirieron transfusión (63,4-74,2), 52,9% con ulcus duodenal (47,6-58,2), 90,2% con hipertensión portal (87,3-95,2), 88,9% con HDAO (69,7-97,1) y 96,2% con HDBO (85,9-99,3). El análisis de regresión logística multivariante de estos resultados en la tabla III confirma que efectivamente son las hemorragias digestivas de origen oscuro (HDOO) y las debidas a hipertensión portal las que se asocian de forma independiente a mayores necesidades transfusionales.
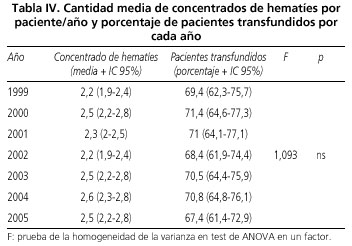
La tabla IV muestra la media de concentrados de hematíes por paciente a lo largo de los años del estudio, así como el porcentaje de pacientes que requirieron transfusión, sin observarse diferencias significativas a lo largo del periodo 199-2005. Tampoco se observaron diferencias a lo largo del periodo 1999-2005 en el porcentaje de pacientes sangrantes que realizaban tratamiento anticoagulante, siendo respectivamente 8,3% (5-13,4), 7,9% (6,2-11,5), 8% (4,8-12,9), 6,2% (3,6-10,4), 7,5% (4,7-11,6), 7,3% (4,6-11,4), 9,2% (6,1-13,4), p = ns.
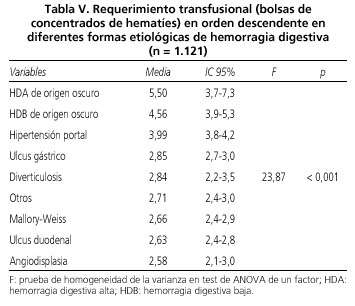
Por último la tabla V ordena los pacientes según requerimientos de número de concentrados de hematíes, y nuevamente se confirma que la hemorragia de origen oscuro y la debida a hipertensión portal precisan mayor número de bolsas que las de otras etiologías.
Discusión
La hemorragia digestiva es una patología de alto impacto sanitario y gasto económico, uno de los objetivos principales en el manejo de los pacientes con hemorragia digestiva alta o baja es tratar la hipovolemia resultante de la pérdida de sangre, así en toda hemorragia digestiva se establece un grado mayor o menor de anemia, que puede precisar de la transfusión de concentrados de hematíes para aumentar la capacidad de transporte de oxígeno (5), pero no como forma de reposición de volumen plasmático para lo cual se emplean soluciones cristaloides y coloides. Esto trajo consigo mucha controversia en cuanto a establecer un umbral de transfusión, máxime cuando se ha podido demostrar que las transfusiones son un factor de riesgo en el cuadro de shock para una mala evolución de los pacientes, debido a las consecuencias inmunológicas adversas que provoca la transfusión de hematíes (6).
Así, mientras hasta hace unos años estudios realizados en humanos recomendaban mantener un nivel de hemoglobina por encima de 10 g/dl para la resucitación del shock hemorrágico (7), la Sociedad Americana de Anestesiología (8) recomienda mantener un valor de hemoglobina superior a 6 g/dl, mientras que el Instituto de la Salud de EE.UU. (9) recomienda un valor superior a 7 g/dl.
Por ello se puede concluir que nunca se transfundirá a un paciente por encima de 10 g/dl de hemoglobina y siempre que esté por debajo de 6 g/dl; nosotros establecemos un valor umbral de hemoglobina que oscila entre 7-8 g/dl, que depende de las características de cada caso concreto (velocidad de pérdida de sangre, estado de reserva cardiovascular, patología de otro órgano o sistema vital, lesión responsable del sangrado, etc.).
En nuestra amplia serie de pacientes la presentación clínica de la hemorragia como hematoquecia o hematemesis se asoció a mayores necesidades transfusionales, esto es debido a que dichas manifestaciones se asocian a mayor volumen de pérdidas hemáticas con repercusión hemodinámica, así la presencia de melenas aisladas es signo predictivo de hemorragia masiva en el 5-10% de los casos, comparado con el 21% de pacientes con hematemesis roja y 30% con hematoquecia (10,11). Por tanto, recogiendo de la historia clínica del paciente el simple dato de la forma de presentación clínica de la hemorragia, ya podremos inicialmente clasificar al paciente como hemorragia leve o grave, e iniciar las medidas oportunas en cada caso (endoscopia urgente, reposición de volemia, reserva y transfusión de concentrados de hematíes, etc.).
En la mayoría de los pacientes con hemorragia digestiva, el origen del sangrado se identifica con las pruebas diagnósticas convencionales (gastroscopia y colonoscopia), sin embargo en el 5% de los casos, igual que en nuestra serie, persiste el sangrado sin llegarse a un diagnóstico mediante estos métodos, es lo que se denomina HDOO (12,13). Si bien algún estudio aislado no encuentra diferencias en cuanto a número de días de hospitalización, requerimientos transfusionales, necesidad de cirugía y pronóstico de estos pacientes frente a otras causas de hemorragia (14), la mayoría de autores coinciden en que el manejo y tratamiento de estos enfermos suele ser dificultoso y consume una cantidad importante de recursos sanitarios, entre los que se encuentran múltiples transfusiones y episodios de hospitalización (12,13), tal y como queda reflejado en nuestro trabajo donde fue la entidad que se asoció a mayores necesidades transfusionales. La explicación a este hecho puede ser porque la mayor parte de las lesiones responsables de la HDOO se localizan en el intestino delgado (13), zona no accesible a la terapéutica endoscópica convencional, la cual ha demostrado en otras patologías que disminuye la tasa de hemorragia persistente y recurrente y por tanto las necesidades transfusionales (15), siendo necesario para su diagnóstico pruebas tales como la arteriografía, videocápsula o exámenes radiológicos del intestino delgado.
La enteroscopia de doble balón es una nueva técnica, descrita por Yamamoto y cols. (16) que permite estudiar la totalidad del intestino delgado, diagnosticando y tratando simultáneamente las lesiones encontradas; así en un estudio reciente que incluye 137 pacientes a los que se realiza una enteroscopia de doble balón, se encuentran lesiones en 109 enfermos (79%) y los hallazgos más frecuentes son las malformaciones arteriovenosas, que se tratan con argón plasma (17). Por ello esta técnica se convierte en un arma que puede disminuir la persistencia del sangrado de estas lesiones y por consiguiente disminuir las necesidades transfusionales, lo cual debe ser demostrado en futuros estudios randomizados y controlados (18).
Tras la HDOO, la hemorragia por hipertensión portal en nuestro medio es otra importante causa de consumo de recursos sanitarios y por tanto de transfusión de concentrados de hematíes, ello es debido a la importante pérdida hemática que tienen estos episodios hemorrágicos con repercusión hemodinámica y frecuente coagulopatía asociada por insuficiencia hepatocelular, de hecho aunque en las últimas dos décadas ha mejorado de forma sustancial la supervivencia de estos pacientes tras un episodio de hemorragia variceal, la mortalidad aún hoy sigue siendo elevada en torno al 20% (19). Las directrices actuales recomiendan evitar una sobretransfusión y mantener los niveles de hemoglobina en torno a 8 g/dl o un hematocrito del 24% (20), esto se basa en estudios experimentales que indican que una reposición excesiva de la volemia produce un aumento de la presión portal por efecto rebote y evita la vasoconstricción visceral refleja, la cual produce una interrupción espontánea de la hemorragia reduciendo el flujo sanguíneo portocolateral y la presión portal (21).
En nuestro medio la etiología más frecuente de cirrosis es la ingesta excesiva de alcohol; la Organización Mundial de la Salud sitúa el alcohol como la tercera causa de discapacidad en el mundo occidental (22). Es por ello que la identificación temprana del bebedor de riesgo (23) puede contribuir a frenar la evolución a estadio cirrótico de la enfermedad hepática, y con ello disminuir el riesgo de hemorragia por hipertensión portal, necesidad de transfusión, episodios de hospitalización y mortalidad de estos pacientes (24).
El factor VII activo recombinante en pacientes con hemorragia digestiva y coagulopatía asociada promueve la formación de un coágulo de fibrina en lugares donde hay lesión o daño vascular, forma un complejo con el factor tisular expuesto y actúa también sobre las plaquetas activadas (25). Recientemente se ha publicado un ensayo sobre la utilización de rFVIIa en hemorragia digestiva alta por varices esofagogástricas con resultados favorables (26), así como en hemorragias por otras etiologías (27), por lo que se precisan más estudios para aclarar definitivamente si el factor rVIIa puede desempeñar un papel en la reducción de los requerimientos transfusionales y en la obtención de una adecuada hemostasia en pacientes con hemorragias digestivas graves, así como estudiar su relación coste-beneficio, pues es un tratamiento de precio muy elevado.
En cuanto a la hemorragia por úlcera gastroduodenal, no cabe duda que la erradicación de H. pylori, una adecuada profilaxis para evitar lesiones tras la ingesta de aspirina u otros antiinflamatorios no esteroideos, así como el desarrollo de la endoscopia terapéutica han contribuido a disminuir su incidencia y tasa de complicaciones (28,29).
Así pues a lo largo de los últimos 7 años y en la actualidad aún persiste una importante demanda de hemoderivados en el manejo de pacientes sangrantes, por lo que los esfuerzos deben ir dirigidos a prevenir estas complicaciones y optimizar los recursos.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Antonio Garrido Serrano.
C/Carmen de Burgos, 19.
Hacienda La Cartuja.
41940 Tomares. Sevilla
E-mail: agarridos@interec.org
Recibido: 17-04-06.
Aceptado: 28-06-06.
Referencias
1. Laine L, Peterson WL. Bleeding peptic ulcer. N Engl J Med 1994; 331: 717-27. [ Links ]
2. Murphy MF, Wallington TB, Kelsey P, Boulton F, Bruce M, Cohen H, et al. Guidelines for the clinical use of red cell transfusions. Br J Haematol 2001; 113: 24-31. [ Links ]
3. Villarejo F, Pizzolo M, López E, Domeniconi G, Arto G, Apezteguia C. Acute anemia in high digestive haemorrhage. Margins of security for their handling without transfusion of red globules. Acta Gastroenterol Latinoam 1999; 29: 279-80. [ Links ]
4. Gilbert DA. Epidemiology of upper gastrointestinal bleeding. Gastrointest Endosc 1990; 36: 8-13. [ Links ]
5. Maltz GS, Siegel JE, Carson JL. Hematologic management of gastrointestinal bleeding. Gastroenterol Clin North Am 2000; 29: 169-87. [ Links ]
6. Malene DL, Dunne J, Tracy JK. Blood transfusion, independent of shock severity, is associated with worse outcome in trauma. J Trauma 2003; 54: 898-905. [ Links ]
7. Czer LSC, Shoemaker WC. Optimal hematocrit value in critically ill postoperative patients. Surg Gyn Obs 1978; 14: 262-7. [ Links ]
8. Practice guidelines for blood component therapy: A report by American Society of Anaesthesiologists Task Force on Blood Component Therapy. Anaesthesiology 1996; 84: 732-47. [ Links ]
9. National Institute of Health Consensus Conference. Perioperative red blood transfusion. JAMA 1988; 260: 2700-3. [ Links ]
10. Wara P, Stodkilde H. Bleeding pattern before admission as guideline for emergency endoscopy. Scand J Gastroenterol 1985; 20: 72-7. [ Links ]
11. Longstreth GF. Epidemiology of hospitalization for acute upper gastrointestinal hemorrhage: A population-based study. Am J Gastroenterol 1995; 90: 206-12. [ Links ]
12. Van Gossum A. Obscure digestive bleeding. Best Pract Res Clin Gastroenterol 2001; 15: 155-74. [ Links ]
13. Zuckerman GR, Prakash C, Askin MP, Lewis BS. AGA technical review on the evaluation and management of occult and obscure gastrointestinal bleeding. Gastroenterology 2000; 118: 201-21. [ Links ]
14. Grunder S, Straumann A, Pirovino M. Gastrointestinal hemorrhage of unknown origin. Schw Med Woch 1998; 128: 846-9. [ Links ]
15. Cook DB, Guyatt GH, Salena BJ, Laine LA. Endoscopic therapy for acute nonvariceal upper gastrointestinal bleeding: A metaanalysis. Gastroenterology 1992; 102: 139-48. [ Links ]
16. Yamamoto H, Sekine Y, Sato Y, Higashizawa T, Miyata T, Lino S, et al. Total enteroscopy with a nonsurgical steerable double-balloon meted. Gastrointest Endosc 2001; 53: 216-20. [ Links ]
17. May A, Nachbar L, Wardak A, Yamamaoto H, Ell C. Double-balloon enteroscopy: Preliminary experience in patients with obscure gastrointestinal bleeding or chronic abdominal pain. Endoscopy 2003; 35: 985-91. [ Links ]
18. Pérez-Cuadrado E, Más P, Hallal H, Shanabo J, Muñoz E, Ortega I, et al. Double-balloon enteroscopy: A descriptive study of 50 explorations. Rev Esp Enferm Dig 2006; 98: 73-8. [ Links ]
19. Bosch J, Abraldes JG, Groszmann R. Current management of portal hypertension. J Hepatol 2003; 38: S54-8. [ Links ]
20. De Franchis R. Evolving Consensus in Portal Hypertension Report of the Baveno IV Consensus Workshop on methodology of diagnosis and therapy in portal hypertension. J Hepatol 2005; 43: 167-76. [ Links ]
21. Castaneda B, Morales J, Lionetti R, Moitinho E, Andreu V, Pérez-del-Pulgar S, et al. Effects of blood volume restitution following a portal hypertensive-related bleeding in anesthetized cirrhotic rats. Hepatology 2001; 33: 821-5. [ Links ]
22. The World Health Report 2002. Reducing risks, promoting healthy life. Geneve: World Health Organization; 2003. [ Links ]
23. Gual A, Colom J. Identificación temprana del bebedor de riesgo. Med Clin (Barc) 2005; 129: 734-5. [ Links ]
24. Morras M, Mondon S, Ortega L, Gual A. Alcoholismo en el hospital general: mortalidad y hospitalizaciones a los 4 años de su detección. Med Clin (Barc) 2005; 125: 441-7. [ Links ]
25. Hedner U. Novoseven as a universal hemostatic agent. Blood Coagul Fibrinolysis 2000; 11: 107-11. [ Links ]
26. Bosch J, Thabut D, Bendtren F, D'Amico G, Albillos A, González Abraldes J, et al. Recombinant factor VIIa for upper gastrointestinal bleeding in patients with cirrhosis: A randomized double-blind trial. Gastroenterology 2004; 127: 1123-30. [ Links ]
27. Lecumberri R, Páramo JA, Hidalgo F, Feliú J, Iglesias R, Rocha E. Reducción de las necesidades transfusionales en hemorragias adquiridas graves mediante factor VII activo recombinante. Med Clin (Barc) 2005; 125: 252-3. [ Links ]
28. Garrido Serrano A, Guerrero Igea FJ, Perianes Hernández C, Arenas Posadas FJ, Palomo Gil S. Local therapeutic injection in bleeding peptic ulcer: A comparison of adrenaline to adrenaline plus a sclerosing agent. Rev Esp Enferm Dig 2002; 94: 401-5. [ Links ]
29. Miño G, Jaramillo JL, Gálvez C, Carmona C, Reyes A, de la Mata M. Análisis de una serie general prospectiva de 3.270 hemorragias digestivas altas. Rev Esp Enferm Dig 1992; 82: 7-15. [ Links ]











 texto em
texto em