La biopsia realizada informaba de infiltración sarcomatosa con focos de diferenciación condroblástica con formación de osteoide (fig. 1), y sugería, dados los antecedentes de radiación, el probable carácter radioinducido de la lesión.
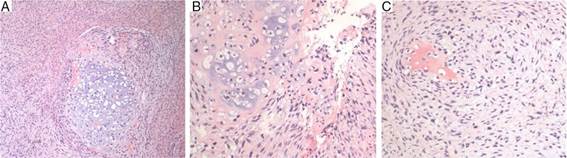
Figura 1 Anatomía patológica (A-C): lesión sarcomatosa con diferenciación condroblástica y formación de osteoide.
La paciente fue sometida a intervención quirúrgica para realizar mandibulectomía segmentaria derecha desde región premolar hasta rama mandibular, colocación de placa de osteosíntesis preformada y vaciamiento cervical supraomohioideo funcional ipsilateral (fig. 2).

Figura 2 Fotografías intraoperatorias: lesión exofítica mandibular. Mandibulectomía segmentaria y reconstrucción con placa de osteosíntesis preformada.
En el estudio anatomopatológico definitivo mostraba una lesión sarcomatosa formadora de hueso y cartílago correspondiente a osteosarcoma condroblástico grado I.
Tras 7 meses de controles periódicos, la paciente presentó una recidiva en vertiente proximal de la resección mandibular derecha, no presente en estudios previos.
Se presentó nuevamente el caso en el Comité de Tumores de Cabeza y Cuello, y se decidió realizar tratamiento quirúrgico radical que consistió en hemimandibulectomía derecha con desarticulación condilar.
En estos momentos la paciente se encuentra en seguimiento clínico y radiológico, con buen estado general, recuperada tras la cirugía. Como secuelas destaca: xerostomía y leve dolor preauricular derecho.
Discusión
Los sarcomas radioinducidos (SRI) son tumores raros, pero con una incidencia global creciente debido al incremento de la supervivencia de los pacientes con cáncer. Se producen en el 0,035-0,2% de todos los pacientes irradiados, y comprenden aproximadamente el 5% de todos los sarcomas1.
Los SRI pueden localizarse en cualquier tejido mesenquimal que haya recibido radioterapia, sin mostrar predilección por ninguna localización concreta. Los subtipos histológicos más frecuentes son: histiocitoma fibroso maligno, osteosarcoma y angiosarcoma2.
El osteosarcoma es un tumor óseo que se caracteriza por la formación directa de tejido osteoide por las células tumorales. Se ha descrito una forma histológica denominada convencional que se divide a su vez en 3 subgrupos principales según el predominio de células diferenciadas en: fibroblástico, osteoblástico y condroblástico.
Generalmente los SRI, a diferencia de lo que ocurre en este caso, son de alto grado histológico, localización profunda y se diagnostican en etapas tardías de su evolución, lo que empeora su pronóstico3.
Entre los factores de riesgo de desarrollar un SRI se encuentran: dosis elevadas de radiación, pacientes que reciben tratamiento con radioterapia en edades tempranas, exposición a quimioterápico y predisposición genética4.
Para realizar el diagnóstico correcto de SRI se debe establecer una relación de causalidad entre la radiación y el proceso de sarcoma-génesis. Para ello Cahan y Woodard5 propusieron una serie de criterios, modificados más tarde por Arlen et al.6 para el diagnóstico de los SRI, que son: existencia de tratamiento previo con radioterapia al menos 3 años antes del desarrollo del sarcoma, sarcoma originado dentro del campo de radioterapia, e histología diferente entre el sarcoma y el tumor primario que requirió radioterapia.
Existen escasos estudios de tratamiento de SRI en cabeza y cuello, y se acepta que la resección quirúrgica con márgenes negativos es el tratamiento que más garantías ofrece.
Los SRI se comportan como tumores agresivos, con tasas de recidiva tras la cirugía cercanas al 45% y la supervivencia media a los 5 años es del 40% aproximadamente7.
Aunque los SRI son una complicación poco frecuente del tratamiento con radioterapia, debe tenerse en cuenta a la hora de realizar el diagnóstico diferencial de las lesiones que se encuentren en áreas que hayan sido previamente irradiadas.














