Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Neurocirugía
versão impressa ISSN 1130-1473
Neurocirugía vol.22 no.2 Abr. 2011
Artrodesis posterior C1-C2. Experiencia en fijación transarticular e interarticular en 36 pacientes
Posterior C1-C2 arthrodesis. Experience in transarticular and interarticular fixation in 36 patients
A. Bescós; J. Muñoz; S. Colet; C.J. Domínguez; I. Cardiel y R. Florensa
Servicio Neurocirugía. Hospital Universitario Germans Trias i Pujol. Badalona.
RESUMEN
Objetivo. La estabilización del segmento C1-C2 ha ido evolucionando con la aparición de numerosas técnicas desde la fijación sublaminar, transarticular o interarticular y en los últimos tiempos con la introducción de sistemas de neuronavegación. El objetivo del estudio fue revisar los pacientes tratados en nuestro centro con fijación transarticular e interarticular y comparar los resultados obtenidos con las 2 técnicas.
Métodos. Se analizaron retrospectivamente 36 pacientes con inestabilidad C1-C2 que requirieron fijación quirúrgica entre 1995-2008. Las causas de la inestabilidad fueron en su mayoría traumáticas (18 pacientes) o degenerativas (16 pacientes) y 2 casos de neoplasia. En un primer periodo (1995-2001) se trataron 20 pacientes mediante fijación transarticular (técnica Magerl), y posteriormente (2002-2008) con fijación interarticular (técnica Goel-Harms) en otros 16 pacientes. Se obtuvieron datos sobre las complicaciones, evolución radiológica y resultados clínicos (escala EVA dolor) y funcionales (Escala PROLO) a los 3, 6, 12 y >12 meses tras la cirugía, así como la movilidad cervical postquirúrgica y los signos de fusión ósea. Se consideró resultado bueno si existía mejoría clínica con disminución en la escala EVA de dolor >5 puntos y funcional si se obtenía PROLO ≥4, regular si disminución de EVA pero <5 y PROLO ≤3, y malo si no había mejoría clínica ni funcional. Se compararon los resultados estadísticamente entre una y otra técnica.
Resultados. De 20 pacientes tratados con fijación transarticular se obtuvieron resultados buenos en 17 casos (85%), regular en 2 (10%) y malo en 1 (5%). Como complicaciones 1 caso de lesión de arteria vertebral y en 3 malposición de tornillos. En cuanto a los tratados con fijación interarticular en 14 (89%) se obtuvieron un buen resultado, y regular en 2 (12.5%), con 1 caso de malposición de tornillos y otro de infección postquirúrgica. No se registraron diferencias estadísticamente significativas entre ambas técnicas, aunque en los tratados con fijación interarticular hubo mayor tasa de fusión ósea y no se dieron casos de lesión de arteria vertebral.
Conclusiones. La fijación C1-C2 transarticular e interarticular resulta segura, presentando altas tasas de buenos resultados con pocas complicaciones. La introducción de sistemas de neuronavegación podría incrementar la eficacia y la seguridad de éstas técnicas.
Palabras clave: Fijación transarticular. Fijación interarticular. Inestabilidad C1-C2. Fractura Hangman. Lesión arteria vertebral.
SUMMARY
Objective. The stabilization of C1-C2 segment has evolved with the appearance of several techniques from sublaminar, transarticular or interarticular fixation and over recent years with the introduction of neuronavegation systems. The aim of the study was to review patients treated in our center with transarticular and interarticualr fixation and compare the results obtained with both techniques.
Methods. Thirty six patients with C1-C2 instability that required a surgical fixation between 1995-2008 were retrostpectively analized. The causes of instability were principaly traumatic (18 cases) or degeneritive (16) and two cases of neoplasic lesions. In the first period (1995-2001) 20 patients were treated with transarticular fixation (Magerl's technique), and later (2002-2008) with interarticular fixation (Goel-Harms technique) in another 16 patients. Data was obtainned regarding complications, radiological evolution and clinical results (EVA pain score) and functionals (PROLO score) at 3, 6, 12 and >12 months post-op, as well as post-op cervical mobility and signs of bone fusion. A good result was considered if clinical improvement existed with decrease in EVA pain score > 5 points and funcional if a PROLO score > 4, regular if EVA decreased but <5 and PROLO <3 , and bad if there was no clinical or functional improvement. The results were statistically compared between both techniques.
Results. Of the 20 patients treated with transarticular fixation, good results were obtained in 17 cases (85%) , regular in 2 (10%), and bad in 1 (5%). Complications included 1 case of vertebral artery lesion and 3 screw misplacements, one case in contact with vertebral artery. Regarding those treated with interarticualr fixation, in 14 (89%), good results were obtained, regular in 2 (12.5%) with 1 case of screw misplacement and another of postsurgical infection. No statistical significant differences were recorded between both techniques, although in those treated with interarticular fixation there was a higher rate of bone fusion and no cases of vertebral arterial lesions were recorded.
Conclusions. Transarticular and interarticular C1C2 fixation is safe and provides a high rate of good results with few complications. The introduction of neuronavigation systems can increase the efficacy and safety of these techniques.
Key words: Transarticular fixation. Interarticular fixation. C1-C2 instability. Hangman's fracture. Vertebral artery injury.
Introducción
La inestabilidad atloaxoidal (C1-C2) puede ser causada por diversas patologías como traumatismos sobre la columna cervical alta, procesos inflamatorios como la artritis reumatoide, tumores, infecciones o anomalías congénitas como el os odontoideum. La articulación atloaxoidal posee el mayor rango de movilidad de toda la columna en flexión, extensión y rotación. La estabilidad de este segmento está conferida por la odontoides y las estructuras ligamentosas que la rodean como el ligamento transverso y los ligamentos alares.
El tratamiento de la inestabilidad C1-C2 requiere en muchos casos la estabilización quirúrgica mediante técnicas de artrodesis. Estas técnicas han evolucionado en los últimos años desde la aparición de técnicas de fijación sublaminar (descritas por primera vez por Gallie9 en 1939 y modificadas después por Brooks2, y Dickmann y Sonntag4 en 1991), ganchos sublaminares tipo Hallifax15, la fijación transarticular C1-C2 con tornillos (descrita por Magerl y Seeman17 en 1986) y la fijación interarticular C1-C2 con tornillos y placa (Goel11,12 1994), o con tornillos poliaxiales y barras (Harms14 2001). La aparición de cada una de éstas técnicas tenía como objetivo proporcionar mayor grado de estabilidad y mejorar el resultado biomecánico.
Si bien tanto la fijación transarticular e interarticular se han mostrado superiores respecto a las técnicas sublaminares, ambas han mostrado buenos resultados en los diversos estudios publicados en la literatura, y a pesar de sus diferencias no hay una clara evidencia de la superioridad de una respecto a la otra.
El objetivo de este trabajo fue revisar los pacientes tratados en nuestro centro con fijación transarticular e interarticular mediante un estudio retrospectivo. En un primer periodo entre 1995 y 2001 se utilizó la fijación transarticular C1-C2 (Magerl17) obteniéndose unos resultados que fueron publicados en 2002 en la revista Neurocirugía8. Posteriormente tuvimos la oportunidad de practicar la fijación interarticular (Goel-Harms11,14) y optamos por cambiar a esta técnica debido a las teóricas ventajas que confería en cuanto a la seguridad y los resultados biomecánicos. El interés del estudio residió en analizar los resultados obtenidos con ambas técnicas y observar las diferencias que pudieran existir entre ellas.
Material y métodos
Entre 1995 y 2008 se operaron un total de 36 pacientes con inestabilidad C1-C2 (se resumen en la Tabla 1). En el período entre 1995 y 2001 se realizó la técnica transarticular (Magerl) a 20 pacientes (en 9 casos asociando fijación sublaminar y en 2 casos incluyendo la escama occipital; se describen en la tabla 1) y posteriormente entre 2002 y 2008 se operó con técnica interarticular (Goel-Harms, con tornillos en masas laterales de C1 y pedículos de C2 y fijación con barras) a otros 16 pacientes (en 2 casos asociando fijación sublaminar y en otros 2 con extensión de la artrodesis a C3; se describen en la tabla 2). Con respecto a su distribución por sexos, 19 pacientes eran varones y 17 mujeres, con edades comprendidas entre los 17 y 81 años (media 54.5). La etiología de la inestabilidad era la artritis reumatoide en 12 casos, traumatismos en 18 (12 casos de fractura Hangman tipo II y III y 4 casos de fractura odontoides tipo II como los más frecuentes), espondilitis anquilopoyética en 4 casos y neoplasias en 2 casos (tumores faríngeos con afectación de columna cervical alta). En todos los casos se realizó el diagnostico de inestabilidad atloaxoidal mediante radiología simple funcional, tomografía computarizada (TC) y resonancia magnética (RM) exceptuando 6 pacientes cuyas condiciones clínicas no permitieron su traslado para la práctica de la RNM.
Se clasificaron las distintas lesiones traumáticas producidas en nuestra serie de pacientes en luxación rotatoria atloaxoidea (según clasificación Fielding y Hawkins 19776,20), fracturas de pares interarticulares de C2 o de Hangman (según clasificación Effendi modificada por Levine12), fracturas del cuerpo del axis (según clasificación Benzel 199410,12,20) y fracturas de odontoides (según clasificación Anderson y d'Alonzo1,20).
Se evaluaron los siguientes signos indirectos de inestabilidad cervical: la distancia atlas-odontoides >5mm en la luxación atloaxoidal, y la subluxación >3mm con angulación de C2 respecto C3 >11o en las fracturas de C2 tipo Hangman, así como los signos de inestabilidad en RX dinámicas: traslación >3.5mm y angulación mayor 11o (White25). En cuanto a la indicación quirúrgica se cumplieron los criterios de Dickman y cols3 para las lesiones de C1, de D'Alonzo para las fracturas de odontoides tipo II y III, siempre que hubiera fracasado el atornillado anterior o el conservador en el tipo II y de Dickman y Sonntag4,5 y Effendi13 para las fracturas de Hangman tipo II y III. En el grupo de pacientes con artritis reumatoide la indicación quirúrgica se basó en los siguientes criterios: distancia atlas-odontoides superior a 5 mm en radiografía funcional lateral, dolor intenso que no mejora con tratamiento conservador y/o signos clínicos de compresión medular por el pannus demostrado en las imágenes de RM.
En todos los pacientes se realizó antes de la intervención una TC con reconstrucción sagital para visualizar la relación del pedículo de C1 con el agujero transverso, las posibles anomalías del trayecto de la arteria vertebral y la calidad del hueso en el caso de procesos inflamatorios, ya que estas condiciones pueden dificultar la técnica e incluso contraindicarla.
Los pacientes fueron intubados con técnica de fibroendoscopia, siendo la posición quirúrgica en decúbito prono con 20o de elevación del tronco y tracción del cuello, el cual quedaba situado en posición de máxima alineación según la reducción de la luxación conseguida bajo control con fluoroscopia en los casos que requirieron reducción de la misma al inició del procedimiento. Durante el postoperatorio se colocó un collarín cervical tipo Philadelphia en la mayoría de casos o una ortesis rígida tipo Neofrac en algunos casos durante 4 a 6 semanas.
Se obtuvieron datos en cuanto a las complicaciones producidas (malposición de tornillos, infección, lesión de arteria vertebral), y los resultados radiológicos (estabilidad en radiografías funcionales, posición de tornillos en TC y valoración de alineación, estabilidad y fusión en radiografías y TC cervical a los 3, 6, 12 y >12 meses tras la cirugía), resultados clínicos (escala EVA dolor: 0-10) y resultados funcionales (escala PROLO funcional: F1 incapacidad completa o peor que antes del procedimiento, F2 mediano o moderado dolor cervical o braquialgia, F3 poco dolor que permite realizar todas las actividades excepto deportes, F4 sin dolor cervical pero episodios de braquialgia ocasionales, F5 recuperación completa, sin episodios recurrentes de dolor puede hacer todo tipo de actividades incluyendo deportes). Los resultados clínicos y funcionales se evalúan también a los 3,6, 12 y >12 meses pero se analiza el obtenido tras >12 meses de la cirugía para el resultado final. Por último se realizó una valoración de la movilidad cervical postquirúrgica comparándose con la movilidad normal (limitación de la flexo-extensión >30o considerando un rango normal 0-50o; limitación de la rotación >50o, rango normal 0-70o; limitación de la inclinación >20o, rango normal 0-45o). Se consideró un resultado final bueno clínico/funcional si había mejoría clínica en forma de descenso en la escala EVA >5 puntos asociado a un resultado funcional en la escala de PROLO ≥4, resultado regular con una mejoría clínica con disminución de la escala de EVA pero < 5 puntos asociado a un resultado funcional en la escala de PROLO ≤3 y resultado malo cuando no se producía mejoría clínica ni funcional. En los casos que no se obtuvo mejoría funcional significativa debido a la limitación existente previamente por la enfermedad de base (casos de artritis reumatoide y espondilitis anquilopoyética), se consideró el resultado en función de la mejoría clínica (bueno si disminución del EVA >5, regular si disminución del EVA pero <5 y malo si no mejoría). Se compararon estadísticamente los resultados diferenciando entre los tratados con fijación transarticular e interarticular utilizando tests no paramétricos (Kruskal-Wallis para una p <0,05) analizando las variables de la movilidad cervical postquirúrgica (medida mediante goniometría de la columna cervical considerándose alterada si limitación a la flexo-extensión >30%, limitación rotación >50% y limitación inclinación >20%) y los signos de fusión ósea (formación de puentes óseos observados en TC cervical) entre ambos grupos.
Resultados
En la serie de pacientes tratados con fijación transarticular obtuvimos resultado bueno en 17/20 casos (85%), regular en 2/20 casos (10%) y malo en 1 caso (5%). En los tratados mediante fijación interarticular observamos resultado bueno en 14/16 casos (89%), regular en 2/16 (12.5%) y ningún caso de resultado malo. En las figuras 1 y 2 se describen 2 casos de artrodesis transarticular e interarticular respectivamente con buen resultado clínico y funcional.
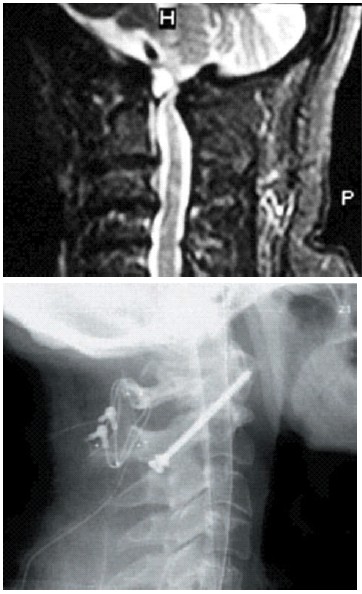
Figura 1. Caso artrodesis transarticular
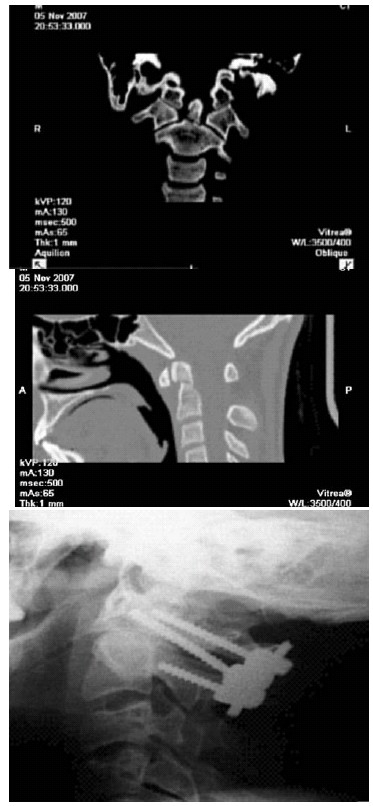
Figura 2. Caso artrodesis interarticular
Figura 1. Paciente de 51 años con Artritis reumatoide en que se diagnosticó quiste sinovial a nivel C1-C2 con compresión medular (imagen A) que requirió resección quirúrgica. Ante la presencia de inestabilidad cervical posteriormente se realizó fijación transarticular C1-C2 asociada a técnica sublaminar (B: resultado Rx postquirúrgico).
Figura 2. Paciente varón que sufrió un accidente de tráfico diagnosticándose de fractura de odontoides tipo II (imágenes de TC coronal: A y sagital: B), realizándose como tratamiento una artrodesis posterior interarticular C1C2 (C: imagen Rx lateral posteroperatorio mostrando una correcta situación del sistema) con buen resultado clínico y funcional.
En cuanto a los casos tratados de forma secundaria tras el fracaso del tratamiento inicial cabe destacar un caso de fractura de odontoides tipo II en la serie de transarticular por fracaso del tratamiento conservador con ortesis, y dos casos en la serie de interarticular que fueron tratados inicialmente con atornillado anterior pero en uno de ellos se constató la rotura del tornillo y en otro se produjo una pseudoartrosis con persistencia de la inestabilidad. En los tres casos se obtuvo finalmente un resultado bueno.
En cuanto a las complicaciones peroperatorias destaca un caso de lesión de arteria vertebral sin traducción clínica en un caso de fijación transarticular en el que se produjo un sangrado arterial al retirar la broca perforadora que fue controlado mediante el implante del tornillo definitivo (1/20, 5% de las casos de transarticular). También se registró un caso de fijación transarticular en el que se observó en el TC postoperatorio la desviación de un tornillo hacia el trayecto de la arteria vertebral pero sin haberse producido sangrado intraoperatorio destacable ni repercusión clínica posterior. No se obtuvieron casos de afectación de arteria vertebral en el grupo de interarticular. Respecto a la situación de los tornillos se observó desviación en 2 casos de transarticular, uno de ellos asociado a rotura de tornillo que requirió en este último retirada y recolocación de otro nuevo tornillo. En la serie de interarticular encontramos un caso de desviación del tornillo requiriendo también en este último recolocación del mismo. En ningún caso hubo repercusión clínica que se tradujese en afectación neurológica debida a la desviación. En un caso de artritis reumatoide al iniciar la perforación con la broca se fracturó la lámina de C2 que se resolvió con la inyección de cemento acrílico en el trayecto proximal del tornillo quedando la fijación sólida.
Se registró un caso de infección en la serie de interarticular que desarrolló un absceso que se resolvió mediante la limpieza quirúrgica del mismo y el tratamiento antibiótico endovenoso posterior sin necesidad de retirar el sistema de instrumentación.
Al realizar la valoración de la movilidad cervical post-quirúrgica podemos constatar en el grupo de transarticular una limitación en la flexo-extensión <30% en 9/20 casos (45%), limitación en la rotación >50% en 18/20 (90%), y limitación en la inclinación >20% en 8/20 (40%), mientras que en el grupo de interarticular observamos limitación en la movilidad en 6/16 (37.5%), 9/16 (63%) y 6/16 (37.5%) respectivamente. (ver Tabla 3). En la serie de transarticular se encuentran 5 casos (3 artritis reumatoides y 2 espondilitis anquilopoyéticas) y en la serie de interarticular otros 3 casos (2 artritis reumatoide y 1 espondilitis anquilopoyética) en los que ya existía limitación de la movilidad cervical prequirúrgica respecto al rango normal debido a la enfermedad de base.
Por lo que respecta a la fusión ósea pudimos constatar aparición de puentes óseos en TC postquirúrgica a los 12 meses en 17/20 (85%) de los casos de transarticular. En el grupo de interarticular se obtuvo en 15/16 (93%) casos. (ver Tabla 4).
Al realizar el análisis estadístico y comparar ambos grupos en cuanto al resultado clínico-funcional obtenido no se detectan diferencias estadísticamente significativas (p=0.83). Tampoco al comparar las variables de la movilidad cervical postquirúrgica y la fusión ósea obtenemos diferencias significativas (p=0.67 y 0.74 respectivamente).
Discusión
Desde principios del siglo XX hasta ahora la fijación del segmento C1-C2 ha ido evolucionando mediante la aparición de diversas técnicas que pretendían estabilizar de manera cada vez más eficiente el complejo atlas-axis. Las técnicas de fijación sublaminar presentan riesgo asociado de lesión del cordón medular debido a la interposición de cables a nivel sublaminar y presentan tasas de fusión variables entre el 60-100%2,4,5,9 requiriendo habitualmente la asociación de ortesis rígidas para aumentar la eficacia. Las técnicas con clamps interlaminares tipo Hallifax evitaban el riesgo de lesión medular en la colocación de fijaciones sublaminares pero se describieron fracasos de la estabilización hasta el 20% en algunas series15 y además ocupaban el espacio necesario para incluir el injerto óseo. En un esfuerzo por mejorar las tasas de fusión, Magerl y Seeman17 desarrollaron la técnica de fijación transarticular. Las ventajas de esta técnica eran que no requería que los elementos posteriores estuvieran indemnes como sucedía en las técnicas sublaminares, lo cual permitía asociar laminectomías en casos de compresión medular. Por otra parte, los tornillos transarticulares limitaban el rango de movilidad en rotación y traslación, incrementando la estabilidad del sistema y aumentando las tasas de fusión que oscilan entre 87-100% según las series publicadas4. Con la aparición de la fijación interarticular (descrita por Goel11,12 mediante la colocación de tornillos en masas laterales de C1 y en pedículos de C2 unidos con placa, y Harms14 con la utilización de barras para fijar los tornillos) parecía que se podría disminuir el riesgo potencial de lesión de arteria vertebral presente en la técnica transarticular. La fijación interarticular tampoco requiere la presencia de elementos posteriores intactos en C1 y C2 y confiere una estabilidad de este segmento muy elevada con tasas de fusión que se elevan al 90-100%12,14,17,23 según las distintas series. Los potenciales fallos de esta técnica es la lesión de la raíz nerviosa C2 durante la colocación del tornillo en masa lateral de C2. No obstante algunos neurocirujanos optan en ocasiones por sacrificar esta raíz nerviosa con objeto de obtener una buena exposición de la unión articular C1-C2. La fijación interarticular C1-C2 puede ser realizada en pacientes que no son candidatos a la colocación de tornillos transarticulares por presentar una subluxación fija de facetas articulares o una localización aberrante de la arteria vertebral24.
Tras analizar los resultados obtenidos en nuestra serie de pacientes se observa unas tasas de fusión ósea a los 12 meses (93 respecto a 85%) en los pacientes tratados con interarticular. No obstante este resultado no ha sido estadísticamente significativo.
En cuanto a la biomecánica del segmento C1-C2 tras la fijación se han realizado diversos estudios en cadáveres y con series de pacientes19 que no han encontrado diferencias en cuanto a la estabilidad ni la movilidad cervical postquirúrgica, concluyéndose que la elección de una u otra técnica no debe ser determinada por parámetros biomecánicos sino por criterios clínicos dado que ninguna ha mostrado superioridad respecto a la otra. En nuestra serie observamos en cuanto a la movilidad cervical postquirúrgica que existió una limitación en la rotación cervical en un gran número de pacientes tratados con fijación transarticular (18/20, 90%) respecto a la interarticular (9/16, 56%), si bien en el grupo de transarticular se incluyen 2 casos de fijación occipitocervical lo cual aumenta la limitación de la movilidad. A pesar de ello tampoco hemos obtenido diferencias estadísticamente significativas.
Los datos obtenidos y los análisis estadísticos no determinan superioridad de una técnica respecto a la otra a pesar de observar mayor porcentaje de fusión y menor limitación de la movilidad cervical en el grupo de fijación interarticular lo cual puede estar en relación con el número de pacientes que se estudian o la heterogenicidad de ambos grupos.
La lesión de la arteria vertebral es una circunstancia potencialmente grave para el paciente, reportada entre 28% de los casos, que nos obliga a una buena planificación preoperatoria y un adecuado control de la colocación de los tornillos mediante fluoroscopia. Solo hemos registrado 1 caso de lesión de arteria vertebral y otro caso de desviación del tornillo hacia el trayecto de la arteria vertebral. Ambos casos se trataban de artrodesis transarticular y no se produjeron complicaciones secundarias.
Para disminuir tanto el riesgo de lesión de arteria vertebral, como la desviación de los tornillos, hoy en día disponemos de sistemas de neuronavegación para implantación de tornillos18. Estos dispositivos nos permiten escoger con precisión el tamaño del tornillo así como visualizar de forma directa el trayecto que sigue en el canal óseo. En nuestro servicio, en los últimos 2 años hemos introducido la neuronavegación para la implantación de tornillos y hemos realizado 5 casos (2 luxaciones C1-C2 por artritis reumatoide y 3 fracturas traumáticas C1-C2) de fijación interarticular C1-C2 guiada con neuronavegación (Sistema BrainLab), de los cuales se muestra un caso de artritis reumatoide con subluxación C1-C2 (Figura 3). En 2 de ellos, con seguimiento superior a 1 año, hemos obtenido un resultado bueno según los criterios indicados en el apartado material y métodos, y en los otros 3, cuyo seguimiento es menor, hasta el momento han presentado buena evolución sin complicaciones. No se encuentran incluidos en la serie al haberse realizado más recientemente y no presentar tiempo de evolución suficiente para poder comparar. Podría ser interesante en el futuro, tras haber realizado diversos procedimientos con neuronavegación, la comparación con los casos realizados sin navegación de tal manera que se pudieran establecer diferencias que determinen las ventajas reales de la neuronavegación en la fijación C1-C2.
Figura 3. Paciente tratado con artrodesis interarticular guiada con neuronavegación. Conclusiones Tanto la fijación transarticular como la fijación interarticular son técnicas seguras, que proporcionan una buena estabilidad biomecánica de las lesiones del segmento C1-C2 tanto de origen inflamatorio como traumático, presentando alta tasas de buenos resultados con pocas complicaciones. En nuestra serie no se observa superioridad de una técnica sobre la otra aunque en nuestra serie se obtienen más casos de lesión de arteria vertebral y mayor limitación postquirúrgica de la movilidad cervical en rotación con la técnica transarticular, así como se observa un porcentaje mayor de fusión en la técnica interarticular. Agradecimientos Servicio de Neurocirugía Hospital del Mar de Barcelona: Dr E. Galito Servicio de Neurocirugía Hospital Gregorio Marañón de Madrid: Dra R. Rodríguez Servicio de Neurocirugía del Complejo Hopitalario de Ourense: Dr Hernansanz Servicio de Neurocirugía Hospital de Porto: Dr O. Alves Bibliografía 1. Anderson, L.D., D'Alonzo, R.T.: Fractures of the odontoid process of the axis. J Bone Joint Surg Am 2004; Sep 86A(9): 2081. [ Links ] 2. Brooks, A.L., Granholm, L.: Atlanto-axial arthrodesis by the wedge compression method. J Bone Surg 1978; 60: 279-284. [ Links ] 3. Coyne, T.J., Fhelings, M.G., Wallace, M.C., Bernstein, M., Tator.: C1-C2 posterior cervical fusion: long-term evaluations and results and efficacy. Neurosurgery 1995; 37: 688-692. [ Links ] 4. Dickman, C. A., Greene, K. A., Sonntag V.K.,: Injuries involving the transverse altantal ligament: classifications amb treatment guidelines. Neurosurgery 1996; 38: 44-50. [ Links ] 5. Dickman, C.A., Sonntag, V.K..: Posterior C1-C2 transarticular screw fixation for atlantoaxial artrodesis. Neurosurgery 1998; 44: 687-689. [ Links ] 6. Fielding, JW., Hawkins, RJ., Ratzan, SA.: Spine fusion for atlantoaxial instability. J Bone Joint Surg Am 1976; 58: 400-407. [ Links ] 7. Florensa, R.: Indicaciones de la fijación posterior en columna cervical. Neurocirugía XXI 1999; 5: 239-256. [ Links ] 8. Florensa, R., Noboa, R., Muñoz. J., Colet, S., Cladellas, JM., Rodriguez, Ma A.; Ley, A.: Resultados de la fijación transarticular C1-C2 en una serie de 20 pacientes. Neurocirugía 2002; 13: 429-436. [ Links ] 9. Gallie, W. E.: Fractures and dislocations of the cervical spine. Ann J Surg 1939; 46: 495-499. [ Links ] 10. German, JW., Hart, BL., Benzel, EC.: Nonoperative management of vertical C2 body fractures. Neurosurgery 2005 Mar; 56: 516-521. [ Links ] 11. Goel, A., Desai, K. I., Muzumdar, D.P.: Atlantoaxial fixation using plate and screw method: a report of 160 treated patients. Neurosurery 2002; 51: 1351-1357. [ Links ] 12. Goel, A., Laheri, V.: Plate and screw fixations for atlanto-axial subluxation. Acta Neurosurg (Wien) 1994; 129: 47-53. [ Links ] 13. Greenberg, M.: Handbook of Neurosurgery 6th Edition. Lakeland, Florida; Thieme, 2006; pp. 623-626. [ Links ] 14. Harms, J., Melcher, R.P.: Posterior C1-C2 fusion with polyaxial screw and rod fixation. Spine 2001; 26: 2467-2471. [ Links ] 15. Huang, C.I., Chen, I.H.: Atlantoaxial arthrodesis using Hallifax interlaminar clamp reinforced by halo vest inmobilization: a long-term follow-up experience. Neurosurgery 1996; 38: 1153-1157. [ Links ] 16. Hurlbert, R.J., Crawford, N. R., Dickman, C. A.: A biomechanichal evaluation of occipitocervical instrumentation: screw compared with wire fixation. J Neurosurgery 1999; 90: 84-90. [ Links ] 17. Magerl, F., Seeman, P.S.: Stable postrior fusión of the atlas and axis by transarticular screw fixation. En: Kehr, P., Weidner, A., eds. Cervical Spine Berlin: Springer-Verlag 1986; 322-327. [ Links ] 18. Martin-Ferrer, S., Rimbau, J., Feliu, R.: Atornillado anterior de las fracturas agudas de odontoides. Neurocirugía 1996; 7: 88-89. [ Links ] 19. Martin-Ferrer, S., Rimbau, J., Joly, M.C., Teruel, J., Pont, J.: Atornillado transarticular posterior atloaxoideo en la inestabilidad del complejo C0-C1-C2. Neurocirugía 2000; 11: 43-49. [ Links ] 20. Martin-Ferrer, S., Rimbau, J., Joly: Traumatismos de la columna cervical alta. Neurocirugía 2006; 17: 391-419. [ Links ] 21. Richter M., Mattes T, Balkan C.,: Computer-assisted posterior instrumentation of the cervical and cervico-thoracic spine. Eur Spine J 2004; 13: 50-59. [ Links ] 22. Rocha, R., Sawa, AG., Baek, S., et al.: Atlantoaxial rotatory subluxation with ligamentous disruption: a biomechanical comparison of current fusion methods. Neurosurgery 2009; 64: 137-143. [ Links ] 23. Stulyk J., Vyskocil T., Sebesta. P, Kryil J.,: Harms tecnnique of C1-C2 fixation with poliaxial screws and rods. Acta Chir Orthop 2005; 72: 22-27. [ Links ] 24. Vender, J. R., Rekito A. J., Harrison S. J.: Evolution of posterior cervical and occipitocervial fusion and instrumentations. Neurosurg focus 2004; 16: 1-9. [ Links ] 25. White, AP., Biswas, D., Smart, LR., Haims, A., Grauer, JN.: Utility of flexion-extension radiographs in evaluating the degenerative cervical spine. Spine 2007; 32: 975-979. [ Links ] Recibido: 22-02-10. 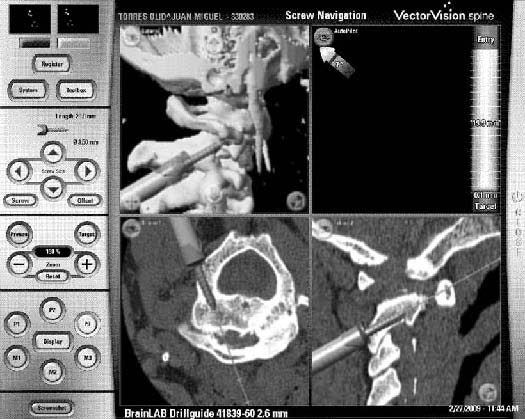
Aceptado: 9-08-10














