Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Enfermería Global
versão On-line ISSN 1695-6141
Enferm. glob. vol.20 no.61 Murcia Jan. 2021 Epub 01-Fev-2021
https://dx.doi.org/10.6018/eglobal.414201
Originais
Perfil de recém-nascidos de risco relacionado à termorregulação em Unidade de Terapia Intensiva Neonatal
1Enfermeira. Especialista em Terapia Intensiva Neonatal. Enfermeira da Secretaria Municipal de Saúde de Natal. Brasil. alanarguimaraes@hotmail.com
2Enfermeira. Doutoranda em Enfermagem da Universidade Federal do Rio Grande do Norte. Enfermeira da Secretaria de Estado da Saúde Pública do Rio Grande do Norte e Secretaria Municipal de Saúde de Parnamirim. Brasil.
3 Enfermeira. Doutoranda em Enfermagem da Universidade Federal do Rio Grande do Norte. Brasil.
4 Enfermeira. Especialista em Enfermagem Ginecológica e Obstétrica. Enfermeira da Empresa Brasileira de Serviços Hospitalares. Brasil.
5Enfermeira. Mestra em Enfermagem. Enfermeira da Empresa Brasileira de Serviços Hospitalares. Brasil.
6Enfermeira. Doutora em Enfermagem. Docente do Departamento de Enfermagem da Universidade Federal do Rio Grande do Norte. Brasil.
Objetivo:
Analisar o padrão de temperatura dos recém-nascidos de baixo peso internados em uma Unidade de Terapia Intensiva Neonatal.
Metodologia:
Trata-se de um estudo transversal e quantitativo realizado numa Unidade de Terapia Intensiva Neonatal de uma maternidade no Nordeste do Brasil. A amostra foi constituída de 45 recém-nascidos de baixo peso, muito baixo peso ou extremo baixo peso admitidos na unidade.
Resultados:
Na admissão obteve-se uma média de temperatura axilar de 34,98ºC com desvio padrão de 1,12. A taxa de hipotermia na admissão foi consideravelmente grave, de forma que na primeira hora, com seis horas e com 12 horas de internação a porcentagem de recém-nascidos hipotérmicos (<36,5ºC) foi respectivamente: 93,33%, 73,33% e 57,78%.
Conclusão:
Verificou-se falhas nos processos quando se trata de termorregulação, haja vista que quase a totalidade da amostra chega com potencial estresse ao frio.
Palavras-chave: Hipotermia; Recém-nascido; Recém-nascido de Baixo Peso; Fatores de Risco; Unidades de Terapia Intensiva Neonatal
INTRODUÇÃO
A temperatura corporal é o resultado do balanço entre mecanismos de produção e de eliminação do calor. Entretanto, nos recém-nascidos (RN) prematuros e de baixo peso manter um estado de normotermia se constitui tarefa difícil, pois esse grupo possui características fisiológicas limitadas para manter o estado homeotérmico conforme as variações de temperatura do ambiente e, acabam por desenvolver, com frequência, hipotermia com potencial de estresse ao frio1.
O cuidado quanto à temperatura corporal dos RN deve-se iniciar ainda na sala de parto, antes do nascimento, permanecendo durante o transporte e admissão em Unidade de Terapia Intensiva Neonatal (UTIN). Além disso, o transporte neonatal intra-hospitalar, da sala de parto à UTIN, apesar do de ser um trajeto curto, se constitui como risco adicional à saúde dos RN1,2.
Dentre as intercorrências clínicas encontradas durante os transportes neonatais intra-hospitalares, a hipotermia é a mais frequente. Sua maior incidência está diretamente relacionada ao baixo peso ao nascer, que, dependendo do contexto em que está sendo estudado, aumenta em 20 vezes a probabilidade de mortalidade neonatal, em relação aos nascidos com o peso adequado quando se compara países subdesenvolvidos com países desenvolvidos3. Os protocolos do Ministério da Saúde do Brasil recomendam que o transporte neonatal só deva acontecer após estabilização térmica e hemodinâmica dos RN, alguns estudos reforçam tal cautela, pois alguns serviços não dispõem de materiais adequados para assistir os RN durante o transporte4,5,6.
Essa preocupação quanto ao controle dos níveis de temperatura corporal dentro da faixa de normalidade (entre 36,5 e 37,5ºC) se deve à gravidade dos casos de hipotermia que acarretam diminuição da produção de surfactante, aumento da taxa metabólica que desencadeia aumento do consumo de oxigênio e depleção das reservas calóricas. Também pode ocorrer hipotensão, bradicardia, respiração irregular, desidratação e distúrbios hidroeletrolíticos dentre outras complicações que, quando não tratadas, podem evoluir para o óbito1,7,8.
A hipotermia é uma intercorrência clínica potencialmente evitável que reflete na qualidade da assistência prestada aos RN, entretanto é considerada fator preocupante, pois ainda aparece com frequência em estudos como intercorrência clínica muito presente. Por isso a importância de se vigiar continuamente a temperatura corporal, bem como intervir em possíveis falhas assistenciais ou até mesmo de falta de insumos materiais garantindo-se a aplicação de protocolos que visem a melhoria no prognóstico e redução das taxas de morbidade e mortalidade neonatais1,2,7.
Vale enfatizar que o controle dos níveis de temperatura depende amplamente de uma equipe multiprofissional empenhada, treinada e que disponha de profissionais especialistas em neonatologia além de insumos materiais. A temperatura é um dos marcadores de qualidade da assistência prestada aos RN sendo de responsabilidade da equipe a vigilância e a manutenção desse sinal vital7.
Especialmente nos RN prematuros a hipotermia é motivo de grande preocupação, pois além de ocorrer frequentemente, é fator de risco para pior prognóstico, aumentando a morbidade e a mortalidade neonatal1. A temperatura inferior a 35°C na admissão em UTI neonatal ocorreu, respectivamente, em 58%, 43% e 30% dos RN prematuros com 23, 24 e 25 semanas de idade gestacional1. Outro grupo que detém valor significativo nas taxas de morbimortalidade são os RN de BPN, a depender do contexto em que está sendo estudado, pois nos países menos desenvolvidos por apresentarem condições sócio econômicas menos favoráveis em comparação aos países desenvolvidos, o fator BPN aumenta em 20 vezes a probabilidade de mortalidade neonatal, em relação aos nascidos com o peso adequado5.
Assim, compreendem o grupo mais vulnerável à hipotermia os recém-nascidos pré-termo (RNPT) e os recém-nascidos de baixo peso (RNBP). Neles, a capacidade de produção e retenção de calor é reduzida devido ao menor estoque de gordura marrom, menor resposta termogênica por hipóxia, maior área de superfície corporal, epiderme não queratinizada, menor água extracelular (mais evaporação), menor capacidade de vasoconstricção cutânea, entre outros1. Além disso, os riscos podem aumentar por fatores ambientais, manuseio excessivo e transporte1,7. É necessário garantir o suporte necessário para esses RN de risco. O transporte depende amplamente de um conjunto de fatores, como: processos de trabalho, estrutura, insumos materiais, equipe de profissionais qualificada e treinada7.
A temperatura corporal é fator relevante para vitalidade e prognóstico dos RN, por isso, passou a fazer parte de um dos itens nos escores que avaliam o risco de morbidade e mortalidade neonatal, seja o Clinical Risk Index for Babies (CRIB), ou o Score for Neonatal Acute Physiology- Perinatal Extension (SNAPPE)1,9,10.
Neste contexto, surge a necessidade de conhecer o perfil de termorregulação durante a admissão e as indicações de transferência dos RN de baixo peso para unidade de terapia intensiva, pois suscita reflexão das causas de instabilidade térmica e possibilita investigar a persistência da mesma, bem como as intercorrências relacionadas durante as primeiras horas de internação em UTIN. Assim, objetivou-se com este estudo analisar o padrão de temperatura dos recém-nascidos de baixo peso internados em uma Unidade de Terapia Intensiva Neonatal.
METODOLOGIA
Trata-se de um estudo transversal e quantitativo realizado numa UTIN de uma maternidade no Nordeste do Brasil. A instituição é referência em gestação e cuidados a RN de alto risco, compondo o nível terciário dentro do Sistema Único de Saúde (SUS), onde disponibiliza atendimentos de média e alta complexidade, contendo, em média, 23 leitos de UTIN.
Participaram deste estudo todos os RNBP, muito baixo peso e extremo baixo peso admitidos consecutivamente na UTIN, no período de setembro a novembro de 2017, totalizando 45 RN. Quanto aos critérios de elegibilidade, incluíram-se na amostra recém-nascidos com menos de 2.500g, conforme a classificação do Ministério da Saúde1, ou seja, todo nascido vivo com peso menor que 2.500g, muito baixo peso (1.499 a 1.000g) e extremo baixo peso (<1.000g). Foram excluídos aqueles transferidos para outros setores ou hospitais antes de completadas 12 horas de internação na UTIN.
Os dados foram extraídos dos prontuários dos participantes, por meio da aplicação de um instrumento adaptado especificamente para RN admitidos em UTIN, validado no Brasil11. O mesmo inclui variáveis relacionadas à gestação, parto e internação na UTIN.
Os dados foram coletados a partir das informações dos prontuários, extraindo-se variáveis sociodemográficas relacionadas à genitora, como faixa etária, número de consultas realizadas de pré-natal, via de parto realizado, diagnósticos maternos mais frequentes de intercorrências durante a gestação. No que se refere ao RN, foram coletados sexo, tempo de vida na admissão, tipo de encaminhamento, acomodação do transporte, avaliação do peso, diagnósticos mais frequentes, temperatura axiliar, frequência cardíaca e respiratória e hemoglicoteste. Analisou-se os valores referentes à temperatura axilar obtida na primeira hora da admissão, com seis horas de internação e com 12 horas de internação. Ressalta-se que a aferição da temperatura axilar é uma rotina, feita com termômetro digital, procedimento este realizado pelos técnicos de enfermagem a cada três horas e registrado no prontuário do paciente.
Para traçar o perfil térmico utilizou-se como referencial a definição de hipotermia da Organização Mundial de Saúde, que consiste em temperatura axilar abaixo de 36,5ºC, com suas respectivas subdivisões de acordo com o grau de gravidade: hipotermia leve de 36,0ºC a 36,4ºC, considerada preocupante, potencial estresse ao frio; hipotermia moderada: 32,0ºC a 35,9ºC, necessita de aquecimento urgente; hipotermia grave: temperatura axilar <32,0ºC1.
O banco de dados foi construído utilizando-se Microsoft Excel 2010. Para a análise dos dados utilizou-se o software Statistical Package for the Social Sciences versão 20.0. Foi aplicado o teste Qui-Quadrado que permite avaliar se as variáveis estão relacionadas com determinado nível de significância. Entretanto, para o caso de valores esperados inferiores a cinco, utilizou-se o teste exato de Fisher. Para determinar a significância estatística adotou-se valor de p<0,05.A pesquisa foi aprovada pelo Comitê de Ética e Pesquisa da Universidade Federal do Rio Grande do Norte sob o parecer nº 2151757 e Certificado de Apresentação para Apreciação Ética nº 69051317.0.0000.5292, conforme determina a Resolu ção nº 466/12 do Conselho Nacional de Saúde.
RESULTADOS
Quanto aos dados sociodemográficos das genitoras, verificou-se média de idade de 26,3 anos e que 62,07% das pacientes realizaram menos de seis consultas de pré-natal, com a maioria dos partos cirúrgicos (71,11%). Os diagnósticos maternos mais frequentes de intercorrências durante a gestação foram infecção do trato urinário (22,22%), hipertensão gestacional (15,56%) e descolamento prematuro de placenta (8,89%).
Relativo às características dos RN, a maioria era do sexo masculino (55,56%); 95,56% nasceram na referida maternidade e foram transferidos até a UTIN em incubadora de transporte aquecida. Nenhum desses pacientes foi transferido antes de completadas 12 horas de internação em UTIN durante os meses de setembro a novembro, sendo assim não foram excluídos RN da amostra. Também não houve óbito no grupo de estudo.
A Tabela 1 mostra a amostra quanto à caracterização sociodemográfica e clínica, incluído o peso de nascimento de forma mais detalhada, onde 40,0% (n=18) foram RNBP (<2.500g e ≥1.500g).
Tabela 1: Distribuição das variáveis sociodemográficas e clínicas das genitoras e recém-nascidos. Natal, Rio Grande do Norte, Brasil, 2017.

CCO: Centro cirúrgico obstétrico; UPH: Unidade de parto humanizado.
Por tratar-se de uma pesquisa com neonatos com peso de nascimento inferior a 2.500g, o fator prematuridade esteve presente em 97,78%, demais diagnósticos médicos mais frequentes relacionados à transferência do recém-nascido à UTIN foram: síndrome do desconforto respiratório (n=41) 91,11% e risco infeccioso (n=25) 55,56% sendo que 100% dos casos de risco infeccioso apareceram acompanhados do diagnóstico desconforto respiratório. Vale ressaltar que nesta variável os RN poderiam apresentar mais de um diagnóstico.
Conforme a Tabela 1, a maioria dos RN (73,34%) foram provenientes do centro cirúrgico obstétrico e, 22,22% da Sala de Parto Humanizada e apenas 4,44% tiveram outros locais de nascimento. Destaca-se que 93,33% dos neonatos chegaram à UTIN com menos de doze horas de vida, 97,78% transportados em incubadora de transporte aquecida, por um curto percurso e, portanto, curto período. Apenas 33,33% dos recém-nascidos tinham algum tipo de acesso venoso na admissão, 24,44% com cateter umbilical e 8,89% com acesso venoso periférico.
Os RN ao nascerem são recepcionados e acomodados em berços aquecidos de calor radiante, sob lençóis previamente aquecidos, por vezes são colocadas toucas de algodão e saco de poliuretano, e são monitorizados quanto à saturação de oxigênio e frequência cardíaca. No entanto, as salas de parto não possuem termômetro de ambiente e a manutenção da temperatura é feita por ar-condicionado.
Tabela 2: Variação de sinais vitais. Natal, Rio Grande do Norte, Brasil, 2017.

DP: Desvio padrão; *Parâmetros na admissão em UTIN
Quanto aos resultados de temperatura corporal na admissão em UTIN obteve-se uma média de temperatura axilar de (34,98ºC ± 1.12). A taxa de hipotermia na admissão foi consideravelmente importante, cerca de 93,33% dos recém-nascidos chegaram à UTIN com temperaturas abaixo dos parâmetros de normalidade, dos quais 37 apresentaram hipotermia moderada, quatro com hipotermia leve. Apenas três chegaram normotérmicos e um com hipertermia.
Os dados mostram ainda uma redução gradual da taxa de hipotermia quanto maior foi o tempo de internação, assim a taxa de hipotermia após seis horas de internação cai para 73,33% e depois para 57,78% com doze horas de internação, sendo a média das temperaturas igual a 36,04 considerado hipotermia de grau leve.
Ressalta-se que os RNBP obtiveram uma melhor resposta de termorregulação durante as doze horas de internação quando comparados ao grupo de muito baixo peso e extremo baixo peso (Tabela 3).
Das acomodações em UTIN, cinco recém-nascidos permaneceram em berço aquecido de calor radiante, sendo três de baixo peso, um de muito baixo peso e um de extremo baixo peso.
Por não haver sala de recepção, os RN são acomodados diretamente dentro da UTIN em incubadora aquecida e umidificada de acordo com o grau de maturidade e necessidades dos RN ou em BACR. Além disso são utilizados sacos de poliuretano, toucas de algodão e cobertores de algodão envolvido com papel filme feito pela equipe de enfermagem. Vale salientar que a UTIN não dispõe de termômetros para regular a oscilação de temperatura que é mantida por meio de ar-condicionado de acordo com a necessidade dos profissionais.
Apesar de existirem protocolos de manuseio mínimo, pela gravidade dessa população é frequente a necessidade de procedimentos invasivos que são indispensáveis a vida, mas que interferem no trabalho de manutenção da temperatura pois com a incubadora aberta há circulação de correntes de ar que resultam na perda de calor.
Tabela 3: Caracterização do perfil de temperatura corporal com as categorias de peso ao nascimento e frequência cardíaca. Natal, Rio Grande do Norte, Brasil, 2017.
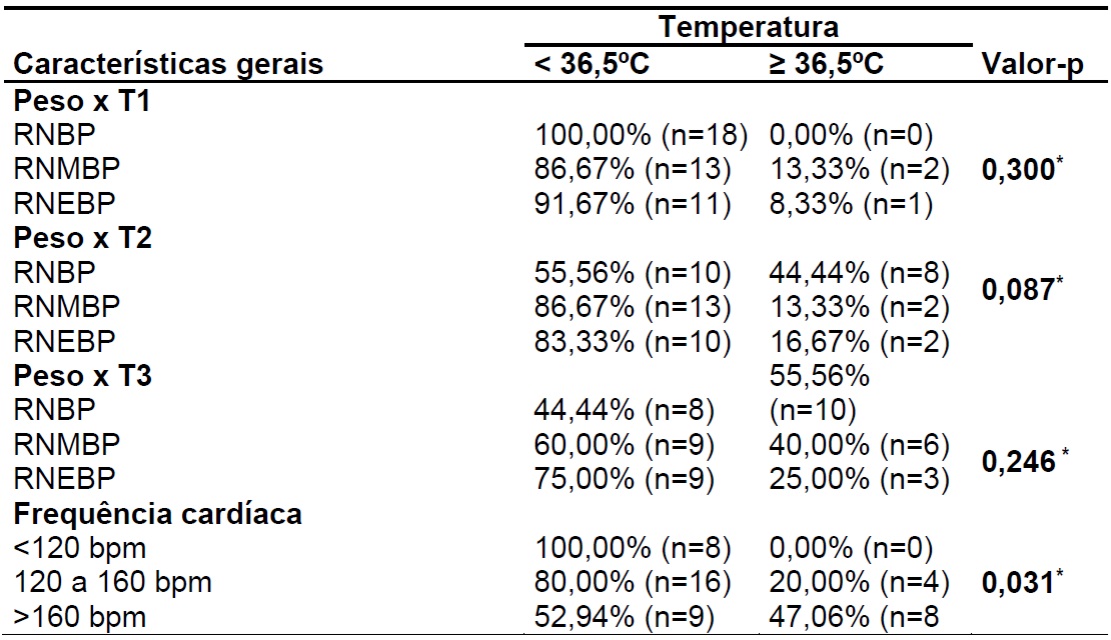
*Qui-quadrado; RNBP: recém-nascidos de baixo peso; RNMBP: recém-nascidos de muito baixo peso; RNEBP: recém-nascidos de extremo baixo peso; T1: temperatura axilar na primeira hora da admissão; T2: temperatura axilar com seis horas de internação; T3: temperatura axilar com doze horas de internação.
Quanto aos sinais vitais, ao correlacionar as temperaturas na primeira hora, com seis horas e com 12 horas de internação com o peso e com a frequência cardíaca, apenas obteve-se diferença estatística na relação da temperatura com a frequência cardíaca (FC), constatou-se que todos os RN com FC abaixo de 120bpm, apresentaram baixas temperaturas.
DISCUSSÃO
O período considerado de transição fetal-neonatal abrange todas as modificações ocorridas nas primeiras 24 horas de vida e, considera-se um período crítico, tendo em vista que o neonato precisa desempenhar as funções vitais as quais eram desempenhadas pela placenta. Ocorrem alterações anatômicas e fisiológicas que favorecem a adaptação ao novo ambiente, como padrões cardiovasculares e respiratórios que delimitam esta transição. Após o nascimento, a hipóxia e a exposição à temperatura estimulam a ativação do sistema respiratório12.
O baixo peso ao nascer é considerado o principal fator isolado de morbidade e mortalidade neonatal, diretamente relacionado às condições socioeconômicas e de acesso da população aos serviços de saúde. Entretanto há um aumento do baixo peso ao nascer nos grandes centros urbanos que se relaciona com a cultura de intervenções tecnológicas durante a gestação bem como inserção da mão-de-obra feminina no mercado de trabalho13,14.
O fator baixo peso ao nascer foi o único indicador isolado em outro estudo que indicou maior dificuldade para atingir temperatura corporal adequada, com hipotermia durante os transportes. A cesariana pode apresentar efeito protetor em gestações de alto risco sobre índices de morbidade e mortalidade neonatal, sobretudo para os RN de risco, pré-termos e de baixo peso. Entretanto, nesse estudo não foram encontradas diferenças significativas quanto a temperatura corporal e via de parto14.
Neste estudo, o fator prematuridade foi o mais frequentemente relacionado à transferência do recém-nascido para UTIN, além de outros diagnósticos médicos relacionados: síndrome do desconforto respiratório e risco infeccioso. Um estudo realizado em uma maternidade de Fortaleza-Ceará com 46 recém-nascidos em que 52,2% da amostra estudada era de recém-nascidos a termo, os diagnósticos médicos mais prevalentes foram: síndrome do desconforto respira tório (26,1%), icterícia precoce (13%) e prematurida de (6,5%)7.
A prematuridade, como morbidade, está relacionada aos distúrbios respiratórios e complicações infecciosas e neurológicas13. O que reflete os resultados encontrados neste estudo onde o desconforto respiratório foi o primeiro diagnóstico mais citado depois da prematuridade.
Quanto aos diagnósticos de enfermagem mais frequentes em UTIN, a hipotermia aparece com maior frequência nas admissões, achado encontrado em estudos realizados em países de clima tropical como o Brasil. Além disso, sabe-se que a hipotermia aumenta a taxa metabólica e o consumo de oxigênio que pode agravar ainda mais o desconforto respiratório já comum nos prematuros7,15.
A instabilidade térmica se constitui um fator de risco importante, então tanto a hipotermia como a hipertermia precisam ser restabelecidos, visto que acarretam desgaste metabólico severo intrínseco ao neonato independente da doença que o acompanhe, pois podem causar alterações graves nos sinais vitais (incluindo taquicardia ou bradicardia, taquipneia e apneia) e aumento do consumo de energia. Um estudo que avaliou os fatores associados à hipotermia durante o transporte intra-hospitalar concluiu que os fatores de risco mais presentes foram: temperatura axilar abaixo de 36,5 antes de iniciar o transporte e baixo peso ao nascimento4,8.
É compreensível que, quanto menor o peso de nasci mento, mais vulnerável seja o recém-nascido. Isto decorre da imaturidade dos órgãos e sistemas e implica em maiores intervenções sobre o neonato, incrementando o risco de desfechos negativos. Nesta pesquisa não houve diferenças significativas de hipotermia na admissão em UTIN entre as categorias de baixo peso, muito baixo peso e extremo baixo peso. Entretanto, quanto menor o peso corporal maior é a incidência de temperatura axilar abaixo de 36,5ºC durante as horas de internação hospitalar (ver tabela 3), que vai de acordo com os outros estudos que apontam o baixo peso como fator de risco relevante para hipotermia2,3,4,16.
Isso se deve às características da pele do recém-nascido prematuro, pois além de apresentarem menor quantidade de tecido adiposo que funciona como isolante térmico; o estrato córneo também ainda é imaturo acarretando maior perda de água pela epiderme e aumento das perdas insensíveis, o que resulta em pele fria e desidratação e instabilidade térmica17.
A média de temperatura axilar na admissão em UTIN, ou seja, logo após o transporte intra-hospitalar da sala de parto à UTIN, foi de 34,98ºC. Destaca-se que todos foram transferidos antes de completadas 12 horas de vida e, apesar disso, a ocorrência da hipotermia é considerável. Estudos demonstraram que, para cada diminuição de 1°C na temperatura de admissão abaixo de 36°C, há aumento da mortalidade em 28% e sepse de início tardio em 11%2,18.
Um estudo realizado na Califórnia com recém-nascidos prematuros com peso de nascimento inferior a 1500g buscou implantar rotinas em sala de parto, transporte e admissão em UTIN. O desfecho primário desse estudo mostrou que a porcentagem global de hipotermia foi reduzida de 44% no início de 2006 para 0% em 2009. Houve um ligeiro aumento para 6% em 2010, mas a taxa retornou para 0% em 2011 e; como resultado secundário durante este período, obteve-se aumento da sobrevivência sem morbidade grave2.
Medidas simples como gerenciamento da temperatura da sala de parto, uso de panos aquecidos, envoltório de polietileno, calor radiante, incubadora de transporte de parede dupla e aquecida, preparo da sala de admissão em UTIN e protocolos bem estabelecidos por todos que prestam assistência ao recém-nascido pode ser imprescindível para eliminar a hipotermia e melhorar significativamente a qualidade da assistência prestada4,7,18.
Um estudo de caso-controle que avaliou se as taxas de hipotermia neonatal nas salas de admissões eram influenciadas pelo aumento na temperatura ambiente da sala de cirurgia evidenciou que a presença de hipotermia moderada a grave foi infrequente quando a temperatura da sala de operação foi de 23°C (5%); em contraste, tal hipotermia ocorreu em 19% no grupo em que a sala de operação manteve as temperaturas em torno de 20ºC, P <0,00118.
Quanto ao uso de incubadoras umidificadas, a literatura tem mostrado que não houve grandes benefícios quanto a sua utilização na manutenção da temperatura corporal, embora benefício adicional da alta umidade para recém-nascidos prematuros extremos tenha sido descrito por vários autores no que se refere à diminuição de distúrbios hidroeletrolíticos. Assim é ideal que se utilize incubadoras de parede dupla com umidificação a partir de 80% para prevenir principalmente as perdas insensíveis de calor por evaporação e hipotermia19.
Salienta-se que para os recém-nascidos de muito baixo peso e extremo baixo peso o cuidado será de melhor qualidade quanto menor for o manuseio. A implantação de protocolos de manuseio mínimo e agrupamento dos cuidados visam à redução não só de hemorragia intracraniana e outras intercorrências, como também permite redução da variação de temperatura dentro da incubadora, mantendo o ambiente homeotérmico e livre de estresse adicional aos RN19.
A equipe multiprofissional deve ser cooperativa e estar atenta ao estabelecimento de uma assistência mais humanizada e centrada no paciente. Sendo a enfermagem profissão fundamental na melhoria dos processos assistenciais, gerenciamento dos setores e processo de educação continuada da equipe7.
Faz-se necessário a implantação de protocolos para prevenção de hipotermia não só na admissão em UTIN como também durante todo trajeto percorrido desde o nascimento para se erradicar taxas de hipotermia graves com difícil manejo e prevenir o aparecimento de morbidades associadas.
No que se tange às limitações deste estudo, a análise restringiu-se apenas a RN de baixo peso em uma UTIN, o que reduz o potencial de generalização dos resultados. Entretanto, a limitação não invalida o estudo, respondendo de forma adequada ao que foi proposto.
CONCLUSÃO
A partir dessa pesquisa pode-se perceber que existem falhas nos processos quando se trata de temperatura corporal, pois obteve-se que quase totalidade da amostra chega à UTIN com potencial estresse ao frio, muitas vezes em estágios de difícil reversão. Assim, é essencial a implantação de novos protocolos em salas de parto que descrevam os procedimentos operacionais padrão para nortear os profissionais e residentes de medicina e enfermagem de forma que a equipe de educação permanente possa avaliar de forma rotineira se houve algum benefício, como a melhora dos níveis de temperatura e, por meio de um feedback definir o que ainda precisa ser melhorado nos procedimentos em salas de parto, no transporte e na admissão em centros de terapia intensiva com a finalidade de garantir assistência livre de danos, já que a hipotermia é uma intercorrência clínica potencialmente evitável.
Dentre as medidas de fácil operacionalização para manutenção da temperatura do RN nessa realidade, destacam-se o controle da temperatura em sala de parto, o treinamento da equipe, desde a sala de parto até o transporte a UTIN, sensibilizando para a importância do controle de temperatura, verificação contínua do parâmetro, uso de incubadoras, envoltórios de poliuretano e toucas de algodão.
Conclui-se que permeia certa desvalorização do diagnóstico de hipotermia e suas intercorrências clínicas frente as rotinas estabelecidas para os processos de cuidados. Garantir uma assistência de qualidade para os RN de risco pode ser tarefa bastante complexa e depende, dentre outras coisas, amplamente de uma equipe multiprofissional treinada e empenhada para a redução da exposição dos recém-nascido ao frio e consequentemente para a redução das taxas de hipotermia e suas complicações. Alguns estudos já mostram que a hipotermia pode ser totalmente evitada e os benefícios que isso pode trazer.
REFERENCIAS
1. Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas e Estratégicas. Atenção à saúde do recém-nascido: guia para os profissionais de saúde. [Internet]. Brasília; 2014 v4 [acesso em: 7 dez. 2018]. 159 p. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/atencao_saude_recem_nascido_v4.pdf [ Links ]
2. Silva A, Hoffmann E, Zacaron S. Acolhimento na Unidade de Terapia Intensiva Neonatal: percepções das profissionais e mães. Argum [Internet]. 2018 [acesso em: 27 out. 2019];10(1):198-12. Disponível em: https://dialnet.unirioja.es/servlet/articulo?codigo=6545997 [ Links ]
3. Ferraz TR, Neves ET. Fatores de risco para baixo peso ao nascer em maternidades públicas: um estudo transversal. Rev Gaúcha Enferm, Porto Alegre [Internet]. 2011 [acesso em: 27 out. 2019];32(1):86-92. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1983-14472011000100011 [ Links ]
4. Bellini C, Biasi M, Gente M, Ramenghi L, Aufieri R, Minghetti D. et al. Rethinking the neonatal transport ground ambulance. Italian Journal of Pediatrics. [Internet]. 2019 [acesso em: 27 out. 2019];45(97):1-7. Disponível em: https://ijponline.biomedcentral.com/articles/10.1186/s13052-019-0686-y [ Links ]
5. Sharma D. Golden hour of neonatal life: Need of the hour. Mathernal Health, Neonatology, and Perinatology. [Internet]. 2017 [acesso em: 26 out. 2019];3(16):1-21. Disponível em: https://mhnpjournal.biomedcentral.com/articles/10.1186/s40748-017-0057-x [ Links ]
6. Pimenta PCO, Alves VH. O transporte inter-hospitalar do recém-nascido de alto risco: um desafio para a enfermagem. Cogitare Enferm [Internet]. 2016 [acesso em: 9 jul. 2019];21(n.esp):01-9. Disponível em: https://revistas.ufpr.br/cogitare/article/view/45047/pdf [ Links ]
7. Engorn B, Kahntroff S, Frank K, Singh S, Harvey H, Barkulis C. et al. Perioperative hypothermia in neonatal intensive care unitpatients: effectiveness of a thermoregulation interventionand associated risk factors. Pediatric Anesthesia. [Internet]. 2016 [acesso em: 26 out. 2019];27:196-4. Disponível em: https://onlinelibrary.wiley.com/doi/epdf/10.1111/pan.13047 [ Links ]
8. McCall E, Alderdice F, Halliday H, Vohra S, Johnston L. Interventions to prevent hypothermia at birth in preterm and/or low birth weight infants. Cochrane Library. [Internet]. 2018 [acesso em: 27 out. 2019]. Disponível em: https://onlinelibrary.wiley.com/doi/epdf/10.1111/pan.13047 [ Links ]
9. Park J, Chang Y, Ahn S, Sung S, Park W. Predicting mortality in extremely low birth weight infants: Comparison between gestational age, birth weight, Apgar score, CRIB II score, initial and lowest serum albumin levels. PLOS ONE. [Internet]. 2018 [acesso em: 27 out. 2019]. Disponível em: https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0192232 [ Links ]
10. Harsha SS, Archana BR. SNAPPE-II (Score for Neonatal Acute Physiology with Perinatal Extension-II) in Predicting Mortality and Morbidity in NICU. J Clin Diagn Res. [Internet]. 2015 [acesso em: 7 dez. 2018];9(10):SC10-2. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4625304/ [ Links ]
11. Golvea JA. Construção e Validação de um Instrumento de Coleta de Dados para Recém-Nascidos Internados na Unidade de Terapia Intensiva Neonatal do Hospital Universitário Lauro Wanderley. [Dissertação]. João Pessoa: Universidade Federal da Paraíba; 2007. [ Links ]
12. Guyton A, Hall J Tratado de Fisiologia Médica. 12. ed. Rio de Janeiro: Elsevier; 2011. [ Links ]
13. Arruê MA, Neves ET, Silveira A, Pieszak GM. Caracterização da morbimortalidade de recém nascidos internados em unidade de terapia intensiva neonatal. Rev Enferm UFSM. [Internet]. 2013 [acesso em: 7 dez. 2018];3(1):86-92. Disponível em: https://periodicos.ufsm.br/reufsm/article/view/5947/pdf [ Links ]
14. Silva CF, Leite AJM, Almeida NMGS, Leon ACMP, Olofin I, Castro ECM, et al. Fatores associados ao óbito neonatal de recém-nascidos de alto risco: estudo multicêntrico em unidades neonatais de alto risco no nordeste brasileiro. Cad Saúde Pública. [Internet]. 2014 [acesso em: 7 dez. 2018];30(2):355-68. Disponível em: http://www.scielo.br/pdf/csp/v30n2/0102-311X-csp-30-2-0355.pdf [ Links ]
15. Braga CF, Santos ARC, Castro NB, Nunes MM, Lopes MVO, Silva VM. Acurácia dos indicadores clínicos dos diagnósticos de enfermagem hipertermia e hipotermia em recém-nascidos. Rev Rene. [Internet]. 2014 [acesso em: 7 dez. 2018];15(5):789-95. Disponível em: http://periodicos.ufc.br/rene/article/view/3243/2498 [ Links ]
16. Carneiro JA, Vieira MM, Reis TC, Caldeira AP. Fatores de risco para a mortalidade de recém-nascidos de muito baixo peso em unidade de terapia intensiva neonatal. Rev Paul Pediatr. [Internet]. 2012 [acesso em: 7 dez. 2018];30(3):369-76. Disponível em: http://www.scielo.br/pdf/rpp/v30n3/10.pdf [ Links ]
17. Carvalho VO, Markus JR, Abagge KT, Giraldi S, Campos TC. Consenso de cuidados com a pele do recém-nascido. São Paulo: Sociedade Brasileira de Pediatria; 2015. [ Links ]
18. Duryea EL, Nelson DB, Wyckoff MH, Grant EN, Tao W, Sadana N, et al. The impact of ambient operating room temperature on neonatal and maternal hypothermia and associated morbidities: a randomized controlled trial. Am J Obstet Gynecol. [Internet]. 2016 [acesso em: 7 dez. 2018];(4):505.e1-505.e7. Disponível em: https://www.ajog.org/article/S0002-9378(16)00286-6/fulltext [ Links ]
19. Naka SH, Freire MH, Silva RP. Repercussões do uso de incubadoras umidificadas na regulação térmica do prematuro: uma revisão integrativa. Rev Baiana Enferm [Internet]. 2016 [acesso em: 7 dez. 2018];30(1):382-93. Disponível em: https://portalseer.ufba.br/index.php/enfermagem/article/view/15234/pdf_37 [ Links ]
Recebido: 10 de Fevereiro de 2020; Aceito: 22 de Março de 2020











 texto em
texto em 


