Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Pharmacy Practice (Granada)
versão On-line ISSN 1886-3655versão impressa ISSN 1885-642X
Pharmacy Pract (Granada) vol.4 no.3 Redondela Jul./Set. 2006
| Investigación original |
Coste-efectividad de la insulina de acción intermedia o larga contra Exenatide en pacientes con diabetes mellitus tipo 2 no óptimamente controlados con antidiabéticos orales
Cost-effectiveness of intermediate or long-acting insulin versus Exenatide in type 2 diabetes mellitus patients not optimally controlled on dual oral diabetes medications
Krystal L. EDWARDS, Brian K. IRONS, Tom XU.
| ABSTRACT Objective: To better understand exenatides role in the treatment of type 2 diabetes, this analysis assessed its cost-effectiveness in comparison to an intermediate (NPH) and long-acting insulin (glargine). Exenatide is a recently approved medication for the treatment of type 2 diabetes for use in addition to frequently used oral diabetes medications. Key words: Diabetes. Exenatide. Insulin. Glargine. Insulin Isophane. Cost-Benefit Analysis. | RESUMEN Objetivo: Comprender el papel del exenatide en el tratamiento de la diabetes tipo 2, analizando su coste-efectividad comparado con insulina intermedia (NPH) y de larga duración (glargina). Exetanide es una medicación recientemente aprobada para el tratamiento del a diabetes tipo 2, para ser usada además de los antidiabétios orales frecuentemente usados. Palabras clave: Diabetes. Exenatide. Insulina. Glargina. Insulina isofánica. Análisis coste-beneficio. |
Krystal L. EDWARDS. Profesor Auxiliar. Departamento de Práctica Farmacéutica y Veterans Administration North Texas Health Care System. Facultad de Farmacia, Texas Tech University Health Sciences Center. Dallas, TX (USA).
Brian K. IRONS. Director de división de Atención Primaria. Profesor Auxiliar. Departamento de Práctica Farmacéutica North Texas Health Care System. Facultad de Farmacia, Texas Tech University Health Sciences Center. Dallas, TX (USA).
Tom XU. Profesor Auxiliar. Departamento de Medicina Familiar y Comunitaria, Faculta de Medicina, Texas Tech University Health Sciences Center. Dallas, TX (USA).
INTRODUCCIÓN
Alcanzar el control glucémico en la diabetes mellitus tipo 2 es el principal objetivo terapéutico.1 El control intensivo de la glucemia en diabetes tipo 2 ha demostrado reducciones estadística de complicaciones microvasculares, incluyendo reducción de riesgo de retinopatía y nefropatía.2,3 Además, hay una tendencia hacia la reducción de complicaciones macrovasculares que componen la principal causa de muerte en diabetes tipo 2, la enfermedad cardiovascular.1-3 Para alcanzar y mantener un control glucémico óptimo, la mayoría de los diabéticos tipo 2 requieren múltiples antidiabéticos. En el United Kingdom Prospective Diabetes Study, alrededor del 50% de los pacientes pudieron mantener su control glucémico con monoterapia después de 3 años y sólo el 25% en 9 años.4 Esta pérdida de control glucémico a menudo se debe a un deterioro en la función de las células beta y explica el fallo de algunos antidiabéticos orales en diabéticos tipo 2 y la necesidad de dos o más antidiabéticos. Al no alcanzar o mantener el adecuado control glucémico con dos agentes ha dejado históricamente a los clínicos con las opciones de añadir un tercer antidiabético oral, añadir una insulina de acción media o larga, o interrumpir los antidiabéticos orales y cambiar a insulina sola. La insulina de la noche, bien con insulina glargina o con NPH (neutral protamine hagedorn) ofrece la utilidad de una pauta de una diaria junto con el tratamiento oral. Comparadas con la insulina sola, las combinaciones de tratamiento oral con insulina una vez al día pueden ser mejores debido a la mejoría en el control glucémico y la menor dosis de insulina.5
Actualmente está disponible un nuevo agente, el exenatide, que ofrece una opción adicional a aumentar en un fracaso del tratamiento oral. El exenatide es un péptido mimético similar al glucagón-1 (GLP-1) con múltiples mecanismos de acción incluyendo la estimulación de la secreción de insulina dependiente de la glucosa, la supresión de la secreción de glucagón, el aumento de la masa de células beta, la ralentización del vacado gástrico, la inhibición de la ingesta de alimentos, y la modulación de la distribución de la glucosa en tejidos periféricos.6 El exenatide ha sido estudiado en diabéticos tipo 2 con glucemias no controladas con un régimen de sulfonilurea, metformina o la combinación de ambos.7-9 Ha demostrado mejoría del control glucémico comparado con placebo y también ligeras disminuciones de peso y no ganancias de peso, que es un efecto adverso de muchos medicamentos antidiabéticos.10 También se ha comparado el exenatide con la insulina glargina por las diferencias de eficacia y de efectos adversos.11 Sin embargo, no se han realizado estudios de coste-efectividad del exenatide. Con el impacto creciente que tiene la diabetes en la economía de la salud12,13 y el hecho de que mejorar el control glucémico puede reducir los costes y la utilización de la sanidad14, es muy prudente realizar esfuerzos para mejorar el control de la diabetes usando tratamientos coste-efectivos. Para entender mejor el papel del exenatide en el tratamiento de la diabetes tipo 2, este análisis evalúa la coste-efectividad del exenatide comparado con insulinas intermedias o de larga acción en pacientes no controlados con dos antidiabéticos orales.
MÉTODOS
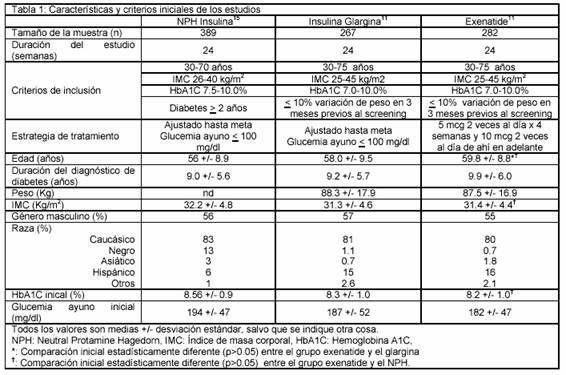
Se realizó una búsqueda en Medline (1996-octubre 2005) para identificar ensayos clínicos que comparan directamente el exenatide con cualquier insulina en la eficacia glucémica en individuos diabéticos tipo 2 que ya recibían tratamiento doble antidiabético con una sulfonilurea y metformina. Se eligió la terapia doble, y no la monoterapia, porque los autores creyeron que es más probable esta utilización de exenatide en la práctica clínica. Sólo se encontró un estudio en la literatura que cumpliese este criterio y comparase exenatide con insulina glargina.11 Además, se identificaron ensayos aleatorizados que evaluaban la eficacia glucémica de la insulina NPH junto con tratamiento de sulfonilurea/metformina y se seleccionaron para el análisis en base a las siguientes similitudes con la anterior exenatide: 1) duración del estudio similar; 2) control glucémico inicial similar; 3) tamaño de la población comparable, y 4) resultados primarios similares. Sólo un estudio cumplió estos criterios para un análisis coste-efectividad adecuado.15 Los detalles del diseño del estudio, tamaño, criterio de inclusión, estrategias terapéuticas, demografía y cambios en la glucemia y peso se describen en la tabla 1. Las estrategias de dosificación para NPH y glargina en ambos estudios utilizaron ajustes frecuentes encaminados a niveles de glucemia en ayunas menores de 100mg/dl. El exenatide se administró utilizando dosis fijas (5 mcg dos veces al día para 4 semanas ajustado posteriormente a 10 mcg dos veces al día en función de la tolerancia).
Se hicieron comparaciones entre NPH y exenatide y entre glargina y exenatide. Primero se compararon las características de los grupos NPH, glargina y exenatide para investigar si diferían en algún aspecto en el inicio. El nivel de significación estadística se estableció en alfa=0,05. Las características de los diferentes grupos incluían demográficas y la hemoglobina glicosilada A1c en el inicio. Segundo, se realizaron análisis de coste-efectividad (ACE) para comparar exenatide con NPH o glargina. La efectividad se midió por las reducciones de HbA1C y de peso. Las unidades de coste de exenatide, glargina y NPH se basaron en el precio medio de mayorista en Estados Unidos en septiembre de 2005. El coste total del tratamiento de cada grupo se calculó multiplicando el coste unitario por el número medio de días de unidades de tratamiento usado en los dos estudios.
Debido a limitaciones de datos, fue imposible realizar un análisis formal de coste-efectividad (p.e. el árbol de decisión completo y las inferencias estadísticas) porque solo están disponibles de esos estudios los datos agregados, como medias. Se empleó un ACE simplificado. Al igual que en el ACE convencional, se utilizaron los ratios incrementales CE. El ratio incremental CE fue definido como la diferencia en el coste entre exenatide y NPH (o glargina) dividido por la diferencia de efectividad. Aunque no pudieron obtenerse inferencias estadísticas rigurosas utilizando las medias agregadas de estos estudios, se realizaron análisis de sensibilidad unidireccionales para determinar la incertidumbre de los parámetros en los ratios CE. La efectividad, bien de la HbA1C o la reducción de peso, del exenatide se asumió que era del 110% y 120%, respectivamente de la media comunicada. Se comparó el peso en este estudio, ya que el exenatide promueve la pérdida de peso mientras que la insulina puede producir ganancia de peso, llevando a un aumento de resistencia a la insulina. Además, se asumió que el coste del exenatide era del 90% y del 80% en el análisis de sensibilidad.
RESULTADOS
La Tabla 1 comunica las comparaciones de peso y cambios glucémicos entre los grupos de exenatide, glargina y NPH de los dos estudios. En la comparación entre los grupos de exenatide y glargina, la única diferencia estadísticamente significativa en las características iniciales de los individuos fue la edad; el grupo exenatide era mayor (media=59,8) que el glargina (media 58,0). En la comparación entre los grupos exenatide y NPH, los individuos en el grupo exenatide eran significativamente mayores, tenían menor índice de masa corporal (31, vs. 32,2 kg/m2) y tenían menor Hb1AC (8.2 vs. 8.56 %).
Durante el periodo de 24 semanas, por cada 100 dólares USA gastado en exenatide, glargina o NPH, la reducción de HbA1C fue de 0,091, 0,655 y 0,201, respectivamente. Por cada 100 dólares USA, había una reducción media de 0,19 kg. El uso de glargina o NPH se asoció con un incremento de peso. Los resultados del análisis de coste efectividad indicaron que el uso de exenatide alcanzaba una reducción más pequeña de HbA1C a mayor coste que la glargina o NPH, llevando a ratios incrementales CE negativos. El ratio incremental CE para exenatide contra NPH fue de -1,968 y para exenatide contra glargina de -65,520.
Todos los análisis de sensibilidad de los ratios incrementales CE asumiendo que el exenatide era 10 o 20% más barato, o el exenatide era 10 o 20% más efectivo en la reducción de la HbA1C, resultaron en Ratios incrementales CE negativos del exenatide contra NPH. En los resultados del análisis de sensibilidad del exenatide contra glargina, el ratio incremental CE permaneció negativo cuando se asumió que el exenatide era más barato. Sin embargo, si la efectividad del exenatide se aumentaba en el 10 o 20%, el ratio incremental CE era 6,552 y 3,120, respectivamente. Esto es, en comparación con la glargina, la reducción adicional de un 1% de HbA1C producía en el exenatide un coste adicional de 6.552 o 3.120 dólares USA.
En términos de reducción de peso, el ratio incremental CE para exenatide contra NPH fue positivo (235). Lo que indicaba que, en comparación con NPH, la reducción de 1 kg adicional producía un coste de 235 dólares USA. El ratio incremental de exenatide contra glargina fue de 128. Los análisis de sensibilidad asumiendo que el exenatide era un 10 o un 20% más barato, o el exenatide era un 10 o un 20% más efectivo que la NPH o la glargina en la reducción de peso produjeron ratios incrementales CE positivos oscilando entre 81 y 223.
DISCUSIÓN
Basados en este análisis, la insulina intermedia (NPH) o de acción larga (glargina) es más coste-efectivo en cuanto al control glucémico que el exenatide en pacientes con diabetes tipo 2 no óptimamente controlados con una sulfonilurea y metformina. Por el contrario, el exenatide era más coste-efectivo con respecto a los cambios de peso que la NPH o la glargina. Mientras la intención del análisis fue comparar las dos insulinas con el exenatide, debería señalarse que la glargina era menos coste-efectiva que la NPH tanto para la reducción de HbA1C como para los cambios de peso (ratios CE -644 y -309, respectivamente).
La principal limitación de este análisis es que los datos de PH utilizados no se derivan directamente de un estudio que evalúe la efectividad sobre el control glucémico entre NPH y exenatide. Sino que los datos se derivan de dos estudios separados y, aunque muy similares en características de pacientes y control glucémico inicial, no garantiza que las diferencias entre los parámetros de los pacientes no afecten a los resultados de este análisis. Los datos de NPH se obtuvieron de un estudio que comparaba directamente la NPH con la glargina.15 En ese estudio, tanto la NPH como la glargina aparecieron como igualmente efectivas para reducir los niveles de HbA1C. La media de dosis diaria de glargina para obtener ese control era mayor que las dosis encontradas en el estudio comparativo de exenatide/glargina (47 contra 25 unidades diarias respectivamente). Los dos estudios, sin embargo, usaron diferentes estrategias de ajustes de dosis para alcanzar el control glucémico óptimo y, además de las diferencias en las características iniciales, podrían explicar las diferencias en los cambios de HbA1C entre los dos estudios.
El exenatide, aunque más costoso que el NPH o la glargina, tiene un papel en el tratamiento de la diabetes tipo 2 debido a su mecanismo de acción único en comparación con otros agentes actualmente disponible sen el mercado. Es eficaz para tratar la hiperglucemia, se asocia con pérdidas de peso y no con ganancias, y se añade a nuestro arsenal para tratar una enfermedad que a menudo esta descontrolada.16 Sin embargo, el exenatide tiene varias limitaciones comparadas a tratar a los pacientes con insulina. Sólo está indicado en la diabetes tipo 2 para pacientes no normalmente controlados con una sulfonilurea, metformina, o la combinación de ambas. Tiene una estrategia limitada de dosis fija, lo que no permite ser continuamente ajustada para obtener un objetivo específico. No se ha comparado directamente a la insulina NPH o se ha estudiado para ser usada con insulina, tiazolidindionas, meglitinidas, o inhibidores de la alfa-glucosidasa. Los dos efectos adversos más comunes en los estudios a largo plazo de la exenatide son las nauseas y la hipoglucemia.7-9
Por el contrario, las insulinas intermedias y de acción larga ofrecen un ajuste de dosis rápido y efectivo para obtener un control glucémico apropiado y pueden ser inyectadas una vez al día conjuntamente con un régimen de antidiabéticos orales que fracasa. Como el exenitide la insulina se asocia con riesgo de hipoglucémia, pero al contrario que el exenatide, se asocia frecuentemente con ganancia de peso.17 Este incremento en peso puede tener un efecto negativo en la resistencia a la insulina, un problema en la diabetes tipo 2.
El presente estudio proporciona información útil en la decisión de adicionar exenatide a los formularios. Según estos datos, tanto la NPH como la glargina son más coste-efectivas en la reducción de la glucemia. Al considerar los costes para los pacientes y para los seguros médicos, este estudio tiene implicaciones clínicas en la selección de medicación por los facultativos cuando ha fracasado la terapia doble. Se necesita más información de ensayos clínicos que trabajen directamente en la evaluación del efecto glucémico y la coste-efectividad de otros tratamientos con insulina comparados con exenatide para así distinguir adecuadamente el papel del exenatide en el tratamiento de la diabetes tipo 2 y en las decisiones sobre los formularios. Además se necesitan estudios a largo plazo que evalúen los posibles beneficios sobre el peso del exenatide sobre los resultados clínicos.
DECLARACIÓN
La financiación de este estudio fue proporcionada por los salarios del Centro de Ciencias Farmacéuticas de la Universidad Tecnológica de Texas. Ninguno de los autores tiene conflicto de intereses.
| Referencias |
1. American diabetes association. Standards of medical care in diabetes – 2006. Diabetes Care 2006;29(Supp1):s4-42. [ Links ]
2. UK Prospective Diabetes Study Group. Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). Lancet 1998;352:854-65. [ Links ]
3. UK Prospective Diabetes Study Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998;352:837-53. [ Links ]
4. Turner RC, Cull CA, Frighi V, Holman RR. Glycemic control with diet, sulfonylurea, metformin, or insulin in patients with type 2 diabetes mellitus: progressive requirement for multiple therapies (UKPDS 49). JAMA 1999;281:2005-12. [ Links ]
5. Inzucchi SE. Oral antihyperglycemic therapy for type 2 diabetes: scientific review. JAMA 2002;287:360-72. [ Links ]
6. Nielsen LL, Young AA, Parkes DG. Pharmacology of exenatide (synthetic exendin-4): a potential therapeutic for improved glycemic control of type 2 diabetes. Regul Peptid 2004;117:77-88. [ Links ]
7. DeFronzo RA, Ratner RE, Han J, Kim DD, Fineman MS, Baron AD. Effects of exenatide (exendin-4) on glycemic control over 30 weeks in metformin-treated patients with type 2 diabetes. Diabetes Care 2005;28:1092-100. [ Links ]
8. Buse JB, Henry RR, Han J, Kim DD, Fineman MS, Baron AD; Exenatide-113 Clinical Study Group. Effects of exenatide (exendin-4) on glycemic control over 30 weeks in sulfonylurea-treated patients with type 2 diabetes. Diabetes Care 2005;27:2628-35. [ Links ]
9. Kendall DM, Riddle MC, Rosenstock J, Zhuang D, Kim DD, Fineman MS, et al. Effects of exenatide (exendin-4) on glycemic control over 30 weeks in patients with type 2 diabetes treated with metformin and a sulfonylurea. Diabetes Care 2005;28:1083-91. [ Links ]
10. DeFronzo RA. Pharmacologic therapy for type 2 diabetes mellitus. Ann Intern Med 1999;131:281-303. [ Links ]
11. Heine RJ, Van Gaal LF, Johns D, Mihm MJ, Widel MH, Brodows RG; GWAA Study Group. Exenatide versus insulin glargine in patients with suboptimally controlled type 2 diabetes. Ann Intern Med 2005;143:559-69. [ Links ]
12. American Diabetes Association. Economic costs of diabetes in the US in 2002. Diabetes Care 2003;26:917-32. [ Links ]
13. Gilmer TP, O'Connor PJ, Manning WG, Rush WA. The cost to health plans of poor glycemic control. Diabetes Care 1997;20:1847-53. [ Links ]
14. Wagner EH, Sandhu N, Newton KM, McCulloch DK, Ramsey SD, Grothaus LC. Effect of improved glycemic control on health care costs and utilization. JAMA 2001;285:182-9. [ Links ]
15. Riddle MC, Rosenstock J, Gerich J; Insulin Glargine 4002 Study Investigators. The Treat-to-Target trial. Randomized addition of glargine or human NPH insulin to oral therapy of type 2 diabetic patients. Diabetes Care 2003;26:3080-6. [ Links ]
16. Saydah SH, Fradkin J, Cowie CC. Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes. JAMA 2004;291:335-42. [ Links ]
17. DeWitt DE, Hirsch IB. Outpatient insulin therapy in type 1 and type 2 diabetes mellitus: Scientific review. JAMA 2003;289:2254-64. [ Links ]











 texto em
texto em