INTRODUCCIÓN
Los cuadros de trombosis en relación con la infección por COVID-19 han sido descritos en múltiples artículos. La afectación más frecuente es la venosa, tanto periférica (TVP) con pulmonar (TEP).
Los casos descritos a nivel arterial se centran fundamentalmente en vasos de mediano calibre. Hay muy pocos los artículos que describen afectación aortoilíaca y excepcionalmente han sido tratados quirúrgicamente con buenos resultados.
La toma de decisión en los casos de COVID-19 con afectación arterial resulta muy compleja dada la situación clínica de este tipo de pacientes, el riesgo implícito de contagio para el personal quirúrgico y la limitación de la visibilidad y movilidad con los equipos de protección individual (EPIs).
PRESENTACIÓN
Mujer de 79 años con antecedentes personales de HTA en tratamiento con enalapril 20 mg y cirugía previa de histerectomía por miomas, acude al S. Urgencias el 1 de septiembre por cuadro catarral con disnea e importante trabajo respiratorio con valores de saturación de 75%. 12 días antes refiere cuadro de diarrea, nauseas y disgeusia.
En la exploración física al ingreso presenta TA 150/89 mmHg. ECG 80lpm RS. Tª 36,6ºC. Sat 02: 98% con reservorio a 15 l pm. AC: rítmica sin soplos. AP: MVC sin ruidos sobreañadidos. MMII: no edema, no signos de IVC ni TVP.
En la analítica destaca elevación de Dímero D > 3000 e hipoNa moderada (131).
Estudio PCR coronavirus SARs-2 positivo.
Rx tórax: Infiltrados extensos subpleurales en ambos campos pulmonares.
Ante la situación clínica ingresa con diagnóstico de Neumonía secundaria a COV-SARS2.
Se inicia tratamiento con dexametasona iv, Remdesivir, Ceftriaxona, Atrovent inhalaciones, omeprazol y heparina de bajo peso molecular a dosis terapeúticas (6000 UI/12 h sc).
El 2 de septiembre se realiza estudio angioTC de arterias pulmonares descartando TEP por lo que se reduce la dosis de HBPM a pauta intermedia (6000 UI/24 h sc) según protocolo.
En el 4.º día de ingreso la paciente presenta desde la madrugada dolor intenso en pie izquierdo. Refiere pérdida de sensibilidad y motilidad en ese pie. A la exploración presenta frialdad palidez y mal relleno capilar en miembro inferior izquierdo (MII), ausencia de pulsos en MII y en MID pulso femoral con ausencia de poplíteo y distales.
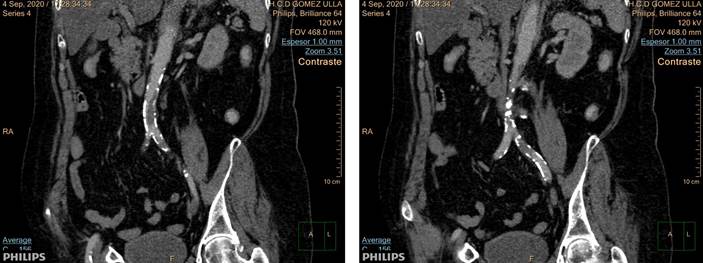
Dada la ausencia de sintomatología previa se sospecha isquemia arterial aguda de origen trombótico y se realiza AngioTC aortoilíaco y de MII urgente con vistas a plantear el tipo de cirugía.
Se aprecia ateromatosis crónica aortoilíaca y de miembros inferiores. Además en aorta abdominal infrarrenal por debajo de la salida de la arteria mesentérica inferior, se aprecia un voluminoso trombo mural excéntrico que condiciona estenosis suboclusiva de la luz.
Los vasos viscerales se encuentran permeables.
MID: Eje ilíaco permeable. Presenta oclusión completa de la arteria femoral superficial desde origen hasta poplítea con recanalización a través de circulación colateral de arteria femoral profunda.
MII: Oclusión segmentaria de arteria ilíaca común proximal. Arteria ilíaca común distal e ilíaca externa permeable. Oclusión completa del eje femoral desde AFC hasta arteria poplítea.
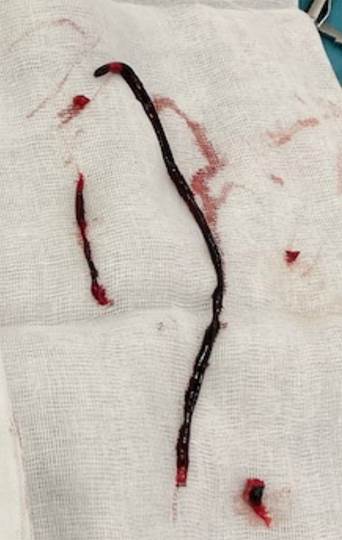
Ante la situación clínica, crítica de la paciente y la confirmación radiológica de trombosis aortoiliaca se decide tratamiento quirúrgico urgente, realizándose bajo anestesia local Tromboembolectomía ilio-femoral y femoro-poplítea de MII, obteniéndose material embólico y trombo secundario, consiguiendo buen pulso proximal. En el postoperatorio presenta pulso femoral y poplíteo. Mejoría clínica con recuperación de la motilidad y sensibilidad, ausencia de dolor de reposo, con buena temperatura y coloración distal.
DISCUSIÓN
Aproximadamente el 20% de los pacientes con COVID-19 grave presentan complicaciones incluidas alteraciones de la coagulación. Existe un consenso general en cuanto a que es el proceso inflamatorio posterior a la infección viral el desencadenante de la activación masiva de los macrófagos, generando la llamada tormenta de citoquinas, que generan alteración de la coagulación.
Esta coagulopatía genera una alta mortalidad y las alteraciones en los valores del D-Dimero e Interleucina 6 son importantes marcadores de gravedad y pronóstico.
Los procesos trombóticos son más frecuentes en el sistema venoso y la mayoría de las publicaciones están en relación con COVID y tromboembolismo pulmonar (TEP). La afectación arterial no es frecuente pero dada su gravedad y repercusión debe tenerse en cuenta en estos pacientes.
La oclusión aortoiliaca aguda tiene una mortalidad elevada entre el 34% y el 62%. La clínica de presentación es t repentina, con dolor en MMII, parálisis, anestesia/parestesias y palidez. También puede presentar complicaciones gastrointestinales por mala perfusión, infarto renal, y parálisis secundaria a isquemia medular.
Aunque la trombosis aórtica es rara debe contemplarse en pacientes de alto riesgo COVID-19 (UCI, severa insuficiencia respiratoria, alteración grave de los parámetros hematológicos) e iniciar de forma precoz y mantenida la anticoagulación con HBPM a dosis terapéuticas.