INTRODUCCIÓN
El sobrepeso y la obesidad (exceso de peso) se definen como una acumulación de grasa anormal o excesiva que puede ser perjudicial para la salud. La Sociedad Española para el Estudio de la Obesidad (SEEDO) establece que un IMC igual o superior a 25 kg/m2 determina sobrepeso, e igual o mayor a 30 kg/m2, obesidad1. Tanto la obesidad como el sobrepeso son enfermedades crónicas y multifactoriales fruto de la interacción entre el genotipo y el ambiente, que se caracterizan por una excesiva acumulación de grasa corporal2,3. Los factores ambientales contribuyen en un 70 % a su desarrollo, siendo los malos hábitos alimentarios y el sedentarismo los más importantes4,5.
La población que sufre estas patologías, calificada por muchas instituciones como la gran epidemia del siglo XXI6, incrementa el riesgo de padecer enfermedades como diabetes tipo II, dislipemias, enfermedades y problemas metabólicos, cardiovasculares, respiratorios y algunos cánceres entre otros problemas de salud7-9, con importante repercusión económica10,11.
El método diagnóstico más utilizado para clasificar la gravedad de la obesidad es el IMC, definido como el cociente entre el peso y la talla en metros al cuadrado. La clasificación propuesta por la Sociedad Española del Estudio de la Obesidad (SEEDO) establece sobrepeso grado II valores de 27-29,9 kg/m2, obesidad leve o clase I de 30-34,9 kg/m2, moderada o clase II de 35-39,9 kg/m2 y grave, mórbida o clase III ≥ 40 kg/m3,12.
El IMC se puede complementar con otras medidas antropométricas como el perímetro de cintura (PC) que nos ofrece información sobre la distribución de la grasa corporal. Los valores de PC iguales o superiores a 94 cm para los hombres y 80 cm para las mujeres son indicativos de acumulación de grasa abdominal13.
El tratamiento es multifactorial y en todos los casos se debe indicar en primera instancia, una modificación en los hábitos dietéticos y un programa de actividad física14-16.
Según la encuesta europea de salud, en nuestro país la prevalencia de obesidad en adultos es de 16,01 % en 2020, manteniéndose en la línea ascendente de los últimos 25 años (ENSE 1987-2020)17-20, algo más marcada en hombres que en mujeres. En cuanto al sobrepeso, la prevalencia se mantiene desde el 32,30 % en 1987 al 37,60 % en 2020. Las diferencias por sexo son muy marcadas en el caso del sobrepeso (44,90 % en hombres y 30,56 % en mujeres). En 2020, la prevalencia conjunta de exceso de peso (obesidad y sobrepeso) de la población adulta es de 53,60 % (61,40 % de los hombres y 46,10 % de las mujeres)21.
En el contexto militar, solo se ha encontrado un estudio en la Armada española sobre prevalencia de sobrepeso y obesidad realizado en una de sus unidades, con resultados similares de la población general22.
El Reglamento para la Determinación de la Aptitud Psicofísica del Personal de las Fuerzas Armadas, expresa que un IMC >28 kg/m2 puede ser causa de pérdida de aptitud para determinados destinos y hasta motivo de exclusión de las Fuerzas Armadas (FAS)23. La elevada prevalencia de sobrepeso y obesidad entre personal de la Armada puede causar la pérdida de aptitud para sus cometidos y provocar problemas y complicaciones para la participación en misiones y operaciones.
Las FAS de otros países como EE. UU. o Alemania, tras apreciar el aumento progresivo en la prevalencia de obesidad y sobrepeso entre su personal militar y el elevado coste médico que supone, han creado programas específicos para su control, conscientes de los inconvenientes que causa esta enfermedad24-26.
Hasta el momento en nuestras FAS no existe un programa oficial focalizado en la intervención sobre el sobrepeso y obesidad, sin embargo, sí existen programas en otros problemas de salud como es la prevención de drogodependencias27.
El objetivo de este estudio consistió en evaluar la efectividad de un programa de promoción de hábitos saludables sobre el índice de masa corporal de personal militar de la Armada con sobrepeso y obesidad, así como su impacto en parámetros bioquímicos relacionados con el perfil lipídico.
La hipótesis pretende demostrar que una intervención educativa y motivacional realizada por personal sanitario, mediante la promoción de hábitos de vida saludable que incida en la alimentación y la actividad física, producirá una reducción del IMC del personal afecto de sobrepeso y/u obesidad y una mejora en parámetros bioquímicos.
MATERIAL Y MÉTODOS
Tipo y ámbito del estudio
Se realizó un estudio cuasiexperimental, longitudinal (pre-test y post-test), correlacional y comparativo con dos grupos, experimental o intervención (GI) y control (GC). El estudio fue realizado desde febrero de 2018 hasta febrero de 2019. El grupo experimental recibió una intervención basada en un programa de promoción de hábitos saludables. Los primeros 6 meses de la intervención se realizaron a bordo de una fragata, coincidiendo con un periodo de navegación, en el que todos los participantes estuvieron sometidos al mismo régimen de vida en cuanto actividad física y alimentación. Al terminar este periodo de navegación, los participantes dejaron de estar sometidos a estas circunstancias. El estudio fue realizado por personal de enfermería militar que prestaba servicio en unidades de la Armada situadas en la Base Naval de Rota.
Población
Los sujetos de estudio fueron militares destinados en la fragata con una dotación de 206 personas, con un mínimo de un año de permanencia en las unidades militares ubicadas en Rota, al objeto de facilitar el seguimiento durante los doce meses del estudio (seis meses en régimen de navegación y seis de estancia en tierra). Los criterios de inclusión fueron: 1) Tener un IMC superior a 28 kg/m2; 2) PC mayor o igual a 94 cm en hombres y a 80 cm en mujeres; 3) Participación voluntaria y firma del consentimiento informado. Se excluyeron aquellos sujetos que tuvieran alguna condición médica que imposibilitara realizar cambios en los hábitos dietéticos, realización de actividad física los que presentaron un test RD>10 y una PAS>140 mm Hg y/o una PAD>90 mmHg.
Dimensión de la muestra y procedimientos de muestreo
Para conseguir la muestra del grupo intervención (GI) y ante la imposibilidad técnica de aleatorizar, se informó a toda la dotación de la fragata mediante conferencia, de la realización de un programa de pérdida de peso, sus objetivos, el momento de inicio del estudio y las medidas del estudio que se describen en material y métodos. Aquellos individuos que mostraron voluntariedad de participación y cumplieron con los criterios de inclusión, formaron parte del GI.
De entre aquellos militares de la fragata que no estuvieron interesados en participar en el programa, pero que cumplían con los mismos criterios que el GI, se escogió aleatoriamente al personal que formaría parte del grupo control (GC) hasta completar el mismo número de individuos del GI.
Aceptando un riesgo alfa de 0,05 y un riesgo beta de 0,2 en un contraste bilateral, se precisaban 57 sujetos en el primer grupo y 57 en el segundo para detectar como estadísticamente significativa la diferencia entre dos proporciones teniendo en cuenta como variable resultado principal el porcentaje de sujetos con obesidad y sobrepeso, que para el grupo control se espera sea del 54 % (datos de prevalencia conjunta de obesidad y sobrepeso en población adulta) y 27 % en el grupo intervención. Se ha estimado una tasa de pérdidas de seguimiento del 10 %.
Partiendo de una población finita de 206 sujetos y teniendo en cuenta que la prevalencia conjunta de obesidad y sobrepeso de la población adulta es del 53,60 %, se puede partir de una población diana prevista de 176 sujetos (88 en cada grupo). Dada la imposibilidad de poder aleatorizar la intervención, el tamaño muestral quedó condicionado por el interés de participación de los sujetos de estudio consiguiendo una muestra final de 42 sujetos (21 sujetos por grupo).
Variables de estudio
Variables independientes
- Demográficas: sexo y edad.
- Índice de Ruffier-Dickson (IRD): este test nos ofrece información sobre la adaptación cardiovascular al esfuerzo físico, así como la de la recuperación cardiaca después de dicho esfuerzo. La prueba consiste en la realización de 30 semiflexiones de rodillas en 45 segundos. Para evaluar el resultado de la prueba, se realiza una toma de la frecuencia cardiaca en reposo antes de comenzar las semiflexiones (P1), una segunda justo al finalizar (P2), y una tercera tras un minuto en reposo (P3). Con las tres tomas de frecuencia cardiaca se formula la siguiente ecuación:
- Índice de Ruffier Dickson: [(P2-70) + (P3-P1)] / 10
- Los sujetos que obtuvieron resultados más elevados (10 o más) fueron los que menor eficiencia cardiovascular presentaron mientras que aquellos que consiguieron resultados inferiores, fueron considerados como personal con mayor eficiencia del sistema cardiovascular29. Se consideró no apto para la práctica de actividad física el personal que presentó valores de IRD por encima de 10.
- Presión arterial (PA) (mmHg), medida con un esfigmomanómetro eléctrico marca Panasonic modelo EW3109. La finalidad de la medición de la TA era conocer el estado general para poder practicar actividad física. Al personal con cifras TAS>140 mmHg y/o TAD>90 mmHg se le desaconsejó la realización de actividad física intensa30.
Variables dependientes
-
- IMC (kg/m2): para el cálculo de la variable se realizó en primer lugar la medición del peso corporal. Se utilizó para ello una báscula de impedancia bioeléctrica marca Omron Karada Scan modelo HBF 514-C con una capacidad de 150 kg y 0,1 kg de sensibilidad; la técnica de medición contempló que la balanza estuviera sobre una superficie firme y equilibrada a cero, posteriormente se pidió a los participantes que se situaran directamente en la mitad de la superficie de la balanza con la uniformidad de faena y la mínima cantidad de accesorios y por la mañana, luego se esperó a que la balanza se estabilizara en el valor de la medida.
Para la obtención de la talla en metros, se utilizó un tallímetro de precisión, calibrado y con el paciente en bipedestación y descalzo.
Para calcular y clasificar el IMC se aplicaron los criterios propuestos por la Sociedad Española del Estudio de la Obesidad (SEEDO) para la tipificación ponderal con base en el valor de IMC (kg/m2), que considera las siguientes categorías: sobrepeso II (IMC = 27,0-29,9); obesidad I (IMC = 30,0-34,9); obesidad II (IMC = 35,0-39,9); obesidad III (IMC = 40,0-49,9)28.
- Bioquímicas: se solicitó la realización de analítica de sangre venosa a los participantes para la obtención de los valores de colesterol total (ColT), lipoproteínas de alta densidad (HDL), lipoproteínas de baja densidad (LDL), glucosa (GL) y triglicéridos (TR), tras al menos 12 horas de ayuno nocturno al inicio, 6 meses y a los 12 meses. Se consideraron valores desfavorables para el ColT ≥ 200mg/dl; HDL ≤ 50mg/dl; LDL ≥ 130mg/dl; GL ≥ 110ml/dl; TG ≥ 150mg/dl.
Descripción de la intervención, seguimiento y recogida de datos
El programa se realizó en dos etapas diferenciadas por sus características ambientales. En el primer semestre el estudio tuvo lugar mientras el barco participaba en una operación militar fuera de su base y en el segundo semestre, la intervención se realizó cuando el barco finalizó la misión y había regresado a su puerto de origen.
Actuación sobre GI: se citó individualmente a cada participante a una primera visita en la consulta de enfermería del buque que se realizó durante los 10 días previos al comienzo de la navegación.
En esta primera visita se les proporcionó la hoja informativa y el consentimiento informado para que lo leyeran detenidamente y lo firmaran, en este acto se les hizo entrega de una copia. Se recogieron las variables demográficas, IMC y se les realizó el TRD. Así mismo, se solicitó la petición de una analítica para la obtención de parámetros bioquímicos al inicio, a los 6 meses y final de la intervención.
Durante los primeros 6 meses de programa, coincidiendo con el periodo de navegación, se concertó una consulta cada 15 días con una duración aproximada de 30 minutos, donde se realizó la medición del IMC. Cada 30 días se tomó la TA y se realizó el IRD. A los 6 meses del comienzo de la intervención, coincidiendo con el periodo en el que el buque se encontraba en su base tras los 6 meses de navegación, se espaciaron las monitorizaciones a una al mes, en las que se tomaron todos los parámetros: IMC, TA e IRD. Se realizaron un total de 18 sesiones en el transcurso de la intervención, 12 durante el periodo de embarque y 6 desde el regreso del buque a su base de origen hasta el final del programa.
La intervención se focalizó hacia recomendaciones específicas dirigidas a fomentar hábitos saludables tanto en la dieta como en la realización de actividad física que consistieron en:
- Intervención en la dieta: esta estuvo basada en el modelo de dieta mediterránea, por ser la que mejor representa en la práctica clínica un enfoque equilibrado dentro de los hábitos saludables31,32. Se les aconsejó seguir una alimentación baja en ácidos grasos, evitando el consumo de bollería industrial y alimentos elaborados, se fomentó el consumo de vegetales (frutas, verduras y hortalizas), carnes blancas, pescado y aceite de oliva, la restricción de consumo de harinas refinadas, la ingesta de fritos, alimentos precocinados y carnes rojas. Se les propuso la ingesta de cinco comidas al día, usando fruta como tentempié entre las comidas principales. También se recomendó evitar el consumo de bebidas azucaradas y bebidas alcohólicas.
- Intervención enfocada a la actividad física: se propuso su realización de forma regular y de manera sostenida en el tiempo y adaptada de forma individual. Se recomendó que la duración del tiempo fuera aumentando de forma gradual para maximizar los beneficios de la pérdida de peso. En líneas generales, la finalidad de la intervención en la actividad física consistió en que aquel personal que no realizara de manera habitual ejercicio, consiguiera alcanzar al menos 150 minutos de actividad física moderada a la semana y limitar la inactividad física2. Se consideraron las preferencias y habilidades de cada persona, condición física y situación cardiorrespiratoria.
A aquellos participantes que presentaban un IMC ≥ 30kg/m2 o presentaban un IMC menor y dos o más comorbilidades asociadas, como TA elevada e IRF mayor de 10, colesterol elevado o hiperglucemia, se les aconsejó solicitar cita con el servicio de endocrinología para su control2,33.
Finalmente, en cada control se realizó una entrevista motivacional, donde el papel del profesional sanitario iba enfocado a actuar más como un «socio de apoyo» que como un «experto persuasivo». Se animó a los participantes a extraer los motivos personales por los que quería realizar un cambio de comportamiento, se enfatizó en la autonomía del participante, en el que recae la decisión de la realización de dichos cambios. Se fomentó, en definitiva, la creación de una atmósfera agradable entre participante y sanitario, sin emitir juicios de valor cuando se realizó el tratamiento sobre el peso.
Durante todas las revisiones programadas se proporcionó un continuo apoyo al participante, con la finalidad de que los cambios que comenzaron perdurasen en el tiempo.
Actuación sobre el GC: se recogieron los datos de IMC y PC al inicio del programa e IMC al final del programa. No se realizó ningún tipo de intervención salvo recomendaciones estandarizadas.
Análisis estadístico
El análisis estadístico se realizó con el programa SPSS versión 22.0. Inicialmente se estudió el ajuste a la normalidad.
Posteriormente se realizó un análisis descriptivo para obtener una visión general de las variables estudiadas, las variables cualitativas se describen con frecuencias y las cuantitativas con la media y desviación estándar (DE). Se comprobó la existencia de homogeneidad entre los grupos aplicando el test de Mann Withney, utilizando como variable dependiente el IMC. Con el fin de comprobar los efectos del programa sobre los participantes del grupo intervención (GI), se realizó prueba de Wicolxon con las prepost de la variable IMC del grupo control (GC) y grupo intervención (GI).
RESULTADOS
La población diana la conformaban 206 personas, de las que 168 eran hombres y 38 mujeres, con una edad media de 35,12 (± 6,11) y 35,13 (± 5,39) respectivamente. La media del IMC de la población en estudio era de 27,29 kg/m2 (± 4,02), en hombres la media de IMC era de 27,61 kg/m2 (± 3,97) y en mujeres de 25,90 kg/m2 (± 4,03).
De los 206 participantes, 61 personas presentaban valores de IMC dentro de los rangos de normopeso (18,5 a 24,9 kg/m2)24. De los 145 participantes restantes con IMC superior a 25kg/m2, 101 presentaban sobrepeso (49,03%) y 44 obesidad (21,36%).
De esta población, la muestra estuvo formada por 42 personas, predominantemente de sexo masculino (86 %). La edad media en los hombres fue de 35,47 (± 6,37) y en las mujeres de 34,50 (± 6,41).
El grupo intervención estuvo formado inicialmente por 21 sujetos, 17 hombres y 4 mujeres, con una media de edad de 36,19 años y una desviación estándar de 6,161 años, siendo el rango mínimo de 25 y el máximo de 46 años. Se produjeron cinco abandonos durante los doce meses de duración del estudio, siendo la causa de todos ellos la no adherencia al programa. El GC estuvo formado por otros 21 militares, 19 hombres y dos mujeres. El número inferior de mujeres en este grupo se debió a que, dentro de la población de estudio y ante la imposibilidad de aleatorizar la muestra, a parte de las cuatro mujeres incluidas en GI, solo dos de ellas cumplían con los criterios de inclusión. La media de edad del GC fue de 34,48 años, y una desviación estándar de ± 6,49 años. La edad mínima fue de 27 y la máxima de 49 años. No se produjo ningún abandono en este grupo.
Análisis variable IMC en ambos grupos
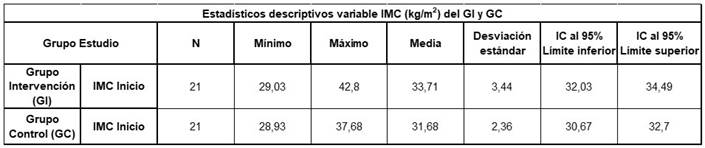
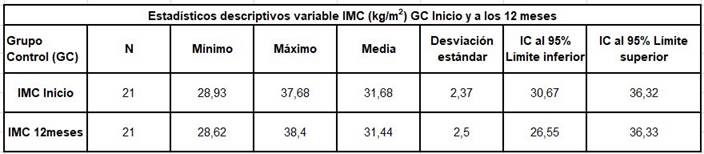
En el GI, la media del IMC fue de 33,72 kg/m2 (± 3,44); el límite inferior fue de 29,03 kg/m2, y su valor más alto de 42,80 kg/m2. En el GC la media de IMC fue menor que el GI, 31,68 kg/m2 (± 2,37). Sus límites superiores e inferiores también fueron, 28,93 y 37,68 kg/m2 respectivamente (tabla 1).
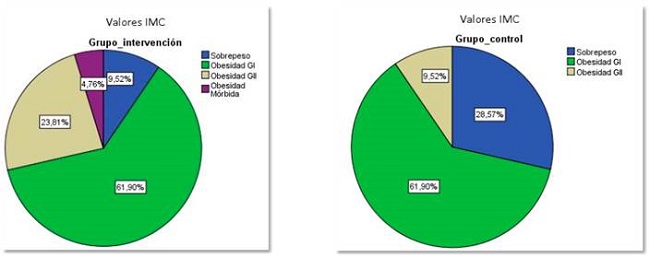
Ambos grupos presentaron el mismo porcentaje de obesidad grado I (61,9 %). El porcentaje de obesidad de grado II es mucho menor en el grupo control (23,81 %) y no aparece en el grupo control ningún valor de IMC por encima de 40 kg/m2 (figura 1).
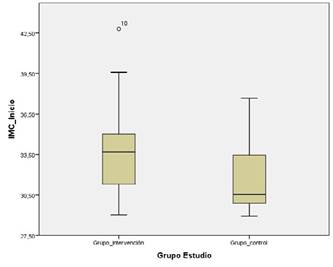
En la representación del gráfico Boxplot (figura 2), se observa de manera visual que existen diferencias entre ambos grupos en relación con la variable de IMC. En el GC los valores en la media de IMC y los límites superiores e inferiores son menores que en GI. En el GI se observa un valor atípico muy elevado de IMC (42,80 kg/m2). Al aplicar el test de Shapiro-Wilk, indicó que la variable IMC no se ajustaba a una distribución normal, por lo que se aplicó el test no paramétrico de U de Mann Withney para comparar dos muestras independientes, que confirma que ambas muestras son estadísticamente diferentes (p < 0,017).
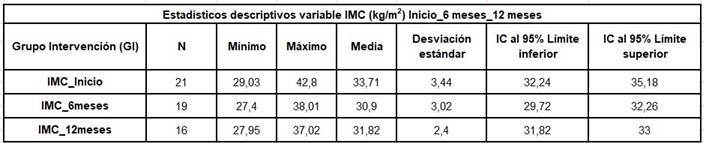
Al realizar el análisis descriptivo de la variable IMC del GI desde el inicio de la intervención, a los seis meses y a la conclusión del programa a los doce meses, se observa que, durante el primer periodo y coincidiendo con el embarque, se produce una disminución en la media del IMC de 33,72 kg/m2 a 30,91 kg/m2 y una consistente adherencia al programa (90,5 %). A partir de los seis meses de intervención, coincidiendo con el final de la navegación, se observa un descenso en el número de participantes del 23,8 % y un aumento de la media del IMC con respecto a los valores obtenidos en la primera mitad (de 30,91 a 31,82 kg/m2). A pesar del aumento, a partir de los seis meses, se demuestra que existe una disminución estadísticamente significativa del IMC entre los valores recogidos al inicio con los obtenidos tras la intervención, al concluir el programa a los doce meses (p < 0,005) (tabla 2).
En los resultados obtenidos en el GC respecto a la variable IMC al comienzo de la intervención y al final de los doce meses, se observa cómo la media de IMC en ambos momentos es prácticamente la misma, y podemos confirmar estadísticamente que no existen cambios significativos en este grupo en los doce meses que ha durado el estudio (p < 0,058) (tabla 3).
Variables bioquímicas
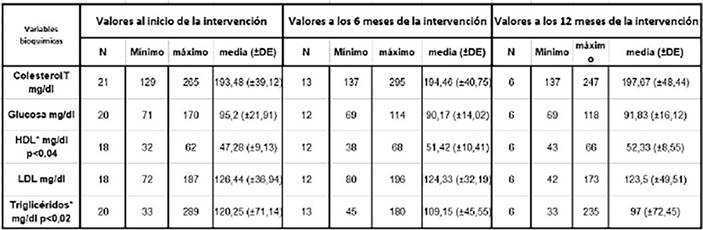
En relación con las características iniciales en el GI en los valores bioquímicos organizados por frecuencias, se observa que un 15 % de la muestra presenta valores elevados de glucosa en sangre y que casi la mitad del grupo presenta dislipemia (47,6 %). En relación a los valores de los triglicéridos, el 15 % presentó valores por encima del rango de normalidad (tabla 4).
Al analizar las diferencias de estas variables producidas durante los doce meses de intervención reflejadas en la tabla 5, se observa una tendencia a la normalización en todos los parámetros bioquímicos, aunque solo fueron significativas estadísticamente en el aumento de las concentraciones séricas de HDL- colesterol (p<0,04) y la disminución de triglicéridos (p<0,02).
DISCUSIÓN
El sobrepeso y obesidad entre el personal militar en activo es un problema que afecta a las FAS de muchos países en todo el mundo y nuestras FAS, como ya hemos comprobado, no están exentas de esta enfermedad tan extendida a nivel mundial7,34,35.
Los ministerios de Defensa de otros países como el de Estados Unidos o Alemania son muy conscientes del problema que esta enfermedad provoca entre sus filas, no solo desde el punto de vista operativo, sino también económico24,36,37, es por ello por lo que han puesto en marcha programas dirigidos a ayudar a su personal10,24,25.
Debido al impacto negativo que el sobrepeso y obesidad provoca en las unidades de la Armada, es necesario la implementación de estrategias dirigidas a la prevención y tratamiento de esta enfermedad, cuya actuación en primera instancia se basa en una modificación del estilo de vida como prioridad, mediante una correcta alimentación y la realización de ejercicio físico5,17.
Con respecto al análisis inicial del IMC de la población diana de 206 militares, llama la atención en primera instancia que el porcentaje de personas con sobrepeso y obesidad es superior al de personas con un IMC normal. Solo 61 sujetos presentaban valores dentro de los límites normales de IMC.
Aun siendo resultados preocupantes, no dejan de ser un fiel reflejo de los parámetros de IMC de la población general adulta de nuestro país, tal como refleja el estudio ENPE realizado en los años 2014-201517. En este estudio los porcentajes de sobrepeso eran un 10 % inferiores a los de nuestra población estudio (39,3 %). Esta circunstancia puede ser explicada por la diferencia temporal entre ambos estudios, ya que la tendencia en los valores de IMC es el incremento progresivo a lo largo del tiempo14,38-40. Los porcentajes de obesidad en nuestra población y en la general son prácticamente iguales (21,36 % y 22 % respectivamente)17. También hay que añadir que Andalucía, de donde procede la base de la fragata, presenta valores de IMC por encima de la media nacional14.
El programa consistió en una intervención realizada por personal de enfermería, sustentada en el consejo de hábitos saludables, con la intención de que nuestros participantes realizaran modificaciones en la alimentación y que la actividad física fuera realizada de manera rutinaria, todo ello enfocado a conseguir una reducción en el IMC. Para reforzar esta tarea, el grupo intervención estuvo sometido a un estrecho seguimiento en el control del peso y una continua motivación por parte del personal de enfermería.
Se pueden observar dos periodos en el estudio diferenciados por sus características ambientales. El primer periodo comprendería los primeros seis meses, en el que el programa de intervención se realizó coincidiendo con un periodo de embarque, donde todos los participantes se encontraron sometidos a las mismas condiciones de vida. Esta circunstancia facilitó la adhesión al programa por la asequibilidad y facilidad de la asistencia a los controles, que se realizaban en la enfermería del mismo buque. En este periodo se observa la mayor disminución del IMC y una gran adherencia al programa. Este resultado tan positivo se ajusta a lo consultado en la literatura, que confirma que la asiduidad de las sesiones y el asesoramiento y supervisión de los enfermeros da soporte a los programas de consejo sanitario y permite la obtención de mejores resultados que otros estudios donde los controles son muy espaciados5,41.
El segundo periodo correspondería a la finalización del periodo de embarque (segunda mitad del programa). En él se aprecia un descenso en el número de los participantes del GI y una ligera elevación de la media del IMC. Puede ello explicarse por el cese de las condiciones de embarque y comienzo de los permisos postmisión, en el que los participantes retomaban su vida familiar con el consecuente cambio en las rutinas adquiridas durante el embarque. Durante este periodo también se produce el espaciamiento en los controles. Este aspecto coincide con lo referido en la bibliografía respecto a relacionar el abandono con el alejamiento de los individuos de los centros sanitarios para su control28.
A pesar de esta circunstancia, los resultados sugieren que la intervención ha sido efectiva al producirse una reducción significativa en los valores de IMC en el GI al final del programa. Además, dos parámetros bioquímicos (HDL-colesterol y triglicéridos), muestran mejoras significativas en el grupo intervención, resultados similares a los descritos en el estudio realizado por Sanaeinasab et al.36.
Al encontrarnos en destinos con una estrecha relación con el personal afecto de esta patología, se ha podido realizar una intervención directa y personalizada que se ha visto potenciada con la facilitación de un ambiente de confianza entre el sanitario y el sujeto a intervenir. Este ambiente es esencial para conseguir una mayor implicación del sujeto con los cambios propuestos.
La implantación del programa de promoción de la salud estudiado ha sido relativamente sencilla y sin un coste elevado comparado con la importante repercusión económica que supone las bajas generadas por problemas de salud relacionados con la obesidad y el sobrepeso. Es importante que las autoridades sanitarias contemplen actuaciones que promuevan este tipo de iniciativas, dado que el contexto laboral en unidades de la Armada permite desarrollar intervenciones conductuales con relativa facilidad.
Una limitación de este proyecto reside en la imposibilidad de alcanzar el tamaño muestral previsto y una mayor representación masculina en la muestra, lo que puede afectar a la validez externa del estudio. Por otro lado, la imposibilidad de aleatorizar la intervención ha originado heterogeneidad en la variable IMC entre ambos grupos, con un IMC menor en el grupo control. La voluntariedad de elección de la intervención ha podido influir en un mayor porcentaje de sujetos con IMC mayor en el grupo experimental, motivado por el deseo de recibir la intervención.