Puntos clave
En la enfermedad de Crohn refractaria a terapia sistémica se dispone de diferentes alternativas de los denominados fármacos biológicos, entre ellas la optimización de esta terapia. En casos de enfermedad refractaria a la pauta habitual, la intensificación de ustekinumab mediante acortamiento de intervalo puede resultar útil y eficaz.
Esta revisión sistemática aporta información sobre la efectividad de la optimización del tratamiento de ustekinumab. Esto permitirá generar mayor evidencia que respalde el uso en la práctica clínica de estrategias de optimización de forma eficaz y segura.
Introducción
La enfermedad de Crohn (EC) se define como una enfermedad inflamatoria intestinal (EII) crónica de causa no totalmente determinada. Puede afectar a cualquier tramo del tracto digestivo, desde la boca hasta el ano, siendo más frecuente su presencia en la región ileocecal. Se caracteriza por afectar a todas las capas de la pared intestinal (enfermedad transmural); es decir, a todo el grosor del intestino, lo que puede condicionar la aparición de un estrechamiento del intestino, conocido como estenosis, e incluso en ocasiones su completa oclusión. Con frecuencia puede presentar trastornos sistémicos. Se han evidenciado manifestaciones extraintestinales en órganos como articulaciones, piel, ojos y vía biliar, las cuales pueden tener un impacto importante en la calidad de vida, morbilidad y mortalidad de los pacientes1. La incidencia de EC en Europa varía de 0,3 a 12,7 por 100.000 habitantes1, y los últimos estudios sitúan la incidencia en España en torno a 7,4 por 100.000 habitantes2
Las estrategias terapéuticas deben apuntar a modificar el curso clínico, logrando remisión de la enfermedad, evitando de este modo progresión a fenotipos penetrantes o fibroestenóticos que podrían requerir mayor necesidad de hospitalizaciones y/o cirugías y que pueden finalmente inhabilitar a los pacientes para las actividades de la vida diaria.
Los medicamentos utilizados en el tratamiento de la EC tienen como objetivo disminuir la inflamación crónica anormal, actuando sobre las vías inmunológicas de la enfermedad. Sin embargo, todavía se carece de pruebas sólidas que respalden una etiología probable de la EC y no existe un tratamiento curativo.
Dentro del arsenal terapéutico se incluye la terapia biológica, entre los que se encuentran distintos fármacos como agentes anti-factor de necrosis tumoral (TNF), infliximab y adalimumab; agentes anti-integrinas como el vedolizumab, y por último el fármaco anti-IL12/23 ustekinumab3.
Los agentes anti-TNF son efectivos para el tratamiento de la EC de moderada a grave y suelen ser la primera terapia biológica usada; sin embargo, las estrategias de tratamiento para los pacientes que no responden o pierden la respuesta a los agentes anti-TNF son un tema importante a abordar4.
Ustekinumab surge como una molécula efectiva en pacientes con fracaso a anti-TNF5. Sin embargo, en la práctica clínica la pauta habitual no es suficiente y se llega a emplear diferentes estrategias, como reducir/acortar sus tiempos de administración, para evitar el fracaso terapéutico3,6,7. A pesar de ser esta una práctica frecuente, no existe ninguna evidencia sólida que respalde su efectividad.
El objetivo de esta revisión sistemática es evaluar la efectividad de la intensificación de ustekinumab mediante acortamiento de intervalo terapéutico.
Métodos
Diseño del estudio y población
Se realizó una revisión sistemática de la literatura basada en las directrices de la declaración PRISMA8.
Pregunta de investigación:
En pacientes adultos diagnosticados de enfermedad de Crohn (moderada o grave) que presentan pérdida de eficacia con la pauta habitual de ustekinumab ¿Es efectiva la estrategia de intensificación?
P: pacientes adultos diagnosticados de enfermedad de Crohn moderada o grave.
I: intensificación del fármaco ustekinumab mediante acortamiento de intervalo.
O: el acortamiento de intervalo.
Criterios de selección:
Se seleccionaron los estudios que incluyeran pacientes adultos diagnosticados de enfermedad de Crohn moderada o grave a los que se les haya realizado como intervención un cambio de posología del fármaco ustekinumab mediante acortamiento de intervalo a cada 4 o cada 6 semanas.
Se limitó la selección a revisiones sistemáticas, estudios experimentales y observacionales en los idiomas español e inglés, publicados en los últimos 5 años.
Se excluyeron abstract a congresos, series de casos y cartas al editor.
Estrategia de búsqueda:
En febrero de 2022 se llevó a cabo una búsqueda en las principales bases de datos, Medline, Embase y Web of Science. La búsqueda se realizó en dos fases: búsqueda de revisiones sistemáticas y estudios de investigación. La estrategia completa está disponible en el Anexo 1.
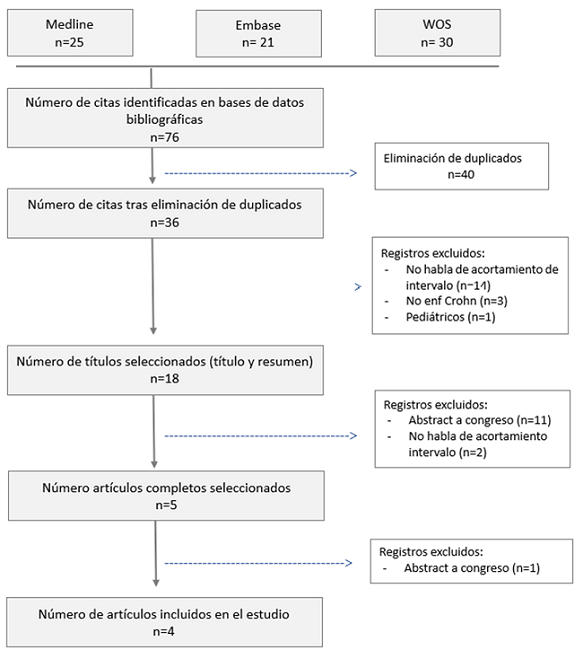
Los resultados obtenidos en estas bases de datos han sido descargados en el gestor bibliográfico Zotero, con el fin de eliminar los duplicados. El total de resultados obtenidos ha sido 36.
Selección de artículos y evaluación de la calidad metodológica:
Con el fin de seleccionar aquellos artículos que cumpliesen los criterios de inclusión, se llevó a cabo una búsqueda en tres fases; lectura por título, por resumen y por texto completo. Se han seleccionado un total de 4 artículos.
Para la evaluación de la calidad se consideró que los estudios que no cumplían con al menos el 58% de los ítems incluidos contenían fallos metodológicos sustanciales.
En el caso de la revisión sistemática se siguieron los criterios PRISMA8. La revisión Meserve9 alcanzaba 16 de los 27 puntos. En el caso de estudios observacionales, se estableció la escala STROBE10. Los artículos alcanzaban 13 de los 22 puntos de los criterios.
Para la evaluación y jerarquización de los niveles de evidencia hemos empleado la escala Oxford Centre for Evidence-based Medicine (OCEBM)11.
Variables de evaluación
Para realizar el análisis de los diferentes artículos se han analizado 2 tipos de variables:
-
Variable de respuesta clínica:
Tasa de Normalización del nivel de PCR (<5 mg/L): porcentaje de pacientes que alcanzan un nivel de PCR inferior a 5 mg/L tras la intensificación.
Aumento de los niveles de fármaco en sangre: se revisará la mediana de aumento en los niveles de fármaco en sangre tras la intensificación.
Resultados
Se obtuvieron un total de 76 artículos de los cuales se excluyeron 72 por no cumplir los criterios, quedándonos con 4 artículos. El diagrama de flujo de selección se muestra en la Figura 1.
A continuación, se presentan los resultados globales obtenidos para cada una de las variables.
Resultados de la revisión sistemática
Se seleccionó una revisión sistemática9 que incluía a 925 pacientes de un total de 15 artículos (8 estudios de cohortes y 7 abstract de congreso). De los 925 pacientes, 220 fueron intensificados con acortamiento de intervalo. Los resultados más relevantes mostraron una tasa de remisión clínica del 40% y una tasa de normalización de PCR en el 21% de los pacientes.
Resultados principales de los estudios originales
Se obtuvieron un total de 3 estudios, todos ellos estudios de cohortes. Los principales resultados obtenidos fueron los que se presentan a continuación:
Tasa de remisión clínica: Todos los estudios alcanzaron la remisión clínica tras la intensificación. Todos incluyeron remisión del 45% (42-50,9%) a los 6 meses. Además dos de ellos12,13) presentan datos a corto plazo, con tasas de remisión en torno a un 31% a los 2,4 meses y del 38,7% a los 4 meses.
Respuesta clínica: Se evaluó la respuesta clínica mediante la disminución del IHB. Los resultados de dos estudios muestran una reducción media a los 6 meses de 3 puntos en el IHB sobre el nivel basal. En ambos estudios a los 6 meses los pacientes presentan niveles de IHB de 3 puntos.
Otros datos de interés: Además de las principales variables de respuesta, también se evaluaron:
Valores de PCR: La reducción media de niveles de PCR es de 5,15 mg/L desde los niveles basales. Los pacientes a los 6 meses reducen los valores de PCR a una media de 3,5 mg/L. La tasa de normalización de PCR se produce en el 21,33% de los pacientes.
Niveles de fármaco en sangre: ningún estudio analizó el nivel de fármaco en sangre.
Tabla 1: Síntesis de resultados.
| Referencia | Pacientes | Tasa remisión clínica | Disminución en IHB | Disminución de niveles de PCR | Normalización PCR |
|---|---|---|---|---|---|
| Fumery12 | 100 | A los 2,4 meses: 31%. A los 6 meses: 49 % | A los 2,4 meses: disminución de 8 puntos (RIQ, 5.0 - 11.2) a 5 puntos (RIQ, 3.0-7.0). A los 6 meses: de 7(IQR 5-10) a 3,5 (IQR, 2 - 5) | A los 2,4 meses: disminución de 12,3 (IQR, 5.0 - 30.5) a 9,6 (IQR, 3.2-18.0) mg/dl. A los 6 meses: disminución de 9.3 (IQR, 3.2 - 21.1) a 4 (IQR, 1.2 - 10.2) mg/dl | No consta |
| Kopylov 13 | 142 | A los 4 meses: remisión en el 38,7% de pacientes A los 6 meses: 42% de pacientes | No consta | No consta | 21% de los pacientes |
| Ollech14 | 506 (110 intensificados) | A los 6 meses: 50,9% de pacientes | A los 6 meses: de 4,5 a 3 puntos (p = .002) | A los 6 meses: disminución de 8 a 3 mg/L (p = .031) | 22% de los pacientes |
Discusión
La presente revisión pretende mostrar la efectividad del acortamiento de intervalo posológico del fármaco ustekinumab. Los artículos incluidos, una revisión sistemática y tres estudios de cohortes, muestran una tasa de remisión clínica en torno a un 45% (42-50,9%), lo que sugiere que la optimización puede ser una estrategia terapéutica importante.
Estos resultados parecen ratificar lo que Haider et al.7 mostraban en su estudio. En él evaluaron la efectividad de la intensificación mediante la variable evaluación global del médico (PGA por sus siglas en inglés) y sus resultados muestran que el aumento de dosis mejora los resultados clínicos y previene el empeoramiento de la enfermedad.
A pesar de los resultados obtenidos, un amplio porcentaje de pacientes no alcanza la remisión tras la intensificación. Estudios publicados como el de Dalal et al.6 muestran una remisión libre de corticoides para el 55% de los pacientes intensificados. Sin embargo, sugieren que la intensificación puede no ser igual de efectiva en todos los pacientes, e identifican posibles predictores de fallo en la respuesta como podrían ser la enfermedad perianal, el uso actual de corticoides, etc. Estos resultados podrían ayudar a optimizar todavía mejor la intensificación del fármaco, pudiendo establecer una priorización sobre aquellos pacientes que se prevé que no tengan fallo de respuesta.
Sin embargo, se deben tener presentes las distintas limitaciones metodológicas presentadas, que se describen a continuación:
-
Diseño de los estudios: este estudio incluye una revisión sistemática y 3 estudios de cohortes.
Con respecto a la revisión sistemática, está elaborada por estudios de cohortes y abstracts de congreso, por lo que el nivel de evidencia desciende considerablemente.
Con respecto a los estudios de investigación, se trata de estudios de cohortes. Hasta el momento, no hay estudios experimentales sobre el acortamiento del intervalo de ustekinumab en enfermedad de Crohn. Entendemos que esto es debido a un coste considerable, tanto económico como de recursos humanos y de tiempo.
-
Medida de los resultados: dos han sido las limitaciones detectadas
En primer lugar, no todos los estudios han analizado las variables relevantes para la consecución de los objetivos. Así, no todos contienen la disminución en el índice de Harvey Bradshaw, disminución de los niveles de PCR en sangre (en valor absoluto), ni la tasa de normalización de PCR tras la intensificación. Esto es debido a que no todos los clínicos evalúan la respuesta de la misma forma. En la práctica clínica habitual no se mide el índice de Harvey Bradshaw en todas las visitas, por lo que, al ser estudios retrospectivos, puede que no se disponga de esta información. Esto hace más difícil evaluar los resultados ya que no todos los estudios contemplan las mismas variables de respuesta. Por otra parte, ninguno de los estudios incluyó la medición de niveles de ustekinumab en sangre. Esto puede ser debido a dos motivos, en primer lugar, al ser estudios de carácter retrospectivo, puede que no se contemplara la monitorización del fármaco en la mayoría de los centros, y en segundo lugar, esto supondría un coste adicional, por lo que no todos los hospitales disponen de la monitorización farmacocinética. También se debe destacar que ninguno de los estudios incluyó la monitorización de niveles de fármaco en sangre. Teniendo en cuenta que este aspecto actualmente es una herramienta fundamental a la hora de toma de decisiones terapéuticas, parece importante destacar la necesidad de incluir esta variable en futuros estudios15,16.
A la vista de los resultados obtenidos se puede apreciar una recuperación de la respuesta clínica con el acortamiento del intervalo a cada 4 semanas. Casi la mitad de los pacientes consiguen la remisión clínica tras la intensificación a los seis meses y también se observa una clara mejoría de los parámetros analíticos como la PCR, con disminución de sus valores respecto a los basales llegando a normalizarse en un 21% de los pacientes.
Es necesario señalar que hoy en día no existen ensayos clínicos que permitan realizar una comparación directa.
Atendiendo a la jerarquización de la de evidencia11, los estudios incluidos (casos-controles y cohortes) aportarían un nivel de evidencia 3a, 3b, lo que aporta una validez moderada.
Con todo, esta revisión muestra la utilidad de la optimización terapéutica de ustekinumab, fundamental en este tipo de patologías donde las opciones terapéuticas pueden ser limitadas.
Así mismo, conviene tener en cuenta que las estrategias de optimización podrían evitar costes derivados de intervenciones quirúrgicas o ingresos hospitalarios, así como costes indirectos, debidos a brotes de la enfermedad. Pero sobre todas ellas, nos gustaría destacar la contribución positiva en la calidad de vida de los pacientes, un aspecto que podría ser interesante evaluar en futuros estudios.
Conclusiones
La intensificación mediante acortamiento de intervalo de ustekinumab a 4 semanas parece obtener a tasas de remisión clínica en torno al 40-45% y con un 21% de pacientes con normalización de la PCR. El acortamiento de intervalo podría considerarse una opción terapéutica efectiva y útil para pacientes con pérdida de respuesta a la pauta habitual.
Sería necesario la realización de estudios experimentales que confirmen estos hallazgos y donde se incluyan la medición farmacocinética de niveles de fármaco en sangre, de forma que ayude en la toma de decisiones.