INTRODUCCIÓN
Desde el primer caso reportado en Wuhan (China) se han registrado más de 450 millones de infectados por la COVID-19 en más de 200 países del mundo hasta marzo del 2022 y las cifras no parecen detenerse. Sin embargo, son los países americanos los que lideran el mayor número de infectados; entre ellos, Perú se encuentra entre los diez primeros, con más de 3 millones de infectados y 200 000 muertes reportadas (1).
Según la Sociedad Americana de Hematología y recientes reportes mundiales, existe una fuerte relación entre la infección por la COVID-19 y los trastornos de la coagulación de tipo trombótico arterial (28 %), que ha generado un creciente interés en la comunidad médica debido a la presencia de una activación fulminante de la cascada de la coagulación, consumo de factores y desenlaces graves asociados a fenómenos trombóticos sistémicos (2-4).
Se ha observado en nuestro medio una elevada incidencia de estas asociaciones tromboembólicas durante la pandemia. El Hospital Nacional Edgardo Rebagliati Martins, como institución nacional emblemática y de referencia en la atención de pacientes infectados por la COVID-19, no ha sido ajeno a la realidad y ha reportado un número considerable de TAAMI. Debido a este hecho, consideramos fundamental la descripción clínico-quirúrgica y el análisis de la casuística de pacientes infectados con TAAMI de nuestra institución con el objetivo de identificar posibles factores asociados a la supervivencia y a la morbimortalidad en esta población de pacientes.
MÉTODOS
Diseño, población y tamaño de la muestra
Estudio descriptivo, observacional y retrospectivo. Se incluyó y se analizaron a todos los pacientes infectados por la COVID-19 y con presencia de TAAMI que fueron evaluados por el Servicio de Cirugía de Tórax y Vascular Periférico del Hospital Nacional Edgardo Rebagliati Martins desde marzo 2020 a febrero 2022. Se definió la TAAMI como la isquemia generada por la oclusión total o parcial de un segmento arterial de la extremidad inferior durante un tiempo menor o igual a 7 días. Todos los pacientes tuvieron al menos una prueba antigénica o molecular positiva para ser considerados infectados y el diagnóstico TAAMI fue por estudio ecográfico Doppler o estudio tomográfico vascular contrastado (Angiotem).
Recolección de datos y variables del estudio
Se excluyeron del estudio todos los pacientes con antecedentes de fibrilación auricular, enfermedad arterial periférica (EAP), tabaquismo, cirugía vascular previa o trastornos de la coagulación preexistentes. Los datos fueron recolectados de la historia clínica digital, de reportes operatorios, informes de Unidad de Cuidados intensivos (UCI) y fichas de seguimiento por consultas hospitalarias externas. La información recolectada fue seleccionada y ordenada según el orden cronológico del evento de TAAMI, y en una segunda instancia se recolectaron los datos, los cuales fueron doblemente digitalizados y posteriormente revisados usando una lista de verificación.
Las variables consideradas se agruparon en sociodemográficas (edad, sexo y comorbilidades), de laboratorio (plaquetas, leucocitos, dímero D, presión parcial de oxígeno [PO2] proteína C reactiva [PCR], ferritina, índice internacional normalizado [INR], tiempo de tromboplastina parcial activada [TTPA]) y clínico-quirúrgicas (infección por la COVID-19, estadio de Rutherford, tiempo y ubicación de la TAAMI, tipo de amputación, abordaje terapéutico, mortalidad y supervivencia a 30 días). El tipo de amputación se definió como: menor, a la que se limitó por debajo del tobillo (transmetatarsiana o metatarsofalángica), y mayor, a la que se realizó por encima del tobillo (transtibial, supracondíleo y desarticulación de cadera). Se evaluó el estadio clínico de la infección (asintomático, leve, moderado, severo y crítico) según la Guía de práctica clínica para el manejo de COVID-19 (adultos), Essalud (5), y además se consideró el marcador CO-RADS según el estudio tomográfíco de tórax. En relación al estadio Rutherford (I; IIA; IIB y III) para eventos isquémicos agudos, fue considerado por la propuesta de la European Society for Vascular Surgery 2021 (6).
Análisis estadístico
Los cálculos estadísticos se basaron en análisis descriptivos con variables continuas (media y desviación estándar, DE) y categóricas (recuentos y porcentajes). La distribución de las frecuencias se realizó con valores absolutos y relativos y para la evaluación de la supervivencia a 30 días se usó la curva de Kaplan-Meier. La totalidad del análisis estadístico de los datos se realizó con los programas estadísticos Microsoft Excel 2020 y STATA MP v17 para Windows, versión 10.
Aspectos éticos
El protocolo del trabajo se desarrolló bajo las normas estándares de la Declaración de Helsinki y fue aprobado por el Departamento de Cirugía de Tórax y Cardiovascular y por el Comité de Ética del Hospital Nacional Edgardo Rebagliati Martins. La confidencialidad de la información fue respetada. Los autores firmaron una carta de compromiso de discreción sobre los datos obtenidos y no fue necesario el uso del consentimiento informado debido a la naturaleza retrospectiva de la investigación.
RESULTADOS
Durante el periodo de estudio se analizaron 96 pacientes infectados por la COVID-19 y TAAMI. La edad media fue de 62,9 años, con predominio de la población masculina (61,45 % frente a 38,55 %). La principales comorbilidades identificadas fueron la diabetes (54,16 %) y la hipertensión (65,62 %), y los principales métodos de diagnóstico de la infección y de la TAAMI fueron el test antigénico (77,08 %) y la ecografía Doppler arterial (82,29 %), respectivamente. Los principales marcadores CO-RADS que destacaron fueron el 5 (34,4 %), el 3 (27,08 %) y el 4 (17,70 %). El tiempo medio de TAAMI y la principal severidad de la infección al momento del diagnóstico fueron 11,5 horas y un grado severo (25 %) (Tabla I). Destacó un marcador Rutherford IIB (32,29 %). Los principales sectores vasculares afectados fueron el femoropoplíteo (30,20 %) e infrapoplíteo (38,54 %) y el principal tratamiento terapéutico fue la tromboembolectomía (60,41 %) seguido del tratamiento médico (33,24 %). Las principales arterias afectadas por la TAAMI fueron la femoral superficial (43,81 %) en el segmento femoropoplíteo, la tibial anterior (39,67 %) en el segmento infrapoplíteo, la ilíaca externa (42,67 %) en el segmento aortoilíaco y pedia (47,32 %) en el segmento pedio (Figs. 1 y 2). El 55,17 % de los pacientes terminaron en amputación (menor, 35,41 %; mayor, 19,76 %). En el primer grupo destacó la desarticulación metatarsofalángica (69,45 %) seguida de la transmetatarsiana (30,55 %), y en el segundo grupo, las supracondíleas (59,67 %) seguidas de las infracondíleas (38,81 %) (Fig. 1). Los principales hallazgos de laboratorio estuvieron centrados en valores medios del dímero D (3,9 ug/mL, 1,11-5,40), PO2 (62,6 mmHg, 48,34-86,41), PCR (21,3 mg/dL, 12,92-38,91]), fibrinógeno (523,7 mg/dL, 323,55-786,40) y ferritina (856,67 ng/mL, 659,51-1322,79) (Tabla I). En el análisis de supervivencia de Kaplan-Meier se indentificó una supervivencia a 30 días del 46,8 % del total de pacientes infectados con la COVID-19 y TAAMI y una mortalidad del 53,2 %. Las principales causas de mortalidad fueron la dificultad respiratoria severa (69,41 %), el shock séptico (22,94 %) y los fenómenos tromboembólicos severos (7,65 %) (Fig. 3).

Figura 1 A y B. Distribución de la trombosis según la arteria afectada y tipos de amputación en pacientes infectados por la COVID-19 y TAAMI.
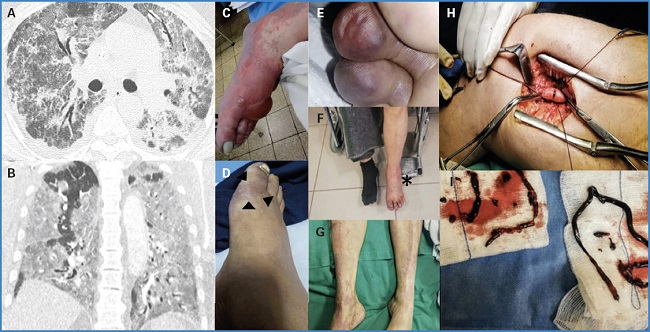
Figura 2 A y B. Afectación pulmonar severa bilateral (CO-RADS 5) por infección de la COVID-19. C-G. Manifestaciones clínicas de la TAAMI. H e I. Tromboembolectomía de TAAMI por abordaje supragenicular.

Figura 3. Curva de supervivencia de Kaplan-Meier y mortalidad a 30 días en pacientes infectados por la COVID-19 y TAAMI.
Tabla I. Características clínico-quirúrgicas de los pacientes infectados por la COVID-19 y TAAMI en el Hospital Nacional Edgardo Rebagliati Martins (Lima, Perú).

DISCUSIÓN
Nuestro estudio resalta el análisis clínico y de supervivencia de 96 pacientes infectados por la COVID-19 y TAAMI. La serie más numerosa de pacientes reportados es de Perú, debido, probablemente, a que durante el inicio del periodo de emergencia sanitaria nacional nuestro hospital fue considerado uno de los centros de referencia más importantes del país. Sin embargo, nuestro estudio no es el primero en su tipo. Hace algunos años Bautista y cols. reportaron resultados similares en una cohorte multicéntrica de 30 pacientes de diversos hospitales nacionales de Perú (4).
La edad media de afectación de nuestro estudio (62,9 años) muestra tendencias similares a las reportadas por Bautista y cols. en Perú (60 años), Ahmet y cols. en Turquía (62 años), Nabil Al y cols. en Jordania (60 años) y Bellosta y cols. en Italia (75 años) (3,4,7,8). La mayor población de pacientes reportados bajo estas condiciones ha sido del género masculino, con porcentajes que superan el 60 %, como los descritos en estudios similares y que comparten sus hallazgos con los nuestros (61,45 %) (3,8).
Las principales comorbilidades asociadas a la TAAMI en el contexto de la infección han sido principalmente la hipertensión, la diabetes y la obesidad en más del 50 % de los casos; sin embargo, un estudio en Italia describe la presencia de hipertensión (55 %), fibrilación auricular (25 %) y enfermedad renal crónica (20 %) como las principales comorbilidades en su estudio (8). Muchos de los estudios reportados comparten similitudes con nuestros hallazgos inicialmente descritos, pero la presencia de condiciones patológicas de base, como trastornos del ritmo, enfermedades procoagulantes y trastornos de la coagulación, son factores que, bajo condiciones inflamatorias sistémicas, como las generados por la infección de la COVID-19, podrían desencadenar eventos trombóticos severos relacionados (9,10). Debido a esta asociación, y con la intención de reducir el sesgo durante el análisis, hemos considerado excluir diversos factores condicionantes, ya descritos en la sección de métodos, para un análisis objetivo sobre la relación entre infección y TAAMI.
Se observó que más del 40 % de nuestra muestra presentó un estadio clínico severo-crítico de la infección que estaba relacionado directamente con elevados marcadores CO-RADS y con el deterioro clínico de la TAAMI, condicionando un pronóstico sombrío. Estos hallazgos se observaron en una cohorte peruana de pacientes en la que, bajo las mismas condiciones, se identificó que el 20 % terminó con amputación y mortalidad asociada (4). Estos datos igualmente fueron reflejados en estudios llevados a cabo en Turquía, Italia y EE. UU. y que denotan cierta relación de severidad de la infección y desenlaces fatales en el paciente (2,3,7,8).
Los estados inflamatorios ocasionados por la infección y que, junto a la afectación endotelial de esta, generan un mecanismo protrombótico sistémico que condiciona eventos tromboembólicos que podrían manifestarse clínicamente en casos leves-moderados (85,7 %) o en casos severos (< 20 %) con trombosis masivas de extremidades, lo que condiciona un elevado riesgo de pérdida de la extremidad y de mortalidad (11-13). Sin embargo, diversos estudios alrededor del mundo describen la presencia de eventos aislados de fenómenos tromboembólicos severos en infección asintomática por la COVID-19 (< 5 %) (14,15). Estos hallazgos tambien fueron descritos en nuestra población peruana por Bautista y cols. y centraron un eje de discusión sobre la gravedad de la infección y su relación con la trombosis arterial (4).
Describimos un tiempo de TAAMI que osciló alrededor de las 11,5 horas; sin embargo, otros registros indican tiempos que van desde las 2 horas (Italia) hasta más de 30 horas (Perú) (4,8). Probablemente nuestros hallazgos estén relacionados con la oportuna valoración clínica y la disponibilidad de evaluaciones auxilares, como ecografía Doppler vascular y angiotomografía, estas últimas debido a que en nuestra institución hospitalaria se implementaron áreas de apoyo al diagnóstico estrictamente dirigidas a pacientes infectados por la COVID-19 y reduciendo los tiempos de espera.
Más del 50 % de nuestros pacientes presentaron un marcador Rutherford IIB-III, lo que representa una avanzada afectación clínica de la TAAMI y genera un riesgo de pérdida de la extremidad por encima del 75 %, a pesar de la restitución del flujo arterial. Esta condición isquémica, sumada al mal estado general y a la severidad de la infección, condicionan a una pobre supervivencia del paciente. Algunos trabajos han mencionado que, a pesar de presentar marcadores bajos y revascularizaciones oportunas, el riesgo de amputación sigue siendo latente debido a la incidencia importante de nuevos eventos trombóticos en la misma localización arterial u otra (45,6 %) (16,17). Este último hallazgo se debería a que la etiopatología de los fenómenos tromboembólicos es diferente a los clásicos ya conocidos, como el ateroesclerótico, el trauma vascular o los cardioembolismos (2).
Diversos reportes alrededor del mundo han descrito que la TAAMI son la principal afectación trombótica arterial de la infección (2,15); sin embargo, se ha descrito que los miembros superiores (25 %), con la principal afectación de las arterias radial (11,2 %), cubital (5,3 %) y braquial (3,9 %), suman considerablemente a la casuística reportada (4,9,12). Asimismo, algunas series de casos americanos mencionan la afectación de segmentos arteriales de gran calibre, como el arco aórtico (8,6 %), la aorta torácica descendente (7,2 %), el tronco braquiocefálico (5,9 %) y la aorta abdominal (1,3 %) (18,19). En cuanto a los miembros inferiores, destacamos que las principales arterias afectadas pertenecieron al segmento femoropoplíteo (30,20 %; femoral superficial, 41,81 %) e infrapoplíteo (38,54 %, tibial anterior, 39,67 %). Hallazgos similares se reportaron en Asia, Europa, Estados Unidos y Perú, con una afectación principal de la arterias poplítea (35,9 %), tibial anterior (31,3 %) y femoral superficial (27,5 %) (2-4,8,13).
Más del 60 % de los casos de TAAMI de nuestra serie fueron tratados quirúrgicamente con tromboembolectomía, y en algunos casos junto a bypass periférico. Sin embargo, existieron casos que presentaron un marcador Rutherford I y la isquemia remitió solo con tratamiento de médico (anticoagulación plena), pero en casos severos con Rutherford III (extremidad con necrosis extensa, infectada y sin viabilidad) también se indicó el mismo tratamiento con la finalidad de lograr una estabilidad inicial hemodinámica y una posterior programación quirúrgica de amputación. En una cohorte peruana publicada se describieron desenlaces similares a los reportados en el presente estudio, con datos de trombectomías y amputaciones del 76,6 % y del 30 % de los casos, respectivamente (4). Este último hallazgo relacionado a las amputaciones sería menor al reportado en nuestro trabajo (55,17 %), y esto se debería al gran porcentaje de pacientes con estadios avanzados de Rutherford, gravedad de la infección y la no revascularización que sumaron a la alta incidencia de pérdida de la extremidad.
Algunos trabajos llevados a cabo en Turquía, España, Inglaterra y Estados Unidos comparten similitudes en relación a la tasa de pérdida de la extremidad (32,1 % frente a 43,6 % frente a 51,7 % frente a 45,3 %) y mencionan que los principales niveles de amputación fueron la supracondílea (16.8 %) y las desarticulaciones metatarsofalángicas (8,5 %) en relación a pacientes no infectados por la COVID-19 (p = 0,037) (3,8,12,13,15,16,20). En nuestro caso fue al contrario, con mayores tasas de desarticulaciones metatarsofalángicas sobre las supracondíleas (69,45 % frente a 59,67 %) y en muchos de los casos condicionando una importante limitación funcional de los pacientes.
Muchos de los estudios publicados sobre el tema describen el papel que juegan los hallazgos de laboratorio en el contexto de la infección y de la TAAMI; sin embargo, se ha descrito que existen diversos factores predictivos de trombosis en el contexto de la infección por la COVID-19, como la proteína C reactiva (OR, 2,71; IC 95 %; 1,26-5,86; p = 0,011), dímero D (OR, 3,1; IC 95 %; 2,11-4,41; p = 0,049), ferritina (OR, 4,87; IC 95 %; 3,78-6,16; p = 0,038), entre otros más (9,11,14). En nuestros hallazgos encontramos que casi la totalidad de los exámenes de laboratorio estuvieron fuera de los rangos establecidos y encontramos principalmente que valores elevados de ferritina (856,67 ng/mL, 659,51-1322,79) estuvieron presentes en todos los casos de muertes asociadas a amputación.
Reportamos una supervivencia a 30 días del 46,8 % del total de pacientes y una mortalidad del 53,2 %. Diversos estudios llevados a cabo en Estados Unidos y en Europa han descrito tasas similares, con valores de mortalidad que oscilan entre 35,3 y el 41,7 %. Estos desenlaces estuvieron relacionados directamente con factores como la dificultad respiratoria severa (87,12 %) y el shock séptico (32,78 %) (p = 0,039) (3,7,21,22). En nuestro caso compartimos cifras similares y agregamos además el estado clínico de la infección y la TAAMI y los fenómenos tromboembólicos masivos (7,65 %) como factores predictores de mortalidad asociada a 30 días.
El diagnóstico precoz y el manejo oportuno de la TAAMI determinan un factor importante para el pronóstico del paciente; sin embargo, tiempos prolongados de isquemia, infección sobreagregada y los estados hiperinflamatorios y protrombóticos relacionados con la infección por la COVID-19 terminan dirigiendo el destino del paciente hacia una serie de complicaciones que incluyen amputaciones, fallo multiorgánico y mortalidad asociada. La mayoría de los sistemas de salud de alrededor del mundo colapsaron debido a la pandemia y muchas de las investigaciones vienen sumando esfuerzos para adquirir mayor evidencia con el objeto de entender esta nueva enfermedad y sus complicaciones. Por lo tanto, destacamos la necesidad de mayores investigaciones que permitan prevenir, tratar y recuperar a los pacientes afectados por la COVID-19 y sus asociaciones pulmonares y extrapulmonares como las descritas en este estudio.















