INTRODUCCIÓN
El aneurisma poplíteo (AP) es el aneurisma periférico más frecuente, pero su frecuencia sigue siendo baja (1,2). La mayoría de los casos son asintomáticos, pero cuando se manifiestan lo más común es la embolización distal o trombosis. La ruptura es una complicación rara (2-5 %) (3,4).
Existen distintas opciones para el tratamiento del AP, de las que la quirúrgica es la primera recomendación. La terapia endovascular se reserva para casos seleccionados (2). En cuanto a las alternativas quirúrgicas, se describen el abordaje medial realizando un bypass con ligadura proximal y distal o un abordaje posterior para una interposición y una endoaneurismorrafia (5).
El aneurisma poplíteo roto (APR) se presenta en pacientes añosos, enfermos y con aneurismas voluminosos y suele confundirse con trombosis venosa profunda (TVP), ruptura de quiste de Baker o isquemia arterial aguda (IAA) (6). Por su baja frecuencia, la literatura al respecto consiste en reportes de casos o revisiones sistemáticas.
Presentamos tres casos de APR, todos reparados quirúrgicamente de forma exitosa, con distintos abordajes y contextos clínicos.
CASO CLÍNICO 1
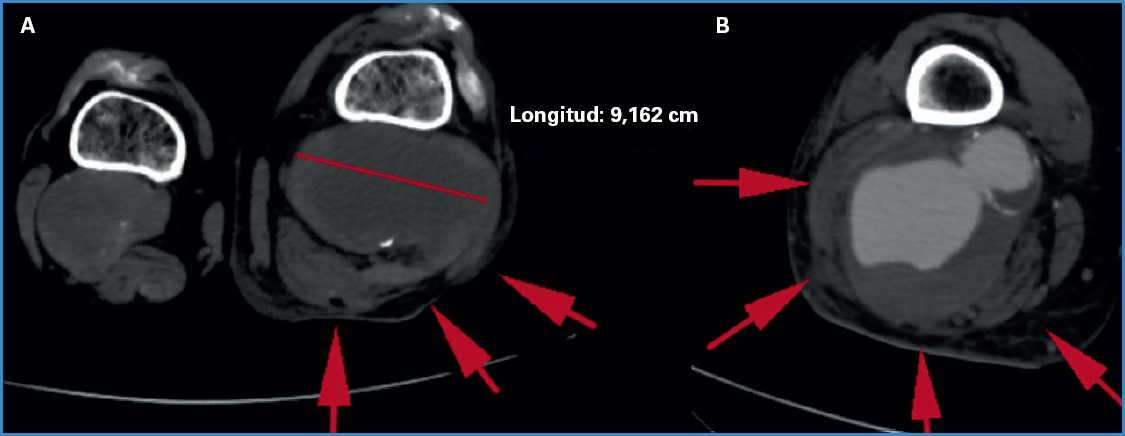
Paciente de 80 años con hipertensión arterial (HTA), dislipemia (DLP) y artritis reumatoidea. Se presentó con un cuadro de dolor en hueco poplíteo izquierdo de 5 días de evolución asociado a equimosis en la zona y aumento de volumen del miembro. Se constató ausencia de pulsos distales y frialdad en el pie, con leves parestesias en los dedos, como también masa pulsátil palpable en ambos huecos poplíteos. Ingresó con Hb de 7,2 g/dL y creatinina de 2,92 mg/dL. La tomografía sin contraste (Fig. 1A) evidenció AP bilateral (91 y 63 mm), con rarefacción de los tejidos circundantes del lado afectado. El Doppler informaba solo de arteria tibial anterior permeable con flujo monofásico de baja velocidad. Por tanto, se interpretó como un APR con una IAA.
Se llevó al paciente a quirófano y se le realizó un bypass femorotibial anterior con vena safena invertida y ligadura proximal y distal del aneurisma.
Fue dado de alta al séptimo día, con pulso pedio palpable y franca mejora del edema. Falleció diez meses después por un infarto agudo de miocardio (IAM).
CASO CLÍNICO 2
Paciente de 83 años con HTA, DLP, diabetes mellitus de tipo 2, enfermedad coronaria con cirugía de revascularización miocárdica y AP bilateral conocido, pero un año antes había rechazado tanto el tratamiento quirúrgico como el endovascular. Ingresó por urgencias debido a un dolor de aparición súbita en el miembro inferior derecho de 8 horas de evolución, con importante edema e impotencia funcional, sin signos de isquemia y con pulso pedio palpable. Un signo clínico que llamaba poderosamente la atención era como, en decúbito dorsal, el miembro inferior derecho se levantaba notablemente de la camilla al compás del pulso del paciente. Al ingreso, la Hb era de 10,7 g/dL. La angiotomografía evidenció los aneurismas poplíteos ya conocidos de 81 mm (derecho) y 59 mm (izquierdo), con abundante edema del lado afectado y engrosamiento de los tejidos blandos perianeurismáticos, lo que se interpretó como ruptura (Fig. 1B).
Se optó por una vía posterior para descomprimir el aneurisma y aliviar los síntomas compresivos, como también por la realización de una endoaneurismorrafia. Se reconstruyó mediante una interposición con la vena safena menor invertida.
El paciente fue dado de alto once días después, pero falleció a los 6 meses por un traumatismo craneoencefálico que resultó en un hematoma subdural.
CASO CLÍNICO 3
Paciente de 68 años de edad con HTA, enfermedad coronaria y reparación quirúrgica 4 años atrás de AP mediante bypass con vena safena. Presentaba edema del miembro inferior que comenzó durante el último mes. Había sido diagnosticado de TVP en otro centro, por lo que se le indicó anticoagulación oral.
48 horas antes de la consulta presentó un dolor súbito en el hueco poplíteo asociado a frialdad en el pie con aumento del edema en todo el miembro. La angiotomografía evidenció ruptura del saco, con una arteria genicular permeable y franca compresión del bypass (Fig. 2).
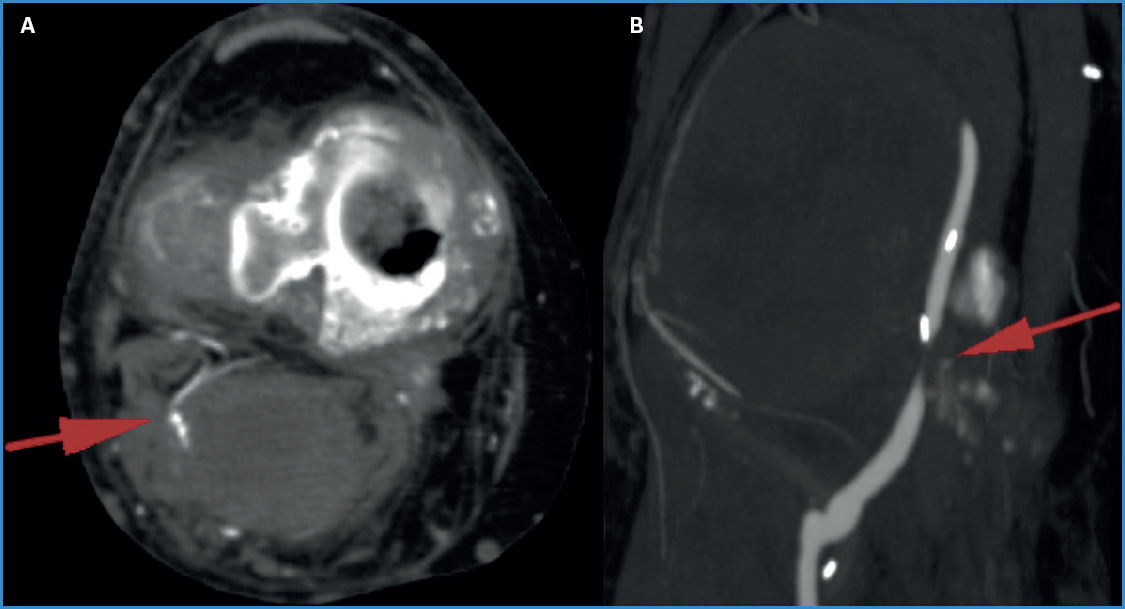
Figura 2. Angiotomografía que muestra APR con arteria genicular (A) con compresión del bypass previo (B).
Se realizó un abordaje posterior, sacotomía longitudinal y endoaneurismorrafia, ligando la arteria genicular. El hallazgo intraoperatorio confirmó la ruptura, con un hematoma circundante en todo el hueco poplíteo. El paciente recuperó los pulsos distales, con franco alivio del edema. Fue dado de al cuarto día, sin transfusiones. Falleció a los 8 meses por un IAM.
DISCUSIÓN
La ruptura es una rara complicación del AP y excepcionalmente se reporta más de un caso. El registro de Ravn reporta 717 casos y solo 24 rupturas (3,3 %), con un 8,4 % de casos por abordaje posterior, realizado por casi la mitad de los centros. Dicho abordaje se asoció con menor riesgo de expansión del saco a largo plazo (7). Si bien el uso de esta vía no es frecuente (6), es una gran alternativa, ya que permite descomprimir completamente el hueco poplíteo. Sin embargo, una potencial limitación son los aneurismas extensos fusiformes, por lo que en nuestra práctica elegimos la vía posterior para los aneurismas más localizados o saculares. Las publicaciones tradicionales hablan de la importancia de realizar siempre una apertura del saco y una endoaneurismorrafia para asegurarse la exclusión completa en casos de APR por el riesgo de ruptura posterior a la reparación solo con ligadura (4,8,9). En ningún caso elegimos el tratamiento endovascular, ya que anatómicamente consideramos que no reunían las características necesarias. La interposición con prótesis en lugar de vena a través del uso posterior es una práctica que realizamos también, con muy buenos resultados hasta el momento, si bien no la utilizamos en ninguno de los casos descriptos en este trabajo (7).
La combinación del APR con isquemia no es infrecuente, y nosotros tuvimos uno de los casos que se presentó de esa manera (10), como también son frecuentes los síntomas que resultan de la compresión del nervio ciático y la vena poplítea, también presentes en dos casos (4,6).
La alta mortalidad dentro del primer año que describen las series más grandes (cercana al 50 %) está fundamentalmente atribuida a la morbilidad que caracteriza a estos pacientes, y es lo mismo que observamos nosotros (2,6).
Mostramos tres casos de una complicación infrecuente del AP, ilustrando alternativas para su manejo quirúrgico en distintos escenarios. El tratamiento fue técnicamente exitoso en todos los casos. Es importante el manejo de las distintas vías para poder tratar y prevenir esta complicación, como también el seguimiento posoperatorio.