Introducción
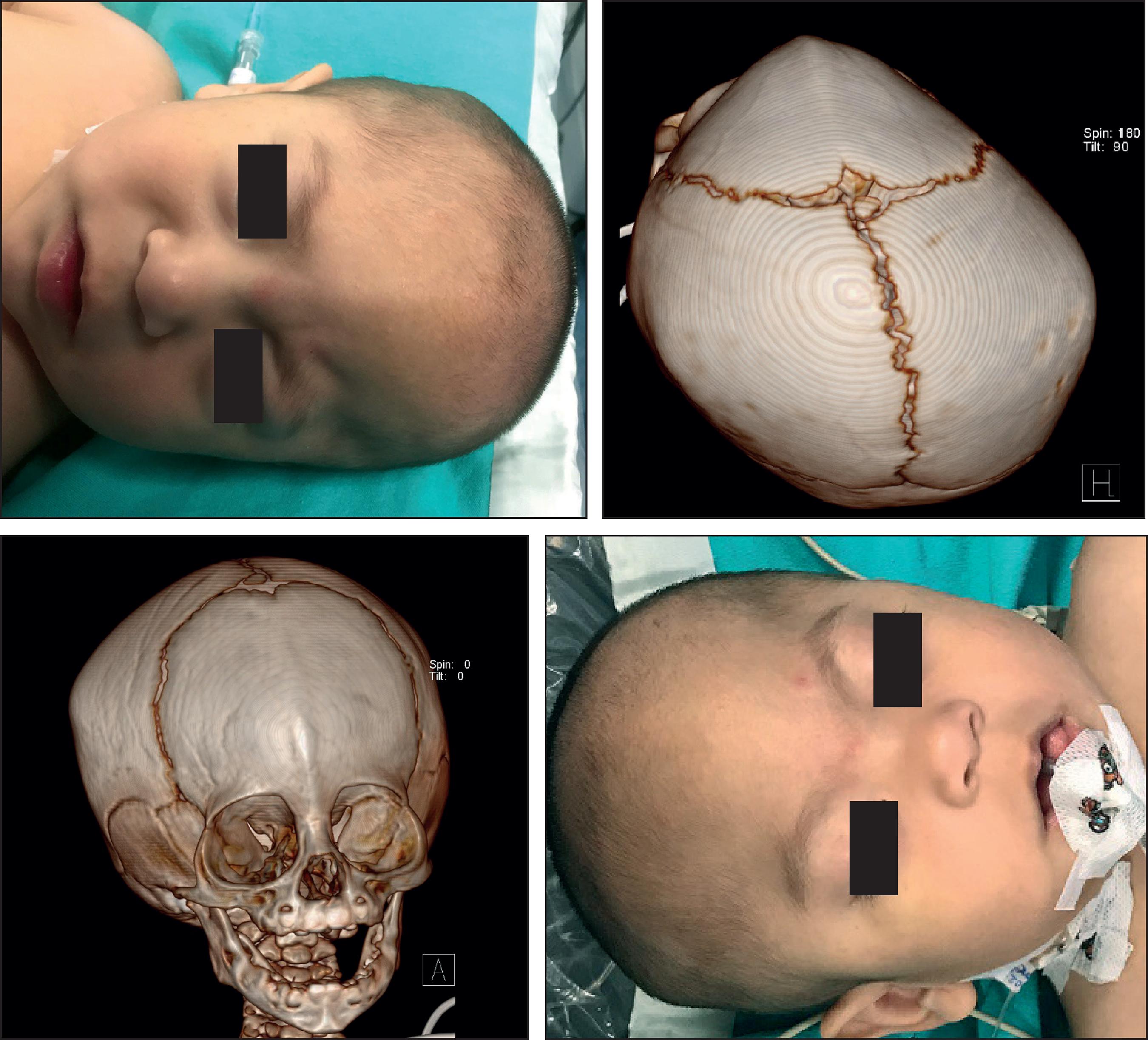
La trigonocefalia es una craneosinostosis que se caracteriza por la forma triangular o en cuña de la frente como resultado de la sinostosis prematura de la sutura metópica,(1)sutura que es la primera en cerrar y se fusiona por completo a los 8 meses,(3,4)formando un hueso único.(3,5)
El primer año de vida es crucial para el crecimiento cerebral. En la primera mitad del año el cerebro duplica su volumen, entre los 6 y 12 meses de vida aumenta el doble de su peso y los lóbulos frontales alcanzan el 47% de la talla adulta en el primer año; a los 2 años el cerebro tiene el 77% de su volumen definitivo y el 90% a los 5 años.(2)
El grupo de pacientes con trigonocefalia con afectación más severa y marcada se produce por fusiónin utero;86-10) en estos casos se produce la afectación de las estructuras condrocraneales anteriores que da lugar a una característica frente en quilla con retrusión y oblicuidad de ambos huesos frontales, desaparición de las eminencias frontales, hipoplasia de ambos rebordes supraorbitarios que están asimismo retraídos y elevados, epicanto paradójico por alteración en el reborde orbitario superior e hipotelorismo aparente.(5 6-7)
Los informes epidemiológicos en nuestro país, México, indican que esta patología ocupa el tercer lugar en frecuencia como craneoestenosis simple monosuturaria, precedida por la escafocefalia y la plagiocefalia.(11)Para las series europeas la trigonocefalia ocupa el segundo lugar,(10)y representa del 3 al 21.6% de las formas no sindrómicas.(3,12)Su incidencia es variable y se estima en diferentes series entre 1/15.000(13)a 7/10.000(11)nacimientos. Afecta más al sexo masculino con relación al sexo femenino, de 2.1 a 1(1)3.3 a 1(13)y se nota una incidencia mayor en embarazos gemelares (6.8-7.8%).(13)Se puede evocar un origen mecánico, por compresiónin utero, en este tipo de craneoestenosis.
Algunas trigonocefalias entran en un cuadro sindrómico, con datos que van del 19% al 22.4% de malformaciones asociadas(9)y un 7.3% de casos familiares.(10,13)La hipertensión intracraneana (7.9%) es menos frecuente que en la escafocefalia y puede cursar con edema de papila.(7 8 9 10 11 12-13)
La hipertensión intracraneana se ha relacionado con la reducción del cociente intelectual (CI). Están reportados niveles de aumento de presión intracraneana (PIC) del 8-20% en las sinostosis de una sola sutura.(14)El grado de retraso del desarrollo por la compresión de la sinostosis metópica se asocia a trastornos de conducta y en relación con el área afectada Bottero(13)refiere, en una de las series más grandes de trigonocefalia con 237 casos, mejoría en el desarrollo neuropsicológico en los pacientes con trigonocefalia aislada intervenidos antes del año de edad.
El diagnóstico de trigonocefalia se realiza en base a los datos clínicos y a estudios radiológicos como radiografías simples de cráneo; sin embargo, el estudio de elección es la tomografía computerizada de cráneo con reconstrucción ósea en tres dimensiones (TCC-3D).(1 2-3,5,6,10)
Para el tratamiento quirúrgico de la trigonocefalia, el acceso clásico consiste en una remodelación frontoorbitaria completa mediante craneotomía bifrontal seguida de osteotomías orbitarias, con o sin desmontaje y remodelación de la barra supraorbitaria y avance o resección de ambas regiones pterionales.(1)
Fearon y col.(15)demostraron que la cirugía temprana, sin osteotomía nasal ni interposición de injertos de hueso y osteotomías de las paredes laterales de la órbita, produce una mejoría en la región interorbitaria porque el 90% del crecimiento interorbitario ocurre en los primeros 6 meses de vida, y al liberarse con la cirugía se regulariza.(15)
Dhellemmes y col.(11)realizaron su abordaje quirúrgico con resección de la sutura metópica estenosada y craneotomías frontales en forma de ala de escarabajo. No realizan resección de la sutura coronal, que es funcional; se fijan a la barra frontoorbitaria donde los cantos laterales quedan alineados a la altura de huesos nasales discretamente sobreavanzados. La osteotomía en nasion la realizan por arriba de la sutura frontonasal para dejarla funcional. Remodelan la barra orbitaria remodela y corrigen su angulación fijándola en la porción posterior y el complejo suturario pterional, avanzándolo en forma conjunta con la craneotomía frontal.(11)
Las técnicas de remodelación abierta están asociadas a mayor pérdida sanguínea que amerita transfusiones intraoperatorias y de reposición, y está recogida una incidencia de 2.5 al 6.5% de complicaciones por lo que las técnicas quirúrgicas y anestésicas empleadas en estos pacientes son muy importantes para disminuir su morbimortalidad.(18)
Si bien, la reducción del tiempo quirúrgico y el sangrado transoperatorio son factores a considerar, es importante poner el foco de atención en las técnicas que ofrezcan los mejores resultados postoperatorios, no solo en la corrección de la deformidad tridimensional y en la liberación de estructuras intracraneanas, sino en la prevención del deterioro en el desarrollo, la normalización de la apariencia y el menor índice de recidivas, así como en la necesidad de correcciones secundarias y el mantenimiento de los resultados a largo plazo.
El objetivo de este trabajo es presentar nuestra experiencia en una serie de casos tratados de forma temprana con modificaciones propias a las técnicas abiertas propuestas por Dhellemmes en Lille, Francia.
Material y método
Operamos a 7 pacientes con trigonocefalia entre 2010 y 2018 en instituciones privadas y en el Hospital General Dr. Manuel Gea González de la Ciudad de México, en México, 5 niños y 2 niñas, con edades comprendidas entre 1 mes y 2 años y 7 meses (promedio de 7 meses y mediana de 4).
Describimos el protocolo pre, trans y postquirúrgico llevado a cabo.
Todos los pacientes fueron estudiados usando TCC-3D preoperatoria, electroencefalograma (EEG), exámenes preoperatorios, valoración del neurodesarrollo y estudio por Oftalmología. Un paciente terminó estudios de genética. Todos fueron internados el día antes de la cirugía y solicitamos paquetes globulares, plaquetas y plasma. Todos siguieron ayuno de 4 horas previas a la intervención.
En quirófano utilizamos un colchón o cuna térmica para control de la temperatura, acceso venoso de seguridad con un catéter central (confirmando su posición adecuada con radiografía de tórax) y vena periférica, monitorización de la presión arterial por medio de una línea arterial y sonda urinaria. Realizamos la tricotomía con rasuradora eléctrica evitando usar rastrillo por el riesgo de lesionar la epidermis. Protección de los ojos con pomada antiséptica y parches oclusivos.
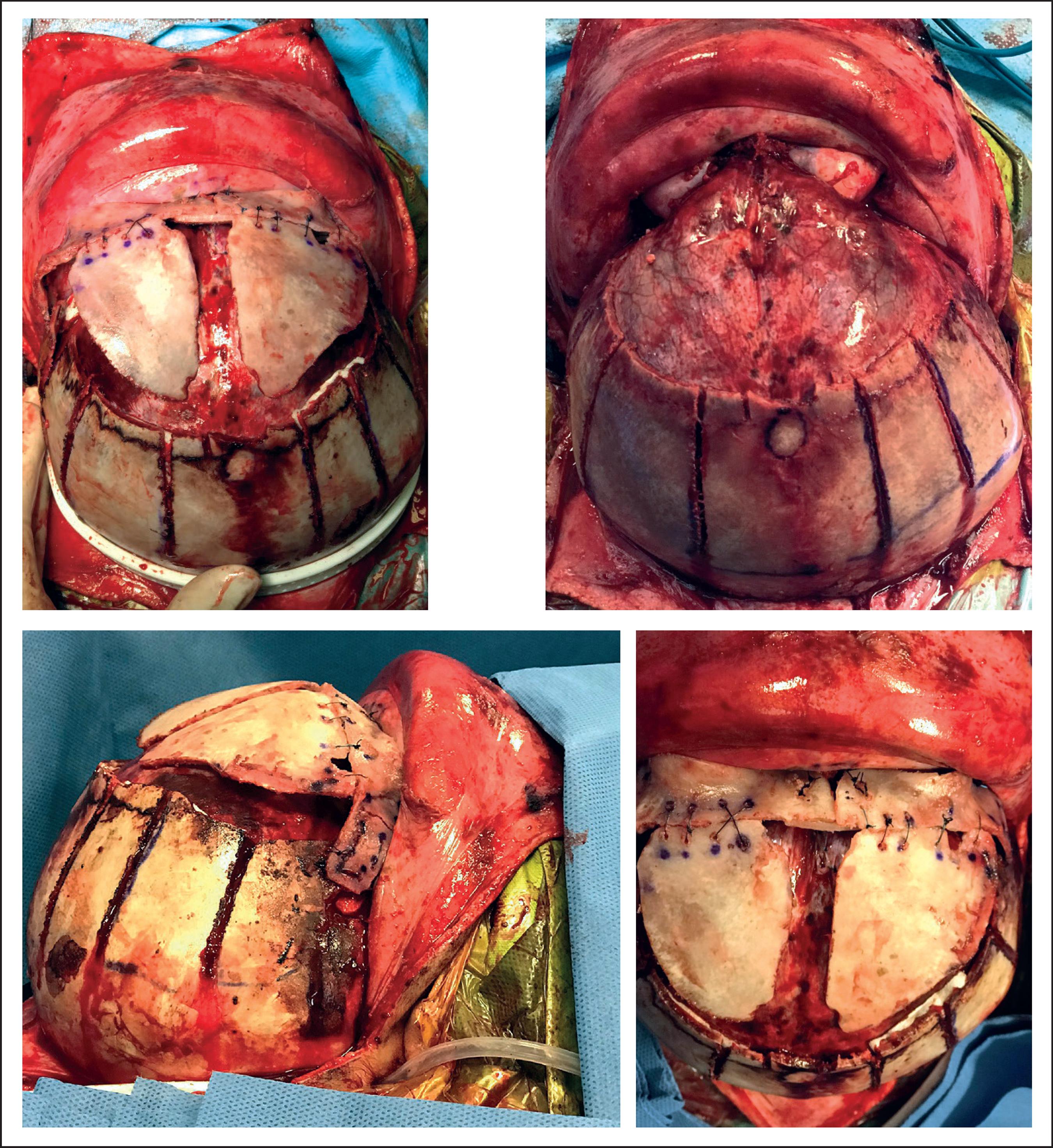
Posicionamos al paciente en decúbito dorsal y con el cráneo en discreta hiperextensión de 10 a15 grados. Hacemos el marcaje de la incisión bicoronal en relación con la forma de implante del cabello del bebé y sus progenitores para evitar que cuando sea mayor se aprecie, y la basamos en una línea bicoronal de inicio en la porción retroauricular, de forma oblicua hacia la porción posterior que quedará cubierta por el inicio del pabellón auricular, realizando un zig-zag de acuerdo con la forma de implantación del cabello en la porción frontal (Fig. 1). Redondeamos las puntas del zig-zag y tatuamos con aguja para iniciar inmediatamente el protocolo de asepsia y antisepsia, que incluye lavado con yodopovidona espuma durante 10 minutos y cobertura del paciente con campos estériles; infiltramos la piel de forma subcutánea con solución de lidocaína y epinefrina a dosis de 10 µg/kg de peso. Incidimos la piel con bisturí, disecando el colgajo de piel frontal en forma subperióstica hasta liberar los rebordes orbitarios, teniendo en cuenta la liberación de ambos nervios supraorbitarios hasta observar la sutura frontonasal. Realizamos control de hemostasia durante la cirugía mediante electrocoagulación bipolar, cera para hueso y esponjas hemostáticas, reforzando con pegamentos tisulares (gel de trombina y protrombina) sobre el seno sagital y los bordes óseos.
La técnica quirúrgica consiste en:
Resección de la sutura metópica estenosada.
-
Craneotomías frontales en forma de ala de escarabajo. La osteotomía no reseca la sutura coronal ya que es funcional (Fig. 2).
Fijamos dichas craneotomías frontales sólo con la barra frontoorbitaria.
Sobreavanzamos la barra frontoorbitaria en sus cantos laterales en relación con una línea imaginaria a nivel de la sutura frontonasal.
Realizamos la osteotomía en nasion por arriba de la sutura frontonasal para dejarla funcional.
Llevamos a cabo osteotomía medial de la barra orbitaria para remodelarla y corregir su angulación, fijándola con un injerto de hueso en la porción posterior.
-
7. En la parte lateral de la barra respetamos el complejo suturario pterional avanzándolo en forma conjunta con la barra; si es necesario, colocamos algunos puntos en hueso para mantener las suturas alineadas y funcionales y finalmente, realizamos osteotomías radiadas en hueso parietal, atravesando la sutura coronal sin resección de la misma hasta la altura de la giba parietal, a fin de modificar la restricción de crecimiento de la bóveda frontoparietal (Fig. 3 y 4). Dejamos drenajes cerrados de silicón proyectados en las regiones posteriores, en razón a que es el sitio de declive al estar el paciente en su postoperatorio en decúbito dorsal. Los exteriorizamos por contrabertura en la región retroauricular, fijándolos y dejando jareta que se cerrará en el momento de la retirada del drenaje que queda a succión durante las primeras 4 a 6 horas, lo que permite plicar la gálea y la piel sobre el sitio quirúrgico con un control hemostático; posteriormente dejamos los drenajes a gravedad y los retiramos a las 24 o 48 horas de postoperatorio.
El cierre del colgajo de piel lo realizamos siempre en 2 planos, con un plano profundo que será hemostático y a su vez soportará la tracción de la piel, Utilizamos suturas absorbibles como Vicryl 4/0 no cortante para el plano profundo y Monocryl 3/0 cortante para intradérmico. El tiempo quirúrgico fue de 90 a 120 minutos.
Cubrimos la herida con gasa delgada cubierta por un apósito impermeable, manteniéndola sellada durante 72 horas (Fig. 5).
Terminado el procedimiento, el paciente pasa extubado a unidad de terapia intensiva pediátrica para control hemodinámico durante 24 a 48 horas. Iniciamos la vía oral después de 4 a 6 horas de la intervención y control tomográfico con reconstrucción en tres dimensiones dentro de las primeras 24 a 72 horas (Fig. 6). Los pacientes son egresados del hospital al cuarto o quinto día de postoperatorio.
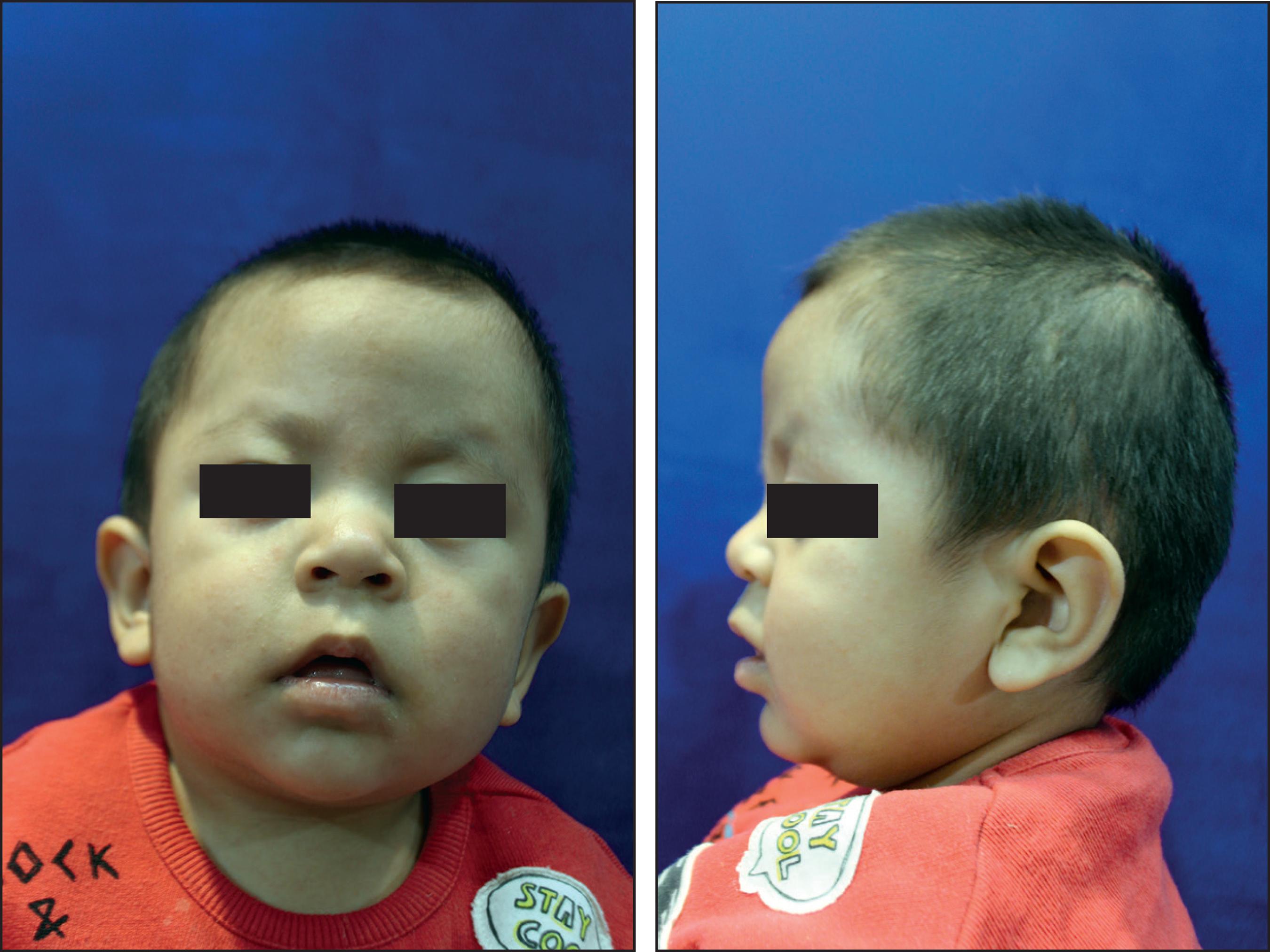
En el control postoperatorio en consulta externa tomamos fotografías, medidas del perímetro cefálico de forma mensual, valoración del neurodesarrollo, palpación del cráneo, radiografías simples de cráneo y EEG de control a los 6 meses de postoperatorio.
La citas para revisión las programamos a 1 y 4 semanas, 3y 6 meses y anualmente hasta los 7 años de edad (Fig. 7 y 8).
Resultados
En un periodo de 8 años operamos 7 pacientes, 5 varones (71%) y 2 mujeres (29%), con un rango de edad comprendida entre 1 mes y 2 años y 7 meses de edad.
Todos recibieron un promedio de 2 paquetes globulares, en uno de los pacientes se hizo un desgarro lineal de la duramadre de 2 mm que reparamos inmediatamente con Prolene 4-0 sin ninguna repercusión a largo plazo. No hubo otro tipo de complicaciones intra o transoperatorias.
La técnica referida mostró buenos resultados funcionales y estéticos. La remodelación del cráneo y cara fue adecuada y la cicatriz se escondió fácilmente con el pelo. Ausencia de morbimortalidad y sin defectos de osificación ni vacío de la fosa temporal. El hipotelorismo se corrigió con el procedimiento. La corrección del hipotelorismo fue visible desde el postoperatorio inmediato y se mantuvo durante el crecimiento. La técnica no modifica la inserción del canto interno, sólo modifica el reborde orbitario y esto es lo que corrige el hipotelorismo, que en etapas tempranas no requiere hacer más procedimientos en la órbita; es por esta razón que le llamamos hipotelorismo aparente. Cuando los pacientes no son operados tempranamente, la restricción que ocasiona el cierre de la sutura metópica sobre el crecimiento facial si determina un hipotelorismo real
El tiempo operatorio fue de 90 a 120 minutos. Todos los pacientes salieron extubados del quirófano y sin apoyo ventilatorio, permaneciendo en la Unidad de Cuidados Intensivos un máximo 48 horas para control hemodinámico y reposición sanguínea. El egreso hospitalario se produjo al cuarto o quinto día de postoperatorio.
El inicio de la vía oral se hizo a las 4 a 8 horas de postoperatorio, hasta restablecer la lactancia al seno materno en 6 pacientes y 1 fue alimentado con fórmula.
El desarrollo postoperatorio y neurofisiológico de los niños experimentó una mejoría notable al descomprimir y permitir el crecimiento cerebral fisiológico, lo que conlleva mejoría en diversos aspectos, como la irritabilidad del niño y proporciona una mejor actividad e interacción con los padres. Los padres notan en la primera semana mejoría de la irritabilidad y que a pesar del dolor postoperatorio, el pequeño se muestra más sonriente y atento. Una mamá médico reporto que el problema de reflujo que presentaba su hijo se solucionó totalmente tras el procedimiento quirúrgico. Esta observación la hizo desde que reinició la vía oral y se mantuvo hasta los 4 años de seguimiento del paciente.
Discusión
La trigonocefalia es una malformación poco frecuente; la experiencia de 22 años de los autores en Cirugía Craneofacial permitió hacer modificaciones a las técnica del Dhellemmes (técnica Lille’s)(11). La primera modificación consistió en que en lugar de resecar o mover la sutura pterional, se prolongó la barra frontoorbitaria, para dar opción a que sea autofijante, con suturas absorbibles.(11)
En la segunda modificación, el segmento de hueso resecado de la sutura metópica se utilizó como injerto miniplaca que fija y refuerza así la barra frontoorbitaria, utilizando suturas no absorbibles. Hicimos la fijación con perforaciones en la barra ósea para permitir el paso de las suturas, lo que evita el uso de materiales de osteosíntesis rígidos. En los casos más severos, que se operan de forma más temprana (antes de los 6 meses), tenemos huesos más flexibles y que se amoldan fácilmente, lo que disminuye las maniobras de remodelación del hueso frontal.
El abordaje multidisciplinario del paciente con trigonocefalia y la adecuada preparación preoperatoria, trans- operatoria y postoperatoria con rutinas establecidas para el tratamiento del paciente de Cirugía Craneofacial, han contribuido a disminuir y prevenir las complicaciones.(18) Los pacientes son valorados por Pediatría, Neurocirugía, Neurología, Genética, Cirugía Plástica y Oftalmología. Una vez programados, son valorados por Anestesia Pediátrica y Terapia Intensiva Pediátrica y se llevan a cabo estudios de TCC 3D y electroencefalograma.
La preparación preoperatoria incluye monitorización hemodinámica, renal y de temperatura, con la colocación de catéter venoso central (percutáneo o por venodisección) por Cirugía Pediátrica y colocación de vía arterial, sonda urinaria, colchón térmico, capnografía, oximetría, etc., por parte de Anestesia, con un cuidadoso protocolo de asepsia y antisepsia y limitación de entrada de personal a la sala operatoria.
La técnica utilizada respeta todo el complejo suturario coronal, sagital, lambdoideo y pterional. No colocamos placas de fijación y el remodelamiento craneal final se origina por el latido y el crecimiento cerebral. El hipotelorismo en esta malformación no es real, sino aparente, por la posición que toman las órbitas. Al corregir el ángulo de la barra supraorbitaria se corrige el hipotelorismo(1,2, 15) sin necesidad de poner un injerto de aumento. El injerto que se utiliza sirve para fijar y reforzar la barra frontoorbitaria al corregir el angulamiento de la misma, usando un segmento del hueso resecado de la sutura estenosada para evitar el uso de miniplacas absorbibles. Las extensiones laterales de la barra frontoorbitaria donde se involucra en parte la sutura pterional se utilizan tanto para el avance lateral del techo orbitario como para evitar el vaciamiento temporal.
Los excelentes resultados quirúrgicos y la evolución de nuestros pacientes vienen dados porque con esta técnica se trabaja sobre la sutura afectada y se respetan las suturas no afectadas, remodelando de forma total la frente y la bóveda craneana. La cicatrización de la herida es satisfactoria y meticulosa; se hace el cierre en 2 planos y se evita dañar los folículos pilosos por electrocoagulación.
La cirugía logra la corrección total del defecto y con los pacientes menores de 6 meses se obtiene remodelación ósea y crecimiento del cráneo armónico, al respetar su sistema suturario.
Las técnicas de remodelación abierta se asocian con mayor pérdida sanguínea, que no siempre amerita transfusiones intraoperatorias y de reposición. Está reportada una incidencia de 2.5 a 6.5% de complicaciones. Por lo tanto, un protocolo quirúrgico bien llevado a cabo, ayudará a minimizar estas incidencias.(19) Con las maniobras que hemos referido de infiltración subcutánea de lidocaína con epinefrina, la hemostasia cuidadosa durante todo el procedimiento y el control hemodinámico tanto transoperatorio como postoperatorio, hemos podido tener resultados seguros y satisfactorios.(17,18)
En cuanto al desarrollo neurológico de los pacientes, hay que señalar la mejoría de la sintomatología de irritabilidad e hiperactividad, lo que facilita a los padres la interacción con el bebé que sin duda contribuye favoreciendo su desarrollo psiconeurológico.
Los electroencefalogramas preoperatorios han mostrado trastornos en el área frontal en algunos pacientes, que se mantienen en observación en el postoperatorio y no han requerido tratamiento coadyuvante. Shimoji,(19) reporta mejoría en el desarrollo neurológico en 61 de sus 65 pacientes y mejoría en el flujo cerebral en el 95% de los mismos con la técnica de craneoplastia descompresiva del hueso frontal (confirmada por tomografía con emisión de fotones para flujo cerebral). Estos resultados apoyan al tratamiento quirúrgico implementado y nuestra técnica, en la que se respetan los procesos suturarios y se evitan las recidivas. El seguimiento en esta serie de pacientes fue de 8 años máximo y mínimo de 1 año, pero continúan bajo vigilancia. Teniendo en cuenta que la sutura metópica se cierra a los 8 meses, al hacer una técnica que libera completamente esta sutura y no daña otras suturas el crecimiento craneofacial continua de forma normal y creemos que es por esta razón que no se presentan recidivas.
La sutura metópica cierra normalmente antes de los 8 meses de edad; es por esto que al utilizar una técnica que libera el crecimiento frontal, es visible desde el postoperatorio inmediato y permite el crecimiento armónico, con la corrección del hipotelorismo que es aparente en etapas tempranas, que cede con simple liberación y se mantiene a lo largo del crecimiento del niño.
Está descrito que cuando los pacientes tienen anomalías extracraneanas y cerebrales asociadas se incrementa el riesgo de retraso mental y la presencia de psicopatologías en los pacientes con trigonocefalia Nuestros pacientes presentaron como problemas principales en común una marcada irritabilidad, notada por los padres, en comparación con otros niños de la misma edad. Uno presentaba problemas de reflujo gastroesofágico importantes que no mejoraban con manejo médico con metoclopramida y antiácidos o cambios de posición, quedando corregida esta condición tras el procedimiento quirúrgico y refiriéndolo los padres al reinicio de la alimentación vía oral (leche materna); el paciente, a los 4 años de seguimiento, no volvió a presentar reflujo. A largo plazo y si los pacientes son operados tardíamente, hay un aumento del trastorno de déficit de atención e hiperactividad, desorden de conducta, desorden de oposición desafiante y espectros de autismo(12,13) que no mejorarán con el procedimiento quirúrgico, por lo que es muy importante tener bien estudiados a los pacientes ya que hay que tener en cuenta estos aspectos para el pronóstico.
El hipoteleorbitismo se corrige con la remodelación de la barra frontoorbitaria; los cantos permanecen insertados en su sitio ya que las osteotomías se hacen por arriba de la sutura nasofrontal y de la sutura frontoorbitaria, lo que hace pensar que el hipoteleorbitismo en etapa inicial del lactante es aparente por la mala posición del reborde supraorbitario, que es el que da el epicanto aparente y no el verdadero.
El diagnóstico diferencial, por ejemplo con el síndrome de valproato de magnesio, se debe detectar antes del procedimiento ya que el daño cerebral que tienen estas formas no se recupera con el procedimiento quirúrgico o aportan una mejoría mínima; solamente se podría obtener un resultado estético si existiese un crecimiento del parénquima cerebral satisfactorio.
Conclusiones
La técnica presentada da excelentes resultados en los pacientes con trigonocefalia menores de 2 años de edad, con corrección de la malformación; evita el vaciamiento temporal y las infracorrecciones así como las recidivas, porque respeta las suturas sanas y al quitar la compresión cerebral permite un adecuado crecimiento cerebral que a su vez favorecerá el resultado del desarrollo craneal y facial.
El hipotelorismo temprano viene dado por la posición anormal del reborde supraorbitario y se corrige al rectificar la angulación de la barra supraorbitaria.
El desarrollo psiconeurológico presenta mejoría tangible para los padres.
Es importante identificar a los pacientes sindrómicos y con otras patologías cerebrales que pueden tener un aspecto de frente en quilla ocasionado por la falta de crecimiento cerebral y no por el cierre prematuro de la sutura, ya que estos pacientes no se benefician del procedimiento quirúrgico descrito.