INTRODUCCIÓN
Los fibromas osificantes son neoplasias fibro-óseas benignas que afectan al esqueleto craneofacial y mandíbula. Han sido identificadas tres variantes clínico-histopatológicas que son el fibroma osificante de origen odontogénico y dos tipos de fibroma osificante juvenil: fibroma osificante juvenil trabecular (FOJT) y fibroma osificante juvenil psamomatoide (FOJP) 1.
El fibroma osificante juvenil psamomatoide (FOJP) es una variante rara del fibroma osificante que puede ser localmente agresivo. Este presenta un rápido crecimiento a corto plazo y una alta tasa de recurrencia2-4. El FOJP generalmente se presenta en pacientes menores de 15 años, pero también puede ocurrir en adultos. Su ubicación prevalente son los senos paranasales, maxilar, mandíbula, órbitas, complejo frontoetmoidal y hueso frontal4.
La etiología del fibroma osificante juvenil no ha sido establecida. Existen diferentes hipótesis, como la presencia de un hamartoma del tejido óseo, restos embrionarios localizados o el antecedente de traumatismos en la zona como factor predisponente. El diagnóstico del FOJP se basa en manifestaciones clínicas, radiológicas e histológicas. Su histopatología muestra celularidad densa con estroma fibroso y cuerpos de psamoma. Se han descrito las siguientes características radiológicas del FOJP: locularidad, radiodensidad y perforación de hueso cortical 4,5.
En este trabajo se presenta el caso de una paciente adolescente con diagnóstico de FOJP, en donde se detalla la planificación virtual para la exéresis de la lesión y la obtención de un injerto libre de cresta iliaca.
CASO CLÍNICO
Mujer de 15 años con antecedentes personales de hipotiroidismo e hiperparatiroidismo leve normocalcémico asintomático, no refiere alergias. Consulta en octubre de 2020 por aumento de volumen maxilar con movilidad dentaria asociada a la lesión. En el examen físico se observa asimetría geniana maxilar sin cambio de coloración en piel, abombamiento de tabla vestibular y palatina de maxilar derecho desde diente 16 a 22, de consistencia firme, asintomático y movilidad grado III de dientes 15, 14 y 13.
Se decide programación de biopsia incisional para diagnóstico histopatológico definitivo, solicitud de exámenes de laboratorio y función paratiroidea, con un diagnóstico presuntivo de fibroma osificante juvenil. El fundamento del diagnóstico se basa en el examen clínico y la tomografía computarizada (TC), la cual informa lesión ósea maxilar derecha expansiva que mide 3 x 2,7 x 2,6 cm aproximadamente, con densidad de vidrio esmerilado que compromete reborde alveolar y se encuentra en relación a raíces de dientes 15, 14 y 13 (Figura 1).
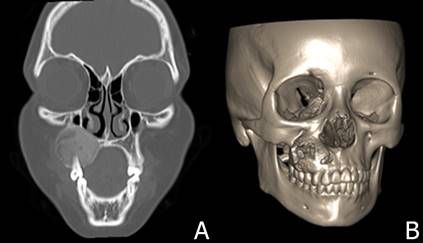
Figura 1. Estudio radiológico. A: tomografía computarizada que muestra lesión expansiva con densidad de vidrio esmerilado. B: reconstrucción tridimensional donde se observa extensión de la lesión
El resultado histopatológico de la muestra dio como resultado definitivo fibroma osificante juvenil psamomatoide. Dado lo anterior, junto con el estudio radiológico se determina como tratamiento la exéresis completa con margen de seguridad mediante hemimaxilectomía derecha con reconstrucción de autoinjerto libre de cresta ilíaca izquierda.
La intervención se planificó digitalmente en el software ProPlan CMFTM, en donde se delimitaron osteotomías de la zona a resecar y posteriormente se realizó la transposición de un modelo tridimensional de hueso ilíaco con la zona a injertar. De lo anterior se obtuvo un modelo tridimensional del injerto ya en posición. A partir del mismo se confecciona un modelo estereolitográfico que permitió el premoldeado de la placa de reconstrucción (Figura 2 y Figura 3).
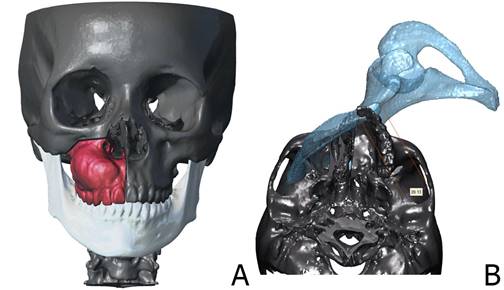
Figura 2. Planificación virtual tridimensional con software ProPlan CMFTM. A: delimitación de osteotomías. B: transposición de modelo de hueso ilíaco en zona de hemimaxilectomía
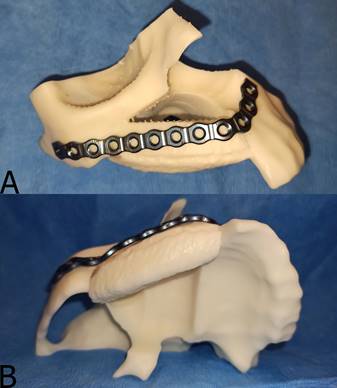
Figura 3. Moldeado de placa de reconstrucción. A: placa de reconstrucción perfil 2,3 mm preformada en modelo estereolitográfico. El modelo considera el futuro injerto de cresta ilíaca. B: vista caudal de modelo estereolitográfico
Durante la cirugía se observa fibroma osificante prominente, óseo y bien diferenciado. La incisión se realiza con electrobisturí en fondo de vestíbulo en relación con los dientes 18 a 24. Para la escisión se prefiere instrumental piezoeléctrico, por lo que se consigue una osteotomía precisa y se evita lesiones en las estructuras adyacentes. Se respeta el plano de mucosa nasal y se transpone el cuerpo adiposo de la mejilla sobre este para recibir el injerto, con el objetivo de asegurar un sellado adecuado con respecto a la cavidad nasal.
De forma simultánea, el equipo de traumatología extrae un injerto de cresta iliaca con guía quirúrgica para reconstrucción inmediata. El tejido óseo se posiciona entre la zona media del maxilar izquierdo hasta coaptar con hueso cigomático contralateral, se fija con placas de osteosíntesis sistema 2.3 perfil 2.0 y tornillos de titanio. Finalmente se sutura por planos fijando membranas de PRF para mejor cicatrización y cierre de defecto.
En control inmediato, se solicita TC con reconstrucción 3D en donde se observa la posición del injerto de acuerdo con lo planificado (Figura 4). El postoperatorio de la paciente consiste en control de la herida operatoria y observación de su evolución, la cual transcurre con leve dolor e inflamación, considerándose favorable. El primer control postalta se realiza en una semana, no se observan signos de infección en herida operatoria.
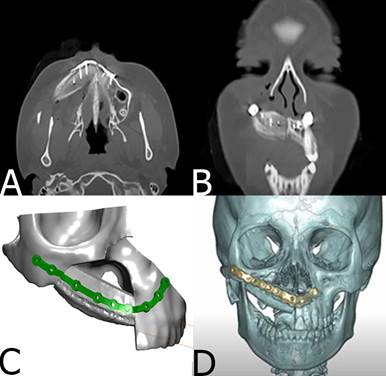
Figura 4. Tomografía de control versus planificación 3D. A: corte axial y coronal de tomografía computarizada que muestra posición de injerto óseo. B: reconstrucción 3D con software ProPlan CMFTM. C: reconstrucción de postoperatorio inmediato donde se observa posición de placa acorde con planificación digital
Los autores declaran que el trabajo fue aprobado por el Comité de Ética de la Investigación de S. S. M. Norte y que se obtuvo el consentimiento informado de los pacientes.
DISCUSIÓN
El fibroma osificante juvenil psamomatoide generalmente es asintomático, pero el rápido crecimiento a corto plazo puede causar asimetría facial. Cuando el maxilar, la mandíbula o ambos se ven afectados, también puede causar síntomas dentales. Entre los síntomas posteriores al rápido crecimiento dependiendo del compromiso del globo ocular o complejo nasal se puede generar exoftalmos, diplopía, alteración de la agudeza visual, obstrucción nasal uni o bilateral, anosmia, hiposmia, epistaxis o rinorrea 4,5.
Las características histológicas del fibroma osificante juvenil psamomatoide describen la presencia de una lesión compuesta por espículas y férulas óseas mezcladas con un estroma fibroso, el componente más característico dentro de este grupo de lesiones fibro-óseas es la presencia de cuerpos psamomatoides mineralizados o calcificados. Además, se observan células gigantes dentro del componente psamomatoide, aunque pueden encontrarse dispersas en el estroma6. Radiográficamente el FOJ se presenta como una lesión en forma de masa bien circunscrita con contornos suaves. Puede observarse como un quiste unitario o una lesión sólida de tejido blando no calcificado cuando se encuentra en fase inicial, en una fase posterior las lesiones se vuelven radiopacas. En la tomografía computarizada el fibroma osificante se presenta como una masa expansiva con islas de formación ósea dentro de la misma7.
Como diagnóstico diferencial se puede considerar al tumor pardo, el cual también presenta células gigantes multinucleadas con la diferencia de que estas se encuentran entremezcladas con infiltrado hemorrágico y depósitos de hemosiderina, asociadas a un estroma fibroblástico vascular8.
Aunque no existe consenso sobre el método óptimo o el momento de la reconstrucción de defectos postoperatorios, los injertos óseos autólogos se consideran el estándar de oro, con o sin el uso de una técnica microquirúrgica2,3. El tratamiento indicado para el FOJP es la escisión quirúrgica completa con margen de seguridad, siendo común su recidiva entre 30 y 56 %4. Existe debate acerca de la recesión total en lesiones bien circunscritas, pero su tasa de recurrencia tiende a ser mayor cuando se realizan resecciones conservadoras como legrado o escisión local8. La recurrencia de este fibroma se atribuye a la naturaleza infiltrativa del tumor, además de la dificultad para la resección adecuada debido a su localización8,9.
A la fecha no se encuentran publicados en la literatura casos que impliquen la reconstrucción de defectos óseos producto de FOJP, ya sea con el uso de planificación virtual y/o con el uso de injertos libres vascularizados o no vascularizados. Debido a la poca disponibilidad de pabellones quirúrgicos durante la pandemia de COVID-19 y la priorización de atención de lesiones malignas, junto con la no disponibilidad de un equipo de microcirugía, se tomó la decisión de realizar un injerto libre customizado mediante planificación 3D. Con el injerto se buscó una sobrecorrección, donde se presentó una reabsorción de 40 % aproximadamente. Actualmente la paciente se encuentra en planificación para su rehabilitación oral definitiva.
CONCLUSIONES
El uso de herramientas digitales nos permite un mejor estudio del caso, lograr una planificación más precisa de los cortes para la resección de la lesión, obtener un injerto del tamaño exacto necesario mediante una guía de corte impresa tridimensionalmente. Además, utilizando la misma tecnología se obtuvo un modelo estereolitográfico que permitió el premoldeado de la placa de reconstrucción, lo que dio como resultado una disminución del tiempo intraoperatorio. Se destaca el hecho de tratarse de una lesión benigna en una paciente joven en donde la colocación de un injerto libre se integró de forma satisfactoria, pudiendo posteriormente planear su rehabilitación.














