Introducción
En la consulta de Ginecología es muy frecuente el hallazgo incidental de masas anexiales, prevalencia que varía dependiendo de los estudios entre un 2,5 % y un 18 % en mujeres postmenopáusicas y alrededor del 7,8 % en premenopáusicas1-2. La mayoría de estas masas son benignas, pero son sometidas a cirugía por miedo a su malignidad.
Los tumores malignos de ovario suponen una enfermedad muy grave que debe su peor pronóstico a su comportamiento como tumor insidioso. Los estadios precoces son generalmente asintomáticos o con síntomas inespecíficos, diagnosticándose en estadios avanzados con una supervivencia del 18,6 % al 46,5 % a los 5 años3.
Sin embargo, la cirugía de las masas anexiales no está exenta de complicaciones quirúrgicas y conlleva importantes repercusiones derivadas de la alteración de la reserva ovárica en mujeres en edad fértil (menopausia quirúrgica). Son pocos los estudios que analizan la incidencia de estas complicaciones así como del manejo conservador con seguimiento a largo plazo4-5, por lo que no se conoce la historia natural de las masas anexiales.
Existen claros criterios de indicación quirúrgica de las masas anexiales como son mujeres sintomáticas o quistes de gran tamaño con elevado riesgo de torsión o rotura, pero esta cirugía no estaría justificada en casos asintomáticos con criterios de benignidad, que probablemente ocurren en la mayoría de las ocasiones6.
La estimación de mujeres sometidas a cirugía por masas anexiales en EEUU es más de 200.000 mujeres al año7. Por tanto, su correcto manejo a través de un protocolo de actuación es de elevada importancia.
El diagnóstico de las masas anexiales se realiza mediante ecografía, pero existen diferentes terminologías para la descripción ecográfica a fin de legar a un buen diagnóstico diferencial entre las masas anexiales benignas y malignas. Entre ellas está la terminología IOTA (International Ovarian Tumor Analysis), pero es compleja en su uso y hasta un 24 % de las masas anexiales estudiadas no son clasificables con ella8-9.
En 2009, con el fin de mejorar la comunicación entre ecografistas y clínicos, se publica un estudio prospectivo multicéntrico que describe y analiza la clasificación GI-RADS (Gynecologic Imaging Report and Data System)10-11, un sistema equivalente al sistema BI-RADs de la mama que proporciona un riesgo estimado de malignidad en función de cada categoría y que, por tanto, unifica el manejo de pacientes con el mismo riesgo. Utilizado por ecografistas expertos ha demostrado una sensibilidad del 99 % y una especificidad del 86 %.
En un intento de optimizar el manejo de las masas anexiales basadas en una buena práctica clínica, el equipo de Ginecología de nuestro hospital realizó en 2012 una revisión de los artículos más relevantes sobre el manejo de masas anexiales, sin observar una definición clara en los protocolos existentes de las sociedades científicas. Después de varias sesiones de consenso, se diseñó un protocolo que planteaba la utilización del sistema GI-RADS11, basado en el principio de atención correcta: dicho protocolo permitiría evitar cirugías innecesarias y con ello garantizar una atención sanitaria adaptada a las necesidades de cada paciente, que aportase más beneficios que efectos no deseados, así como un manejo coste-efectivo12. Posteriormente la SEGO (Sociedad Española de Ginecología y Obstetricia)13 respaldó el uso de GI-RADS dentro de su protocolo de actuación frente a las masas anexiales.
Por ello, el objetivo del estudio es evaluar si la implantación de un protocolo basado en el sistema GI-RADS ha permitido un correcto manejo de las masas anexiales, evitando la actividad clínicamente innecesaria derivada del sobrediagnóstico y sobretratamiento, así como un ahorro en los costes.
Material y métodos
Se llevó a cabo un estudio de cohortes retrospectivo. La población de estudio fueron mujeres atendidas en la consulta de Ginecología del Hospital Universitario Rey Juan Carlos de Móstoles (Madrid), desde julio de 2015 a junio de 2017, con hallazgo de masa anexial. A dichas mujeres se les aplicó el protocolo de actuación ante masas anexiales basado en estado hormonal y GI-RADS (Tabla 1) aprobado por el Comité de Investigación del hospital.
Tabla 1. Protocolo de acción de masas anexiones basado en GI-RADS y estado hormonal
| Imagen ECO | Tamaño ECO que determina la decisión | |
|---|---|---|
| Seguimiento* | Cirugía | |
| GI-RADS 1 | ||
| Normal | - | - |
| GI-RADS 2 | ||
| Funcional | > 5 cm | Según síntomas |
| GI-RADS 3 | ||
| Premenopaúsica | ||
| Teratoma | 3-4 cm | >4 cm |
| Endometrioma | 3-5 cm | >5 cm |
| Quiste simple | >3 cm | >10 cm |
| Postmenopáusica | ||
| Teratoma | <3 cm | >3 cm |
| Endometrioma | <3 cm | >3 cm |
| Quiste simple | >2,2 cm | >10 cm |
| GI-RADS 4 | ||
| 1-2 criterios de malignidad | <3 cm pre-m | >3 cm |
| GI-RADS 5 | ||
| >2 criterios de malignidad | - | Todos |
ECO: ecografía trasvaginal y/o trasabdominal 2D y Doppler color de alta resolución; *: el primer seguimiento se realizó entre las seis semanas y los tres meses del diagnóstico, el segundo a los seis meses y el tercero al año; GI-RADS: Gynecologic Imaging Report and Data System; pre-m: premenopáusicas.
Se consideró que una paciente era postmenopaúsica cuando llevaba un año entero sin menstruación.
Se solicitó una ecografía trasvaginal y/o trasabdominal 2D y Doppler color de alta resolución VOLUSON (modelo E6), prueba realizada por ginecólogos expertos con más de 10 años de experiencia en ecografía. La masa anexial se catalogó con el método GI-RADS según el patrón de reconocimiento normal (G 1), funcional (G 2) o estructural benigno (G 3). Cuando no se encontró un diagnóstico etiológico presuntivo mediante impresión subjetiva, se aplicaron los cinco signos de malignidad: papilas con altura ≥ 3 mm, tabiques con grosor ≥ 2 mm, presencia de áreas sólidas no papilares, vascularización Doppler color central -ya sea en papilas, tabiques o en el centro de un tumor sólido- y ascitis. Se clasificó en G 4 cuando presentaba uno o dos de estos signos y en G 5 cuando existían tres o más.
Según el riesgo de malignidad correspondiente a cada grupo (0 % para G 1, <1 % para G 2, 1-4 % para G 3, 5-20% para G 4 y a >20 % para G 5)10 se decidió el tipo de actuación (Tabla 1). Ante una imagen ecográfica G4 o superior en pacientes postmenopáusicas se indicó cirugía. Si durante el seguimiento la masa anexial aumentaba en complejidad y se producía un cambio en su clasificación GI-RADS, el seguimiento cambiaba.
En caso de una ecografía de alta resolución no concluyente (imagen anexial no clasificable claramente en G 3, G 4 o G 5) se solicitó una resonancia magnética nuclear (RMN) abdomino-pélvica.
La estimación de los costes derivados de la implantación del protocolo se basó en el coste que habrían supuesto las intervenciones quirúrgicas si no se hubiesen evitado (anexectomías no realizadas), tomando como referencia el Catálogo de Precios Públicos del Servicio Madrileño de Salud de 2019, menos los costes asociados al seguimiento (número de consultas sucesivas) y los derivados de pruebas innecesarias (RMN evitadas)14.
Las variables categóricas se describieron mediante frecuencias y porcentajes, y las cuantitativas mediante media y desviación estándar (DE). Todos los cálculos se realizaron con el programa SPPS v.17.0.
Resultados
Se estudiaron un total de 154 mujeres, con una edad media de 44, 3 años (DE= 14,3), 25,3 % de ellas en la menopausia.
Más de la mitad de las imágenes ecográficas se catalogaron como GI-RADS 3 (n=79; 51,3 %), dentro de las cuales las más frecuentes fueron el endometrioma (45,6 %) y el quiste simple (36,7 %), casi un cuarto se catalogó como G 2 (n=38; 24,7 %), el 16,2 % se catalogó como G 4 y el 7,8 % como G 5.
De las 37 pacientes (24 %) con imágenes sospechosas de malignidad, 12 (32,4 %) no se sometieron a cirugía e iniciaron seguimiento: una paciente con masa catalogada como G 5 no se operó por fragilidad, y las once restantes (G 4) no se operaron por los siguientes motivos:
una paciente de 88 años y elevada comorbilidad rechazó la cirugía
dos pacientes rechazaron la cirugía por deseos genésicos no cumplidos ante la posible disminución de la reserva ovárica derivada de la misma
ocho pacientes eran mujeres premenopáusicas que presentaban una masa anexial menor de 3 cm y un sólo criterio de malignidad, por lo cual se decidió realizar seguimiento. En tres de ellas la masa anexial desapareció en el primer control de seguimiento, en dos la imagen cambió y se reclasificó como GI-RADS 3 y en tres mujeres la imagen permaneció estable más de dos años.
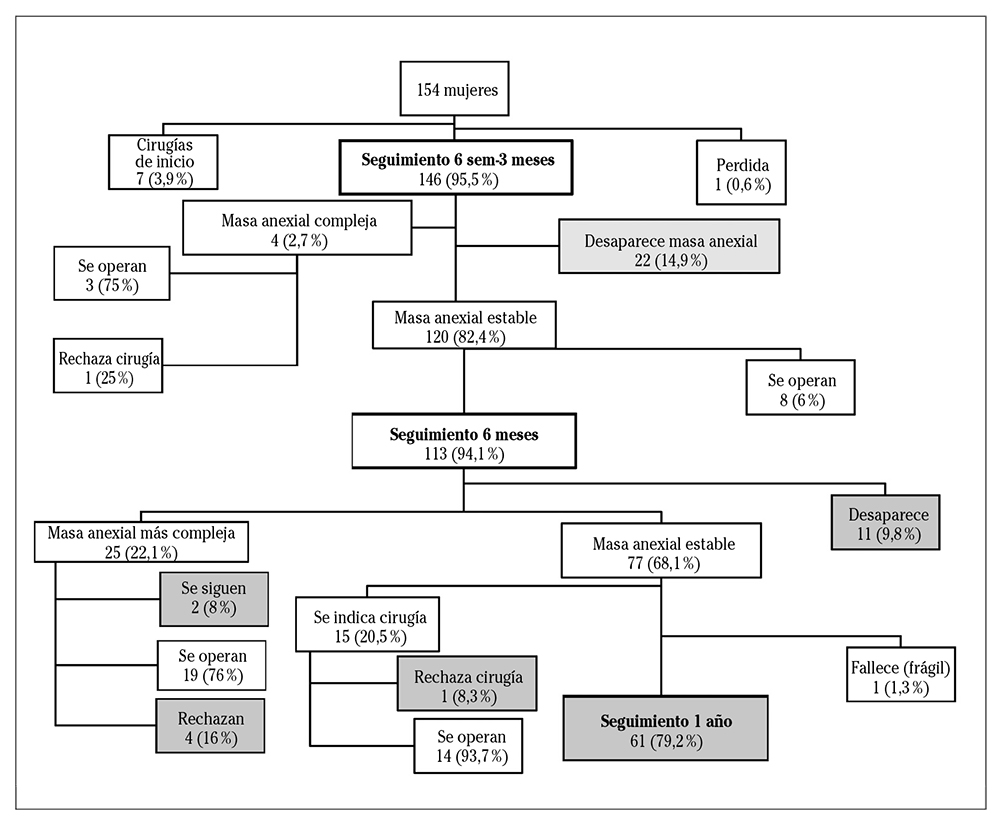
Durante el seguimiento se perdió una paciente (0,65 %) y otra falleció por causa diferente a la masa anexial (0,65 %). La Figura 1 recoge la actitud terapéutica según el protocolo.
Al año de seguimiento, se habían intervenido 51 pacientes (33,1 %). De las masas anexiales operadas, un 33,3 % (n=17) fueron cáncer de ovario, un 88,2 % (n=15) en mujeres postmenopáusicas con una imagen ecográfica sospechosa de malignidad G 4 o G 5. Cinco pacientes (3,2 %) rechazaron la cirugía indicada (cuatro por imagen sospechosa de malignidad y una por masa anexial estable pero con síntomas asociados como dolor, sensación de peso, etc.).
Durante el seguimiento se evitaron el 62,3 % de las cirugías. En el primer seguimiento (entre las seis semanas y los tres meses del diagnóstico) habían desaparecido las imágenes anexiales en 22 pacientes (14,3 %), y en el segundo (a los 6 meses) en 11 pacientes (7,1 %). Al final del estudio, 61 pacientes (39,6 %) no habían sido intervenidas por presentar una masa anexial estable (sin cambios). Dos pacientes (1,3 %) presentaban elevada comorbilidad quirúrgica por lo que se decidió realizar seguimiento a pesar de mostrar una imagen que justificaba la cirugía.
Como podemos observar en la Tabla 2, el coste de las 96 cirugías evitadas fue de 84.320 €; si restamos los costes asociados al seguimiento en consulta y a aquellas resonancias que no se deberían haber realizado dado que no aportaron ninguna información respecto a lo visto en ecografía (19 pruebas de 20 solicitadas), el ahorro tras la aplicación correcta del protocolo fue de 57.683 €.
Tabla 2. Costes derivados de la aplicación del protocolo
| Tipo de actuación | n | Coste procedimiento | Costes totales | |
|---|---|---|---|---|
| (€) | (€) | |||
| Costes asociados a cirugías evitadas | 84.320 | |||
| Cirugías evitadas (no realizadas) | Anexectomía unilateral | 88 | 850 | 74.800 |
| Anexectomía bilateral | 8 | 1.190 | 9.520 | |
| Costes asociados al seguimiento | 23.217 | |||
| Consultas | Sucesivas | 71 | ||
| - 6 sem-3 meses | 146 | 10.366 | ||
| - 6 meses | 113 | 8.023 | ||
| - 1 año | 68 | 4.828 | ||
| Costes asociados a pruebas innecesarias | 3.420 | |||
| Prueba diagnóstica adicional | RMN (evitables) | 19 | 180 | 3.420 |
| Costes totales tras aplicación correcta del protocolo | 57.683 | |||
sem: semanas; RMN: resonancia magnética nuclear.
Discusión
El manejo de las masas anexiales es un importante problema clínico y es frecuente su hallazgo en mujeres asintomáticas, tras una revisión rutinaria ginecológica o tras la realización de pruebas de imagen (TAC, RMN y PET) realizadas por otro motivo. Este hallazgo supone un aumento de ansiedad en la paciente, así como la realización de pruebas complementarias para establecer la naturaleza del hallazgo asintomático.
Sin embargo, la mayoría de estas masas anexiales son benignas. En nuestro estudio solo el 11 % fueron malignas, porcentaje inferior al publicado por O’Sullivan y col15 que encontraron un 28 % de malignidad en masas asintomáticas detectadas tras la realización de otras pruebas de imagen distinta a la ecografía.
Existen en la literatura muchos algoritmos diagnósticos (ROMA, CPH-I, RMI, IOTA). No obstante, no son protocolos per se aplicados a la toma de decisiones clínicas, y ninguno de ellos ha demostrado superioridad en el manejo de las masas anexiales.
En 2012 se había realizado una revisión de los artículos más relevantes sobre el manejo de masas anexiales, sin observarse una definición clara en todos los protocolos existentes de las sociedades científicas. Después de varias sesiones de consenso, el equipo de Ginecología de nuestro hospital diseñó un protocolo, basado en el principio de atención correcta12, es decir, que un tratamiento debe aportar más beneficios que efectos no deseados. Posteriormente, en 2016, la SEGO (Sociedad Española de Ginecología y Obstetricia)13 respaldó el uso de GI-RADS dentro de su protocolo de actuación frente a las masas anexiales.
Tras la implantación de este protocolo, la resolución espontánea de la masa anexial durante el seguimiento ocurrió en el 21,4 % de los casos, muy similar al 20,2 % publicado por Froyman y col4.
Con el manejo conservador de las masas anexiales se evitaron un 67 % de cirugías innecesarias y las complicaciones que se hubiesen derivado de la intervención (sangrado, infecciones, reintervenciones), que pueden llegar a ser hasta del 15 %5 16-17 lo que, aplicado a nuestro estudio, supondría 23 complicaciones evitadas, algunas de ellas potencialmente graves.
Si bien existe en el momento actual una importante corriente sobre no hacer en relación con la seguridad del paciente, en donde las diferentes sociedades científicas se han comprometido con la calidad asistencial, no hemos encontrado ningún estudio que enfrente el problema de las anexectomías innecesarias, por lo que son necesarias investigaciones rigurosas que planteen un seguimiento más prolongado de tratamientos conservadores, que son más eficaces y rentables a largo plazo. En nuestro estudio mostramos cómo el seguimiento de la masa anexial sin cirugía es una actitud terapéutica acertada evitando cirugías innecesarias.
En cuanto a la reducción de costes derivados de la implantación del protocolo, no hemos encontrado en la literatura ningún estudio que aborde dicho aspecto. Si extrapolamos nuestros resultados a una prevalencia de masas anexiales en torno al 7%, el manejo con nuestro protocolo supondría un ahorro considerable de costes.
El hallazgo de una masa anexial a menudo va acompañado de solicitud de pruebas complementarias lo que supone un aumento del gasto. La Parra y col18 y Biggs y Marks19 defienden que la RMN permite realizar un diagnóstico más preciso. Sin embargo, 19 de las 20 RMN realizadas en nuestro estudio no aportaron ninguna información adicional a la ecografía de alta resolución, por lo que consideramos que no se debería realizar sistemáticamente. Dodge y col20 afirman en su artículo que la RMN debe solicitarse para aclarar el potencial maligno de las masas anexiales únicamente en pacientes donde la ecografía no es concluyente. Así mismo, resaltan el sobrecoste que supone la realización de pruebas adicionales, tanto económico, como de daño para el paciente (por la exposición a la radiación y a los contrastes intravenosos), así como las molestias ocasionadas.
Como conclusión a nuestro estudio, consideramos que el protocolo de actuación frente a masas anexiales basado en el método GI-RADS facilita la indicación de actitudes terapéuticas acertadas sin sobretratar al 62,3 % de las mujeres con enfermedades benignas o funcionales de nuestro estudio, reduciendo los gastos sanitarios derivados del tratamiento de esta patología, lo que implica una gestión centrada en el paciente.