Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO  Similares em Google
Similares em Google
Compartilhar
RCOE
versão impressa ISSN 1138-123X
RCOE vol.7 no.2 Mar./Abr. 2002
Cinco casos de elevación del seno maxilar con
autoinjertos. Estudio clínico, radiológico y
análisis con MEB.

Muñoz-Muñoz, Consuelo
Muñoz-Muñoz, Consuelo*
Romero-Olid, María de Nuria**
Vallecillo-Capilla, Manuel***
* Grado de Licenciatura de Odontología.
** Profesora Asociada de Cirugía Bucal y Maxilofacial de la Facultad de Odontología
de la Universidad de Granada.
*** Profesor Titular de Cirugía Bucal y Maxilofacial de la Facultad de Odontología de
la Universidad de Granada.
Five clinical cases of augmentation of the maxillary sinus with autogenous bone graft.
A clinical, radiological study and analysis with SEM.
Resumen: Introducción: Realizamos una evaluación clínica, radiológica y análisis con microscopio electrónico de barrido (MEB) de 5 casos de elevación del seno maxilar (unilateral y bilateral) con injerto autógeno procedente de la cresta ilíaca y de la sínfisis mentoniana. Pacientes y método: Se realizó un estudio observacional de seguimiento en 5 pacientes (2 hombres y 3 mujeres) al primer mes, sexto mes y al primer año de la colocación del injerto, en el cual se midieron una serie de parámetros clínicos y radiológicos. Este estudio se completó con el análisis del injerto mediante MEB. Resultados: El injerto ha sido viable, permitiendo la realización del tratamiento implantológico. Sin embargo ha habido sintomatología que ha variado según el paciente, siendo la inflamación y el dolor los síntomas más frecuentes. La reabsorción del injerto se ha mantenido con niveles inferiores al 30%, siendo menor en el injerto procedente de la sínfisis mentoniana. Histológicamente los mecanismos de formación y de remodelación del nuevo hueso se han producido satisfactoriamente. Conclusión: La elevación del seno maxilar con autoinjertos es un tratamiento factible que posibilita la colocación de implantes en pacientes con atrofia posterior del maxilar superior.
Palabras clave: Elevación seno maxilar, Hueso autógeno, Implantes, Atrofia posterior maxilar.
Abstract: Introduction: We report a clinical and radiological evaluation and analysis with SEM of 5 clinical cases of augmentation of the maxillary sinus (unilateral and bilateral) with autogenous bone graft harvested of the illiac crest and mandibular symphysis. Material and method: We carried out a retrospective study in 5 patients (2 males and 3 females) with a follow-up at first month, sixth month and first year after bone transplantation, and evaluated clinical and radiological parameters. This study was completed with an histological analysis of the bone graft using SEM. Results: The bone graft was successful, allowing the implant treatment. However, there have been variable symptoms depending on the patients, being the inflammation and the pain the more frequent symptoms. The resorption of the bone graft was maintained with levels lower than 30%, being lesser in the bone graft harvested of the symphysis. Histologically, the mechanism of the formation and remodelation of the new bone were carried out satisfactorily. Conclusions: The augmentation of the maxillary sinus with autogenous bone graft is a feasible treatment that allows the placement of implants in patients with atrophy in the posterior part of the maxilla.
Key words: Augmentation maxillary sinus, Autogenous bone graft, Implants, Atrophy posterior maxilla.
Correspondencia
Consuelo Muñoz Muñoz
Unidad Docente de Cirugía Bucal y Maxilofacial.
Departamento de Estomatología.
Campo Universitario de Cartuja s/n
18071 - Granada
Fecha recepción: 02-07-2001 Fecha última revisión: 26-11-2001 Fecha aceptación: 28-12-2001
BIBLID [1138-123X (2002)7:2; marzo-abril 133-240]
Muñoz-Muñoz C, Romero-Olid, MN, Vallecillo-Capilla M. Cinco casos de elevación del seno maxilar con autoinjertos. Estudio clínico, radiológico y análisis con MEB. RCOE 2002; 7(2): 177-185.
Introducción
La pérdida de un diente produce una progresiva reabsorción ósea que en ocasiones limita la posibilidad de colocación de implantes, y por lo tanto la rehabilitación bucal del paciente. Actualmente, existen técnicas que favorecen la colocación de implantes en la parte posterior del maxilar superior con atrofia severa. Desde el primer injerto realizado en el seno por Boyne1 en 1960, se han descrito diferentes procedimientos con distintos materiales. La colocación de los implantes se ha realizado en el mismo tiempo quirúrgico que el injerto (Kent y Block2 1989, Jensen et al3 1994, Keller et al4 1994), o de forma retardada (Hall y McKenna5 1991, Moy et al6 1993). Diferentes materiales de injerto han sido utilizados como el hueso de la cresta ilíaca (Boyne y James7 1980), el injerto autógeno de localización intraoral (Wood y Moore8 1988, Jensen et al3 1994) y los materiales alogénicos (Holmes y Hagler9 1988, Small et al10 1993). Asimismo, se han desarrollado distintas técnicas para el tratamiento de pacientes con importante atrofia del proceso alveolar, desde los injertos combinados inlay y onlay (Kahnberg et al.11 1989, Adell et al.12 1990, Nystrom et al13 1993), osteotomías de tipo Le fort I con hueso interposicional (Sailer14 1989, Isakssoon et al15 1993) hasta la elevación atraumática del seno maxilar con osteotomos (Summer16 1994).
En este estudio llevamos a cabo cinco elevaciones del seno maxilar, dos bilaterales (con injerto de la cresta ilíaca) y tres unilaterales (dos con injerto de la sínfisis mentoniana y uno con injerto de la cresta ilíaca) en una primera fase quirúrgica y mediante la técnica de Caldwell-luc modificada, para posibilitar en una segunda fase la colocación de los implantes. Esta técnica fue descrita por George Caldwell y Henry Luc en 1893 y fue utilizada por primera vez por Tatum en los años 70, modificándose la intervención17.
En los cinco pacientes llevamos a cabo un seguimiento clínico, radiológico e histológico con el fin de determinar el comportamiento y la viabilidad del injerto en el suelo sinusal.
Pacientes
Los cinco pacientes seleccionados para la intervención quirúrgica de elevación del seno maxilar y posterior colocación de implantes eran adultos con una edad comprendida entre los 32 y 60 años (dos hombres y tres mujeres), que presentaban atrofia posterior del maxilar superior con diferentes etiologías, y en los que descartamos diferentes criterios de exclusión de carácter general (pacientes con mala higiene bucal, con alguna alteración sistémica, con abuso excesivo de tabaco, alcohol y no colaboradores) y local (pacientes con infección odontogénica, sinusitis crónica, rinitis alérgica severa, cicatriz alveolar por ablación o patología sinusal). En tres de ellos existía pérdida de hueso por la falta de dientes, mientras que en los otros dos, junto a la pérdida dentaria, uno presentaba enfermedad periodontal y el otro una atrofia alveolar provocada por una infección ósea, debida a una infección odontogénica, la reabsorción ósea en estos dos últimos casos fue mucho mayor.
Fue una condición indispensable para este estudio que el paciente firmara un documento de consentimiento informado, una vez explicado el tipo de intervención quirúrgica y el estudio que íbamos a realizar (incluido la toma de la muestra de injerto).
Método
Seguimiento clínico y radiológico.
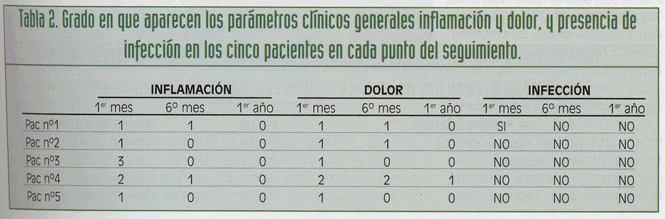
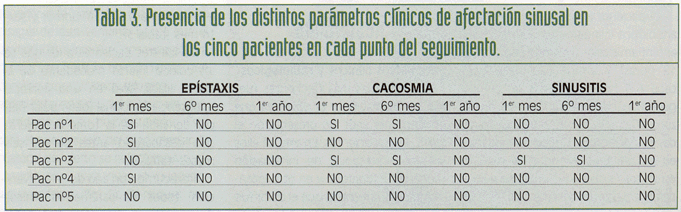
Realizamos un estudio observacional de carácter longitudinal o prospectivo, que consistió en un seguimiento clínico y radiológico a lo largo del tiempo, en el que medimos los siguientes parámetros clínicos generales (inflamación, dolor e infección), parámetros clínicos de afectación sinusal (epístaxis, cacosmia y sinusitis), y en los injertos obtenidos de la cresta ilíaca observamos además la presencia de parámetros clínicos relacionados con la toma de injerto de cresta ilíaca (inflamación, dolor e impotencia funcional o «gluteus gait»). Todos estos parámetros fueron medidos por el mismo operador, el cual observaba la presencia o no de estos durante el primer mes, sexto mes y primer año, excepto el dolor y la inflamación que se midieron utilizando una escala de 0 a 3 (tabla 1).
Para medir el dolor utilizamos la escala verbal (VRS), en la cual se le pregunta al paciente qué grado de dolor ha tenido, correspondiendo cada grado de dolor un número. La inflamación se midió utilizando también una escala de 0 a 3, en la que la ausencia de inflamación es 0, considerando la inflamación leve o de grado 1 como una ligera tumefacción y dureza sin desdibujamiento de planos superficiales faciales, inflamación moderada o de grado 2 cuando el paciente presenta desdibujamiento de planos faciales del seno sin afectación de pliegues nasogenianos ni afectación ocular, e inflamación intensa o de grado 3 cuando existe desdibujamiento de planos con afectación de pliegues nasogenianos y afectación ocular.
Los parámetros radiológicos que se evaluaron en la ortopantomografía fueron: el grado de reabsorción del injerto (área radiolúcida <30%, área radiolúcida 30-60%, área radiolúcida >60%) y la presencia o no de lagunas óseas, entendiendo como tales la presencia de radiolucidez en el interior del injerto (como oquedades).
Análisis histológico.
De cada uno de los pacientes se extrajeron con trefinas muestras de hueso procedentes de los lugares injertados, durante la segunda intervención quirúrgica. Se procedió a su fijación en glutaraldehído al 2,5% y una vez lavadas con un tampón cacodilato sódico (pH 7,2-0,1 M), se procedió a la deshidratación en un gradiente de concentraciones crecientes de etanol (50%, 70%, 90%, 100%), 10 minutos en cada uno de ellos. Transferidos después a acetato de amilo, se les hizo la desecación por punto crítico (según Anderson18, 1951) en un desecador Polaron. Las muestras se montaron con carbón conductor (LEIT) sobre stubs de aluminio; se metalizaron con oro en una SEM Coating Unit E5000 de Polaron y se observaron en un microcopio electrónico de barrido (DSM 950 de Zeiss).
Este análisis histológico lo realizamos como prueba complementaria a la radiografía; de este modo añadíamos algunos datos más que se sumaban a los ya obtenidos con el análisis clínico y radiológico, orientándonos sobre la viabilidad del injerto. Para ello observamos la estructura del injerto colocado y la calidad del hueso formado, analizando el patrón trabecular, la formación de hueso cortical, la presencia de fibras de colágeno y su distribución, y si el remodelado óseo había sido activo o no.
Técnica quirúrgica
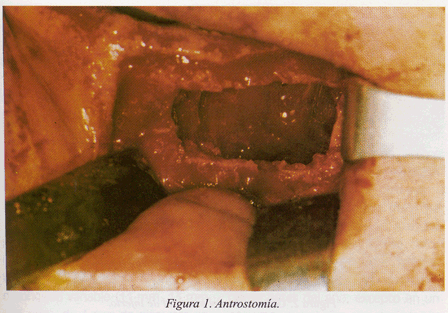
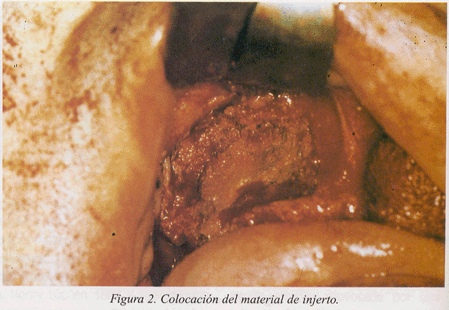
En los cinco casos de elevación sinusal hemos realizado la técnica en dos fases colocando el injerto óseo y esperando un periodo mínimo de seis meses para realizar la colocación de las fijaciones. En la primera fase el abordaje del seno maxilar se realizó con la técnica de Caldwell-Luc modificada, mediante una incisión supra y medio crestal, desde la tuberosidad hasta una incisión de descarga mesial al seno maxilar. Se llevó a cabo el despegamiento de un amplio colgajo mucoperióstico. El diseño de la antrostomía (fig. 1) fue el de una línea parabólica de orientación coronal cerrada apicalmente, ya que las ventanas rectangulares proporcionan en sus esquinas desgarros durante la elevación. La curva parabólica la labramos con una fresa redonda de tungsteno del número 8 hasta que el color gris rosáceo de la mucosa endosinusal nos advirtió de su proximidad. La línea recta superior está destinada a actuar como bisagra de esta ventana, por lo que el labrado del surco fue incompleto para facilitar una fractura en tallo verde, que permite empujar hacia adentro y hacia arriba esta porción del hueso sin desprenderse de su borde superior. Éste será el nuevo suelo del seno maxilar. El material de injerto se colocó empaquetándolo bien para que no quedasen lagunas óseas (fig. 2). Se suturó con puntos sueltos.
Para la toma quirúrgica de los injertos de la cresta ilíaca se colocó al paciente en posición de cúbito. Se realizó la incisión en forma de curva de un tamaño de 9 cm a nivel de la porción medial en la cresta ilíaca y se efectuó una disección por planos de la piel y tejidos subcutáneos, llegando a la fascia lumbar dorsal y se realizó la disección hasta alcanzar la porción media de la cresta ilíaca posterior. Se desinsertaron el músculo ilíaco y la musculatura glútea y se expusieron las fosas ilíacas interna y externa respectivamente. Después de retirar el periostio, con una sierra vibratoria, se extrajo el injerto deseado que fue conservado en solución salina normal. Siempre colocamos drenaje (a ser posible activo) a través de una incisión postero-lateral. Se cerró por planos, pudiéndose rellenar previamente el defecto ilíaco con colágeno sintético.
La toma quirúrgica de los injertos de la sínfisis mentoniana se realizó con anestesia troncular de ambos nervios mentonianos, infiltrando, incluso, toda la región mentoniana para tener un menor sangrado. La incisión elegida fue de tipo Neumann total, con descargas profundas distales a los segundos premolares, para no lesionar el nervio. Se levantó un colgajo mucoperióstico hasta el borde mandibular inferior para poder visualizar completamente ambos nervios mentonianos. Sobre la cortical externa sinfisiaria se diseñó el bloque de injerto necesario para sustituir la pérdida ósea, siempre lo más inferior posible y como mínimo a 2 mm de los ápices dentarios para no tocar su pedículo. Con una pieza de mano y una fresa esférica fina con buena irrigación se fueron labrando pequeños orificios, que después unimos con un escoplo; es conveniente que el bloque contenga la cortical externa y la parte de esponjosa para darle mayor espesor al injerto. Siempre hemos procurado que la cortical lingual quedara intacta, para evitar complicaciones.
Al paciente le prescribimos terapia antibiótica (clindamicina 300mgr/8h), antiinflamatoria (ketoprofeno, cada 12 horas) y analgésica (metamizol, cada 6-8 horas), además de enjuagues con clorhexidina al 0,2% en la zona afectada, frío local y dieta blanda. El paciente no debía enjuagarse en las primeras 24 horas ni realizar esfuerzos físicos. Los puntos se eliminaron a partir de los siete días.
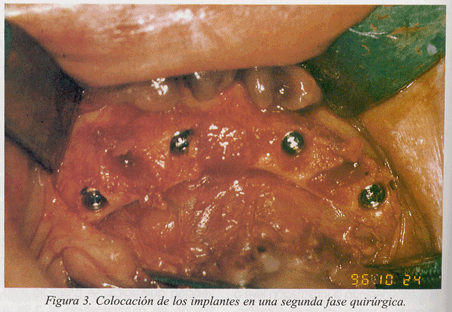
Durante la segunda fase quirúrgica se llevó a cabo la colocación de implantes impactados (fig. 3) y recubiertos con HA (Calcitec® integral), de longitud variable (11 mm, 13 mm y 15 mm), de 4 mm de diámetro en cuatro pacientes, y de 3,25 mm en uno. Esta intervención se realizó aproximadamente 10 meses después de la elevación sinusal con injertos. En estos casos, el nuevo hueso formado ofreció mayor resistencia al fresado para colocar los implantes que el propio hueso maxilar del paciente, por lo que fue muy importante realizarlo con abundante irrigación. Después de esta intervención le prescribimos al paciente la misma terapia antibiótica, antiinflamatoria y analgésica, y los mismos cuidados postoperatorios que en la primera fase.
Resultados
Parámetros clínicos y radiológicos
Los síntomas más frecuentes fueron la inflamación y el dolor, ya que en el primer mes los presentaron el 100% de los pacientes. En uno de ellos se vio la presencia de inflamación moderada, (grado 2) y en otro intensa (grado 3), mientras que el dolor fue leve en la mayoría de ellos, excepto en un paciente que presentó dolor moderado (grado 2). Ambos parámetros fueron disminuyendo y desaparecieron antes del año, excepto en un paciente, que al año, aún decía tener cierta molestia en la zona, tratándose de un dolor de grado 1 (tabla 2).
También evaluamos la presencia de infección, la cual solo fue positiva en un paciente, durante el primer mes tras la elevación del seno maxilar (tabla 2).
Con respecto a los parámetros de afectación sinusal, al cabo de un mes la presencia de epístaxis fue lo más frecuente, seguida de cacosmia. A los seis meses, ya hubo ausencia de epístaxis; en cambio, la cacosmia persistió en algunos pacientes. La sinusitis apareció con menor frecuencia; sólo un paciente presentó esta sintomatología, al primer y sexto mes (tabla 3).
De los tres pacientes a los que se les colocó injerto procedente de la cresta ilíaca, sólo en uno apareció impotencia funcional (deambular típico) derivado de la toma del injerto que desapareció antes de los seis meses (tabla 4).
Transcurrido un año de la intervención, todos los parámetros clínicos desaparecieron, es decir que había ausencia de síntomas y signos, excepto una leve molestia en la zona injertada de un paciente.
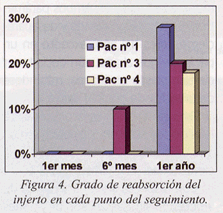
En ninguno de los pacientes evaluados aparecieron lagunas óseas en el seguimiento radiográfico. Sin embargo, tres de ellos presentaron una reabsorción del injerto menor o igual al 30% (fig.4).
Análisis histológico
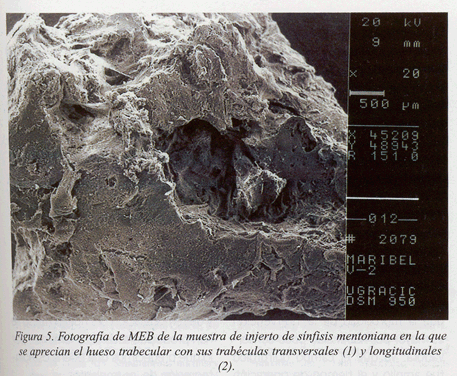
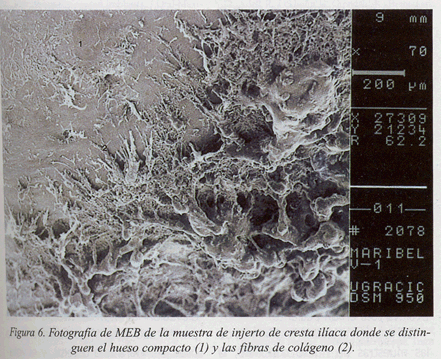
En las muestras de hueso analizadas, pudimos observar, en general, la presencia sobretodo de hueso trabecular, con trabéculas longitudinales y transversales (fig. 5), y en menor cantidad de hueso compacto (fig. 6). Éste contiene abundantes fibras de colágeno (fig. 6), y por su distribución parece formado por un hueso vital entrelazado. También encontramos la presencia de canalículos por los cuales se comunican los osteocitos.
Discusión
Un gran número de investigaciones han demostrado que «el implante» se puede considerar el sustituto más cercano al ideal para reemplazar la raíz dentaria perdida, así como un factor primordial en la revolución odontológica actual. Sin embargo, aún existen situaciones en las que, por la escasez de volumen óseo, la colocación de fijaciones está limitada y, por tanto, la rehabilitación de los pacientes con implantes está comprometida. Asimismo, la región maxilar superior posterior ha sido descrita por numerosos autores como la zona más problemática para el tratamiento con implantes osteointegrados, debido a que la demanda, tanto quirúrgica como protésica, se ven comprometidas por las características morfológicas de esta zona, ya que este hueso es generalmente menos denso en la zona trabecular y más delgado en sus corticales. A esto se añade la presencia del seno maxilar, que en su proceso de neumatización limita la altura ósea del maxilar subantral19,20*.
Actualmente son muchas las técnicas descritas para la rehabilitación de la atrofia de maxilar superior posterior, basadas en distintos procedimientos de remodelación de la propia cresta, o utilizando diversos tipos y técnicas de injerto óseo, favoreciendo con ello la colocación inmediata o diferida de los implantes. Una de estas técnicas es la técnica de elevación sinusal. El procedimiento es distinto dependiendo de la fase quirúrgica; de este modo la colocación de implantes se puede realizar en el mismo tiempo quirúrgico que la colocación del material de injerto o de forma diferida. En los casos límite, en los que el piso del seno maxilar está prácticamente en contacto con el reborde alveolar y la altura del hueso es deficitaria, la mayoría de los autores preconizan la realización de la técnica en dos fases. Raghoebar et al.21 también consideran la anchura del reborde, de modo que, cuando la altura y/o anchura de la cresta alveolar es menor o igual a 5 mm eligen esta técnica. Nosotros preferimos demorar la colocación de los implantes a un segundo tiempo quirúrgico para conseguir la mejor consolidación del injerto. Además, si existen complicaciones, podemos injertar de nuevo la zona antes de colocar los implantes. En el caso de nuestros pacientes, por determinadas circunstancias, la colocación de los implantes se llevó a cabo con un tiempo de espera largo, alrededor de 10 meses. De todas formas, prolongar la espera no tiene porque influir en el éxito de la intervención, como se desprende de nuestros resultados. Sí que influiría negativamente colocar las fijaciones sobre un injerto no consolidado.
El material de injerto utilizado para el aumento del suelo del seno maxilar ha sido objeto de controversia en la literatura, aunque los resultados de muchos estudios sugieren que el aumento de hueso es posible con gran variedad de materiales de injerto. El hueso autógeno ha sido el más efectivo3,7,8,12,22**,23. Entre las muchas ventajas que presenta, se encuentra, en primer lugar, sus propiedades osteogénicas; asimismo ejerce una función osteoinductora (por contener BMP) y otra función osteoconductora, en sus últimas etapas. Su antigenicidad es nula, haciéndolo ventajoso frente otro tipo de injertos. Por estos motivos, preferimos el injerto autógeno para casi todos los procedimientos quirúrgicos y especialmente en situaciones como la «violación reglada» de una cavidad como el seno maxilar, donde se requiere una buena calidad y cantidad de injerto óseo. Siempre será un injerto más viable y mejor receptor de implantes, sobretodo si aparecieran complicaciones como puede ser la infección, ya que el hueso del propio paciente se comportará mejor que otro biomaterial que puede permanecer aislado, incluso en áreas de necrosis cuando el pH disminuye.
Aunque la mayoría de las intervenciones en el seno maxilar para colocar injerto de hueso autógeno han resultado aceptables, esto no quiere decir que la utilización del hueso autólogo no esté exenta de inconvenientes. La morbilidad de la intervención es algo mayor que la que se ha visto utilizando otros biomateriales, al someter al paciente a dos intervenciones y bajo anestesia general en el caso de injerto extraoral. Wheeler24* señala en su estudio que, a diferencia del autoinjerto, el uso de materiales aloplásticos en el aumento del suelo sinusal puede reducir enormemente la morbilidad y el coste de la operación, y producir un hueso capaz de soportar implantes dentales.
Nuestros resultados fueron, como se desprende de la literatura consultada, predecibles por el tipo de injerto elegido. Existen factores externos, como la técnica quirúrgica, que debe ser cuidadosa en todo momento, sobretodo la manipulación del injerto (su fijación al lecho óseo receptor, los cuidados postoperatorios, la higiene buco-dental del paciente...), factores que podrían haber modificado los resultados. En los cinco pacientes intervenidos, hemos diseñado un seguimiento clínico y radiológico durante dos años para así determinar los síntomas y signos postoperatorios que puedan aparecer como consecuencia de estos factores y valorar los resultados obtenidos en nuestro estudio. No obstante, los parámetros clínicos y radiológicos se midieron solamente durante el primer año, en tres períodos de tiempo (al mes, a los seis meses y al año), ya que a partir de aquí los síntomas desaparecieron, por lo que en este trabajo de investigación solo presentamos la evaluación realizada durante el primer año. En todos los pacientes el injerto ha sido viable, permitiendo la realización del tratamiento implantológico. Sin embargo, ha habido sintomatología que ha variado según el paciente. El parámetro clínico que apareció con mayor frecuencia fue la inflamación leve o de grado 1, presentándose en el 100% de los pacientes al mes de la intervención. Esto parece ser debido a que la morbilidad de la intervención es mayor por haber sido poco conservadora, ya que el campo quirúrgico fue amplio y el tiempo de operación largo. A este parámetro le sigue el dolor, también de intensidad leve y de corta duración, excepto en un paciente que al año aún decía sentir una ligera molestia en la zona injerta. Otro parámetro postoperatorio que valoramos fue la infección, que se presentó solo en uno de los pacientes, al cabo del mes y desapareció antes de los seis meses. Esta suele ser causada por la falta de higiene del paciente después de la operación. Con respecto a los parámetros de afectación sinusal, el que se presentó en mayor grado fue la epístaxis, seguido de la cacosmia. Sin embargo, la sinusitis apareció con muy poca frecuencia, siendo positiva solo en un paciente.
En relación al análisis histológico de las muestras de hueso con MEB, la microscopía mostró la presencia de hueso trabecular y cortical, con abundantes fibras de colágeno, pero sin la aparición de halos fibrosos. Estas fibras se distribuyeron de forma desordenada, originando un hueso entrelazado. Esto podría deberse a que cuando se coloca el injerto, la formación de nuevo hueso es rápida, al igual que la formación de fibras de colágeno por parte de los osteoblastos, depositándolas de forma aleatoria y formando un hueso entrelazado. También contenía osteocitos y vimos la presencia de canalículos por donde se comunican; esto nos indicó que era un tejido óseo vital. El hecho de que hubiese mucho trabeculado demuestra que el remodelado óseo fue activo. Con esto concluimos que, histológicamente, los mecanismos de formación y de remodelación del nuevo hueso se han producido satisfactoriamente, por lo que predecimos una buena osteointegración de los implantes.
En cuanto a la utilización de injerto autógeno intraoral o extraoral, coincidimos con numerosos autores que se decantan por la utilización de injertos intraorales debido a sus muchas ventajas, como son el fácil acceso, la menor morbilidad y reabsorción y que no requiere hospitalización3,8,21. Preferentemente utilizamos el de sínfisis mentoniana, el cual se colocó en dos pacientes. Si la elevación de seno era bilateral, como fue el caso de otros dos pacientes, recurrimos al injerto extraoral, ya que ofrece más cantidad de hueso esponjoso; aunque también injertamos hueso de cresta ilíaca en un paciente al que se le realizó una elevación sinusal unilateral, porque presentaba una importante pérdida ósea debido a una osteitis, y el volumen de hueso necesario era mayor. Hallamos una reabsorción menor del 20% en un paciente al que se le injertó hueso de sínfisis, en comparación a la reabsorción del casi el 30% en dos pacientes con injerto de origen extraoral. Asimismo, en los casos en que se colocó injerto de origen intraoral, como síntomas postoperatorios sólo aparecen inflamación, dolor leve o disestesia y epístaxis después de un mes de la intervención, manteniéndose como mucho hasta los seis meses. Pero si la necesidad de hueso fuese mayor, consideramos que el hueso de cresta ilíaca es el más indicado para los injertos óseos en los maxilares.
Como conclusión, se puede decir que la elevación del seno maxilar mediante injerto autógeno de sínfisis mentoniana o de cresta ilíaca en una primera fase quirúrgica es un tratamiento factible, que posibilita, en una segunda fase, la colocación de implantes en pacientes con atrofia posterior del maxilar superior severa.
Bibliografía recomendada
Para profundizar en la lectura de este tema, el/los autor/es considera/an interesantes los artículos que aparecen señalados del siguiente modo: *de interés **de especial interés.
1. Boyne PJ. Lectures to Postgraduate Course, US Navy Dental School, National Naval Medical Center, Bethesda, MD; 1960. [ Links ]
2. Kent JN, Block MS. Simultaneous maxillary sinus floor bone grafting and placement of hidroxyapatite-coated implants. J Oral Maxillofac Surg 1989;47:238-42. [ Links ]
3. Jensen J, Sindet-Pedersen S, Oliver AJ. Varying treatment strategies for reconstruction of maxillary atrophy with implants: results in 98 patients. J Oral Maxillofac Surg 1994;52:210-16. [ Links ]
4. Keller EE, Eckert SE, Tolman DE. Maxillary antral and nasal one-stage inlay composite bone graft: a preliminary report on 30 recipient sites. J Oral Maxillofac Surg 1994;52:438-47. [ Links ]
5. Hall HD, McKenna SJ. Bone graft of the maxillary sinus floor for Branemark implant : a preliminary report. En: Worthington P, Brenie OR (eds). Oral and Maxillofac Surgery Clinics. Philadelphia: Ed Saunders; 1991. [ Links ]
6. Moy PK, Lundgren S, Holmes RE. Maxillary sinus augmentation: histomorphometric analysis of graft materials for maxillary sinus floor augmentation. J Oral Maxillofac Surg 1993;51:857-62. [ Links ]
7. Boyne PJ, James RA. Grafting of maxillary sinus floor with autogenous marrow bone. J Oral Surg 1980;38:613-6. [ Links ]
8. Wood RM, Moore DL. Grafting of the maxillary sinus with intraorally harvested autogenous bone prior to implant placement. Int J Oral Maxillofac Implants 1988;3:209-14. [ Links ]
9. Holmes R, Hagler H. Porous hydroxyapatite as a bone graft substitute in maxillary augmentation. An histometric study. J Craniomaxillofac Surg 1988;16:199-205. [ Links ]
10. Small SA, Zinner ID, Panno FV, Shapiro HJ, Stein JL. Augmenting the maxillary sinus for implants: report of 27 patients. Int J Oral Maxillofac Implants 1993;8:523-8. [ Links ]
11. Kahnberg KE, Nystrom E, Bartholdsson L. Combined use of bone grafts and Branemark fixture in the treatment of severely resorbed maxillae. Int J Oral Maxillofac Implants 1989;4:297-304. [ Links ]
12. Adell R, Lekholm U, Grondahl K, Branemark PI, Lindstrom J, Jacobsson M. Reconstruction of severely resorbed edentulous maxillae using osseointegrated fixtures in immediate autogenous bone grafts. Int J Oral Maxillofac Implants 1990;5:233-46. [ Links ]
13. Nystrom E, Kahnberg K, Gunne J. Bone grafts and Branemark implants in the treatment of the severely reabsorbed maxilla: a 2 years longitudinal study. Int J Oral Maxillofac Implants 1993;8:45-53. [ Links ]
14. Sailer HF. A new method of inserting endosseous implants in totally atrophic maxillae. J Craniomaxillofac Surg 1989;17:299-305. [ Links ]
15. Isaksson S, Ekfeldt A, Alberius P, Blomqvist JE. Early results from reconstruction of atrophic (Class VI) maxillas by immediate endosseous implants in conjunction with bone grafting and Le Fort I osteotomy. Int J Oral Maxillofac Surg 1993;22:144-8. [ Links ]
16. Summers RB. A new concept in maxillary implant surgery: the osteotome technique. Compend Contin Educ Dent 1994;15:152-62. [ Links ]
17. Spiekermann H. Atlas de Implantología. Barcelona: Ed Masson; 1995. [ Links ]
18. Anderson TF. Technique for the preservation of three-dimensional structure in preparing specimens for the electron microscope. Trans NY Acad Sci 1951;13:130. [ Links ]
19. Smiler DG. Sinus lift grafts and endosseous implants. Treatment of the atrophic posterior maxilla. Dent Clin North Am 1992;36:151-86. [ Links ]
20*. Lozada J, James R, Boyne P. Valoración clínica y respuesta histológica de materiales autólogos y heterólogos empleados en la elevación del seno maxilar para la colocación de implantes endoóseos. Act Implantol 1992;1:33-41. [ Links ]
De los resultados obtenidos en la evaluación clínica e histológica de 17 casos de elevación del seno maxilar mediante una combinación de hueso autólogo con hueso secado y congelado, hydroxiapatita reabsorbible y antibióticos, estos autores concluyeron que la elevación del seno maxilar es una alternativa efectiva en el tratamiento de la zona posterior del maxilar cuando existe una atrofia severa del hueso y que la intervención en dos tiempos parece ser más prevesible que en un solo tiempo.
21. Raghoebar GM, Vissink A, Reintsema H, Batenburg RH. Bone grafting of the floor of the maxillary sinus for the placement of endosseous implants. Br J Oral Maxillofac Surg 1997;35:119-25. [ Links ]
22**. Block MS, Kent JN. Sinus augmentation for dental implants: the use of autogenous bone. J Oral Maxillofac Surg 1997;55:1281-6. [ Links ]
En este trabajo sobre elevación sinusal con autoinjertos se realizó un estudio de seguimiento de 10 años, en el que de los 173 implantes colocados después de elevar el seno maxilar con dicho injerto sólo se perdieron 20, por lo que estos autores concluyen que el hueso autógeno es el material de elección como injerto en elevaciones del seno maxilar.
23. Watzek G, Weber R, Bernhart T, Ulm C, Haas R. Treatment of patients with extreme maxillary atrophy using sinus floor augmentation and implants: preliminary results. Int J Oral Maxillofac Surg 1998;27:428-34. [ Links ]
24*. Wheeler SL. Sinus augmentation for dental implants: the use of alloplastic materials. J Oral Maxillofac Surg 1997;55:1287-93. [ Links ]
Este estudio clínico demuestra como el uso de materiales aloplásticos en la elevación del suelo sinusal reduce enormemente la morbilidad y el coste de la operación, y produce un hueso capaz de soportar implantes dentales.