Introducción
La primera guerra mundial concluyó en noviembre de 1918 con 17 millones de muertos. En marzo de 1918 apareció la pandemia de gripe española, con 50 - 100 millones de decesos hasta marzo de 1920. En Ecuador afectó especialmente a Quito. Esta era una ciudad pobre, con 80.000 habitantes y limitados servicios básicos. La provisión de agua potable comenzó en 1909 y la pavimentación, el alcantarillado y la dotación de luz eléctrica en 1919. Un tranvía cruzaba la ciudad desde 1914. En este año se inauguró el Dispensario Infantil anexo al centenario Hospital San Juan de Dios. La crisis económica producida por la guerra afectó el mercado internacional del cacao, principal producto de exportación. Los bancos, con la “ley moratoria” a su favor, emitieron dinero sin respaldo en oro y generaron una hiperinflación que se intensificó en 1920 (Terán Puente, 2019).
El Dispensario Infantil, era un servicio público para la niñez de estratos populares de Quito, puesto que desde 1911 funcionaba en Quito la primera clínica privada para las familias con recursos económicos. El Objetivo de este estudio fue analizar la morbimortalidad en el Dispensario Infantil de Quito anexo al Hospital San Juan de Dios (DIHSJD) durante la época de la epidemia de gripe española, su correlación con el contexto socioeconómico, las condiciones de salubridad de la ciudad y la morbimortalidad en otras localidades.
Metodología
Con los manuscritos del DIHSJD, conservados en el Museo Nacional de Medicina Eduardo Estrella (MNMEE), se estudió la morbimortalidad de 8.882 registros de atención, desde enero de 1918 hasta abril de 1919. Es un estudio historiográfico médico, descriptivo, retrospectivo y analítico. Los registros contienen: fecha de atención, nombre, edad, procedencia, diagnóstico, tipo de alimentación y observaciones. Los datos se analizaron con tres enfoques: morbilidad por entidades patológicas, por grupos etarios y por sus determinantes sociales.
Resultados
Mortalidad. Hubo 9 decesos: 5 mujeres y 4 varones. Todos menores de 2 años y 3 meses de edad. Ocho fallecieron en 1918 y uno en 1919. Tres murieron por gastroenteritis y uno por cada una de las siguientes causas: enteritis, disentería, gripe, bronconeumonía, tosferina y erisipela. 47 niños fueron referidos al Hospital sin diagnóstico.
Morbilidad. Las patologías digestivas y respiratorias fueron prevalentes con 7.602 pacientes (85.58%). La enfermedad más frecuente fue la gripe. Predomi-naron las enfermedades infecciosas. Por su frecuencia, nueve categorías patológicas caracterizaron la morbilidad (tabla 1).
Tabla 1. Morbilidad por categorías patológicas. Dispensario Infantil HSJD. Enero 1918 - abril 1919
| Patología | N° (%) |
|---|---|
| 1. Digestiva | 4.214 (47,44 %) |
| 2. Respiratoria | 3.388 (38.14 %) |
| 3. Piel y tejidos blandos | 823 (9,27 %) |
| 4. Eruptivas de la infancia | 76 (0,86 %) |
| 5. Cavidad oral | 62 (0,71 %) |
| 6. SNC, Hematológicas y otras patologías | 27 (0,30 %) |
| 7. Carenciales | 21 (0,24 %) |
| 8. Renal y génito-urinario | 19 (0,21 %) |
| 9. Varias | 107 (1,21 %) |
| Sin diagnóstico | 144 (1,62 %) |
| Total | 8.882 (100 %) |
Doce diagnósticos acumularon más del 90 % del total, en tres grupos de patologías: (a) digestivas, (b) respiratorias, y (c) varias. Diez de estas enfermedades fueron infecciosas. Las tres primeras causas acopiaron 6.001 casos (67,56 %) del total (tabla 2).
Tabla 2. Morbilidad: doce primeras causas. Dispensario Infantil HSJD. Enero 1918 - abril 1919
| Patología | N° (% / 8.882) |
|---|---|
| 1. Gripe | 2.780 (31,29 %) |
| 2. Enteritis | 1.785 (20,10 %) |
| 3. Gastroenteritis | 1.436 (16,17 %) |
| 4. Eczema | 676 (7,61 %) |
| 5. Tosferina | 466 (5,25 %) |
| 6. Infección intestinal | 456 (5,13 %) |
| 7. Enterocolitis | 165 (1,86 %) |
| 8. Dispepsia /Emb. gástrico | 124 (1,40 %) |
| 9. Disentería | 74 (0,83 %) |
| 10. Otitis media supurada | 63 (0,71 %) |
| 11. Paludismo | 54 (0,61 %) |
| 12. Varicela | 52 (0,59 %) |
| Total | 8.130 (91,55 %) |
Las enfermedades digestivas representaron el 46,84%. Enteritis, gastroenteritis, infección intestinal, enterocolitis y disentería acumularon 3.916 casos y el mayor porcentaje entre las enfermedades digestivas (tabla 3). Las enfermedades diarreicas fueron prevalentes en menores de 2 años con 2.331 casos (26.29%). Entre 2 y 17 años sumaron 1.585 (17.80%).
Tabla 3. Morbilidad: enfermedades digestivas. Dispensario Infantil HSJD. Enero 1918 - abril 1919
| Patologías | Enfermedades | N° (% / 8.882) | N° (% / 8.882) |
|---|---|---|---|
| Enteritis | 1.785 (20,10 %) | 3.916 (44,09 %) | |
| Gastroenteritis | 1.436 (16,17 %) | ||
| Diarreicas | Infección intestinal | 456 (5,13 %) | |
| Enterocolitis | 165 (1,86 %) | ||
| Disentería | 74 (0,83 %) | ||
| Dispepsia /Emb. gástrico | 124 (1,40 %) | 194 (2,18 %) | |
| Gastritis | 60 (0,68 %) | ||
| Otras | Constipación | 9 (0,10 %) | |
| Tifoidea | 1 (0,01 %) | ||
| Helmintiasis | 21 (0,24 %) | 50 (0,56 %) | |
| Ascaris lumbricoides | 13 (0,15 %) | ||
| Parasitarias | Oxiuros | 9 (0,10 %) | |
| Tenia | 7 (0,08 %) | ||
| 4.160 (46,84 %) | |||
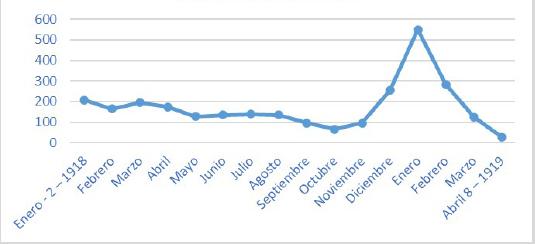
En cuanto a las enfermedades respiratorias, la gripe, con un tercio del total, fue la enfermedad más frecuente (tabla 4). En 1918 se presentó el mayor número de casos de gripe, especialmente en menores de 6 años (tabla 5). El pico epidemiológico, desde noviembre de 1918 hasta marzo de 1919, generó 1.088 casos, (39,13 %) de los 2.780 casos de gripe (gráfico 1).
Tabla 4. Morbilidad: enfermedades respiratorias. Dispensario Infantil HSJD. Enero 1918 - abril 1919
| Patología | N° (Porcentaje / 8.882) |
|---|---|
| Gripe | 2.780 (31,29 %) |
| Tosferina | 466 (5,25 %) |
| Otitis media supurada | 63 (0,71 %) |
| Amigdalitis | 24 (0,27 %) |
| Rinitis / Coriza | 17 (0.19 %) |
| Otitis media no supurada | 15 (0,17 %) |
| Bronquitis | 11 (0,12 %) |
| Bronconeumonía | 6 (0,07 %) |
| Neumonía | 5 (0,06 %) |
| Ocena | 1 (0,01 %) |
| Total | 3.388 (38.14 %) |
Tabla 5. Morbilidad: gripe, por años y grupos etarios. Dispensario Infantil HSJD. Enero 1918 - abril 1919
| Grupos de edad | 1918 | 1919 | Total |
|---|---|---|---|
| De 0 a 28 días | 32 (1,78 %) | 9 (0,91 %) | 41 (1,47 %) |
| De 29 días a 11 meses 29 días | 549 (30,62 %) | 336 (34,04 %) | 885 (31,83 %) |
| De 1 a 1,9 años | 326 (18,18 %) | 238 (24,11 %) | 564 (20,29 %) |
| De 2 a 5,9 años | 569 (31,73 %) | 262 (26,55 %) | 831 (29,89 %) |
| De 6 a 16 años | 311 (17,35 %) | 142 (14,39 %) | 453 (16,29 %) |
| Sin registro de edad | 6 (.33 %) | 6 (0,22 %) | |
| Total | 1.793 (100 %) | 987 (100 %) | 2.780 (100 %) |
Las enfermedades de piel y tejidos blandos registraron 823 casos (9,27 %). Eczema fue la más frecuente con 676 casos (7.61%). Otras patologías dermatológicas fueron: urticaria, eritema, escabies, erisipela, impétigo, absceso, flemón, forunculosis, escoriación, quemaduras de primero y segundo grado, picaduras de insectos, escarlatina, liquen, pénfigo, pitiriasis, queratosis y verrugas.
Tosferina registró 466 casos (5,25%) con 342 en menores de 6 años. El grupo más numeroso fue de 222 pacientes, con edades entre 2 y 5,9 años, seguido por 116 casos entre 6 y 11,9 años. Hubo 76 casos (0,86 %) de eruptivas infantiles. La más frecuente fue varicela, con 52 casos. En menores de 6 años se presentaron 46 casos. Luego, parotiditis 11, rubéola 7 y sarampión 6 casos.
La patología oral afectó a 62 infantes (0,70 %) con diagnósticos similares: aftas 25, herpes 18, estomatitis 10, gingivitis 8 y muguet 1 caso. Se registraron 81 casos (0,91%), con varias patologías: paludismo 54; epilepsia 8 y convulsiones 1; púrpura hemorrágica 6 y púrpura de Henoch 1; sífilis hereditaria 4, infección umbilical 1, reumatismo 1 e ictericia 1 caso. Se registraron 21 casos (0,24 %) de patologías carenciales: anemia 10, atrepsia 4, raquitismo 4, bocio 2 y debilidad congénita 1 caso.
Las enfermedades renales y génito-urinarias sumaron 19 casos (0,21 %), con balanopostitis 6, vulvovaginitis 5, mal de Bright 3, incontinencia urinaria nocturna 2, nefritis 2 y cistitis 1 caso.
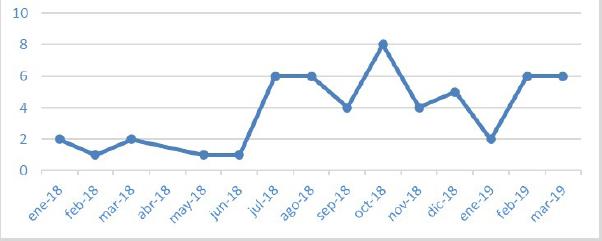
Hubo 54 casos (0,61%) de paludismo. Cuarenta y dos en pacientes de 6 a 12 años. De los 54 casos, 48 vivían en Quito; uno de Cayambe y uno de Guayllabamba, sitios cercanos a Quito, todos en la serranía a más de 2500 msnm; uno en Guayaquil, y otro de Urcuquí al norte de la serranía. Los casos de paludismo se distribuyeron en todos los meses del año, excepto en abril de 1918 y 1919. El mayor número de casos se registró entre junio de 1918 y marzo de 1919 (gráfico 2).
Alimentación y enfermedades. En 3.153 registros hubo regis-tro del tipo de alimentación: mixta en 1.668 pacientes (52,90%), natural en 1.220 casos (38,69%) y artificial en 265 pacientes (8.41%). No se especificaron las carac-terísticas de la alimentación mixta o artificial. La gripe se presentó en 512 niños (41,97%) con alimentación natural, en 467 (28%) con alimentación mixta y 66 (24,91%) con alimentación artificial. Las enfermedades diarreicas se presentaron en 1.003 niños (60,13%) con alimentación mixta, en 168 (63.40%) con alimentación artificial y en 490 (40.16%) con alimentación natural.
Discusión
Las patologías más frecuentes en el DIHSJD en 1918-1919 fueron infecciosas, especialmente diarreicas y respiratorias y alcanzaron 81.34% del total. La enfermedad más frecuente fue la gripe, seguida por enteritis. Se registraron 9 decesos, cinco por enfermedades diarreicas; tres por enfermedades respiratorias y entre ellas una gripe; y un niño fallecido consta con diagnóstico de erisipela.
Las dos primeras causas de morbilidad en el DIHSJD en 1917 fueron digestivas y respiratorias. Entre las digestivas se registró enteritis, gastroenteritis, disentería y enterocolitis. Las más frecuentes de las respiratorias fueron gripe, tosferina y otitis media supurada. Hubo una significativa mortalidad por gripe y tosferina. La gripe afectó a 542 infantes (34.81%) de los 1.760 registros y produjo 52 fallecimientos (41.60%) de los 140 decesos. (Terán, JM; Gross, M; Terán, C. 2019). Sin embargo, el porcentaje de pacientes con gripe en el presente estudio fue menor, con 2.780 casos (31,29 %) del total, ratificando que el grupo más afectado por la epidemia de gripe fue el de los adultos jóvenes. Diversos estudios señalan una mayor mortalidad entre los veinte y los cuarenta años de edad (Ospina, JM, 2009).
La morbimortalidad en el DIHSJD en 1917 y entre 1918-1919, fue similar. El contexto socio-económico-sanitario de Quito, estaba caracterizado por numerosas limitaciones en infraestructura y servicios básicos, pobreza, hacinamiento y deficientes condiciones de vida para la mayoría. Los pacientes del DIHSJD procedían de familias empobrecidas. Las deficitarias condiciones económicas de las áreas rurales generaron migraciones del campo a Quito y Guayaquil, incrementando el desabastecimiento de agua, vivienda, alimentación y salubridad de las poblaciones.
La población de Quito había aumentado de 51.858 habitantes en 1906, a 80.702 en 1922 (Bustos, G, 1992). Las epidemias eran frecuentes, así, en 1917 escarlatina, en 1918 fiebre tifoidea, entre 1918 y 1920 gripe española y en 1920 tosferina. En 1923, la mortalidad publicada por el Registro Oficial, seña-laba una mortalidad muy alta en menores de dos años por enfermedades evitables. Las enfermedades del sistema digestivo eran las más comunes, seguidas por las respiratorias. Entre 1917 y 1922, la tasa de mortalidad infantil era de 34 a 40 muertos por cien nacimientos (FLACSO, Ecuador, 2001).
La morbimortalidad infantil de la época y las condiciones del entorno, en diferentes regiones, fueron similares. En Cuenca, España, durante la epidemia de gripe, fueron evidentes las deficiencias en infraestructura, los focos insalubres, las malas condiciones del alcantarillado de los barrios desfavorecidos y la falta de apoyo estatal a los servicios sanitarios (González, A, 2012).
En Bogotá, la gripe afectó las zonas “donde se concentraba la mayor cantidad de población en condiciones de hacinamiento, pobreza y con carencia de servicios sanitarios… la convivencia con animales… fueron considerados, como los principales condicionantes de la morbilidad, mortalidad y letalidad por la gripa de 1918 en Bogotá” (Martínez, A, Manrique, F, Meléndez, B, 200).
En Boyacá, Colombia, entre 1912-1927, el 51,7% de la mortalidad infantil fue producida por enfermedad respiratoria aguda (36,5%), gripe (8,5%) especialmente entre 1918-1919 y tosferina (6,7 %). “En general las enfermedades infecciosas, se comportaron acorde con el patrón característico de las regiones con bajo grado de desarrollo socioeconómico” (Manrique-Abril y col., 2012). En Boyacá, la pandemia de gripe generó una mayor mortalidad en menores de cinco años y en mayores de sesenta. Entre los niños del DIHSJD, en 1918-1919, solamente se registró un caso de mortalidad por gripe en un niño de 6 meses.
La gripe española en Argentina tuvo como epicentro Buenos Aires, sin embargo, ésta presentó menor mortalidad. Las provincias más desprotegidas, tanto material como sanitariamente, tuvieron mayor mortalidad. La epidemia de gripe, desnudó las falencias del Estado, la impotencia de la medicina y el desequilibrio económico y geográfico de la sociedad (Carbonetti, A, 2010).
En Santiago de Chile, entre 1860 y 1929, similar morbilidad fue “debida al hacinamiento, la falta de un régimen alimentario saludable y otros problemas asociados al estilo de vida de la población”. (Chávez, P, Soto, J, 2019).
En Alcalá de los Gazules, provincia de Cádiz, España, entre 1916-1921, la mortalidad por diarrea y enteritis superaba la mitad de los casos, “relacionada con las condiciones de vida y salubridad, la alimentación insuficiente y el hacinamiento de la población” (Molanes Pérez y Sáinz Otero, 2012). La mortalidad en Cádiz por gripe, resalta “la importancia de los factores culturales y sociosanitarios”, que “las enfermedades nutricionales infantiles son muy importantes en el origen de las muertes infantiles” y que “la gripe fue la principal causa de crisis de mortalidad” (Rodríguez, O, 2015).
Las enfermedades carenciales tuvieron pocos casos en este estudio, seguramente por falta de evaluación nutricional.
En Vejer de la Frontera y Medina Sidonia, España, entre 1916-1921, la mortalidad infantil prevalente fue por diarrea y enteritis (20,60%) y por atrepsia (15,80%). “La población rural de la época se situaba en un contexto de crisis política, socioeconómica y sanitaria, con carencias en la alimentación y en la situación higiénica de los hogares, que favorecía la aparición y propagación de enfermedades infecciosas”. (Marín Paz y col, 2012), igual que en el Dispensario Infantil.
En La Zubía, Granada, España, entre 1931-1945, similar mortalidad fue producto de las circunstancias sociosanitarias de la época. (Vargas-Frías y col, 2018). Aunque las épocas son diferentes, las circunstancias del entorno definen igual tendencia a la encontrada en el DIHSJD.
La tasa de mortalidad en Quito con 80.000 habitantes y 497 fallecidos, correspondería a 621 por 100.000 habitantes. En Bogotá, con 125.000 habitantes, la tasa de mortalidad fue de 1.009 por 100.000 habitantes y se registraron 1.262 fallecidos. El menor impacto en Quito se atribuye a las acciones emprendidas la Facultad de Medicina liderada por el decano Dr. Isidro Ayora, su hermano José María, Ministro de Sanidad y la Municipalidad (Rodas, G, 2017).
En Cantabria, en 1999, los factores de riesgo para hospitalización en los dos primeros años de vida, eran “pertenecer a una familia de etnia gitana, las inadecuadas condiciones de vivienda, haber requerido ayuda del asistente social” entre otros (Pardo, R, 1999). En Ecuador, en el año 2000 subsistían áreas con morbimortalidad similar a la de 1918 – 1919. En el Centro de Salud de Borbón, zona costera limítrofe con Colombia, cuya población es pobre y mayoritariamente afro-ecuatoriana, se registró alta morbimortalidad infantil por diarreas agudas, infecciones respiratorias, hipoxia neonatal, peso bajo al nacer, desnutrición y otras, “producidas por falta de infraestructura sanitaria, desconocimiento de prácticas para el auto cuidado e inaccesibilidad a los servicios de salud” (Torres, T, Moreno, M, 2000).
Las inequidades sociales son decisivas en la caracterización del proceso salud-enfermedad de las poblaciones, más aún en las minorías étnicas, que usualmente viven en condiciones de marginalidad y pobreza.
La tosferina era endémica entonces. En 1920 se presentó una epidemia de tosferina y en 1940, la tosferina fue la primera causa de muerte en Ecuador.
El paludismo, registrado así en el DIHSJD, presentó un porcentaje bajo. “A mediados del siglo XVII la malaria representaba una amenaza para la salud pública, en los valles de Tumbaco y Guayllabamba, en los alrededores de Quito” (Austin, S, 1991). Quito se encuentra a 2.780 m. de altura y sus valles cercanos se encuentran entre los 2000 y 2500 metros de altitud. En 1908, con la llegada del tren desde Guayaquil a Quito, se introdujo la malaria en Quito, y Guayaquil inició la lucha contra el anofeles con la presencia del entomólogo francés Paul Rivet y los entomólogos ecuatorianos F. R. Campos, Luis A. León y J. Rodríguez. Se instalaron mosquiteros de ventanas y puertas, y la destrucción del hábitat de las larvas de anofelina. En 1917 la malaria era endémica en Quito y sus valles (Pinault, L, Hunter, F, 2012).
En 1920 se inició la lucha contra la malaria en Ecuador. En 1940 era la segunda causa de muerte después de la tosferina. En ese año, Henry Hanson identificó como el único vector a Anopheles pseudopunctipennis, cuyo hábitat se había estimado entre 2500 y 2700 m de altura, sin embargo, lo encontró hasta 3200 m de altitud. El incremento de temperatura, en promedio 0,5°C en el día y 1,3°C en la noche, que se vivió en la zona entre 1900-1930 msnm, habrían contribuido a la presencia de malaria en tierras altas andinas (Ibíd, Pinault, L, 2012). Los casos de paludismo coincidieron con el verano andino, meses en los que existe un incremento de la temperatura, especialmente diurna. A partir de 1956 el Servicio Antipalúdico de los Chillos consiguió la erradicación de la malaria en Quito y los valles cercanos.
La malaria “es una enfermedad, endémica en gran medida, mediada por componentes climáticos, pero también dependiente de la organización social. Por ello, los éxitos y fracasos en el control de la malaria no han sido fruto solamente de intervenciones médicas o técnicas, sino dependientes de factores socioeconómicos concomitantes”. La mortalidad por malaria en España disminuyó a partir de 1910, por debajo del 10 por 100.000 habitantes (Ibíd, Rodríguez, 2016). Estados Unidos implementó el Programa Cinchona en 1940. “Este programa para la extracción de un solo medicamento planta, además de representar un nuevo modelo de imperialismo científico (posteriormente renombrado «Cooperación científica») fue la explotación científica más intensa y extensa de una sola planta medicinal en la historia de la humanidad” (Cuvi, N, 2011).
Constan solamente 3.153 registros con el tipo de alimentación, de los cuales 2.888 casos (91,59%) recibían leche materna, sola o como alimentación mixta. La mayor parte de los niños con gripe recibían alimentación natural. Los pacientes con enfermedades diarreicas, recibían en su mayoría alimentación mixta. Así como en España, la introducción de alimentos distintos de la leche materna constituyó, al parecer, un factor de riesgo para trastornos digestivos, posiblemente por las condiciones sanitarias para la preparación de los alimentos. En España, a principios del siglo XIX aparece el interés por la lactancia materna en la lucha contra la mortalidad infantil, que en 1900 era de 204 por mil nacidos vivos en menores de un año, con una expectativa de vida al nacer de 34,7 años. La introducción de alimentos diferentes de la leche materna constituía una situación de riesgo, como generadores de trastornos digestivos y desnutriciones graves. (Fleta, J, 2006).
Conclusiones
En Quito, ciudad carente de los servicios básicos para los sectores mayoritarios, el DIHSJD atendía desde 1914 a la infancia empobrecida. Se evidencia una morbilidad caracterizada por predominio de enfermedades infecciosas, principalmente digestivas y respiratorias. La enfermedad prevalente fue la gripe, coincidiendo su presencia con la pandemia de gripe española de 1918-1920. La mortalidad registrada fue mínima y obedeció principalmente a enfermedades diarreicas y respiratorias, con un caso de mortalidad por gripe.
El perfil de morbimortalidad fue similar al encontrado en el DIHSJD en 1917 y en otros estudios de morbimortalidad infantil. Las enfermedades diarreicas en su conjunto superan en número a las infecciones respiratorias, entre las cuales, a más de la gripe, destacaron tosferina y otitis media supurada. Las escasas referencias sobre morbilidad infantil indujeron a realizar comparaciones con las causas de mortalidad disponibles.
La tosferina fue endémica en Quito. Su prevalencia y letalidad fueron limitadas en el período estudiado, sin embargo, en 1920 se desarrolló como epidemia y en 1940 alcanzó el primer lugar como causa de mortalidad.
Se registraron algunos casos de paludismo procedentes de Quito y de sus valles cercanos, donde el paludismo era endémico. El paludismo fue erradicado en 1956.
En el presente estudio menos del 20% de los registros consignan el tipo de alimentación. Más de 90% de los pacientes recibía leche materna, sola o con alimentación complementaria no especificada. La mayor parte de pacientes con enfermedades diarreicas recibían alimentación mixta, lo cual podría reflejar las limitadas condiciones sanitarias para la preparación de los alimentos complementarios. El registro del tipo de alimentación demuestra interés de algunos médicos en la lactancia materna.
La varicela y otras enfermedades eruptivas de la infancia, infecciones dérmicas y parasitarias intestinales tuvieron menor significación cuantitativa, al igual que las enfermedades carenciales. El diagnóstico eczema alcanzó un número relativamente significativo.
La morbimortalidad registrada tuvo como correlato las condiciones socio-económicas, sanitarias y de vida de la población de Quito y de la niñez atendida en el DIHSJD, producto de la inequidad social que caracteriza el proceso salud-enfermedad de las poblaciones que viven condiciones de marginalidad y pobreza.