INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define a los determinantes sociales de la salud como «Las circunstancias en que las personas nacen, crecen, viven, trabajan y envejecen, incluido el sistema de salud»1. Estos determinantes sociales pueden ser clasificados en determinantes estructurales (género, edad, etnia, contexto político y territorio), que producen una estratificación de los individuos en la sociedad e influyen sobre los determinantes intermedios (condiciones de empleo, vivienda e ingresos). Cuando las diferencias en resultados en salud entre diferentes poblaciones son injustas, socialmente producidas y evitables, las denominamos las inequidades en salud (o desigualdades sociales en salud)2.
Los individuos presentan factores de riesgo como la edad, género, factores genéticos y conductas y estilos de vida. Las personas con una situación económica precaria tienden a presentar una mayor prevalencia de hábitos como el tabaquismo, la adicción al alcohol y las drogas y la mala alimentación (menos consumo de frutas y verduras y una mayor ingesta de comida procesada) debido a las mayores barreras financieras a las que se enfrentan para la elección de un estilo de vida que promocione su salud. Asimismo, hay que tener en cuenta otros factores relacionados con el trabajo, el suministro de alimentos y el acceso a las instalaciones y servicios esenciales, puesto que las pobres condiciones de vivienda, la exposición a trabajos peligrosos y estresantes, así como el pobre acceso a los servicios crean riesgos diferenciales para las personas socialmente desprotegidas3.
A pesar de que los servicios sanitarios no son el principal determinante de la salud de la población, la existencia de una atención sanitaria adecuada supone un derecho fundamental y su acceso debería ser equitativo. Sin embargo, hay barreras de acceso, económicas, culturales y actitudinales que impiden una atención universal de calidad y favorecen la ley de cuidados inversos (dar mejor atención a quien menos la necesita). Esto evita que se actúe desde una propuesta de universalismo proporcional impidiendo que las acciones realizadas desde el sistema sanitario sean proporcionales al grado de necesidad en salud de los habitantes. Todo esto fomenta la falta de equidad del sistema4.
La EPOC es una patología respiratoria de etiología multifactorial, tratable y prevenible, que afecta a mujeres y hombres de todo el mundo y se caracteriza por la obstrucción progresiva al flujo aéreo debido al estrechamiento de las vías respiratorias. Supone un serio problema de salud pública al tener una prevalencia cercana al 11% en personas adultas mayores de 40 años y un porcentaje de infradiagnóstico superior al 75%. Constituye la cuarta causa de mortalidad en países industrializados después del cáncer, enfermedades cardíacas y cerebrovasculares5,6.
En cuanto a los factores que inciden en el desarrollo de la EPOC6, cabe destacar el hábito tabáquico como desencadenante principal; si bien no es la única causa. Entre otras posibles causas de EPOC, se encuentra la exposición laboral y ambiental a polvos, vapores y gases nocivos.
A pesar de que no tiene cura, un diagnóstico y tratamiento temprano para incentivar el abandono de tabaco y exposiciones de riesgo, así como el uso de broncodilatadores es fundamental al tratarse de una enfermedad que causa discapacidad y puede llegar a tener consecuencias económicas por las limitaciones laborales y costes de la atención médica7.
Uno de los graves problemas que tienen los pacientes con EPOC es que pueden sufrir exacerbaciones que se caracterizan por el empeoramiento de la clínica respiratoria con un consecuente impacto negativo en la calidad de vida y la productividad laboral, y un incremento de las hospitalizaciones y la morbilidad, entre lo que cabe destacar las enfermedades cardiovasculares. En España se estima que el 1-2% de las visitas a urgencias y el 10% de ingresos hospitalarios se deben a exacerbaciones de EPOC, lo cual reafirma el gran impacto en atención y costes sanitarios que esta enfermedad tiene8.
Destaca el mínimo conocimiento y la escasa mención que los protocolos y guías clínicas de EPOC hacen sobre este aspecto para ayudar a los clínicos en el manejo de estas situaciones, dada la gran influencia de los determinantes sociales sobre múltiples enfermedades crónicas.
Nuestra revisión se propone explorar minuciosamente la influencia de los determinantes sociales de la salud en la EPOC y cómo estos factores sociales inciden en su aparición y evolución. Esta investigación no solo aspira a resaltar la conexión intrínseca entre los determinantes sociales y la EPOC, sino también a ofrecer una perspectiva más comprensiva y enriquecedora sobre la intrincada interrelación entre la salud pulmonar y los contextos sociales.
MATERIAL Y MÉTODOS
Se llevó a cabo una revisión exploratoria (scoping review) a través de dos búsquedas bibliográficas en Pubmed usando los términos MeSH que aparecen en la tabla 1. Como material suplementario, se incluye una Check List PRISMA (anexo 1).
Tabla 1. Palabras clave utilizadas para la búsqueda bibliográfica.
| LENGUAJE LIBRE | TÉRMINO MeSH |
|---|---|
| EPOC | COPD/Pulmonary Disease, Chronic Obstructive |
| Determinantes sociales de la salud | Social Determinants of Health |
| Epidemiología | Epidemiology |
| Factores socioeconómicos | Factor, Socioeconomic |
| Mortalidad | Mortality |
Los criterios de inclusión fueron el límite temporal de 10 años y el idioma inglés y español. Se revisaron las publicaciones entre 2013 y 2023 que relacionasen tanto de forma cualitativa como cuantitativa la prevalencia y la mortalidad de la EPOC con los determinantes socioeconómicos. Por lo tanto, se excluyeron todos los artículos publicados en una fecha anterior a la establecida, en otros idiomas diferentes al inglés y al español y no tuviesen relación con el tema estudiado..
Inicialmente, se seleccionaron tras la lectura de su título y resumen los artículos que relacionaban la influencia de los determinantes sociales de la salud o factores socioeconómicos con la epidemiologia o la mortalidad por EPOC:
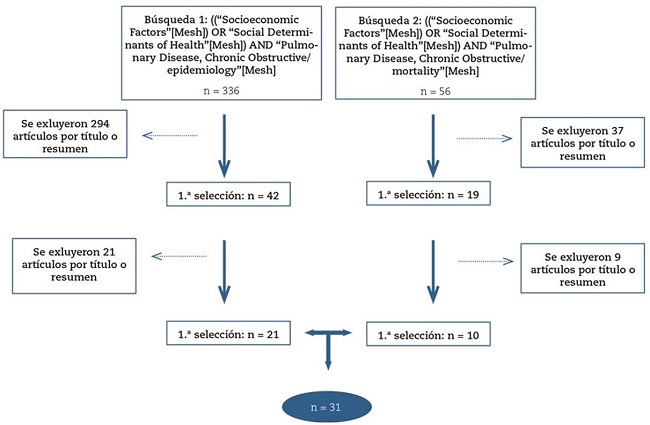
La primera búsqueda incluyó las palabras claves: «determinantes sociales de la salud», «factores socioeconómicos» y «EPOC» con el subheading «epidemiología»: ((“Socioeconomic Factors”[Mesh]) OR “Social Determinants of Health”[Mesh]) AND “Pulmonary Disease, Chronic Obstructive/epidemiology”[Mesh]: La búsqueda arrojó 336 artículos, de los cuales, inicialmente, se seleccionaron 42.
La segunda búsqueda incluyó las palabras claves: «determinantes sociales de la salud», «factores socioeconómicos» y «EPOC» con el subheading «mortalidad»: ((“Socioeconomic Factors”[Mesh]) OR “Social Determinants of Health”[Mesh]) AND “Pulmonary Disease, Chronic Obstructive/mortality”[Mesh]: La búsqueda arrojó 56 artículos, de los cuales, inicialmente, se seleccionaron 19.
RESULTADOS
1. Proceso de búsqueda y selección de artículos
En la figura 1 se refleja el proceso de búsqueda y selección de artículos para su estudio y análisis. Tras una primera selección, se escogieron 61 artículos. Estas publicaciones se analizaron con mayor profundidad leyendo de nuevo el resumen y, en caso necesario, el artículo; de manera que, tras una segunda elección, se descartaron 30 artículos que no fueron relevantes, y nos quedamos con 31 estudios. En primer lugar, se descartaron los artículos cuyo título no tenía relación con el tema sobre el que queríamos trabajar o cuyo resumen no resultaba apropiado a nuestra pregunta de investigación. A continuación, se hizo una segunda revisión, más profunda, de los artículos seleccionados, leyendo de nuevo el resumen y, en caso de duda, el artículo hasta seleccionar los 31 artículos finales.
2. Características de los estudios
En la tabla 2 se muestra el número de estudios empleados según año de publicación, tipo de diseño, tamaño muestral, lugar de estudio, así como determinantes sociales analizados.
Tabla 2. Características de los estudios.
| AÑO DE PUBLICACIÓN | NÚMERO DE ESTUDIOS |
|---|---|
| 2013 | 1 |
| 2014 | 3 |
| 2015 | 2 |
| 2016 | 4 |
| 2017 | 3 |
| 2018 | 2 |
| 2019 | 5 |
| 2020 | 3 |
| 2021 | 6 |
| 2022 | 3 |
| Diseño de las publicaciones | |
| Revisiones de otros trabajos | 2 |
| Cohorte prospectiva | 15 |
| Análisis transversal | 9 |
| Ecológico | 5 |
| Tamaño de la muestra | |
| < 1.000 | 4 |
| 1.000-5.000 | 3 |
| 5.000-10.000 | 6 |
| 10.000-50.000 | 3 |
| 50.000-100.000 | 2 |
| > 100.000 | 8 |
| No indicado | 5 |
| Lugar de estudio de la publicación | |
| China | 2 |
| Dinamarca | 3 |
| Reino Unido | 3 |
| Corea | 4 |
| Australia | 1 |
| Nepal | 1 |
| Canadá | 2 |
| Uganda | 1 |
| Estados Unidos | 7 |
| Suecia | 1 |
| No determinado | 2 |
| Determinantes sociales analizados | |
| Género | 8 |
| Edad | 4 |
| Nivel socioeconómico | 12 |
| Lugar de residencia | 3 |
| Estado de la vivienda | 1 |
| Estado civil | 4 |
| Etnia | 2 |
| Ocupación laboral | 10 |
| Empleo | 2 |
| Recursos del sistema sanitario (atención médica) | 4 |
| Contaminación interior o ambiental | 5 |
| Otros | 4 |
3. Principales hallazgos
En la tabla 3 se detallan los principales hallazgos de las 31 publicaciones analizadas, evidenciando la relación entre los determinantes sociales de la salud y su impacto en la prevalencia y riesgo de EPOC, así como en la mortalidad.
Tabla 3. Principales hallazgos encontrados.
| AUTOR, PAÍS, AÑO, TIPO DE ESTUDIO | FUENTE DE LOS DATOS | POBLACIÓN ESTUDIADA | RESULTADOS | |
|---|---|---|---|---|
| Ying Yang et al, China, 2017, metaanálisis | Pubmed, Embase, Cochrane | 13.893 participantes de China continental |
Nivel educativo bajo (respecto a niveles superiores de educación): OR: 1,609 (IC 95%: 1,609-2,147) Sexo masculino: OR: 1,47 (IC 95%: 1,097-1,962) Fumadores: OR: 2,092 (IC 95%: 1,707-2,565) |
|
| De Matteis et al, Reino Unido, 2019, Cohorte prospectiva | Web OSCAR, cuestionarios y entrevistas autoadministrados, Servicio Nacional de Salud de Reino Unido | 94.551 participantes mayores de 40 años |
Las ocupaciones de escultor-pintor, agricultura y pesca, procesadores de alimentación-tabaco mostraron un aumento significativo moderado del riesgo de EPOC con RP de 1,77 (IC 95%: 1,01-3,11); 1,76 (IC95% 1,22-2,55) y 1,7 (IC95% 1,17-2,48), respectivamente Al excluir a los no asmáticos, no se encontraron diferencias significativas con respecto al riesgo de prevalencia de EPOC: Ocupación escultor-pintor: OR: 1,84 (IC 95%: 0,94-3,6) Agricultura y pesca: OR: 1,49 (IC 95%: 0,39-5,74) Procesadores de alimentación-tabaco: OR: 1,18 (IC 95%: 0,59-2,35) En cambio, al excluir a los nunca fumadores para ver el efecto de la exposición laboral sobre la EPOC, se eliminó el ser procesador de alimentación-tabaco, al tener una p > 0,05 y, por tanto, no ser significativo (OR: 1,07; IC 95%: 0,37-3,14) |
|
| Zhang et al, China, 2021, estudio transversal |
Encuestas autoadministradas a los participantes Diagnóstico espirométrico a los participantes |
Realizado entre mayo y diciembre de 2015; 2.421 participantes mayores de 40 años |
La prevalencia de EPOC aumentó en el sexo masculino (17,8% versus 6% del sexo femenino), en los fumadores (20% versus 6% de no fumadores), con la exposición a PM 2.5 (13,8% versus10,7%). No hubo diferencias significativas para la prevalencia de EPOC entre habitantes con residencia rural y urbana Ser trabajador de «cuello blanco» (oficina, ejecutivo, administrativo) y tener alto nivel de ingresos se comportó como factor protector para la EPOC, con OR: 0,6 (IC 95%: 0,43-0,83) y OR: 0,68 (IC 95%: 0,49-0,97), respectivamente. |
|
| Jeong Lee et al, Corea del Sur, 2015, cohorte prospectiva | Cuestionarios autoadministrados Encuestas de salud Mediciones antropométricas | Realizado en 2007-2009, 3.473 participantes no fumadores o < 5 paquetes |
El bajo nivel educativo (OR: 2,0; IC 95%: 1,2-3,2) y la exposición laboral (OR: 2,6; IC 95%: 1,3-5,3) eran factores de riesgo de la EPOC en no fumadores Sexo masculino (OR: 4,2; IC 95%: 2,6-6,7) y edad avanzada (60-69 años) (OR: 3,8; IC 95%: 2-7) mostraron un riesgo significativamente mayor de EPOC. Con un aumento de la edad de 10 años, la OR de la EPOC se cuatriplicó (OR: 17,7) |
|
| Morarós et al, Canadá, 2017, estudio transversal | Encuestas de pueblos aborígenes de Estadísticas de Canadá | 8.117 participantes de pueblos aborígenes de Primeras Naciones, metis, inuit > 35 años |
La prevalencia de tabaquismo en pueblos aborígenes fue del 39%. Los fumadores diarios tuvieron una prevalencia de EPOC de 9,44%, superior a la de los fumadores ocasionales (6,22%) o nunca fumadores (5,4%) Las mujeres tenían mayor prevalencia de EPOC que los hombres (7,75% versus 5,67%) La prevalencia de EPOC aumentó con la edad, teniendo los participantes de 55 años o más una prevalencia de 11,05% de EPOC Quienes tenían ingresos económicos superiores a 50.000 dólares presentaron una prevalencia de EPOC inferior (2,66%) a las personas con ingresos de 5.000-9.999 dólares, cuya prevalencia de EPOC fue del 14,61%. En cuanto al nivel educativo, quienes no completaron la educación secundaria tuvieron una prevalencia de EPOC de 9,66% frente al 4,52% de quienes tenían estudios superiores |
|
| Leem et al, Corea del Sur, 2018, cohorte prospectiva | Estudio del genoma y la epidemiología de Corea | 8.613 participantes de 40-69 años |
Tener un nivel educativo de secundaria o inferior supuso un 44,9% más de riesgo de EPOC Del mismo modo, ingresos económicos en el primer al tercer cuartil supusieron un 22,9% más de casos de EPOC |
|
| Young Kim et al, Corea del Sur, 2020, cohorte prospectiva | Instituto Nacional de Investigación del Genoma de los centros de control y prevención de enfermedades de Corea | Realizado en 2001-2003 6.341 participantes de 40-69 años | La EPOC se asoció con los niveles bajos de educación (únicamente estudios en educación primaria (OR: 1,879; IC 95%: 1,124-3,141) | |
| Li et al, lugar no determinado, 2022, estudio ecológico | Estudio GBD 2019 | No indicado (195 países y territorios) | Nepal (3.318,4 por 100.000 habitantes) y la India (2.000,6 por 100.000 habitantes) fueron los dos países con las mayores cargas de EPOC y años de vida perdidos ajustados por enfermedad en todo el mundo en 2019 | |
| De Matteis et al, Reino Unido, 2016, cohorte prospectiva |
Cuestionarios autoadministrados. Servicio Nacional de Salud de Reino Unido. Mediciones antropométricas y espirométricas |
Realizado en 2006-2010 228.414 participantes de 40-69 años | Embarcaciones (RP: 2,64; IC 95%: 1,59-4,38) y operaciones de procesos industriales (RP: 1,96; IC 95%: 1,16-3,31) fueron ocupaciones laborales con alto riesgo de EPOC | |
| Narayan Yadav et al, Nepal, 2020, estudio transversal | Entrevistas y cuestionarios autoadministrados a los pacientes. Historias clínicas | 794 adultos > 60 años procedentes de zonas rurales de Nepal |
Embarcaciones (RP: 2,64; IC 95%: 1,59-4,38) y operaciones de procesos industriales (RP: 1,96; IC 95%: 1,16-3,31) fueron ocupaciones laborales con alto riesgo de EPOC Los grupos indígenas y marginados tenían aproximadamente un 70% menos de probabilidades de tener una calidad de vida buena y presentaban estilos de vida nocivos para la salud |
|
| Syamlal et al, Estados Unidos, 2019, estudio transversal | Encuesta Nacional de entrevistas de Salud | Encuesta Nacional de entrevistas de Salud |
Mujeres: las mayores prevalencias de EPOC entre no fumadoras se dieron en la industria de la información (5,1%) y transporte y movimiento de materiales (4,5%) Hombres: las mayores prevalencias de EPOC entre no fumadores se dieron en agricultura, industria forestal, pesquera y cinegenética (2,3%) y la industria de servicios administrativos y de apoyo, gestión de residuos y remediación (2,3%) |
|
| Mortimer et al, no indicado, 2021, análisis de revisiones sistémicas | Estudios realizados anteriormente | No indicado |
La prevalencia de EPOC fue más alta entre las personas, generalmente mujeres, que usaban combustibles de biomasa (17%) que entre aquellas que usaban combustibles limpios como gas natural (10%) La contaminación del aire doméstico se asoció con la EPOC con un RR: 1,7 (IC 95%: 1,47-1,97). Las personas usuarias de combustibles de biomasa tuvieron casi 6 veces más de riesgo de EPOC que las que no la utilizaban como combustible (OR: 5,9; IC 95%: 1-34,5) La utilización de estufas mejoradas redujo la EPOC un 26% (OR: 0,74; IC 95%: 0,61-0,9) |
|
| Silver et al, Estados Unidos, 2021, cohorte prospectiva | Corporación de Investigación y Desarrollo, Instituto Nacional de Envejecimiento Encuestas a los participantes | Seguimiento de pacientes que habían trabajado entre 1972 y 2016 7.907 participantes sin EPOC de 50-62 años |
Altos hornos, acerías, laminación: SHR: 5,08 (IC 95%: 3,16-8,15). Operadores de materiales: SHR: 1,58 (IC 95%: 1,05-2,38) Mecánicos y reparadores de vehículos: SHR:1,53 (IC 95%: 1,04-2,26). Minería: SHR: 2,09 (IC 95%: 1,02-4,26) |
|
| Kurth et al, Estados Unidos, 2021, estudio transversal | Encuesta Nacional de Entrevistas de Salud (NISH) | Se analizaron los datos de 2014-2018 1.666.461.000 participantes > 18 años | Agricultores, granjeros, pescadores, silvicultura reportaron tener más días de trabajo perdido (POR: 3,5) y trabajadores de la instalación, mantenimiento y reparación reportaron tener más días en cama (POR: 4,3) | |
| Syamlal et al, Estados Unidos, 2021, estudio transversal | Centro Nacional de Estadísticas de Salud | 164.296 participantes >18 años |
Entre los trabajadores que nunca fumaron, la prevalencia más alta de EPOC fue entre los trabajadores de la industria minera (3,7%) con POR: 2,7 y entre los trabajadores en la otra ocupación de oficina y apoyo administrativo (4,5%) con POR: 2,1 Entre los 2,3 millones de trabajadores con EPOC que nunca fumaron, se estima que 559.000 casos de EPOC fueron atribuibles al trabajo (PAF: 4,0 %) El PAF más alto para la EPOC fue entre los trabajadores de la industria de servicios educativos (PAF: 3,9%), entre los trabajadores en las ocupaciones de operadores de vehículos motorizados y movimiento de materiales (PAF: 2,5%) y entre los trabajadores de oficina y apoyo administrativo (PAF: 2,4%) |
|
| Van Gemert et al, Uganda, 2016, estudio transversal | Encuestas y formularios autoadministrados | 588 participantes |
Se encontraron asociaciones significativas entre el uso de combustible de biomasa para calefacción (OR: 1,76; IC 95%: 1,03-3) y etnia no bantú (OR: 1,73; IC 95%: 1,06-2,82) y EPOC Estratificado por sexo, se vio en los hombres una asociación con la soltería (OR: 3,09; IC 95%: 1,25-7,61) y uso de combustible de biomasa para calefacción (OR: 2,15; IC 95%: 1,02-4,54), y en el caso de las mujeres, se observó una asociación con ser exfumadoras (OR: 3,35; IC 95%: 1,22-9,22) |
|
| Raju et al, Estados Unidos, 2019, estudio transversal |
Encuesta Nacional de Entrevistas de Salud (NHIS) Encuesta sobre la comunidad estadounidense (ACS) de 2015 de la oficina del censo de Estados Unidos y clasificación de condados urbano-rurales de NCHS de 2013 |
90.334 participantes mayores de 40 años no institucionalizados |
En el grupo no fumadores, vemos una prevalencia de EPOC en comunidades rurales no pobres de 6,2% en comparación con 8,7% en comunidades rurales pobres. En comunidades urbanas no pobres, la prevalencia de EPOC fue del 3,7%. En el grupo fumadores o exfumadores, la prevalencia de EPOC en entornos rurales y pobres fue del 22,6%, mientras que entre los habitantes de entornos urbanos y no pobres fue de 10,1% Vivir en una zona rural se asoció con mayor riesgo de enfermedad de EPOC (OR: 1,23; IC 95%: 1,09-1,4) en comparación con las zonas urbanas |
|
| Brigham et al, Estados Unidos, 2015, cohorte prospectiva | Censo | 515 participantes negros > 40 años |
La población segregada, con ingresos económicos bajos y desempleo, tenía un índice de aislamiento > 0,6 La población segregada tuvo una mayor concentración de ozono ambiental, peor función pulmonar, mayor gravedad clínica, peores hallazgos en TC y mayor número de exacerbaciones en comparación con lo observado en las zonas no segregadas |
|
| Borné et al, Suecia, 2019, cohorte prospectiva |
Censo nacional sueco Impuestos Registros de altas hospitalaria Registro de población Cuestionarios autoadministrados |
Realizado en 1990-2007 (en Malmö Preventive Project (MPP) cohort)/ 2013 (en Malmö) si no había habido antes un primer diagnóstico de EPOC, muerte o emigración 11.7479 participantes de Malmö (Suecia) y 27.358 participantes de MMP de 40-89 años |
Cohorte Malmö Los participantes con ingresos en el cuartil Q1 (473,4 +/-170) y Q2 (933,9 +/- 137,5) tenían mayor riesgo de EPOC que aquellos con ingresos superiores con HR: 2,1 (IC 95%: 1,83-2,4) y HR: 2,23 (IC 95%: 1,97-2,53) Individuos con vivienda alquilada tienen mayor riesgo de EPOC que los que viven en una casa de propiedad propia (HR: 1,41; IC 95%: 1,3-1,52) Las personas divorciadas y viudas tenían un mayor riesgo de hospitalización por EPOC que las personas casadas: HR: 1,61 (IC 95%: 1,46-1,78) y HR: 1,3 (IC 95%: 1,16-1,46), respectivamente No hubo diferencias significativas en la incidencia de EPOC entre suecos y extranjeros (IC 95%: 0,92-1,13; p > 0,686) MPP En los sujetos con baja ocupación (HR: 1,82; IC 95%: 1,49-2,12); personas divorciadas (HR: 1,71; IC 95%: 1,46-2,02) y sujetos con bajos ingresos (HR: 1,62; IC 95%: 1,4-1,89) se observó un mayor riesgo de EPOC |
|
| Lange et al, Dinamarca, 2014, cohorte prospectiva | Registro Civil danés, Registro Nacional Danés de Contactos (datos hospitalarios), Registro de Estadísticas de Medicamentos danés | 6.590 participantes con EPOC mayores de 40 años | Los pacientes con EPOC correspondientes a GOLD D (EPOC severa) tenían menor nivel educativo y mayor prevalencia de síntomas respiratorios y uso de medicamentos (52,3%) en comparación con pacientes EPOC de menor severidad | |
|
Exacerbaciones (< 8 años educación): HR: 1,62 (IC 95%: 1,1-2,37) en comparación con niveles académicos superiores Hospitalizaciones (< 8 años educación): HR: 1,55 (IC 95%: 0,86-2,81) en comparación con niveles académicos superiores Mortalidad (< 8 años educación): HR: 1,86 (IC 95%: 1,2-2,9) en comparación con niveles académicos superiores | ||||
| Donney et al, Iowa, 2017, cohorte prospectiva |
Estudio de Salud Rural del condado de Keokuk (KCRHS) Estudio Multiétnico de Ateroesclerosis de Trabajadores Urbanos (MESA) |
Realizado en 1994-2011 con 1.699 participantes rurales Realizado en 2000-2022 con 3. 667 participantes urbanos de 45-84 años. |
La exposición a VGDF es mayor en la población rural que en la población urbana (25,7% versus 5,3%) El ser agrícola se asoció a un 70,3% de exposición a VGDF y, por tanto, a mayor riesgo de EPOC |
|
| Burney et al, no indicado, 2013, estudio transversal | Entrevistas, OMS, Banco Mundial, Tobacco Atlas | 15.355 participantes sitios BOLD mayores de 40 años |
Se observó una fuerte asociación positiva entre el aumento de prevalencia de restricción espirométrica y las tasas de mortalidad (correlación de Spearman en hombres: rs: +0,73; y en mujeres rs: +0,90); entre los mayores de 60 años y restricción espirométrica (hombres: rs: +0,63; mujeres: rs: +0,37) Las tasas de mortalidad aumentaron rápidamente a medida que el INB cayó por debajo de los 15.000 dólares per cápita por año y no mostraron una asociación positiva clara con la prevalencia estandarizada por edad del tabaquismo |
|
| Gershon et al, Canadá, 2014, estudio ecológico | Datos administrativos de salud de Ontario (Canadá) | 807.996 participantes mayores de 35 años |
La mortalidad disminuyó, pero su disminución fue menos acusada en los quintiles de ingresos más bajos respecto a los superiores (30% respecto al 38%) La mortalidad fue mayor entre las mujeres más jóvenes y entre los hombres mayores, siendo no significativa entre mujeres mayores (p = 0,08)-hombres jóvenes (p = 0,139) |
|
| Ore et al, Australia, 2015, estudio ecológico | Datos hospitalarios, Sistema de Vigilancia De Información de Salud, Oficina de Estadísticas de Australia | Población con EPOC de Australia |
Las tasas de reingreso no planificado se asociaron significativamente con el ISRED por LGA con coeficiente de spearman (r = - 0,493) y por región (r= - 0,732; p < 0,05) La carga de enfermedad también mostró resultados significativos con asociaciones inversas entre el nivel socioeconómico y la prevalencia de enfermedad, siendo más fuerte para los hombres (r = - 0,435) que para las mujeres (r = - 0,244). Las tasas de mortalidad disminuyeron con una ventaja socioeconómica creciente, siendo en hombres: r = - 0,443, y en mujeres: r = - 0,416 Existió correlación positiva entre los fumadores actuales y las tasas de hospitalización, siendo más fuerte en hombres que en mujeres (r = 0,63 versus r = 0,25). En los exfumadores, la asociación fue más fuerte en mujeres que en hombres (r = 0,72 versus r = 0,2) |
|
| Collins et al, Reino Unido, 2018, cohorte prospectiva | Sistema Nacional de Salud de Corea, Servicios Nacionales de Seguro de Salud, censo coreano |
Realizado en 2002-2013 9.275 participantes con EPOC mayores de 40 años |
La edad influye sobre el riesgo de mortalidad de EPOC, existiendo un incremento del riesgo de esta enfermedad en pacientes más añosos (HR: 33,6; IC9 5%: 10,6- 44,52) Existe el doble de riesgo de mortalidad por EPOC en el sexo masculino (HR: 2; IC 95%: 1,81-2,21). Los HR para los grupos de ingresos bajos y medios fueron 1,39 (IC 95%: 1,20-1,59) y 1,29 (IC 95%: 1,15-1,44), respectivamente. Vivir en un entorno rural: HR: 1,08 (IC 95%: 0,94-1,25) A mayores comorbilidades (cuatro comorbilidades) y hospitalizaciones (dos hospitalizaciones) mayor HR (2,4; IC 95%: 2,12-2,72) y 2,04 (IC 95%: 1,52-2,74), respectivamente Ante niveles de ingresos bajos, en un barrio favorecido el HR es de 1,19 (IC 95%: 0,88-1,63), mientras que el HR de un barrio desfavorecido es de 1,56 (IC 95%: 1,17- 2,09) |
|
| Hee et al, Corea del Sur, 2016, cohorte prospectiva | Sistema Nacional de Salud de Corea, Servicios Nacionales de Seguro de Salud, censo coreano |
Realizado en 2002-2013 9.275 participantes con EPOC mayores de 40 años |
La edad influye sobre el riesgo de mortalidad de EPOC, existiendo un incremento del riesgo de esta enfermedad en pacientes más añosos (HR: 33,6; IC9 5%: 10,6- 44,52) Existe el doble de riesgo de mortalidad por EPOC en el sexo masculino (HR: 2; IC 95%: 1,81-2,21). Los HR para los grupos de ingresos bajos y medios fueron 1,39 (IC 95%: 1,20-1,59) y 1,29 (IC 95%: 1,15-1,44), respectivamente. Vivir en un entorno rural: HR: 1,08 (IC 95%: 0,94-1,25) |
|
| Thriruchelvam et al, Canadá, 2019, cohorte prospectiva | Datos administrativos de salud de Ontario (Canadá) | Realizado en 2004-2014 126.013 pacientes con EPOC que ya habían sido hospitalizados |
La inestabilidad residencial y la etnia aumentaban el riesgo de reingresos hospitalarios y mortalidad: OR: 1,05 (IC 95%: 1,01-1,09) y OR: 1,06 (IC 95%: 1,02-1,1), respectivamente Las comorbilidades también son un riesgo de readmisión En cuanto a la edad, en los mayores de 85 años, hay OR: 1,18 (IC 95%: 1,02- 1,37) para todas las causas de readmisión y muerte. Sin embargo, para solo EPOC la OR: 0,99 (p = 0,873), lo que nos indica que no es estadísticamente significativo Sexo masculino: OR:1,17 para las readmisiones por EPOC (IC 95%: 1,14-1,21) Las causas que riesgo de reingreso hospitalario específico por EPOC son el cáncer primario (OR: 1,10; IC 95%: 1,04-1,17) y la congestión cardíaca (OR: 1,08; IC 95%: 1,05-1,12), fallo respiratorio (OR: 1,18; IC 95%: 1,13-1,24), metástasis (OR: 1,19; IC 95%: 1,07-1,33) y asma activa (OR: 1,07; IC 95%: 1,04-1,1) |
|
| Dodd et al, Estados Unidos, 2020, estudio ecológico | Sistema Nacional de Mortalidad Ocupacional de Estados Unidos | No indicado número (población de 26 estados de Estados Unidos, mayores de 25 años) |
Personas de 25-64 años Camareras: PRM: 3,28 (IC 95%: 1,2-7,15) Amas de casa: PRM: 1,34 (IC 95%: 1,14-1,58) |
Personas mayores de 65 años Industrias alimentarias: PRM: 3,72 (IC 95%: 1,2- 8,68) Agricultura, pesca, caza, silvicultura: PRM: 1,82 (IC 95%: 1,42-2,33) Fabricación de bebidas: PRM: 3,15 (IC 95%: 1,02-7,37) Maderas y muebles: PRM: 2,53 (IC 95%: 1,3-4,41) |
| Syamlal et al, Estados Unidos, 2022, estudio ecológico | Sistema Nacional de Estadísticas Vitales, censo poblacional |
3.077.127 estadounidenses Mayores de 15 años que fallecieron en 2020 (46 estados de Estados Unidos + Nueva York) |
Minería: PRM:1,33 (IC 95%: 1,28-1,38) Construcción y extracción: PRM: 1,29 (IC 95%: 1,27-1,31) Asistencia sanitaria: PRM: 1,29 (IC 95%: 1,25-1,32) Preparación y servicio de alimentos: PRM: 1,30 (IC 95%: 1,27-1,33) |
|
| Clark et al, Copenhague, 2014, cohorte prospectiva | Registro de altas hospitalarias y registro de muertes danesas | 8.727 participantes de 20-93 años |
Los participantes con más factores psicosociales eran mayores, mujeres, menor nivel educativo, fumadores, físicamente inactivos. La proporción de FEV1 reducida (< 80%) aumentó a medida que aumentaban los factores psicosociales y, con ello, incrementó la hospitalización y muerte: Mujeres: HR (2 factores psicosociales) = 1,12 (IC 95%: 0,88-1,43). HR (3 o más factores psicosociales) = 2,10 (IC 95%: 1,56-2,84) Hombres: HR (2 factores psicosociales) = 1,19 (IC 95%: 0,93-1,53). HR (3 o más factores psicosociales) = 1,76 (IC 95%: 1,21-2,57) |
|
| Sogaard et al, Dinamarca, 2016, cohorte prospectiva | Registro Danés de EPOC, Registro Nacional Danés de Recetas Médicas, Registro Nacional de Pacientes, Registro Danés de Causas de Muerte | Realizado entre 2008-2012. 13 369 participantes GOLD B y GOLD C Mayores de 30 años. |
En los pacientes con bajos niveles económicos aumentó el riesgo de no uso de medicamentos (RR: 1,37; IC 95%: 1,10-1,70) con respecto a aquellos con ingresos altos. En pacientes con ingresos medios (RR: 1,23; IC 95%: 0,99- 1,52) Los inmigrantes tenían un mayor riesgo de adherencia deficiente (RR: 1,29; IC 95%: 1,17-1,44) y de falta de uso (RR: 1,56; IC 95%: 1,17-2,08) en comparación con los daneses étnicos Vivir solo también se asoció con un mayor riesgo de mala adherencia (RR: 1,17; IC 95%: 1,11-1,24) y no uso de fármacos (RR: 1,53; IC 95%: 1,3-1,81), en comparación con la convivencia En cuanto a las exacerbaciones, su riesgo aumentó en pacientes de educación baja (RR: 1,21; IC 95%: 1,1-1,35), con respecto a aquellos que tenían mayor nivel educativo. Los pacientes con educación media presentaron un RR: 1,11 (IC 95%: 1-1,23) Asimismo, el bajo nivel educativo se relacionó con mayor riesgo de ingreso (RR: 1,22; IC 95%: 1,07-1,38) |
|
EPOC: enfermedad pulmonar obstructiva crónica; FEV1: volumen espiratorio forzado en 1 segundo; HR: hazard ratio; IC: intervalo de confianza; IMD: Index of Multiple Deprivation; INB: ingreso nacional bruto; MPP: Malmo Preventive Project Cohort; NCHS: National Center of Health Statistics; OMS: Organización Mundial de la Salud; OR: odds ratio; POR: odds ratio de prevalencia; PRM: proporción de riesgo mortal; RHB: rehabilitación; RP: razones de prevalencia; RR: riesgo relativo; rs: medida estadística que hace referencia a «correlación de Pearson»; SHR: razón de riesgo secundario; TC: tomografía computarizada; VGDF: exposición de varios contaminantes (vapor, gas, dióxido fluorado).
Aunque los factores biológicos influyen en la EPOC, la prevalencia se ve fuertemente afectada por factores socioeconómicos y ambientales. Individuos con estatus social bajo presentan mayor prevalencia de tabaquismo, aumentando su vulnerabilidad a la EPOC. La exposición pasiva a contaminantes (calefacciones y humos de cocina) en entornos domésticos, ligada a ingresos precarios, se revela como un contribuyente clave. La ocupación en sectores específicos como la agricultura y las condiciones laborales son significativas debido a la vulnerabilidad ante sustancias tóxicas. La residencia en áreas rurales o entornos urbanos con alta contaminación, especialmente en comunidades desfavorecidas, se asocia con la EPOC. La falta de acceso a servicios sanitarios y prevención, agravada por disparidades socioeconómicas, contribuye al aumento de la carga de enfermedad y la prevalencia de la EPOC y mortalidad en estas poblaciones.
DISCUSIÓN
A pesar de la repercusión que los factores biológicos o genéticos pueden tener sobre la EPOC, su prevalencia está también influenciada por factores sociales, económicos y ambientales. Las personas que pertenecen a estatus sociales bajos suelen tener estilos y condiciones de vida peores, así como mayor prevalencia de tabaquismo, lo que aumenta su riesgo de desarrollar EPOC y repercute en un mayor número de reingresos hospitalarios e incremento de las tasas de mortalidad debido a la restricción espirométrica y dificultad para respirar que ello conlleva9-16.
La EPOC resulta ser más prevalente en el sexo masculino, lo cual puede deberse a diferencias biológicas, pero también a la diferencia de patrones comportamentales entre ambos géneros. Entre los hombres se encuentran tasas más altas de hábito tabáquico que entre las mujeres; además, se dedican con mayor frecuencia a ocupaciones agrícolas, de construcción o industriales, que suponen un mayor grado de exposición a contaminantes ambientales. Por ejemplo, en China, fumar cigarrillos sigue siendo cardinalmente un comportamiento masculino14; representando un 74% de la población fumadora. Sin embargo, existe controversia en algunos estudios sobre si la prevalencia de la enfermedad es mayor en mujeres, lo cual podría explicarse por la mayor susceptibilidad al humo del tabaco, cambios hormonales relacionados con los niveles de estrógenos que pueden intervenir en la respuesta inflamatoria y función pulmonar o dedicación de la mujer a las tareas del hogar y uso de combustibles para cocinar o calentar sus viviendas13.
En cuanto a la edad, el incremento de esta se asoció a mayor riesgo de EPOC, dado que los individuos más añosos han tenido mayor tiempo de exposición a sustancias irritantes que pueden contribuir a desencadenar la enfermedad. En concreto, el estudio de Leem et al10 analizó que existía cuatro veces más de incidencia de EPOC con un aumento de 10 años.
Uno de los determinantes sociales de la salud que más que se ha investigado y analizado en estos estudios es el nivel socioeconómico10,11,13,14,17-20,21-24. Tener estudios académicos por debajo de la educación secundaria10,11,13,14,16,17 supuso un 44,9% más de riesgo de padecer EPOC e incidió en el uso de atención sanitaria, falta de adherencia terapéutica23 y empeoramiento de la enfermedad al existir mayor riesgo de exacerbaciones y hospitalizaciones con respecto a las personas que tenían estudios educativos superiores. Al igual que ocurre con los niveles educativos, hubo una relación inversamente proporcional, tanto en prevalencia como en mortalidad, con los ingresos económicos percibidos10,11,14-16,19,20,24,25. Sin embargo, existen otros determinantes sociales que también han resultado cruciales estudiar y comprender en relación con la EPOC.
Algunos estudios se han enfocado en observar y comparar el impacto que el uso de combustibles9,15,26 en los hogares y la ocupación laboral12,24,27-34, en ciertos oficios (minería, agricultura, construcción, reparadores, acerías…) tienen en personas no fumadoras, teniendo en cuenta el efecto del tabaquismo en fumadores o exfumadores. Se estima que aproximadamente el 15% de los casos de EPOC son atribuibles a exposiciones ocupacionales27,30 y representan cerca del 30% de casos entre los que nunca han fumado. Los bajos niveles de formación educativa pueden influir en la dedicación a trabajos con mayor exposición de sustancias contaminantes y condiciones laborales más desfavorables27,30.
Entre estas ocupaciones, cabe destacar la agricultura como un oficio que favorece de forma importante la presencia de EPOC, probablemente debido a la exposición potencial a polvos orgánicos e inorgánicos, pesticidas, herbicidas y gases de escape diésel28,34.
Otros sectores que muestran relación con la EPOC, debido a la exposición a polvos, disolventes, minerales (carbón, sílice), metales (vanadio, cadmio) y humos de soldadura y riesgo de mala ventilación de los entornos de trabajo, son procesadores de plástico, operadores de papel/maderas, escultores/pintores y apiladores de almacenes, entre los que también se han demostrado un incremento de muertes28,34 con relación a la exposición.
Existió un incremento de EPOC con repercusión en la eficacia laboral e incremento de muertes con respecto a las esperadas (tasa de mortalidad proporcional [PMR > 1]) en las personas que trabajaban en ocupaciones consideradas como «cuello azul» (agricultores, pesca, procesadores de plásticos, embarcaciones, acerías y laminación, entre otros)37, mayormente desempeñadas por la población masculina, ya fuese fumadora o nunca fumadora, y entre habitantes que residían en el ámbito rural. Las ocupaciones de «cuello blanco» (ejecutivos, administrativos…) presentaron una odds ratio (OR) = 0,6 y son consideradas como trabajos con bajo riesgo de exposición y, por consiguiente, protectores de la enfermedad14,17,27,28,31,33,34.
Entre los no fumadores, también se observa un mayor número de casos de EPOC como consecuencia de la contaminación en ámbitos interiores causada por el uso de combustibles de biomasa13,15,17,26 que se utiliza en todo el mundo, especialmente en las poblaciones de bajos recursos, para cocinar, calentar y satisfacer otras necesidades domésticas. Estas responsabilidades suelen recaer principalmente en las mujeres, aunque se ha demostrado que el estado civil, específicamente ser hombre soltero, viudo o divorciado, se asocia con un mayor riesgo de EPOC al tener que realizar las tareas domésticas ellos mismos en vez de su pareja o cónyuge9.
Además, el lugar de residencia de los individuos15,33,35 es otro determinante social que se ha estudiado debido a que vivir en zonas rurales puede implicar un mayor aislamiento de los habitantes, dedicación a tareas en el campo y oficios manuales con una exposición más intensa a sustancias contaminantes derivadas de dichos oficios que la que se da en las zonas urbanas. Las condiciones de la vivienda24 también tienen un impacto sobre la enfermedad, ya que pueden ser indicadores de menores ingresos económicos y peores condiciones de ventilación. La carencia y falta de acceso a recursos, así como el aislamiento de poblaciones desfavorecidas, segregadas o con analfabetismo (medido por el IMD Score22 o índice de aislamiento21) se asoció a peor supervivencia de la EPOC y menor calidad de vida de los habitantes36.
Las desigualdades socioeconómicas, así como las barreras comunicativas pueden limitar la capacidad de los individuos para adquirir medicamentos o para comprender la importancia de su uso, adopción de conductas saludables y reconocer síntomas de alerta, lo cual incrementaría las complicaciones, hospitalizaciones por agravamiento y, en definitiva, la mortalidad de la enfermedad. En Corea del Sur, aunque el sistema de salud cubre la mayor parte de la atención médica esencial que su ciudadanía precisa, las personas tienen que pagar parte de los medicamentos25, por lo que la pertenencia a estratos socioeconómicos inferiores puede contribuir a un 61-84% de mala adherencia terapéutica o limitación de adquisición de mejores terapias farmacológicas motivada por las disparidades sociales23.
Las enfermedades, los problemas económicos, el desempleo y los conflictos familiares y laborales desencadenan situaciones de estrés psicosocial38 que pueden tener un impacto significativo en el sistema inmunitario debilitando la resistencia a infecciones y a agentes dañinos en las vías respiratorias con una respuesta inflamatoria exacerbada, lo que podría influir en el desarrollo y curso de la EPOC. Además, dicho estrés puede favorecer comportamientos perjudiciales como el tabaquismo, que aumenta el riesgo de la enfermedad.
La presencia de factores psicosociales38 incrementaba el riesgo de hospitalización y muerte, existiendo el doble de riesgo con la presencia de más de tres problemas psicosociales y en el sexo femenino (hazard ratio [HR] = 2,1), en comparación con los hombres que, ante el mismo número de problemas, presentaron un riesgo menor (HR = 1,76).
Del mismo modo, las condiciones de vida precarias de algunos países como la India o Nepal repercuten indirectamente en mayores cargas de enfermedad debido a la dificultad de acceso a atención sanitaria y barreras al conocimiento de síntomas de alarma y prevención39.
Una de las fortalezas encontradas en esta revisión es que la mayoría de los estudios tienen un tamaño muestral grande, lo que favorece que los resultados hallados sean significativos. Asimismo, los estudios proceden de países o estados de cinco continentes, lo cual aumenta su validez externa y mejora el conocimiento de los determinantes sociales que influyen mayormente sobre la EPOC en cada uno de ellos.
La búsqueda de artículos en español e inglés ha podido dejar fuera estudios interesantes sobre la EPOC que estuviesen en otros idiomas. Asimismo, han podido existir publicaciones posteriores a la fecha de selección de los artículos que hubiesen podido enriquecer el tema estudiado.
Una limitación importante es que el sistema sanitario y el acceso a recursos médicos difieren entre los distintos países, lo cual produce desigualdades sociales y hace necesario que existan más estudios para conocer la influencia de este determinante en la prevalencia y el pronóstico de la EPOC, además del resto de condiciones de vida y exposición a factores de riesgo.
Otra de las limitaciones que cabe señalar es que ha habido estudios en los que los datos de diagnóstico de EPOC han sido autoinformados por los propios participantes que se han incluido en el estudio y ello podría haber producido sesgos de selección al no haber datos espirométricos o registros médicos validados que confirmasen la presencia de la patología así como diferentes definiciones de lo que se considera ser «paciente EPOC» que podrían, junto con la posible existencia de infradiagnóstico de casos leves de EPOC por falta de realización de pruebas de función pulmonar o de acceso a formularios, subestimar o sobreestimar la prevalencia real de la enfermedad. En algunos estudios sobre la ocupación laboral, se desconoce realmente si la asociación con la EPOC se debe a la última ocupación señalada por el participante o a ocupaciones anteriores, así como si durante el período de realización del seguimiento y estudio ha habido cambios laborales que han podido ser los verdaderamente causantes de la enfermedad o si ha habido participantes que, al estar desempleados, han sido excluidos de la muestra.
Asimismo, todas las búsquedas bibliográficas se han hecho usando únicamente la base de datos Pubmed, lo cual ha podido suponer una limitación al dejarse fuera otras publicaciones relevantes procedentes de otras bases de datos.
CONCLUSIONES
La EPOC es una enfermedad que cobra gran importancia en nuestros días dada su elevada prevalencia y mortalidad como consecuencia del papel fundamental que ejercen los determinantes sociales de la salud sobre su desarrollo y manejo.
Los bajos niveles socioeconómicos y la dedicación a trabajos manuales han tenido un fuerte impacto sobre la prevalencia e incrementos de mortalidad por EPOC. Asimismo, estas circunstancias han influido en las dificultades de acceso a la atención médica, diagnóstico precoz, información y conocimiento sobre la enfermedad, así como a la adopción de estilos de vida deficientes como el hábito tabáquico, uno de los riesgos principales de EPOC y gran reto para la salud pública, dados los efectos nocivos que el humo del tabaco produce sobre la vía aérea.
Se trata de una patología diagnosticada y seguida por los médicos de Atención Primaria en sus consultas, por lo que resulta primordial conocer los mecanismos que intervienen de forma directa e indirecta sobre ella para poder adoptar políticas generales de actuación que aborden no solo los factores biológicos y clínicos de la EPOC, sino que actúen de forma integral sobre los determinantes sociales, así como actuar colectivamente como comunidad para contribuir a la creación de una sociedad más equitativa en la que las desigualdades sociales no influyan de forma tan directa sobre la prevalencia, inequidad en el acceso a la atención sanitaria y pronóstico de las enfermedades de determinados grupos poblacionales.