INTRODUCCIÓN
La seguridad del paciente es un componente clave de la calidad asistencial, adquiriendo gran importancia tanto para los pacientes que buscan sentirse seguros con los cuidados sanitarios como para los profesionales que desean ofrecer una asistencia sanitaria segura, efectiva y eficiente1. Los errores de medicación son una de las principales causas de morbilidad de los pacientes hospitalizados2,3. Está documentado que, al menos, la mitad de los errores de medicación se producen cuando cambia el responsable del paciente, por lo que los pacientes son especialmente vulnerables a este tipo de errores en las transiciones asistenciales (ingreso en el hospital, cambio de servicio, alta hospitalaria)3.
La Organización Mundial de la Salud (OMS) establece que se debe garantizar la exactitud de la medicación en los procesos de transición asistencial, lo que se conoce como conciliación de la medicación (CM)4. En este sentido, la CM debe ser realizada, previo a la dispensación de medicamentos, desde el Servicio de Farmacia, dentro de las 24 h del ingreso. Sin embargo, se conoce que hay medicamentos de margen terapéutico estrecho o de alto riesgo que deben conciliarse dentro de las 4 h del ingreso del paciente. Lo mismo sucede con determinadas patologías.
Está claramente demostrado que las intervenciones sobre CM realizadas desde los Servicios de Farmacia son costo-efectivas5-7.
La institución donde se realiza este estudio está localizada en la Ciudad de Córdoba, Argentina, es privada y pertenece al tercer nivel de atención8. El Servicio de Guardia de Adultos (SGA) del hospital origina la mayoría de los ingresos y realiza la primera prescripción, la cual será continuada durante la estancia hospitalaria, con lo que los potenciales errores de medicación pueden tener una gran repercusión9.
Sin embargo, a la fecha, no se han realizado estudios que permitan describir las características de los pacientes que ingresan (se internan) a través del SGA ni los errores de CM que ocurren en esa transición.
El objetivo del presente trabajo es detectar errores de CM que ocurren en el ingreso hospitalario desde el SGA, describir las patologías que motivan el ingreso de los pacientes, como así también su medicación de base, cuantificar las discrepancias encontradas y determinar su gravedad potencial.
METODOLOGÍA
Se realizó un estudio piloto, entre julio-diciembre 2018, en el SGA del hospital. Dicho servicio cuenta con 10 camas de internación, donde se atiende un promedio mensual de 3.490 pacientes con enfermedades crónicas y patologías complejas, que requieren internaciones frecuentes. Además, recepta todas las urgencias del hospital. Las prescripciones se realizan en formato papel.
Diseño del estudio: observacional, descriptivo y prospectivo.
Procedimiento:
En los días y horarios establecidos, el farmacéutico asignado concurrió al SGA al ser notificado de cada nueva internación.
A cada paciente se le realizó la anamnesis directa e indirecta, incluyendo aquellos medicamentos utilizados fuera de la indicación médica (automedicación). La información obtenida en la anamnesis se registró en una planilla generada ad-hoc adaptada de la utilizada por Mármol-Rodríguez et al. (Anexo I)10, y posteriormente comparada con las nuevas prescripciones en el ingreso, a fin de detectar posibles discrepancias. Se definió como discrepancia a cualquier diferencia entre la anamnesis farmacológica realizada por el médico y la realizada por el farmacéutico11. Aquellos casos en los que faltó o estuvo incompleta la anamnesis farmacológica realizada por el médico, se consideraron errores de omisión.
Las discrepancias observadas fueron clasificadas de acuerdo al tipo y gravedad e informadas verbalmente al médico tratante.
Se registró la aceptación o no de la intervención farmacéutica.
Priorización:
Cuando el número de pacientes era excesivo para el tiempo disponible del farmacéutico, se priorizó la atención de aquellos que cumplían mayor número de los siguientes criterios de riesgo:
Criterios de riesgo asociados al nuevo tratamiento prescripto:
- Prescripción de medicamentos de margen terapéutico estrecho12.
- Prescripción de medicamentos de alto riesgo (MAR) o de corta semivida plasmática (Tabla 1) según Institute for Safe Medication Practices12.
- Medicamentos que pueden estar relacionados con interacciones clínicamente relevantes (inhibidores de la bomba de protones, antagonistas de la vitamina K, diuréticos y antiagregantes).
Tabla 1. Medicamentos de alto riesgo que deben ser conciliados dentro de las primeras 4 h desde el ingreso al Servicio de Guardia de Adultos.

ADO: antidiabéticos orales; ARA II: antagonistas del receptor de la angiotensina II; IECA: inhibidores de la enzima convertidora de angiotensina
Aquellos que tenían prescriptos MAR, fueron conciliados dentro de las 4 h del ingreso. La conciliación de la medicación del resto de los pacientes se realizó dentro de las primeras 24 h, de acuerdo a lo descripto en la guía para la CM en los servicios de urgencia publicada por el grupo REDFASTER13.
Clasificación de las discrepancias:
El tipo de discrepancias se clasificó de acuerdo a la Nacional Coordinating Council for Medication Error Reporting and Prevention (NCCMERP) (Tabla 2).
Tabla 2. Clasificación de discrepancias de conciliación de medicamentos descripta por la Nacional Coordinating Council for Medication Error Reporting and Prevention.

A los fines de identificar interacciones farmacológicas (IF) y establecer su relevancia clínica se realizó una búsqueda bibliográfica14-17 y se consultó la base de datos Drug Interactions Checker en Drugs.com18.
RESULTADOS Y DISCUSIÓN
Se incluyeron en total 100 pacientes. Sus características demográficas, clínicas y los criterios de riesgo se detallan en la tabla 4. El 71% de los pacientes incluidos presentó algún EC, con una media de 1,8 EC/paciente, similar a la referida por Moriel et al. (en un Servicio de Traumatología)19 y Elena Urbieta Sanz et al. (en un Servicio de Urgencias)6, con medias de 2 y 1,7, respectivamente.
Se conciliaron un total de 682 indicaciones médicas, detectándose 324 (47%) discrepancias totales, siendo 198 (61%) discrepancias justificadas y 126 discrepancias que requieren aclaración, consideradas EC (Figura 1). La elevada incidencia de EC puede asociarse a que la población en estudio presenta numerosos criterios de riesgo3,20-22, y un elevado porcentaje de pacientes polimedicados.
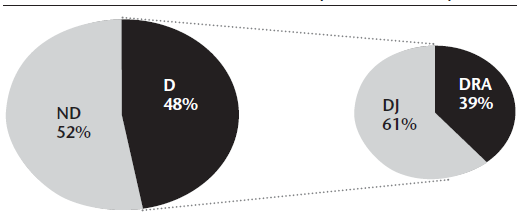
Figura 1. Distribución porcentual de las discrepancias encontradas en 682 indicaciones médicas conciliadas, correspondientes a 100 pacientes.
En concordancia con nuestros resultados, Tam et al.23 informaron en un metaanálisis que abarcó 22 estudios (3.755 pacientes), que el 67% de los casos, presentaron discrepancias entre las prescripciones médicas y el historial de medicamentos en el momento del ingreso hospitalario, porcentaje similar al obtenido en nuestro estudio, y al informado por otros autores3,6,19. En el mismo sentido, un estudio multicéntrico realizado en 4 hospitales de Barcelona3 detectó un promedio de 52,7% de EC (43,9-66,9%), considerando la medicación tanto al ingreso como al alta de los pacientes. La mayor incidencia de EC observada en nuestro estudio puede estar asociada al hecho de que las prescripciones incompletas de la medicación habitual del paciente no fueron consideradas EC.
Por otra parte, Iniesta-Navalon et al. informan un 95% de EC al ingreso hospitalario en un Servicio de Urgencias20. Este porcentaje es mayor que lo observado en nuestro estudio, lo que podría estar asociado a que la media de la edad de los pacientes analizados es superior a la de nuestro estudio, con mayor incidencia de pacientes polimedicados y pluripatológicos. Sumado a esto, hay que considerar que, al tratarse de un Servicio de Urgencias que solo resuelve patologías agudas, el tiempo disponible para una adecuada anamnesis farmacológica es más limitando.
La tabla 5 muestra la distribución de las discrepancias que requieren aclaración. Allí puede observarse que la discrepancia por omisión fue la más habitual, afectando a 43 pacientes, de los cuales el 28% eran polimedicados y el 21% cumplían criterios de riesgo. Resultados similares fueron informados para servicios que atienden urgencias de Medicina Interna, de Neumonología y Traumatología6,19,22,24.
Los principales factores asociados a EC por omisión podrían vincularse al elevado número de ingresos, sumado a la rotación del personal y la presión asistencial del profesional médico, que caracteriza a los Servicios de Urgencias20, lo que contribuye a que el tiempo para la anamnesis y la historia farmacoterapéutica no se realice en profundidad.
La figura 2 muestra los grupos terapéuticos a los que corresponden los medicamentos omitidos, donde los más frecuentes corresponden al sistema cardiovascular, sistema nervioso y del aparato digestivo y metabolismo, en concordancia con lo descripto por E. Soler- Giner et al.22, con 21% y 24%, respectivamente.

Figura 2. Grupos terapéuticos a los que corresponden los medicamentos omitidos durante el período evaluado (N=71).
Tal como se observa en la tabla 5, las discrepancias por dosis, vía y frecuencia conforman un 5,5%. Soler- Giner et al.22 encontraron valores significativamente superiores con un 31,8% por omisión de dosis y 39,5% por omisión de frecuencia. Esta diferencia podría atribuirse a que en nuestro estudio se consideró como discrepancias por dosis, vía y frecuencia cuando éstas eran diferentes a la pauta domiciliaria que tenía el paciente mientras que Soler- Giner consideró solo las omisiones de las mismas.
Se identificaron 21 IF totales en 20 pacientes, de los cuales el 60% eran polimedicados y el 25% presentaron algún criterio de riesgo. Del total de IF, 12 fueron consideradas clínicamente relevantes (Figura 3), a saber:
Aspirina-heparina (28%): riesgo de complicaciones hemorrágicas.
Amiodarona-furosemida (19%): riesgo de arritmias (hipokalemia).
Omeprazol-diazepam (5%): riesgo de toxicidad por diazepam.
Furosemida-corticoides (5%): riesgo de hipokalemia.

Figura 3. Distribución porcentual de las 21 interacciones farmacológicas encontradas en el período evaluado.
Elena Urbieta et al.6 informaron un 1,8% de EC por IF, sin embargo, no describen los grupos terapéuticos involucrados ni su relevancia clínica.
Es importante destacar que, con frecuencia, las IF no son informadas en los trabajos que realizan conciliación de la medicación19,20,22,25. Sin embargo, las posibles complicaciones derivadas de las IF podrían aumentar los días de estadía o retrasar el alta hospitalaria, por lo que su detección y registro es relevante.
Se realizó un total de 126 intervenciones consideradas EC, que afectaron a 71 pacientes, siendo 22 polimedicados, 20 con algún criterio de riesgo, 39 con MAR y 49 con medicación a conciliar dentro de las 4 h. El 62% de las intervenciones fueron aceptadas por los médicos tratantes.
La tabla 6 muestra la gravedad de los EC detectados, que pueden incluirse en las categorías A, B, C y D. Un estudio con características similares encontró, además, un 13% de EC categorizados E, F y G. Estas diferencias podrían asociarse a la edad de las 2 poblaciones comparadas, con una media de 64,6 vs. 76,6 años, lo que implicaría más comorbilidades y mayor cantidad de medicamentos/paciente en el estudio cuyos EC fueron más graves.
La elaboración de una historia farmacoterapéutica completa al ingreso hospitalario, es de vital importancia para prevenir interacciones y eventos adversos, evitando que el paciente reciba un tratamiento inexacto y potencialmente dañino.
La conciliación de la farmacoterapia crónica del paciente al momento de su ingreso es un estándar de calidad recomendado por los organismos internacionales de salud26,27.
De hecho, la conciliación de la medicación se considera un elemento de seguridad del paciente, ya que ha demostrado reducir los errores de medicación hasta en un 70%3.
Nuestros resultados ponen en evidencia la importancia de la incorporación de un farmacéutico clínico al equipo del SGA conciliando la medicación, ya que los EC detectados podrían exacerbar las patologías subyacentes o complicar el cuadro actual del paciente. Este estudio también respalda la necesidad de disponer de una historia farmacoterapéutica única para todos los niveles asistenciales. Otros trabajos han mostrado que la integración de un farmacéutico en el Servicio de Urgencias permitió resolver el 78% de los problemas relacionados con la medicación y supuso, además, un ahorro de 20% desde su integración25.
En el mismo sentido, un estudio realizado por el NICE28 encontró que la participación del farmacéutico en la conciliación de la medicación disminuía los errores de un 44% a un 19%.
Una limitación de este estudio es que la CM no se realizó durante 24 h sino solo en los horarios y días antes mencionados, quedando excluidos sábados, domingos y horarios nocturnos, por lo que los resultados obtenidos son un reflejo parcial de la magnitud de EC que ocurren en el SGA de la institución, lo que denota la necesidad de intervención farmacéutica. Sin embargo, en la mayoría de los centros hospitalarios de Córdoba (Argentina), la escasez de recursos humanos limita la posibilidad de disponer de un farmacéutico conciliando la medicación durante las 24 h.
Otra limitación importante es que el paciente fue la fuente principal de información de su propia terapia farmacológica, lo que conlleva a confusión de dosis y horarios, uso incorrecto del medicamento y olvido por parte del paciente.
Otro factor es el hecho de que no existe una conexión entre la historia clínica en la internación y la historia clínica entre los distintos niveles asistenciales que atienden al paciente, poniendo de manifiesto la necesidad de disponer de un registro electrónico único con la historia clínica del paciente.
CONCLUSIONES
A pesar de las limitaciones, este estudio pone en evidencia la falta de exhaustividad en la recopilación de información sobre medicación domiciliaria del paciente, aportando información sobre la dimensión real de los problemas analizados, siendo una oportunidad para proponer mejoras en la revisión de los medicamentos domiciliarios al ingreso hospitalario de un modo eficiente, especialmente en aquellos pacientes con mayor riesgo.


















