Introducción
Según Alan Tice el tratamiento antimicrobiano parenteral ambulatorio (TADE) hace referencia a la administración, en días diferentes, de dos o más dosis de antibiótico por vía endovenosa, intramuscular o subcutánea a pacientes no ingresados1. La TADE ha dado buenos resultados clínicos, satisfacción de los pacientes y descongestionamiento hospitalario2. No obstante, la escasez de ensayos sobre estabilidades prolongadas, las necesidades de polifarmacia para tratar infecciones complicadas y las características de estos fármacos han supuesto un reto a la hora de plantear este tipo de estrategias. Se hace una revisión y se comparte la experiencia de los aspectos cruciales de los antimicrobianos más frecuentemente usados en un hospital de tercer nivel en terapia antimicrobiana domiciliaria: concentraciones, tipo de catéter necesario, estabilidad fisicoquímica, vías de administración alternativas, solventes compatibles y condiciones especiales de administración y conservación. Desde el primer caso reportado hace más de cuarenta años1, hasta su aplicación rutinaria el tratamiento antimicrobiano endovenoso (OPAD) ha sufrido incremento de necesidades por varios motivos: el desarrollo de antibióticos de una única administración diaria2,3 (i.e daptomicina) o semanal (i.e dalbavancina), el avance en los accesos vasculares y en los dispositivos de administración de antibióticos y al aumento de comorbilidad asociadas a la estancia hospitalaria1,4. No obstante, la OPAD presenta una serie de desventajas como el empleo de antibióticos de espectro ampliado frente a terapias dirigidas por la comodidad de dosificación o la ampliación de la terapia IV cuando existen alternativas orales con los problemas derivados de las propias vías (flebitis, infección o tromboembolismo)2. El papel de la OPAD en la selección de organismos multirresistentes es aún tema debate3-6.
Métodos
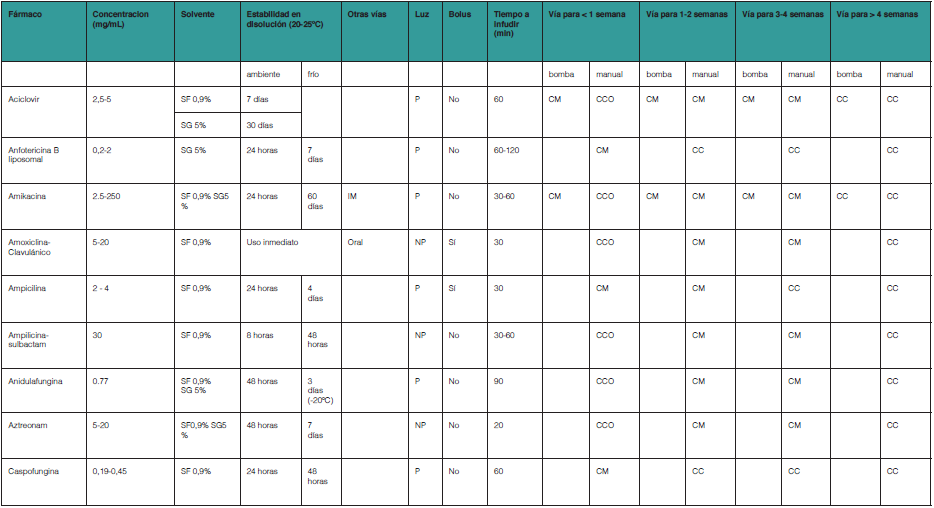
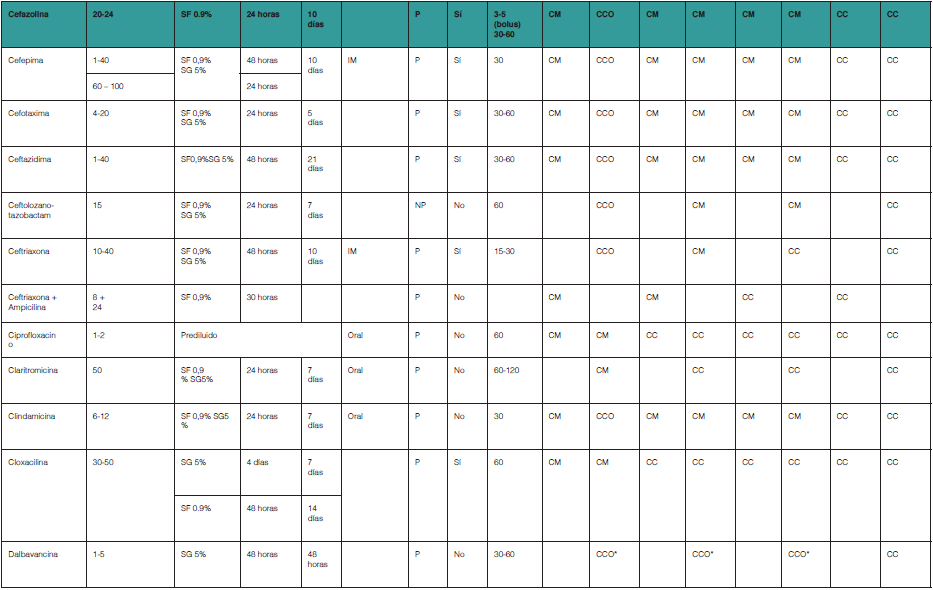
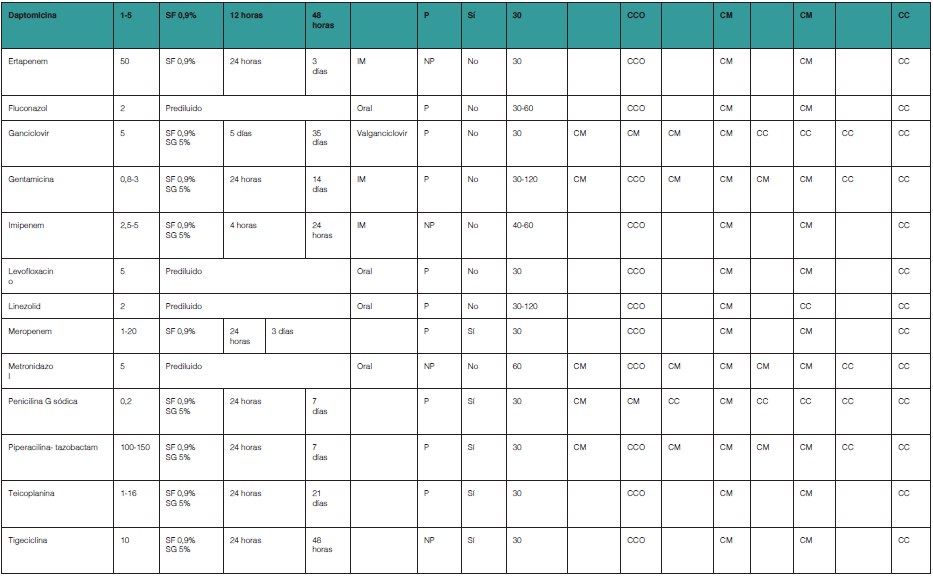
Los medicamentos se seleccionaron mediante un análisis de consumos de un hospital de tercer nivel, se filtraron mediante un algoritmo de búsqueda estructurado de forma tal que se incluyeron todos los consumos de medicamentos del grupo J subgrupos J01, J02, J04 y J05 del Sistema de Clasificación Anatómica y Terapéutica (ATC acrónimo de Anatomical, Therapeutic, Chemical classification system) que son o hayan sido dispensados a los Servicios con camas situadas fuera de la ubicación física del hospital desde el año 2010. Para la elaboración de la tabla se solicitó información al menos de tres fuentes: la base de datos STABILIS [actualizada en octubre de 2021], la base de datos TRISSEL [17 edición]8, la base de datos Micromedexx [actualizada en octubre de 2021]. De todos los principios activos se realizó una búsqueda ordenada mediante términos MESH buscando: [“principio activo” and stability], [“principio activo” and storage], [“principio activo” and solvent].
Resultados y Discusión
Los resultados obtenidos se resumen en la tabla del Anexo I, donde se detallan todas las modificaciones farmacotécnicas que permiten ajustar un principio activo a una estrategia TADE de forma eficaz y segura.
El primer aspecto que se debe considerar antes de iniciar el TADE de forma eficaz y segura es la elección del fármaco que debería cumplir, idealmente, estas características1,3,6:
Cobertura de todos los gérmenes implicados en el proceso infeccioso.
Buen perfil de seguridad.
Ni irritante ni vesicante.
Máximo de una única administración diaria en cortos periodos de tiempo.
Larga estabilidad posreconstitución y/o disolución.
Imposibilidad de administrar por otra vía (i.e. intramuscular).
Además de poder ajustar nuestro fármaco a las necesidades, se puede usar la farmacotecnia para optimizar el fármaco. Una complicación que se plantea es el hecho de que, en los domicilios de los pacientes, al contrario que en las plantas de hospitalización, no hay personal experto en la administración intravenosa de medicamentos de forma presencial y continúa. Se contemplan, de forma habitual, 4 tipos de administración intravenosa que se seleccionarán en función del fármaco, duración del tratamiento, y de las características del paciente/cuidador6,9:
Infusión intravenosa directa “bolus”: requiere personal sanitario y es una administración en jeringa con un tiempo máximo de infusión de 5 min. Sería aplicable a fármacos de una única infusión diaria rápida.
Por gravedad: fármaco en bolsa unitaria acondicionado en el Servicio de Farmacia, la velocidad no es uniforme por lo no sería adecuada para fármacos que no tuvieran un amplio margen de seguridad. Es el más indicado en autoadministración por su fácil administración y en la facilidad de entrenar al paciente/cuidador, permite el uso en terapias de dosis múltiples diarias siempre y cuando la estabilidad sea adecuada. La autoadministración de este tipo sería la indicada tanto para terapias TADE complejas como para gérmenes multirresistentes si no es posible la admixture de ambos fármacos3.
Dispositivos de infusión electrónicos: permiten tanto la infusión continua como la administración intermitente con menor manipulación del acceso venoso. Permite la administración de grandes volúmenes durante tiempos prolongados en bomba peristáltica o pequeños y exactos volúmenes en bombas de jeringa3. Es necesaria una estabilidad mínima del fármaco en disolución del tiempo de infusión y requiere mantenimiento.
Dispositivos de infusión elastoméricos: son dispositivos de un solo uso, portátiles compuestos por un reservorio, rodeado de una carcasa protectora, con diferentes capacidades en cuanto a volúmenes y tiempos de perfusión.
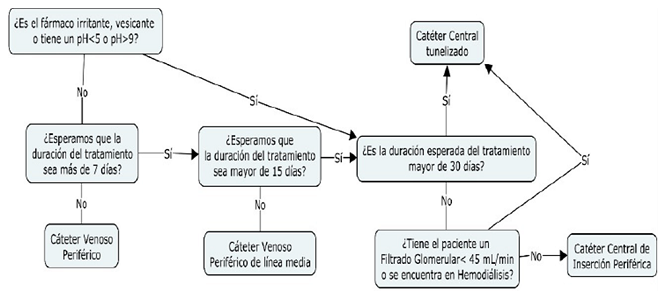
Otro de los aspectos críticos a la hora de seleccionar una estrategia TADE es el tipo de vía que debemos canalizar y que va a depender de la duración estimada de la terapia, características del fármaco y características del paciente/cuidador. Consideramos cuatro tipos distintos de accesos venosos6,10); ver figura 1.
Catéter venoso periférico corto (CCO): son de menos de 8 cm de longitud usualmente se insertan en las venas del antebrazo o la mano. No se recomiendan para más de 7 días de tratamiento ya que suele causar flebitis con usos prolongados. No se pueden administrar terapias vesicantes, irritantes, sustancias con osmolaridades superiores a 500 - 600 mOsm/mL o con pH ≤ 5 o pH ≥ 9.
Catéter venoso periférico de línea media (CM): son de una longitud de entre 7,6 y 20,3 cm. Se suelen insertar en la vena antecubital hasta el segmento proximal de la vena basílica o cefálica. No recomiendan su uso durante más de 15 días, aunque constan experiencias de entre 4 y 6 semanas, tienen unas tasas de infección menores que los catéteres venosos centrales no tunelizados.
Catéteres centrales (CC): su luz se inserta en la vena cava, aurícula derecha o alguno de los grandes vasos que drenan en los mismos, permiten la administración de terapias vesicantes, con osmolaridades ≥ 600 mOsm. Distinguimos 4 subtipos: Catéter central de inserción periférica (CCIP) la inserción es a través de una vena periférica (cefálica, basílica…) hasta vena cava superior, catéter venoso central tunelizado, catéter central no tunelizado y reservorios.
Debemos tener en cuenta que las infecciones de los CCO suelen limitarse a la zona del catéter y ceder tras la retirada mientras que las infecciones de los CC dan lugar a complicaciones mucho más graves como un cuadro séptico2. Cabe destacar que la colocación de un CCO no requiere de grandes requisitos técnicos mientras que los CC deben ser implantados en entorno hospitalario2.