INTRODUCCIÓN
Establecer el diagnóstico de la desnutrición en el paciente pediátrico es de gran relevancia porque de este puede depender su evolución, su recuperación e incluso su supervivencia ante patologías variadas.
A pesar de ello, este diagnóstico es difícil y con frecuencia no se realiza adecuadamente o se infraestima. Teniendo en cuenta su importancia, debe ser objeto de atención prioritaria. Se debe realizar un cribado nutricional rutinario y se deben utilizar las herramientas adecuadas para establecer qué pacientes tienen riesgo de desnutrición y así poder tomar medidas encaminadas a mejorar la actuación en estos casos.
DEFINICIÓN
Cuando hablamos de malnutrición nos referimos a cualquier desviación del estado óptimo de nutrición, ya sea por exceso o por defecto. Aunque, habitualmente, el término “malnutrición” se asocie a las desviaciones por defecto (desnutrición), debemos recordar que también incluiría los trastornos por exceso, es decir, el sobrepeso y la obesidad.
Por otra parte, también hay que tener en cuenta que una persona con sobrepeso u obesidad puede presentar deficiencias nutricionales como, por ejemplo, deficiencias de micronutrientes, lo que perjudicaría su crecimiento, su salud y su calidad de vida (1-3).
Aunque la desnutrición pediátrica parecía un problema exclusivo de los países en vías de desarrollo (clasificada como marasmo y kwashiorkor: veánse las diferencias en la tabla I), en las últimas décadas, la perspectiva clínica ha evolucionado y la descripción de la desnutrición también. Actualmente, al pensar en desnutrición tenemos que abarcar también la desnutrición que ocurre en los países desarrollados. En este último caso, suele producirse en el contexto de una enfermedad (aguda o crónica), tanto en el ámbito comunitario como en el hospitalario.
En este nuevo escenario, la ASPEN (American Society for Parenteral and Enteral Nutrition) define la desnutrición pediátrica, desde un enfoque multidisciplinar e integral, alrededor de 5 palabras clave o 5 dominios (4-6):
Parámetros antropométricos.
Crecimiento.
Cronicidad de la desnutrición.
Etiología y patogenia.
Resultados funcionales o sobre el desarrollo.
La desnutrición se define así como un desequilibrio entre los requerimientos de nutrientes y la ingesta, lo que da lugar a déficits acumulativos de energía, proteínas y/o micronutrientes que pueden afectar negativamente al crecimiento y desarrollo e inducir cambios fisiológicos y metabólicos que pueden alterar la capacidad de respuesta ante los procesos patológicos o implicar el deterioro de la respuesta inmunitaria (7).
Este desequilibrio entre requerimientos e ingesta se puede deber a diversas causas: aporte insuficiente de nutrientes, aumento de las necesidades o inadecuada utilización de los nutrientes debido a alguna patología.
CLASIFICACIÓN
Como hemos señalado previamente, la ASPEN define la desnutrición a través de 5 dominios. A partir de ellos podemos clasificar la desnutrición de diferentes maneras:
-
- En función de su cronicidad: considerando su velocidad de instauración y el tiempo de evolución, se puede clasificar en desnutrición aguda y crónica.
-
- En función de los parámetros antropométricos: la desnutrición aguda se define por una pérdida ponderal. Se identifica por la disminución: del peso para la talla, del z-score de la relación peso/talla y/o del índice de masa corporal (IMC).
- En función de su etiología o patogenia: en este caso podemos diferenciar entre desnutrición por disminución de la ingesta o ayuno (consecuencia de una dieta con cantidades o nutrientes insuficientes) y desnutrición secundaria a enfermedades y/o estados inflamatorios (consecuencia de las alteraciones que produce el estado de enfermedad en el paciente).
Hay que tener en cuenta que, con frecuencia, la desnutrición relacionada con la enfermedad es de origen mixto, es decir, se debe a los efectos de la propia enfermedad (las alteraciones que produce sobre los procesos de digestión, absorción, utilización metabólica de los nutrientes o gasto energético del paciente) junto a los efectos de una dieta inadecuada debida a alteraciones del apetito, dolor, factores de tipo psicológico, etc. (8).
EPIDEMIOLOGÍA
En el mundo, se estima que la desnutrición infantil contribuye en torno al 45 % de todas las muertes infantiles, y que, aproximadamente, a diario mueren por esta causa unos 8500 niños. Pero en este caso nos estamos refiriendo principalmente a la desnutrición de los países en vías de desarrollo, en los que la desnutrición por falta de ingesta es la más prevalente.
Sin embargo, en los países desarrollados, la falta de criterios unánimes para definir la desnutrición infantil es una de las principales dificultades para estimar su prevalencia real y comparar los distintos estudios. Los datos de prevalencia de la desnutrición de los diferentes estudios dependen de los criterios empleados en los mismos (tipos de centros sanitarios considerados, criterios para definir la desnutrición, grupo de población, patologías incluidas, etc.) y de las tablas de crecimiento que se toman como referencia.
En relación con la desnutrición más prevalente en los países desarrollados, que es la que se da principalmente en relación con la enfermedad, diferentes estudios describen tasas de desnutrición entre los niños hospitalizados que oscilan desde el 6 % hasta el 50 % de los pacientes incluidos (8,9).
En España, en 2011, se realizó el estudio multicéntrico nacional DHOSPE (Desnutrición Hospitalaria en el Paciente Pediátrico en España). Incluyendo datos de 991 pacientes (< 17 años) de 32 hospitales pediátricos de diferente nivel asistencial, lo que probablemente se asemeja más a las condiciones clínicas de la vida real y con lo que se obtuvieron cifras de desnutrición algo más bajas que en otros estudios previos, pero similares a las de los estudios más recientes en relación al tema en otros países europeos: desnutrición aguda moderada o grave en un 7,8 % de los pacientes y desnutrición crónica moderada o grave en un 4,1 % (10,11).
DETECCIÓN
Para detectar la desnutrición, igual que ocurre con cualquier otra patología o situación, hay que pensar en ella y para ello el primer paso es realizar un cribado.
El cribado nutricional sirve para detectar a aquellos pacientes en riesgo nutricional que deberán ser sometidos posteriormente a una valoración nutricional completa para, de este modo, decidir si precisan o no una intervención nutricional.
Gracias a las conclusiones de diferentes estudios sabemos que los factores nutricionales y la instauración de un tratamiento nutricional pueden influir sobre la evolución del paciente.
También se ha visto en diferentes estudios realizados en niños que existen asociaciones significativas entre las puntuaciones de riesgo nutricional elevadas, obtenidas con las herramientas de cribado nutricional (HCN), y diferentes resultados adversos a corto plazo (mayor duración de la estancia hospitalaria, aumento de las complicaciones y mayor pérdida de peso) (8,9).
Teniendo en cuenta las elevadas cifras de desnutrición hospitalaria en Europa y sus consecuencias sanitarias, en 2009 se reunieron representantes de los Ministerios de Sanidad de los países de la Unión Europea, con representantes de la ENHA (European Nutritition for Health Alliance) y la ESPEN (European Society for Clinical Nutrition and Metabolism) para firmar la Declaración de Praga, estableciendo que el cribado nutricional sistemático y la monitorización del estado nutricional deben convertirse en componentes obligados en la mejora de la calidad y del estándar de buena práctica clínica tanto en la atención hospitalaria como en la primaria (12,13).
Las HCN deben ser un método sencillo, rápido, no invasivo y fácil de aplicar, y deben utilizarse en todos los pacientes hospitalizados en las primeras 24-48 horas del ingreso (y repetirse en función de la patología y el riesgo nutricional).
Existen diversas HCN y no hay ninguna que sea claramente superior a las demás. La selección dependerá, por tanto, de las características de cada centro sanitario.
Algunas HCN ampliamente validadas son: Pediatric Nutritional Risk Score (PNRS) (14), Screening Tool for Risk on Nutritional Status and Growth (STRONG Kids) (15) y Screening Tool for the Assessment for Malnutrition in Pediatrics (STAMP) (16,17). Esta última se presenta en la tabla II.
Tabla II. STAMP (Screening Tool for the Assessment for Malnutrition in Pediatrics)
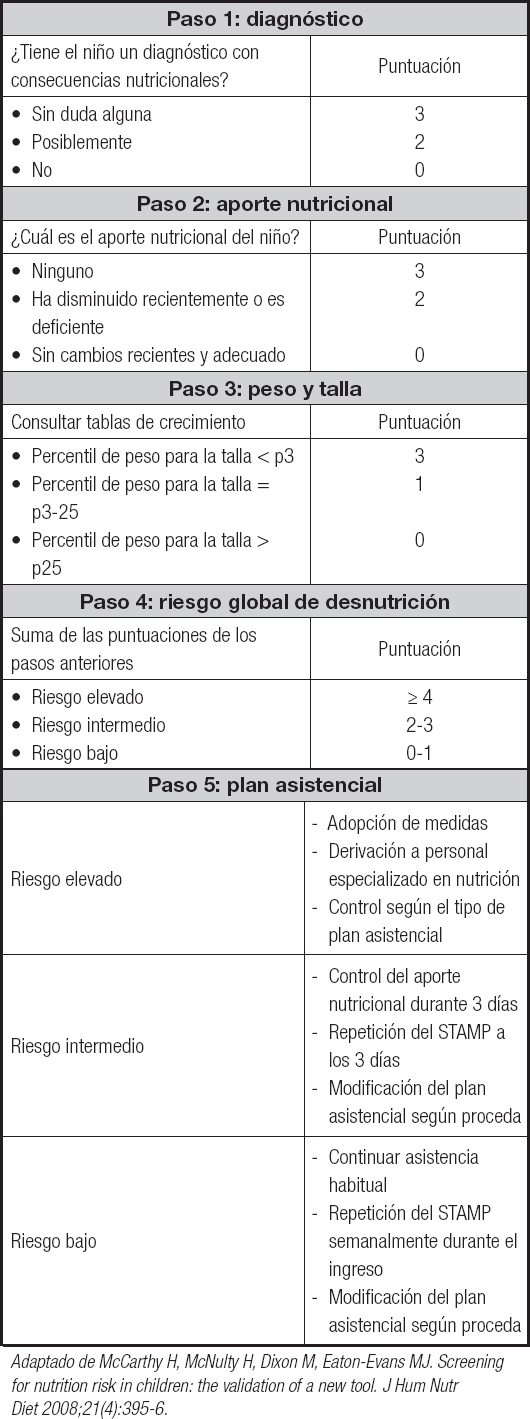
Adaptado de McCarthy H, McNulty H, Dixon M, Eaton-Evans MJ. Screening for nutrition risk in children: the validation of a new tool. J Hum Nutr Diet 2008;21(4):395-6.
CONCLUSIONES
La prevalencia de la desnutrición es difícil de establecer (por falta de evaluación de la misma, falta de criterios unánimes en su definición, etc.).
La tasa de desnutrición pediátrica hospitalaria en España es de, aproximadamente, un 6-8 %.
El objetivo del cribado nutricional es identificar a aquellos pacientes en riesgo nutricional que deben someterse a una valoración nutricional completa y que podrían precisar una intervención nutricional.
La realización del cribado nutricional en los hospitales es un criterio de calidad asistencial ya que, como hemos remarcado, los factores nutricionales pueden afectar a la evolución del paciente.
La instauración de un tratamiento nutricional en aquellos casos que lo necesiten puede influir sobre la evolución del paciente, disminuyendo el tiempo de hospitalización y las complicaciones, y/o mejorando la calidad de vida.















