INTRODUCCIÓN
La presencia de desnutrición en niños hospitalizados tiene especial relevancia debido a que se relaciona con alteraciones en el crecimiento y el desarrollo, complicaciones clínicas, una baja respuesta al tratamiento y retraso en la recuperación, lo que conduce a mayor estancia hospitalaria, readmisión y utilización de recursos (1-3). Particularmente, los pacientes pediátricos con cardiopatías congénitas (CC) pueden presentar diversos grados de desnutrición debido a una disminución en la ingesta de energía, aumento de los requerimientos energéticos, dificultades para proporcionar una nutrición adecuada y limitaciones de líquidos, entre otras. Esto afecta a los resultados de los procedimientos quirúrgicos y ocasiona mayor duración de la ventilación mecánica y días de estancia en la Unidad de Cuidados Intensivos y mayor morbimortalidad (4-6).
Diversas organizaciones internacionales como la American Society for Parenteral and Enteral Nutrition (ASPEN) (7) y la European Society of Pediatric Gastroenterology, Hepatology, and Nutrition (ESPGHAN) recomiendan el uso de herramientas de tamizaje nutricionales dentro de las primeras 24 horas de hospitalización para determinar el riesgo nutricional (8), permitiendo así una intervención oportuna para evitar resultados clínicos negativos (1).
En la actualidad, se han desarrollado diversas herramientas de tamizaje en población pediátrica (9), sin embargo, la mayoría de ellas han sido desarrolladas en idioma inglés. También se ha documentado la adaptación transcultural, trasculturalización y validación de una de estas herramientas al idioma español, la herramienta STRONGkids, la cual mostró buenos resultados en general (1). Sin embargo, a la vez, se han estado desarrollando herramientas de tamizaje enfocadas a patologías específicas, en donde se toman en cuenta características exclusivas que impactan en el estado de nutrición dependiendo de la patología. Un ejemplo de ellas es la herramienta SCAN (Nutrition Screening Tool for Childhood Cancer), enfocada en pacientes oncológicos, que toma en cuenta el tipo de cáncer que presenta el paciente, la etapa de tratamiento en la que se encuentra, así como síntomas gastrointestinales que puedan ocurrir durante el tratamiento (10). De igual manera, existe una herramienta de tamizaje dirigida a pacientes pediátricos con CC: el tamizaje Infant Malnutrition and Feeding Checklist for Congenital Heart Diseasese (IMFC:CHD), que se utiliza para identificar el riesgo de desnutrición y las dificultades de alimentación en lactantes con CC. Esta herramienta fue diseñada y publicada en idioma inglés y toma en cuenta, dentro de las variables a evaluar, los diagnósticos cardiacos específicos con mayor riesgo de desnutrición y otras variables que pueden influir de manera directa en la presencia de desnutrición en esta población, como el tipo de alimentación, la presencia de vómito y si durante la alimentación el paciente presenta mala succión, tos o atragantamiento, entre otras (11). Sin embargo, para el uso de esta herramienta en poblaciones hispanohablantes existe la limitación del uso adecuado debido a que la herramienta está en habla inglesa, lo que representa una desventaja para utilizarla en el contexto lingüístico hispanohablante. Por ello, objetivo del presente estudio fue realizar la adaptación transcultural de la herramienta IMFC:CHD y determinar su validez y confiabilidad en una población pediátrica con CC ingresada en un hospital de tercer nivel pediátrico.
MATERIALES Y MÉTODOS
DISEÑO DEL ESTUDIO
Se realizó un estudio transversal descriptivo de validación en un hospital de tercer nivel de la Ciudad de México entre enero de 2019 y septiembre de 2021. Dicho estudio se llevó a cabo en dos etapas: la primera etapa se centró en realizar la traducción y adaptación transcultural de la herramienta y la segunda etapa consideró el proceso de validación de la adaptación de la herramienta.
ETAPA I: TRADUCCIÓN Y ADAPTACIÓN TRANSCULTURAL
La primera etapa consistió en el proceso metodológico para obtener una versión en español dialecto mexicano a partir del formato original de la herramienta IMFC:CHD. Para diseñar y llevar a cabo este proceso se siguieron los lineamientos establecidos por tres grupos internacionales: International Society for Pharmacoeconomics and Outcomes Research (ISPOR), mediante su división dedicada a la traducción y adaptación cultural, International Test Commission Guidelines for test translation and adaptation (TCA FORCE), las directrices para la traducción y adaptación de los test (12) y los lineamientos para el proceso de adaptación transcultural de mediciones autorreportadas (13). A partir de ello, se realizó un proceso de diez pasos que consistieron en lo siguiente:
Se formó el equipo del proyecto y se revisó el constructo de la herramienta.
Se obtuvieron dos traducciones certificadas al idioma español.
Síntesis: se formó un panel de expertos que, de manera individual y segada, compararon las dos traducciones y se corrigieron centrándose en la equivalencia conceptual y en la consistencia del lenguaje.
Retrotraducción: el borrador generado en el paso anterior se tradujo de nuevo al idioma inglés (versión reconciliada).
Revisión de la retrotraducción, en donde se comparó la traducción de la versión reconciliada con la versión original.
Se revisó la redacción de la herramienta llegando a un consenso sobre la equivalencia semántica.
Armonización: se revisaron todas las traducciones realizadas durante el proceso para detectar y discutir todas las posibles discrepancias.
Prueba de usuario: la traducción propuesta se probó en cinco participantes con características similares a la población objetivo.
Finalización: se identificaron fallas reveladas durante el pilotaje.
Reporte final: se detalló un informe explícito de las acciones realizadas en cada paso, destacando cómo se abordaron las tareas y cómo se detectaron las posibles discrepancias. Con ello se llevó a cabo la traducción y adaptación transcultural, buscando tener una estructura metodológica que asegurara obtener una versión en español, dialecto mexicano derivado de la versión en inglés de la herramienta IMFC:CHD.
ETAPA II: VALIDACIÓN
En la segunda fase se incluyeron lactantes entre un mes y 24 meses de edad, femeninos y masculinos, con diagnóstico de CC, ingresados al área de Cardiología, con presencia de cuidador primario y estancia hospitalaria mayor a 24 horas. El protocolo fue aprobado por los comités de investigación y ética del Instituto Nacional de Pediatría (número de aprobación 2019/001), que están registrados oficialmente en la Oficina de Protección de la Investigación Humana del NIH (Institutos Nacionales de Salud, de sus siglas en inglés National Institutes of Health; http://ohrp.cit.nih.gov/search/search.aspx) con los números IRB00013674 e IRB00013675. La publicación y el proyecto fue financiado por Recurso Fiscal del Instituto Nacional de Pediatría. Todos los participantes fueron informados del alcance y los procedimientos del estudio y se obtuvo formalmente el consentimiento informado por escrito del padre o tutor a cargo antes de cualquier procedimiento del estudio.
En esta etapa, se obtuvieron las evidencias de validez y confiabilidad de la versión traducida al español, dialecto mexicano, de la herramienta. La validez de la herramienta se realizó mediante la obtención de las evidencias de validez de criterio, tanto de forma concurrente como predictiva. La validez concurrente se realizó comparando el riesgo nutricional dado por la nueva herramienta contra el estándar de referencia. Derivado de que no existe un estándar de referencia para la evaluación del riesgo nutricional, se utilizó la evaluación nutricional realizada por un experto en nutrición, la cual comprende: evaluación subjetiva, antropometría y valoración del estado nutricional a través de los indicadores peso para la longitud, peso para la edad y longitud para la edad.
Un nutriólogo estandarizado realizó las medidas antropométricas de peso y longitud a todos los participantes en el momento del ingreso. Los índices de peso para la edad, peso para la longitud y longitud para la edad se calcularon de acuerdo con los estándares de crecimiento de la Organización Mundial de la Salud (OMS) y las referencias de crecimiento (0-2 años) como z- puntuaciones (14). Una vez obtenida toda la información, se definió si el lactante se encontraba en alguna de estas categorías: normopeso (-1,0 a +1,0 desviación estándar [DE]), desnutrición leve (-1,0 a -2,0 DE), desnutrición moderada (-2,0 a -3,0 DE) o desnutrición grave (> -3,0 DE). La validez de criterio predictiva se determinó mediante la evaluación de las asociaciones entre las categorías de riesgo dadas por la herramienta IMFC:CHD como: riesgo de desnutrición grave (≥ 2 elementos) como una categoría y sin riesgo de desnutrición grave (< 2 elementos) como otra categoría vs. la prolongación de la estancia hospitalaria de los pacientes, que se dicotomizó como estadía prolongada (≥ 15 días) y estadía normal (< 15 días), la cual se calculó a partir de la mediana de días de estancia del grupo de estudio.
La confiabilidad se determinó mediante concordancia interobservador, comparando el desempeño de calificadores con conocimientos especializados en temas de nutrición (licenciados en Nutrición) contra calificadores sin dichos conocimientos (médicos residentes de la especialidad de Cardiología). Para ello, se compararon los resultados obtenidos con el instrumento al ser aplicado a un mismo grupo de pacientes, bajo las mismas condiciones, en un mismo momento, pero por aplicadores diferentes y cegado para ambos profesionales. La reproducibilidad se determinó mediante la técnica de prueba/re-prueba, comparando los resultados arrojados por el instrumento al ser aplicado a un mismo grupo de pacientes, bajo las mismas condiciones, por un mismo aplicador, pero en dos momentos distintos. Para realizar esto se eligió a calificadores con conocimientos especializados en temas de nutrición (licenciados en Nutrición) para ser evaluados contra sí mismos, con una diferencia de 24 horas de la primera aplicación vs. la segunda versión.
ANÁLISIS ESTADÍSTICO
Se realizó el cálculo de tamaño de muestra con un tamaño mínimo de 23 niños, con un nivel de confianza del 95 %, calculando que la población de los niños con cardiopatía ingresados al año es de 200 individuos, y asumiendo una prevalencia mínima de desnutrición esperada del 12 %. Se determinó la normalidad de las variables usando la prueba estadística de Kolmogorov-Smirnov. En el análisis descriptivo, las variables cuantitativas continuas fueron expresadas como promedios y desviaciones estándar o como medianas y percentiles 25 y 75, dependiendo de su curva de distribución; para las variables dicotómicas se utilizaron frecuencias y porcentajes. Se utilizó el estadístico U de Mann-Whitney y Kruskall-Wallis.
La validez de criterio, tanto concurrente como predictiva, así como el nivel de acuerdo interobservadores y la reproducibilidad de la herramienta se evaluaron aplicando la prueba estadística Kappa de Cohen con sus IC al 95 %, con la siguiente escala de valores de kappa: κ < 0, acuerdo pobre; κ = 0-0,2, acuerdo leve; κ = 0,21-0,4, acuerdo justo; κ = 0,41-0,6, acuerdo moderado; κ = 0,61-0,8, acuerdo sustancial; y κ = 0,81-1, casi perfecto (15). Los datos fueron analizados utilizando el software SPSS versión 25 for Macintosh (IBM Corp., Armonk, NY, USA).
RESULTADOS
ADAPTACIÓN
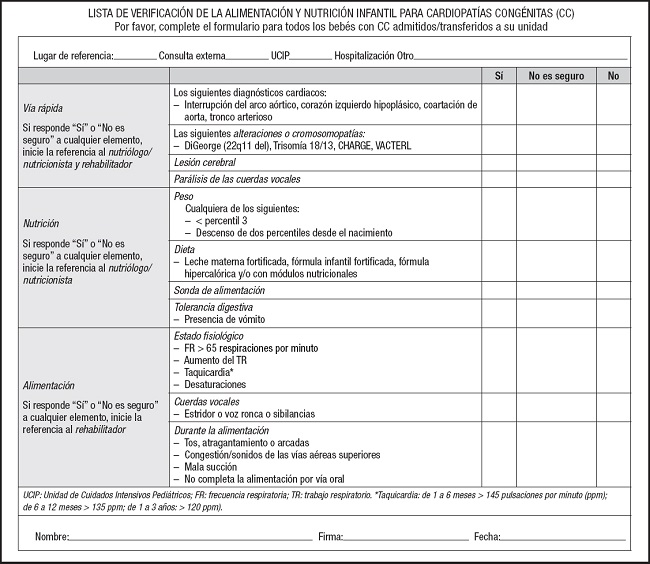
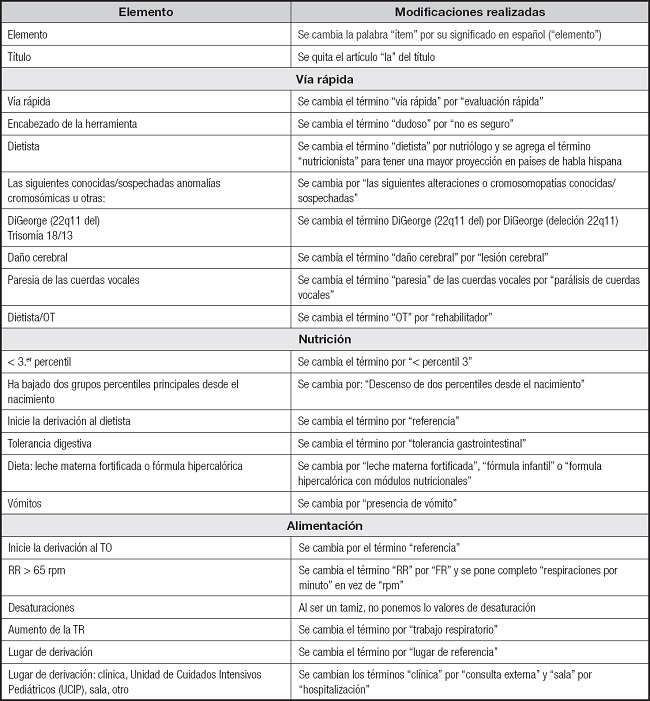
De acuerdo con la metodología utilizada para la traducción y adaptación transcultural, la versión final del IMFC:CHD demostró que es comprensible y fácil de usar por los clínicos (equipo de salud). Esta nueva versión tuvo diversos cambios, principalmente en cuestión de terminología de la herramienta (Tabla I). Se concluyó que la nueva versión de la herramienta de tamizaje nutricional IMFC:CHD en idioma español dialecto mexicano cumplió con los requisitos de calidad y resultó en una versión equivalente a la herramienta original (Fig. 1).
Tabla I. Modificaciones realizadas en los términos de la herramienta traducida al español dialecto mexicano.
CARACTERÍSTICAS DE LA POBLACIÓN
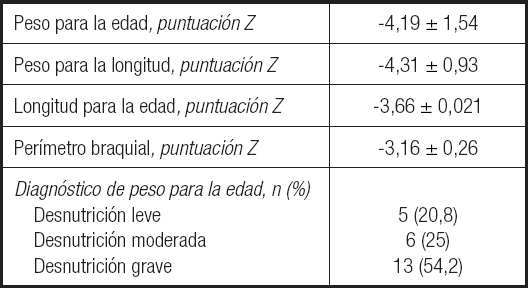
El estudio incluyó 24 lactantes (62,5 % hombres) con edad promedio de 10,7 ± 6,2 meses y una mediana de estancia hospitalaria de 15 (12-26) días. Los diagnósticos con mayor prevalencia fueron las CC acianógenas 58,3 % y de alto flujo pulmonar 54,1 % (Tabla II). De acuerdo con el estado nutricional evaluado con peso para la edad, realizado por un experto, se observó presencia de desnutrición en todos los participantes, siendo la desnutrición grave (n = 13, 54,2 %) la de mayor prevalencia, seguida de desnutrición moderada (n = 6,25 %) y, en menor presencia, desnutrición leve (n = 5, 20,8 %) (Tabla III).
Tabla II. Características basales de los participantes incluidos (n = 24).
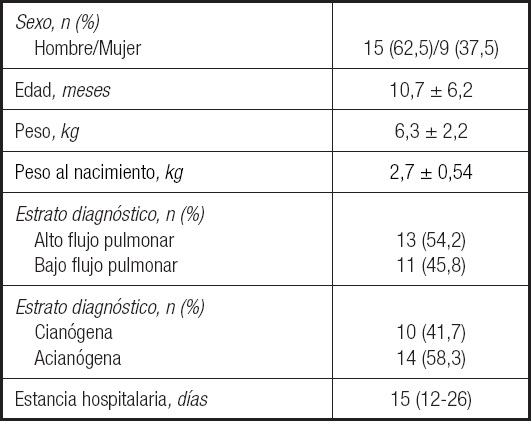
Los datos están expresados como media ± desviación estándar o mediana (percentil 25-75).
VALIDEZ
Debido a que, en la evaluación de los pacientes incluidos, ninguno de ellos tenía un estado de nutrición normal, se decidió evaluar la validez con respecto al estrato de gravedad del estado de nutrición. Para ello, evaluamos el puntaje resultado de la herramienta de tamizaje nutricional IMFC:CHD con respecto al estado de nutrición evaluado por experto y encontramos que los estratos de desnutrición leve y moderada se comportaban con un puntaje similar, sin embargo, el estrato de desnutrición grave tenía un puntaje más alto al de la herramienta IMFC:CHD (Fig. 2). Por este motivo, se decidió dicotomizar el estado de nutrición y juntar el estrato de desnutrición leve + moderada y compararlo contra el estrato de desnutrición grave. Aunado a lo anterior, se realizó un análisis de curva ROC con el objetivo de evaluar el punto de corte de elementos positivos de la herramienta de tamizaje para predecir desnutrición grave en esta población con CC. En el análisis se observó un área bajo la curva de 0,766 (IC 95 %: 0,556-0,976; p = 0,047) y al analizar el mejor punto de corte con el índice de Youden (IY = 0,65), encontramos que la presencia de ≥ 2 elementos positivos tenía una sensibilidad del 92,3 % y una especificidad del 72,7 % para desnutrición grave, por lo que las evaluaciones de validez presentadas a continuación se realizaron con dicho punto de corte.
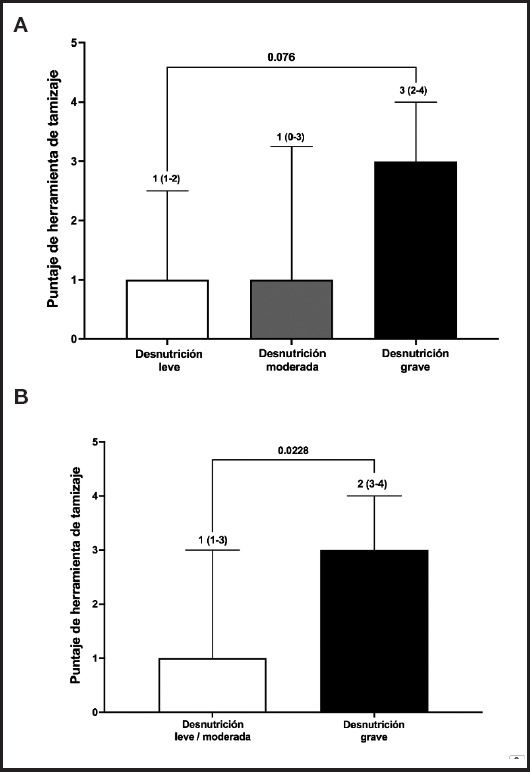
Figura 2. Resultados de la herramienta de tamizaje estratificada por estado de nutrición. Los datos están expresados como mediana (percentil 25-75). A. Puntaje de la herramienta estratificado por desnutrición leve, moderada y grave; análisis estadístico Kruskal-Wallis. B. Puntaje de la herramienta estratificado por desnutrición leve/moderada vs. grave; análisis estadístico U de Mann-Whitney.
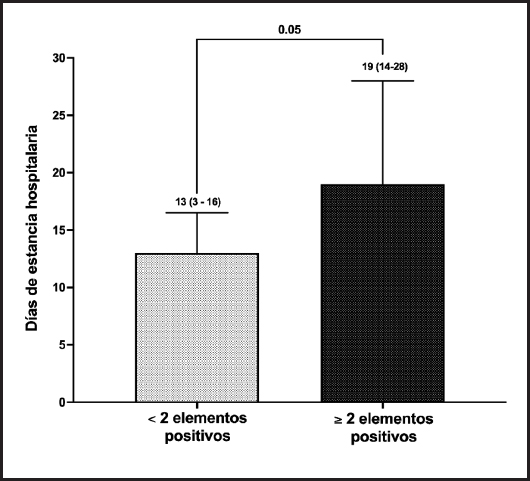
Para la validez concurrente se compararon los resultados obtenidos mediante la herramienta de tamizaje IMFC:CHD contra la valoración de características antropométricas confrontando las categorías desnutrición leve/moderada vs. desnutrición grave de la evaluación antropométrica comparada, con la presencia de ≥ 2 elementos positivos de la herramienta, y se halló un valor de kappa sustancial, κ = 0,660 (IC 95 %: 0,360-0,959; p = 0,001). Para la validez de criterio predictiva se compararon los resultados de la herramienta de tamizaje IMFC:CHD dicotomizada (< 2 elementos positivos vs. ≥ 2 elementos positivos) frente a la duración de estancia hospitalaria, que también fue dicotomizada por una estancia ≥ 15 días, que se consideró como estancia prolongada. De acuerdo a lo anterior, se obtuvo un valor de kappa moderado, κ = 0,489 (IC 95 %: 0,142-0,839) (p = 0,027). Para el total de la muestra, 15 niños tuvieron una estadía prolongada y al comparar los días de estancia hospitalaria entre aquellos que obtuvieron un puntaje de la herramienta de < 2 elementos positivos y ≥ 2 elementos positivos, se observaron 13 (3-16) días vs. 19 (14-28) días (p = 0,05), respectivamente (Fig. 3).
CONFIABILIDAD
El acuerdo entre evaluadores del profesional de la nutrición y los obtenidos por parte del profesional de la salud fue sustancial, con un valor de kappa de κ = 0,789 (IC 95 %: 0,5-0,9). Por otro lado, la reproducibilidad del instrumento evaluada por el mismo profesional de la nutrición con diferencia de 24 horas obtuvo un nivel de Kappa de κ = 1 (IC 95 %: 0,9-1,0) es decir, un acuerdo casi perfecto (Tabla IV).
DISCUSIÓN
La presencia de desnutrición en el niño con CC hospitalizado tiene un papel preponderante en el desenlace clínico, además de representar indirectamente un impacto adverso para los cuidadores primarios y para las instituciones de salud (4,16). La utilidad de las herramientas para evaluar el riesgo nutricional radica en que ayudan a detectar de forma oportuna a los niños que se verían más beneficiados de recibir una atención nutricional especializada, lo que, consecuentemente, permite una intervención adecuada y una focalización de los recursos entre aquellos niños que resultan más vulnerables (17). Por lo tanto, la implementación de una herramienta que permita detectar a los pacientes en riesgo, para tomar más y mejores decisiones al respecto, es sin lugar a dudas necesaria. En México, como en otros países, la implementación de pruebas de tamiz nutricional al ingreso de los pacientes a los servicios de hospitalización puede observarse de manera más o menos regular entre las instituciones de salud (18), ya que se encuentra como uno de los parámetros a cumplir para la certificación de hospitales (8). Pese a lo anterior, la población pediátrica con CC pocas veces es sometida a estos procesos de escrutinio. Suponemos que esto se debe a la falta de una herramienta dirigida específicamente para este grupo, ya que en el contexto nacional no hay presencia de un instrumento para evaluar riesgo nutricional que haya sido diseñado, adaptado y/o validado para los niños mexicanos hospitalizados con CC.
Para dar respuesta a la necesidad de contar con una herramienta que pudiera implementarse a la población pediátrica en idioma español, se determinó adaptar y validar el instrumento de tamizaje nutricional Infant Malnutrition and Feeding Checklist for Congenital Heart Disease (IMFC:CHD) (11). Para lograr esto, el primer paso fue realizar el proceso de traducción y adaptación transcultural de su versión en inglés al idioma español en su dialecto mexicano. El proceso seguido en el presente estudio consistió en diez pasos consecutivos y secuenciales que, en conjunto y con las evidencias obtenidas en cada paso, permitieron obtener una versión en idioma español de la herramienta de tamiz de riesgo nutricional IMFC:CHD. Dentro de los pasos seguidos, se incluyó la evaluación de la herramienta mediante su aplicación en un estudio piloto, lo que verificó que se trata de un instrumento cabalmente entendible y que no podrían generarse conflictos durante su aplicación derivados del formato, la redacción y/o la estructura. El proceso de traducción y adaptación transcultural de un instrumento de medición es de suma relevancia cuando se busca emplear una herramienta que fue desarrollada en un lenguaje y un contexto cultural distintos del idioma y la cultura en que se pretende usar, por lo que realizar la traducción y adaptación bajo el rigor metodológico pertinente, documentando y siguiendo exhaustivamente cada parte del proceso se vuelve de gran importancia para garantizar que la nueva versión del instrumento sea equivalente a la original (12).
También se llevó a cabo la validación de esta herramienta con la finalidad de garantizar la correcta detección del riesgo nutricional de la población de lactantes con CC. Los resultados de la población mostraron la presencia de desnutrición en el 100 % de la población estudiada y, además, se mostró que uno de cada dos niños con CC que era hospitalizado tenía desnutrición grave. Asimismo, la herramienta validada demostró que la presencia de ≥ 2 elementos positivos tenía una sensibilidad del 92,3 % y una especificidad del 72,7 % para detectar desnutrición grave. Por ello, es importante implementar el tamizaje en las primeras 24 horas y tomar acciones adecuadas con el personal experto en nutrición, lo que indica que debe haber un nutriólogo encargado de este departamento o el Servicio de Cardiología Pediátrica. Por consiguiente, en el futuro, la presencia de un experto en nutrición en niños con CC hospitalizados podría disminuir costos al disminuir los días de estancia hospitalaria y las complicaciones (19-21).
Finalmente, es importante comentar las fortalezas y limitaciones de este estudio. La fortaleza es realizar la traducción y adaptación transcultural de la herramienta para tamizar el grado de desnutrición en niños con CC para población hispanohablante, ya que la herramienta estaba en habla inglesa, lo que presenta una desventaja para utilizar en el contexto lingüístico hispanohablante. Por otro lado, también se demostró que la herramienta tenía una adecuada validez y confiabilidad, por lo que podría considerarse un recurso útil para la identificación de desnutrición grave. En cuanto a las limitaciones, el tamaño de la muestra del presente estudio sigue siendo relativamente pequeño y presenta sesgos en el momento de la validación. El tamaño de la muestra fue limitado por diferentes factores, entre ellos, la pandemia, y secundario a esto, el número limitado de camas para ingreso a niños con CC , por lo que se considera en futuros estudios realizar validación de esta herramienta en otras poblaciones dentro del país de México, así como en diferentes poblaciones hispano hablantes.
CONCLUSIÓN
El uso de una herramienta específica que permita identificar el riesgo que tiene un paciente de presentar o desarrollar desnutrición grave durante su hospitalización pareciera ser una excelente estrategia para prevenir las complicaciones derivadas de dicho cuadro. El proceso de adaptación y validación del IMFC:CHD generó una versión que se presenta como la primera propuesta para emplear entre la población pediátrica con diagnóstico de CC. Sin embargo, es importante tener en consideración que no es suficiente la identificación del riesgo nutricional, la presencia de desnutrición o las dificultades de alimentación mediante la aplicación de herramientas de tamiz. Para hacer un cambio en la manera en que impacta la desnutrición al paciente hospitalizado, es necesario incidir en la creación de equipos inter y transdiciplinarios para lograr el diseño de un programa que no solo identifique a los pacientes a su ingreso o durante su estancia, sino que también realice intervenciones de forma oportuna y adecuadas a las necesidades de cada paciente, para finalmente evaluar su impacto.