INTRODUCCIÓN
La nutrición enteral (NE) es el método de alimentación de elección en los pacientes que no son capaces de cubrir sus necesidades nutricionales por la vía oral y presentan un tracto digestivo funcionante. Cuando la duración estimada es superior a 4-6 semanas, está indicada la colocación de una gastrostomía. La gastrostomía radiológica percutánea (PRG) consiste en la colocación de una sonda en el estómago bajo control radiológico, sin precisar anestesia ni endoscopia (1). Aunque se considera una técnica segura, no está exenta de riesgos (2). La fístula gastrocólica es una complicación poco frecuente pero que debe incluirse en el diagnóstico diferencial de todo paciente con soporte nutricional enteral que desarrolle diarrea refractaria al tratamiento inicial (3,4).
Se presenta el caso de una fístula gastrocólica que se manifestó tras el recambio de la PRG en forma de diarrea persistente.
CASO CLÍNICO
Se trata de un varón de 74 años, portador de PRG desde abril 2022 para NE domiciliaria por disfagia mecánica para sólidos secundaria a un carcinoma escamoso de orofaringe en tratamiento activo con quimioterapia. Mantenía una tolerancia oral escasa a la alimentación, adaptada en textura, con NE complementaria a través de la gastrostomía, que era hipercalórica e hiperproteica con fibra.
Tras 7 meses de buena tolerancia al soporte nutricional pautado, y coincidiendo con el recambio de la sonda en el servicio de urgencias tras una rotura accidental, comienza con diarrea intensa, desencadenada inmediatamente tras la administración de la NE. Inicialmente se modificó el tipo de preparado, pasando a una fórmula con fibra soluble, y se añadieron antidiarreicos sin ninguna mejoría clínica, precisándose el ingreso hospitalario.
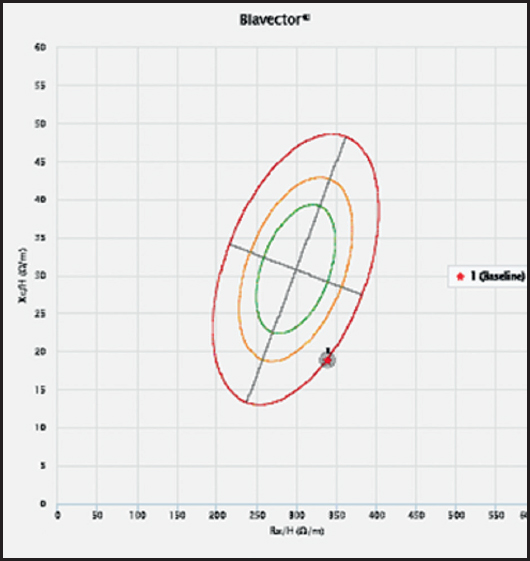
En la exploración física, el paciente presenta signos de deshidratación mucocutánea, escaso panículo adiposo e hipotrofia muscular. La valoración morfofuncional incluye: talla: 165 cm, peso: 47,3 kg, índice de masa corporal (IMC): 17,4 kg/m2, peso habitual: 72 kg, pérdida de peso: 34,3 %; circunferencia braquial: 22 cm, circunferencia de la pantorrilla: 26 cm, índice de masa muscular esquelética apendicular estimada (ASMI): 5,48 kg/m2; dinamometría 16/18/18, media 17,3 kg (< percentil 5). Ángulo de fase: 3°, resistencia: 559,9 Ω, reactancia: 31,1 Ω, masa celular activa (BCM): 14,2 kg, índice de masa libre de grasa (FFMI): 15,1 kg/m², índice de masa grasa (FMI): 2,3 kg/m², agua corporal total (TBW): 32,6 L, TBW/masa libre de grasa (FFM): 79,5 %. El vector de bioimpedancia se sitúa en el P95 del cuadrante inferior derecho (Fig. 1).
En la analítica destacan una hemoglobina de 8,1 g/dl, con el resto del hemograma normal, sin fórmula infecciosa; una función renal normal, Na de 131 mg/dL, K de 3,7 mEq/L, Ca de 8,1 mg/dL, P de 2,1 mg/dL, Mg de 1,4 mg/dL, colesterol total de 127 mg/dL, prealbúmina de 0,063 g/L, PCR de 90,2 mg/l y cociente PCR/prealbúmina de 1,43. Se realiza una Rx de tórax sin hallazgos patológicos. Se recoge una muestra para coprocultivo y determinación de la toxina de Clostridium difficile con resultado negativo.
Se inicia soporte hidroelectrolítico y se suspende la NE con mejoría sintomática. Se solicita una tomografía computarizada (TC) tóraco-abdominal que informa de la colocación de la PRG en el colon transverso, sin signos de progresión tumoral, con práctica desaparición de las adenopatías supraclaviculares y paratraqueales derechas descritas en la TC previa (Fig. 2).
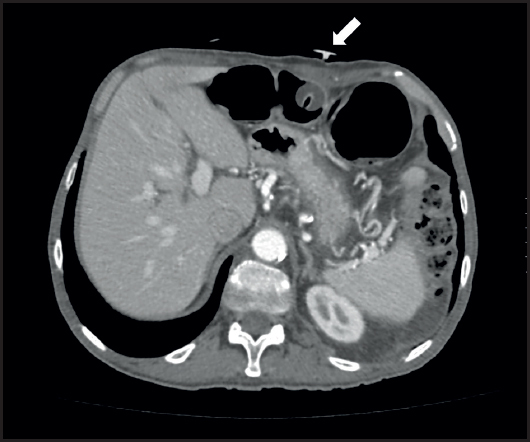
Figura 2. Imagen de TC abdominal. PRG colocada en el colon transverso (flecha blanca). Respuesta con práctica desaparición de las adenopatías supraclaviculares y paratraqueales derechas descritas en una TC de tórax previa. Sin otros signos de progresión.
Ante el hallazgo de una fístula gastrocólica se ordena la retirada y recambio, por vía endoscópica, de la sonda. Se reinicia la NE en bolos pero el paciente vuelve a presentar diarrea. Se repite la TC abdominal, que muestra la sonda con una correcta entrada en la cavidad gástrica pero con dudoso trayecto intracolónico, por lo que se suspende su uso, con resolución de la diarrea.
Se aumenta progresivamente la alimentación por vía oral con una dieta adaptada, con buena tolerancia y sin disfagia, consiguiendo llegar a los requerimientos calórico-proteicos con la vía oral. Finalmente, el paciente es dado de alta con dieta sin residuos y suplemento nutricional oral hiperproteico e hipercalórico. A los 3 meses se le retira la sonda con éxito.
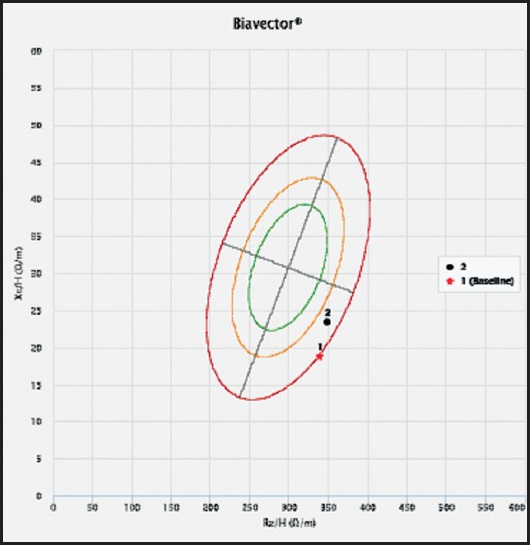
Siete meses tras el alta, el paciente mantiene un soporte nutricional oral que cubre sus requerimientos nutricionales. La valoración morfofuncional actual es la siguiente: talla: 165 cm, peso: 55,7 kg, IMC: 20,5 kg/m2, ganancia ponderal de 8,4 kg. Circunferencia braquial: 22 cm, circunferencia de la pantorrilla: 26,5 cm, ASMI calculado: 5,7 kg/m2. Dinamometría 29/29/27, media 28,3 kg (percentil 10), aumento de 11 kg. Ángulo de fase: 3,8°, resistencia: 575,2 Ω, reactancia: 38,7 Ω, BCM: 18,54 kg, FFMI: 16,8 kg/m2, FMI: 3,7 kg/m2, TBW: 33,8 L, TBW/FFM: 73,8 %. EL vector de bioimpedancia se sitúa entre el P75 y el P95 del cuadrante inferior derecho (Fig. 3).
DISCUSIÓN
La diarrea es una complicación frecuente en el paciente con tratamiento nutricional enteral, con una prevalencia del 10-20 % (2,4). Asocia consecuencias importantes, como alteraciones hidroelectrolíticas, malabsorción de nutrientes y desnutrición. Las causas principales de la diarrea son: origen farmacológico, bien por reacciones adversas al propio medicamento o por la presencia de edulcorantes o estabilizadores que incrementan la osmolaridad de la medicación y producen diarrea osmótica; origen infeccioso, como la infección por Clostridium difficile en pacientes con múltiple terapia antibiótica; enfermedad de base y situación clínica del paciente; sobrecrecimiento bacteriano debido a reposo intestinal prolongado; o efectos asociados a la NE, como el método de administración, el tipo de preparado empleado o la vía de acceso (1,5).
El manejo de un paciente con diarrea debe incluir un diagnóstico diferencial adecuado, descartando las causas más frecuentes de la misma. Asegurar el soporte hidroelectrolítico y cambiar la pauta de NE, modificando el tipo de preparado o disminuyendo el ritmo de infusión, puede corregirla (5). No obstante, en caso de refractariedad se deben tener en cuenta otras causas menos frecuentes, como la presencia de una fístula gastrocólica (2).
La fístula gastrocólica es una complicación poco frecuente (prevalencia del 0,5 %) pero grave (1,5,4); ocurre cuando el colon se interpone entre el estómago y la pared abdominal (1,5).
Los factores de riesgo para el desarrollo de una fístula son los antecedentes de laparotomía, las variaciones anatómicas del estómago y la sobreinsuflación del estómago durante la colocación de la sonda (6).
La clínica cursa con dolor abdominal, náuseas, vómitos, diarrea, pérdida de peso y desnutrición. Otros síntomas menos frecuentes son: hemorragia digestiva, esteatorrea, obstrucción intestinal, salida de las heces a través de la piel o aspiración de contenido fecaloideo por la sonda (4,5,7,8).
Puede pasar inadvertida hasta meses o incluso años después de la colocación de la PRG. Generalmente se manifiesta con el primer recambio de la sonda en forma de diarrea (3,4). La diarrea se debe al rápido paso del contenido gástrico al colon y se caracteriza por ser acuosa, ácida y de inicio precoz, minutos después de la administración de la NE (8). Se controla con la suspensión de la NE.
El diagnóstico se realiza mediante un estudio con contraste hidrosoluble o con la realización de una TC (4).
El tratamiento suele ser conservador, mediante la retirada de la sonda, o quirúrgico, reservado en caso de peritonitis. Existe un tratamiento endoscópico que consiste en liberar la sonda mediante su sección y en cerrar el orificio utilizando hemoclips y pegamento endoscópico (3).
Para evitar esta complicación se recomienda una técnica de colocación adecuada, elevar el cabecero de la cama durante la colocación para desplazar el intestino hacia abajo y evitar que se interponga entre el estómago y la piel, o evitar la insuflación excesiva del estómago. Tras el recambio de la sonda se podría confirmar la correcta ubicación mediante un control radiológico con contraste (5,7).
CONCLUSIONES
La fístula gastrocólica es una complicación poco frecuente pero potencialmente grave. El desarrollo de diarrea crónica de origen incierto, de inicio inmediatamente posterior a la administración de la NE y que persiste a pesar de los cambios en el preparado debería alertarnos sobre esta posibilidad. La realización de una TC confirmará el diagnóstico y la retirada de la sonda solucionará el problema.