INTRODUCCIÓN
La periodontitis necrotizante (NP) es una enfermedad inflamatoria aguda del periodonto que se considera la forma más grave de periodontitis debido al rápido inicio y progresión de la enfermedad.(1)
Si bien las bacterias son el factor etiológico primario, se conocen algunos factores predisponentes que juegan un papel importante en la etiopatogenia de la enfermedad, como el VIH, desnutrición severa, infecciones severas, condiciones de vida extremas, tabaquismo, estrés psicológico, higiene bucal inadecuada y gingivitis pre-existente.(2)
Durante los períodos de estrés, la respuesta inmune se altera y el comportamiento cambia. La plausibilidad biológica de esta suposición se basa en la reducción de la microcirculación gingival y el flujo salival, el cambio en la función de los leucocitos polimorfonucleares (PMN) y los linfocitos, y el aumento de los niveles de patógenos periodontales.(3) El tabaquismo es un factor de riesgo de enfermedad periodontal necrotizante(4) que se explica por el efecto de este sobre la inflamación y la respuesta tisular, alterando la función de los linfocitos y los PMN y la inducción de la vasoconstricción en los vasos sanguíneos gingivales por la nicotina. (5)
NP es una condición que ocurre con una frecuencia relativamente baja. Esta lesión tiene relevancia clínica porque requiere un tratamiento inmediato y puede comprometer gravemente el pronóstico de los dientes. Los hallazgos clínicos más relevantes son necrosis y úlcera de la papila interdental, sangrado gingival, dolor, destrucción ósea y en casos graves, se puede producir secuestro óseo. (6)
La fase inicial del tratamiento tiene como objetivo eliminar o minimizar el estado general de malestar e interrumpir la rápida destrucción tisular.(7) Tras la fase aguda, y considerando que en muchos casos existe una enfermedad periodontal preexistente, se debe realizar un tratamiento periodontal convencional.(8) Luego, si es necesario, se pueden realizar procedimientos quirúrgicos para corregir posibles secuelas de la enfermedad. Posteriormente, el paciente debe iniciar una fase de terapia de soporte periodontal, en la que los principales objetivos son el control de los factores de riesgo y la motivación del individuo para mantener una higiene bucal adecuada.(9) Los pacientes con PN son frecuentemente susceptibles a una futura recurrencia de la enfermedad.(10)
El propósito de este reporte de caso fue presentar las características clínicas y las secuelas de la destrucción periodontal por NP, además de presentar una alternativa terapéutica con un enfoque multidisculinario y conservador, considerando la naturaleza de recurrencia de esta enfermedad.
PRESENTACIÓN DEL CASO
1. EVALUACIÓN DIAGNÓSTICA
Una paciente de 22 años fue remitida al Centro de Clínicas Odontológicas de la Universidad de Talca (Talca, Chile) refiriendo dolor intenso y persistente en los dientes anteriores con sangrado espontáneo y halitosis durante 2 semanas.
En la anamnesis, la paciente refirió que cuatro años antes había presentado síntomas similares pero con menor intensidad. En ese momento, la paciente era fumadora liviana (5 cigarrillos al día).
En cuanto a los hábitos de higiene bucal, la paciente refirió cepillarse dos veces al día, sin el uso de implementos de higiene interproximal. También informa estar bajo sobrecarga laboral y estrés emocional.
Al examen clínico se observa acúmulo de biofilm generalizada, sangrado gingival, halitosis, y en el sector anterior se observa la presencia de papilas decapitadas y pseudomembranas con presencia de secuestro óseo (Figura 1a). Se solicitó radiografía panorámica, hemograma completo, tiempo de protrombina y prueba de Elisa.
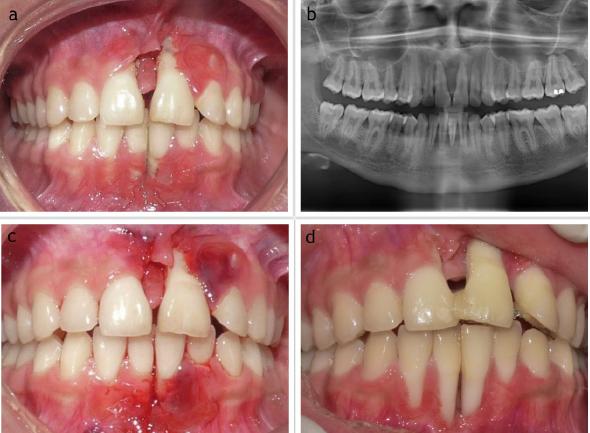
Figura 1 (a) Vista clínica de los tejidos periodontales, se observan papilas decapitadas, ulceración y eritema en la zona interpapitar de 1.1 - 2.1 y 3.1 - 4.1. (b) Radiografía panorámica inicial. (c) Vista clínica en el postoperatorio inmediato posterior al tratamiento con NP. (d) Seguimiento a los 6 meses.
El examen radiológico mostró una pérdida ósea horizontal en la región anterior (Figura 1b). A nivel sistémico, no se detectó la presencia de VIH y se reportó alteración del hematocrito y coagulación con un Tiempo de Protrombina del 58%. El diagnóstico de NP se determinó mediante evaluación clínica.
Fue derivada a consulta con médico. El cual prescribió maltofer y vitamina K, además de seguimiento periódico. Tambien, fue derivada a psicólogo por el estrés emocional reportado.
2. INTERVENCIÓN TERAPÉUTICA
En la fase aguda se realizó remoción mecánica del biofilm supragingival y alisado radicular del sextante II y V (Figura 1c), con instrucción de higiene bucal, acompañada de la indicación de antibioterapia sistémica (Amoxicilina 500 mg y Metronidazol 250 mg, cada 8 horas durante 7 días) junto con un protector gástrico (omeprazol 20 mg una vez al día durante 7 días) y meloxicam de 7,5 mg cada 12 horas durante 3 días. Se prescribó enjuagues con clorhexidina al 0,12% dos veces al día durante 14 días.
En el control de 7 días, se observó una disminución de los síntomas dolorosos y los signos inflamatorios. Se realizó un examen periodontal completo y se registraron los índices periodontales a partir del 7º día; Índice de placa visible (VPI), profundidad de sondaje (PD), nivel de inserción clínica (CAL), sangrado al sondaje (BoP), supuración (S) (Tabla 1). Se registró aumento de movilidad dental en sextante II y V. Se refuerzan las técnicas de Higiene Bucal y se hace orientación para su hábito tabáquico.
Tabla 1. Seguimiento a 24 meses del estado periodontal.
| ÍndicesPeriodontales | VPI (%) | BOP (%) | PD mm | CAL mm | Diente 1.1 | Diente 2.1 | Diente 4.1 | Diente 3.1 | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| PD | CAL | PD | CAL | PD | CAL | PD | CAL | |||||
| 7 dias | 80 | 64 | 2.7 | 1.9 | 8 | 8.6 | 8.5 | 11.7 | 7.8 | 8 | 3.8 | 6.8 |
| 1 mes | 20 | 30 | 2.5 | 1.9 | 7 | 8.6 | 7.3 | 11.7 | 2.3 | 8 | 2.7 | 6.8 |
| 6 meses | 18 | 20 | 2.1 | 1.4 | 3.7 | 4.5 | 3.5 | 7.3 | 1.2 | 6.2 | 1.2 | 5.3 |
| 18 meses | 15 | 15 | 2.1 | 1.4 | 3.7 | 4.5 | 3.5 | 7.3 | 1 | 5.7 | 1 | 4.5 |
| 24 meses | 15 | 10 | 2.1 | 1.3 | 3.7 | 4.5 | 3.5 | 7.3 | 1 | 3.7 | 1 | 3 |
VPI: Índice de placa visual; BOP: Sangramiento al sondaje; PD: Profundidad al sondaje; CAL: Nivel de inserción clínico.
Se realizó un seguimiento del paciente durante 4 semanas, donde se procedió a la ferulización del diente 2.1. realizado para la estabilización por la movilidad aumentada que presentaba. Debido a la gravedad de la enfermedad, se programaron sesiones de control cada 3 meses con el refuerzo de la IHO en cada uno de los controles.
Seis meses de seguimiento después de la terapia inicial, se realizó una reevaluación del estado periodontal (Tabla 1). Se observaron tejidos periodontales estables, sin embargo, los signos de destrucción fueron clínicamente evidentes como consecuencia de la enfermedad, con recesiones 3 de Cairo en dientes 1.1, 2.1, 3.1 y 4.1 (Figura 1d). Ante el antecedente de recurrencia de la enfermedad del paciente, se indicó un tratamiento conservador, manteniendo los dientes afectados en la boca para evaluar la evolución de la enfermedad en el tiempo. Dentro de la fase correctiva, debido a la ausencia de tejido queratinizado en dientes 4.1 y 3.1 y a la dificultad de higiene por parte del paciente. En estos sitios se indicó un injerto epitelial libre en sextante V (Figura 2a) para mejorar la higiene bucal en esta zona. Tres meses después de la cirugía, se generó una banda de tejido queratinizado con ganancia clínica en la parte inferior del vestíbulo.

Figura 2 (a) Postoperatorio inmediato tras cirugía de injerto gingival libre de incisivos inferiores. (b) Postoperatorio inmediato de cirugía de cobertura radicular (técnica de túnel con injerto de tejido conectivo).
En el seguimiento a los 18 meses se registran los índices periodontales (Tabla 1) y se detecta un factor local a nivel interproximal de los dientes 4.1 y 3.1. Asimismo, el paciente refirió hipersensibilidad dentinaria en respuesta a estímulos térmicos, por lo que se realizaron pruebas de sensibilidad pulpar obteniendo resultados normales. Para disminuir la extensión de la recesión, se realizó un injerto conectivo subepitelial con una Técnica VISTA más Emdogain® (Figura 2b).
A los 24 meses de seguimiento, la paciente presentó excelente control de higiene bucal, se observa una mejoría en el estado local del sextante 5 con presencia de tejido queratinizado y encía funcional adherida y en relación al sextante 2, se presenta leve creeping attachment en relación con los incisivos centrales inferiores. Ambos hechos facilitan la higiene bucal por parte del paciente (Figura 3a). Al comparar la radiografía panorámica inicial y el control a los 2 años, se observa una disminución en la progresión de la enfermedad y una corticalización ósea. (Figura 3b).
DISCUSIÓN
El diagnóstico de NP se realiza principalmente por los hallazgos clínicos. (11) Esta patología se caracteriza por la presencia de necrosis papilar y tejidos gingivales, sangrado, dolor, pérdida ósea, incluyendo secuestro óseo que presenta el paciente en sextantes II y V.(2,12)
La progresión, extensión y gravedad de la PN dependen principalmente de factores relacionados con el huésped que predisponen a estas enfermedades.(7) Un componente esencial del proceso diagnóstico es la búsqueda de factores predisponentes, por lo que en el consenso de 2017 se determinó que el primer punto a determinar la categoría de NP es establecer si el paciente tiene una enfermedad temporal, moderada o grave.(2) Considerando que la NP puede ser el primer signo clínico de infección por VIH o inmunosupresión, (13) se recomienda solicitar en primera instancia pruebas de laboratorio para evaluar la salud sistémica del paciente. Por otro lado, la ausencia de una alteración sistémica no descarta el diagnóstico de PN. (14) En este caso, el paciente presentaba anemia, por lo que se derivó al médico para su tratamiento. Destacando la relación médico-dentista y la importancia del dentista como posible pesquisador de las condiciones sistémicas en primera instancia.
Como presentamos en este caso, la paciente era fumador y se encontraba en una situación de estrés emocional, claros factores de riesgo descritos en la literatura para el desarrollo de NP.(2,7,8) Sumado al estrés, que podría moderar, a través del eje hipotálamo-hipofisario-adrenal, liberación de esteroides, que produce inmunosupresión y disminución de la resistencia a las infecciones, (15) se crea un escenario favorable para la progresión de la enfermedad. La interceptación de los malos hábitos que se asocian a la etiopatogenia de la PN debe ser considerada durante el tratamiento, como el hábito tabáquico y remitiendo para evaluación de estrés.
Estos pacientes son susceptibles a la recurrencia de esta enfermedad, principalmente por las dificultades en el control del biofilm oral, (10,16) es fundamental preferir tratamientos conservadores en conjunto con un régimen de mantenimiento periodontal para evaluar en el tiempo, el comportamiento de la enfermedad y la control del biofilm por parte del paciente.
Debido a las secuelas de la NP y al antecedente de enfermedad periodontal necrosante del paciente, se decidió optar por una terapia que mejorara la condición local y al mismo tiempo permitiera un buen control de higiene, manteniendo así los resultados en el tiempo y resaltando la importancia del acompañamiento y TPS para el éxito de la terapia. (10,16)















