Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 no.10 oct. 2004
COMUNICACIÓN CORTA
MELANOCITOMA DE CUERPO CILIAR SINTOMÁTICO:
GLAUCOMA MELANOCITOMALÍTICO
SYMPTOMATIC CILIARY BODY MELANOCYTOMA:
MELANOCYTOMALYTIC GLAUCOMA
MUIÑOS DÍAZ Y1, SAORNIL ÁLVAREZ MA2, MÉNDEZ DÍAZ MC3, BLANCO MATEOS G4,
BECERRA AGUIAR E1, ESTEBAN CASADO MR5, PASTOR JIMENO JC6
| RESUMEN Caso Clínico: Mujer de 33 años de edad con masa pigmentada, asintomática en ángulo iridocorneal de ojo derecho originada en cuerpo ciliar. Diagnóstico de sospecha de melanocitoma de cuerpo ciliar se decidió observación. Después de 36 meses de seguimiento presenta dolor, reacción inflamatoria y aumento incontrolable de presión intraocular que se diagnostica de glaucoma melanocitomalítico. Se realiza escisión del tumor mediante iridociclectomía «ab-externo» y el estudio histopatológico demostró melanocitoma necrótico. Palabras clave: Melanocitoma, cuerpo ciliar, glaucoma melanocitomalitico. | SUMMARY Case Report: A 33 year-old female with an asymptomatic pigmented mass in the iridocorneal angle of her right eye, arising from the ciliary body is presented. Ciliary body melanocytoma was suspected and conservative management recommended. After 36 months of follow-up the patient developed pain, inflammatory reaction and uncontrollable ocular hypertension, which was diagnosed as melanocytomalytic glaucoma. Tumor was removed by external iridecyclectomy and the histopathologic findings revealed necrotic melanocytoma. Key words: Ciliary body, melanocytoma, melanocytomalytic glaucoma. |
Recibido: 3/3/04. Aceptado: 8/10/04.
1 Licenciado en Medicina. Servicio de Oftalmología. Unidad de Oncología Ocular. Hospital Universitario de Valladolid. Becario de la Fundación Carolina.
2 Doctor en Medicina. Servicio de Oftalmología. Unidad de Oncología Ocular. Hospital Universitario de Valladolid. Registro de Patología Ocular Miguel N Burnier. Instituto Universitario de Oftalmobiología Aplicada (IOBA). Universidad de Valladolid.
3 Licenciado en Medicina. Registro de Patología Ocular Miguel N Burnier. Instituto de Oftalmobiología Aplicada (IOBA). Universidad de Valladolid.
4 Doctor en Medicina. Registro de Patología Ocular Miguel N Burnier. Instituto de Oftalmobiología Aplicada (IOBA). Universidad de Valladolid.
5 Doctor en Medicina. Servicio de Radiología. Hospital Universitario de Valladolid.
6 Doctor en Medicina. Servicio de Oftalmología. Hospital Universitario de Valladolid. Instituto de Oftalmobiología Aplicada (IOBA). Universidad de Valladolid.
Comunicación parcialmente presentada en el LXXIX Congreso de la S.E.O. (Valencia 2003).
Correspondencia:
Yerena Muiños Díaz
Avda. Ramón y Cajal, 5. Universidad de Valladolid
Instituto Universitario de Oftalmobiología Aplicada (IOBA)
Piso 3
47005 Valladolid
España
E-mail: yerena@ioba.med.uva.es
INTRODUCCIÓN
El melanocitoma o nevus magnocelular es un tumor benigno, que se presenta con más frecuencia en la cabeza del nervio óptico, aunque puede aparecer en cualquier parte del tracto uveal. Fue descrito por primera vez por Zimmerman y Garron y su frecuencia de aparición según Howard y Forrest es del 0,55% en todo el tracto uveal y sólo 0,22% en el cuerpo ciliar (1). En esta última localización, se presenta como un tumor asintomático, de hallazgo casual, muy pigmentado, de superficie lisa y regular, de mediano a gran tamaño, que suele invadir la cámara anterior, sin crecimiento evidente (1). Se presenta el caso de una paciente con un melanocitoma de cuerpo ciliar, con necrosis espontánea y glaucoma secundario.
CASO CLÍNICO
Mujer de 33 años referida a la Unidad de Oncología Ocular, para evaluación de una lesión pigmentada en iris de ojo derecho (OD) descubierta en examen rutinario. A la exploración presentaba una miopía media en ambos ojos con agudeza visual de 0,8. El ojo izquierdo no mostraba hallazgos patológicos, mientras que en OD se observaba una masa pigmentada redondeada de aproximadamente 3-4 mm de diámetro en el cuadrante superoexterno de cámara anterior (CA) entre los meridianos de las 9 y las 11. La masa presentaba una superficie lisa y regular que no infiltraba el iris (fig. 1). La PIO era normal, y la gonioscopia mostraba la ocupación del ángulo por la masa sin lesiones satélites. En la exploración bajo midriasis se observó que se originaba en cuerpo ciliar, produciendo una muesca en el cristalino transparente y un fondo de ojo sin patología valorable. La Tomografia Axial Computarizada (TAC) mostró la existencia de una masa redondeada localizada entre la raíz del iris y el cuerpo ciliar con captación moderada de contraste, de 8,3 mm de altura y 7,5 mm de diámetro, sin signos extensión extraocular (fig. 2). Se realizó el diagnóstico de probable melanocitoma de cuerpo ciliar, y al encontrarse la paciente asintomática y con una buena función visual, se decidió la observación periódica. La paciente se mantuvo estable durante 36 meses hasta que coincidiendo con un episodio de erosión corneal por uso de lentes de contacto, desarrolló un cuadro de inflamación en CA, con presencia de dispersión de pigmento, excavación de la masa tumoral y aumento de PIO resistente a tratamiento médico habitual (fig. 3). Este cuadro se diagnosticó de glaucoma melanocitomalítico y se decidió tratamiento quirúrgico. Se realizó iridociclectomía «ab externo» con escisión de la masa tumoral. La paciente ha evolucionado favorablemente y después de un año mantiene una AV de 0,3.
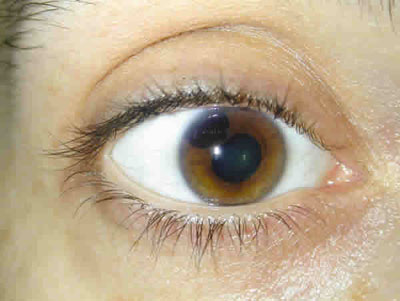
Fig. 1. Tumoración pigmentada en cuadrante superoexterno de la cámara anterior,
redondeada de aproximadamente 3-4 mm de diámetro, desde los meridianos 9 al 11,
sin infiltración del iris, produciendo una zona de adherencia a córnea periférica.
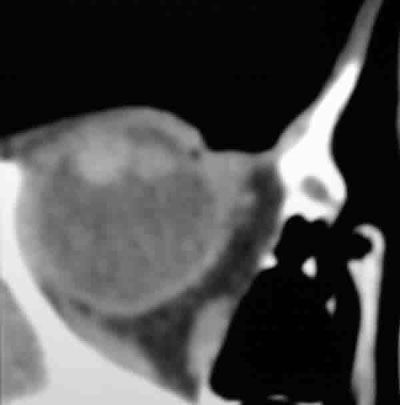
Fig. 2. TAC. Masa redondeada localizada entre la raíz del iris y el cuerpo ciliar
con captación moderada de contraste, de 8,3 mm de altura y 7,5 mm de diámetro,
sin signos extensión extraocular.
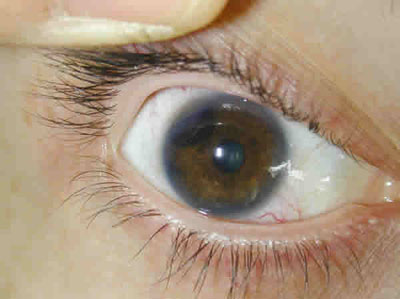
Fig. 3. Tumoración de superficie irregular con centro necrótico y depósito gravitacional
de pigmento en el meridiano de las 6, 36 meses después del diagnóstico inicial.
En el estudio histopatológico se observó una masa pigmentada de 9x8x8 mm, con una extensa área central necrótica (fig. 4), y el resto compuesto por células densamente pigmentadas, poliédricas, con núcleo redondeado y central, características de melanocitoma con grandes áreas de necrosis. No se encontraron células atípicas (figs. 5 y 6).

Fig. 4. Apariencia macroscópica de la tumoración extirpada,
apreciándose el centro excavado por la necrosis.
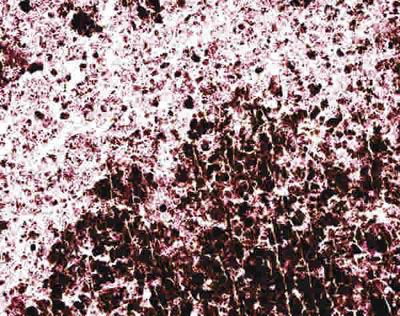
Fig. 5. Aspecto microscópico (H-E x100) del centro de la pieza anatómica
observándose tejido necrótico, sin ninguna célula viable.
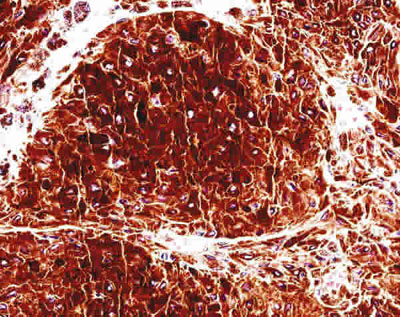
Fig. 6. Aspecto microscópico (H-E x100) del área periférica de la pieza anatómica
donde se puede apreciar células altamente pigmentadas, poliédricas, regulares,
con núcleo redondeado y central características de melanocitoma.
DISCUSIÓN
Zimmerman en 1965 (1), describió la capacidad de necrosis isquémica en el melanocitoma del nervio óptico, pero pudiéndose presentar en cualquier localización del melanocitoma y produciendo glaucoma, principalmente en los de polo anterior.
Los hallazgos encontrados en el presente caso son característicos de un melanocitoma que tras años de quiescencia sufre una necrosis que vierte detritus a la cámara anterior, que bien por obstrucción directa del ángulo o a través de macrófagos cargados de pigmento y restos celulares producen un incremento de la PIO constituyendo el cuadro de glaucoma melanocitomalítico. En la mayoría de los casos el proceso de glaucoma es reversible si se extirpa el tumor (2,3). En general se desaconseja la realización de una cirugía filtrante, sobre todo si la causa del cuadro es un melanoma, ya que este procedimiento podría producir la diseminación tumoral (4).
La conducta clínica aconsejada en el melanocitoma de cuerpo ciliar es la observación periódica (4); sin embargo ante la sospecha de transformación maligna o la aparición de complicaciones oculares, se debe realizar el tratamiento y confirmación diagnóstica mediante cirugía (iridociclectomía o escisión en bloque) (2-4). En general, se reserva la enucleación para ojos ciegos o con complicaciones intraoculares irreversibles causadas por el tumor (5). El diagnóstico histopatológico se realiza en base a las características morfológicas típicas descritas con microscopía óptica, eliminando previamente su alto contenido de melanina por técnicas de aclaramiento y no precisando de técnicas especiales para su confirmación.
Los tumores benignos generalmente se presentan como grandes masas, asintomáticas, estables; y aunque en algún momento de su evolución puedan presentar algún crecimiento, necrosis, o sintomatología asociada, estos no son necesariamente signos de malignización. Al presentarse la duda diagnóstica se debe realizar biopsia excisional de la lesión, siempre preparados a realizar tratamientos completos.
En resumen, se presenta un caso de melanocitoma de cuerpo ciliar, asintomático hasta un proceso de necrosis que produjo un glaucoma melanocitomalítico. La extirpación quirúrgica del tumor en estos casos, permite la conservación del globo ocular, visión útil y la confirmación del diagnóstico, evitando cirugías más radicales como la enucleación.
BIBLIOGRAFÍA
1. Howard GM, Forrest AW. Incidence and location of melanocytomas. Arch Ophthalmol 1967; 77: 61-66. [ Links ]
2. Fineman MS, Eagle RC, Shields JA, Shields CL, De Potter P. Melanocytomalityc glaucoma in eyes with necrotic iris melanocytoma. Ophthalmology 1998; 105: 492-496. [ Links ]
3. Shields JA, Eagle RC Jr, Shields CL, Nelson LB. Progressive growth of an iris melanocytoma in a child. Am J Ophtalmol 2002; 133: 287-289. [ Links ]
4. Biswas J, DSouza C, Shanmugam MP. 7 diffuse melanotic lesion of the iris as a presenting feature of ciliary body melanocytoma: report of a case and review of the literature. Surv Ophthalmol 1998; 42: 378-382. [ Links ]
5. LoRusso FJ, Boniuk M, Font RL. Melanocytoma (magnocellular nevus) of the ciliary body: report of a 10 cases and review of the literature. Ophthalmology 2000; 107: 795-800. [ Links ]














