Introducción
El trauma facial representa una de las patologías más frecuentes en nuestro medio. En las salas de emergencia de nuestros hospitales se puede observar una creciente afectación de adultos y adolescentes que sufren accidentes en motocicletas y automovilísticos en general, o son víctimas de agresiones físicas, presentando heridas faciales que van desde las simples hasta heridas graves, anfractuosas y avulsivas. Estas lesiones representan un desafío para el cirujano plástico ya que la gran contusión produce desvitalización de áreas de la piel afectada y en ocasiones pérdidas parciales de piel que deben cicatrizar por segunda intención, resultando una cicatriz inestética o patológica evidente que trae como consecuencia graves secuelas que con seguridad afectan no solo a la imagen del paciente que las sufre, sino también a su desa-rrollo psico-emocional y a su desenvolvimiento social(1). En la región facial el objetivo estético de su tratamiento es primordial, por lo que debe priorizarse el cierre primario adecuado de las mismas, y el inicio temprano del uso de terapias complementarias que busquen mejorar el aspecto de la cicatriz resultante.(2)
Un objetivo importante en el cierre de heridas es minimizar las cicatrices. Las heridas faciales, cortantes y anfractuosas, especialmente las perpendiculares a las líneas de Langer o líneas de tensión de la piel relajada (RSTL), son conocidas por ser visibles y por su mala cicatrización.
La reparación de las heridas debe ser hecha de forma paralela a las RSTL cuando esto es posible; de lo contrario, los resultados estéticos serán desfavorables. Diferentes métodos han tratado de abordar este problema, incluyendo las inyecciones de corticoesteroides, la irradiación, el uso de ultrasonido, las aplicaciones de silicona, y muchos otros. Sin embargo, sus efectos han sido poco satisfactorios porque es poco lo que hacen para aliviar el proceso patológico subyacente, que es la distracción en el efecto de la tracción muscular sobre el colágeno inmaduro.(3)
Un factor relevante que determina la apariencia estética final de las cicatrices cutáneas es la dirección de los vectores de tracción de la piel cicatricial, por lo que actuando sobre la tensión de los bordes de la herida durante su cicatrización podemos favorecer el aspecto final de la cicatriz resultante. La inyección de toxina botulínica en el área muscular adyacente a las heridas provoca la inmovilización de la herida y, con ello, una significativa mejoría en apariencia de la cicatriz final.(4)
La idea de utilizar la toxina botulínica en forma terapéutica fue desarrollada por el médico y poeta alemán Justinus Kerner (1786-1862), quien describió en diferentes artículos las manifestaciones clínicas observadas en grupos de pacientes envenenados con la toxina transmitida en algunos alimentos. Adjudica a esta sustancia tóxica que denominó "ácidos grasos" o "veneno de las salchichas", la responsabilidad de la parálisis neuromuscular.(5)
En 1895, en una villa llamada Ellezelles, en Bélgica, un grupo de músicos, después de tocar en un funeral, decidieron compartir cena. Algunos murieron, otros enfermaron gravemente. Fue así como el profesor micro-biólogo Emile Pierre Marie Van Ermengem (1851-1932) fue llamado para investigar el caso y estudió en su laboratorio tanto los jamones consumidos como algunos de los órganos de las víctimas. Finalmente pudo aislar un bacilo anaeróbico al que denominó Bacillus botulinus, del latín botulus que significa salchicha, pues los síntomas eran similares a los descritos con anterioridad en Alemania tras consumir este tipo de alimentos.(6)
En la década de los 70, en Europa y Norteamérica, nació la idea de tratar a pacientes con estrabismo usando la toxina producida por este bacilo. El primero en realizar estos tratamientos fue Alan B. Scott en 1981, sugiriendo además la posibilidad de tratar de la misma manera otras enfermedades, como el blefaroespasmo y otras formas de distonía.(6) En 1983, en Canadá, la toxina comienza a ser utilizada en pacientes con distonía cervical, lo que dio lugar a la primera publicación sobre esta indicación en el año 1985.(7) Gracias a los trabajos de la Dra. Jean Carruthers, quien trataba a una paciente con espasmo en los párpados con toxina botulínica tipo A comprobando que además de solucionar la contracción del párpado, las arrugas del entrecejo y las patas de gallo desaparecían,(6-7) pudimos conocer también las aplicaciones cosméticas de esta toxina, que fue aprobada por la American Food and Drug Administration (FDA) en 1989 para su uso en el tratamiento del estrabismo, del blefaroespasmo y del espasmo hemifacial, creándose primero, en 1990, las primeras guías de indicación y aplicación de la toxina botulínica en el National Health Institutes de Bethesda (EE.UU) y aprobándose para uso cosmético por la FDA en 2002.(6,7)
De acuerdo con las estadísticas de la American Society of Plastic Surgeons (ASPS), 1.123.510 personas han sido tratadas mediante toxina botulínica en el año 2012, convirtiéndose en el procedimiento no quirúrgico número 1 realizado por especialistas en Cirugía Plástica a nivel mundial.(7)
La utilización de la toxina botulínica se va ampliando cada vez más, tanto en volumen como en número de aplicaciones. Se le han encontrado también aplicaciones útiles en el tratamiento de determinadas situaciones médicas, como son distonías, espasmos musculares faciales o generales, incontinencia urinaria, enfermedades de la motilidad autónoma, cefaleas migrañosas, espasmos y dolores mandibulares, hiperhidrosis y trastornos motores involuntarios.(7)
Sabemos que un factor importante que determina una cicatriz cutánea estéticamente aceptable es mantener la menor tensión en el borde de la herida durante la fase de curación. Desde Theodor Kocher, pionero en la alineación de las incisiones en la piel con las líneas de Langer en 1892, las técnicas quirúrgicas existentes que disminuyen la tensión en la herida se han convertido en estándar. Sin embargo, ningún tratamiento ha estado disponible para minimizar subyacentes contracciones musculares, que son la principal causa de esta tensión.(8)
La toxina botulínica tipo A es un potente fármaco que produce parálisis muscular temporal de cicatrices faciales en primates, tal y como demostraron los estudios de Gassner y col. en el año 2000.(8) Durante 2002 y 2004, en la Universidad de Buffalo, EE.UU., David Sherris realiza estudios sobre 31 pacientes que sufrieron heridas o se sometieron a cirugía para extirpar cánceres de la piel en la frente, una zona particularmente susceptible a las cicatrices. Los pacientes recibieron una inyección de toxina botulínica o solución salina dentro de las 24 horas siguientes al cierre de la herida, obteniendo resultados estéticos más satisfactorios en los pacientes en los que se llevó a cabo la administración de dicha toxina.(9) También en el Cairo (Egipto), Abel M Wilson realiza un estudio sobre 40 pacientes con cicatrices faciales denominado "Use of botulinum toxin type A to prevent widening of facial scars" en 2006, en el que demuestra la eficacia del uso de toxina botulínica en la cicatrización de heridas faciales.(3)
Nuestro trabajo pretende comprobar los efectos de la toxina botulínica tipo A con el fin de disminuir o eliminar la tensión en los bordes de la herida y así establecer su efecto en el proceso de cicatrización de la heridas faciales provocadas por traumatismos y relacionar este efecto con diferentes variables, como el fototipo de piel, la profundidad de la herida, su extensión, su relación con las RSTL y con el tipo de unidades estéticas afectadas, aspectos que, hasta donde podemos conocer, no han sido estudiados en trabajos anteriores.
Nos proponemos por tanto como objetivos: clasificar una muestra de estudio según edad y sexo; determinar los resultados estéticos de la cicatriz resultante tras la aplicación de toxina botulínica tipo A; relacionar esos resultados estéticos según el fototipo de piel; asociarlos con las diferentes unidades estéticas faciales; relacionarlos según la extensión y profundidad de la herida; y asociar esos resultados estéticos según las RSTL.
Material y método
Llevamos a cabo un estudio de tipo prospectivo, descriptivo y de campo, de corte transversal, no experimental. La población estuvo conformada por los pacientes que acudieron a la emergencia del Hospital Dr. Domingo Luciani de Caracas, Venezuela, en el período comprendido entre enero - febrero de 2015. Del universo de pacientes, 40 individuos formaron parte de la muestra, firmando un consentimiento informado.
Como criterios de inclusión seleccionamos: pacientes mayores de 18 y menores de 60 años de edad, con diagnóstico clínico de trauma facial complicado con heridas faciales cortantes y anfractuosas, que ameritaron cierre primario con sutura y que aceptaron participar en el estudio.
Los criterios de exclusion fueron: pacientes con fractura facial, alteraciones del sensorio secundarias al traumatismo, o con patologías asociadas (diabetes mellitus, coagulopatías y colagenopatías).
Dividimos el grupo de 40 pacientes incluidos en el estudio en 2 grupos, A y B, de 20 pacientes cada uno. En ambos grupos aplicamos test para determinar el fototipo cutáneo. Al grupo A le aplicamos toxina botulínica tipo A. La dosis aplicada dependió de la unidad estética afectada (Tabla I), y se practicó dentro de las primeras 24 horas posteriores al cierre primario de las heridas con sutura. Aplicamos la toxina botulínica tipo A de forma perilesional por unidad, a 1 cm de radio de los bordes de la herida y la dilución del vial de toxina botulínica de 100 U la hicimos con 1 ml de solución fisiológica, quedando la relación de esta dilución a 1 U por cada 0.01 ml. Al grupo B le aplicamos de 3 a 5 cc de solución fisiológica en la herida facial postraumática ya suturada.
Tabla I. Dosis de toxina botulínica tipo A según unidades estéticas afectadas
| Unidad Estética | Dosis (Unidades) |
|---|---|
| Frente | 15 |
| Periorbitaria | 4 |
| Mejilla | 10 |
| Sien | 10 |
| Nasal | 10 |
| Mentón | 15 |
| Peribucal | 15 |
| Mandíbular | 10 |
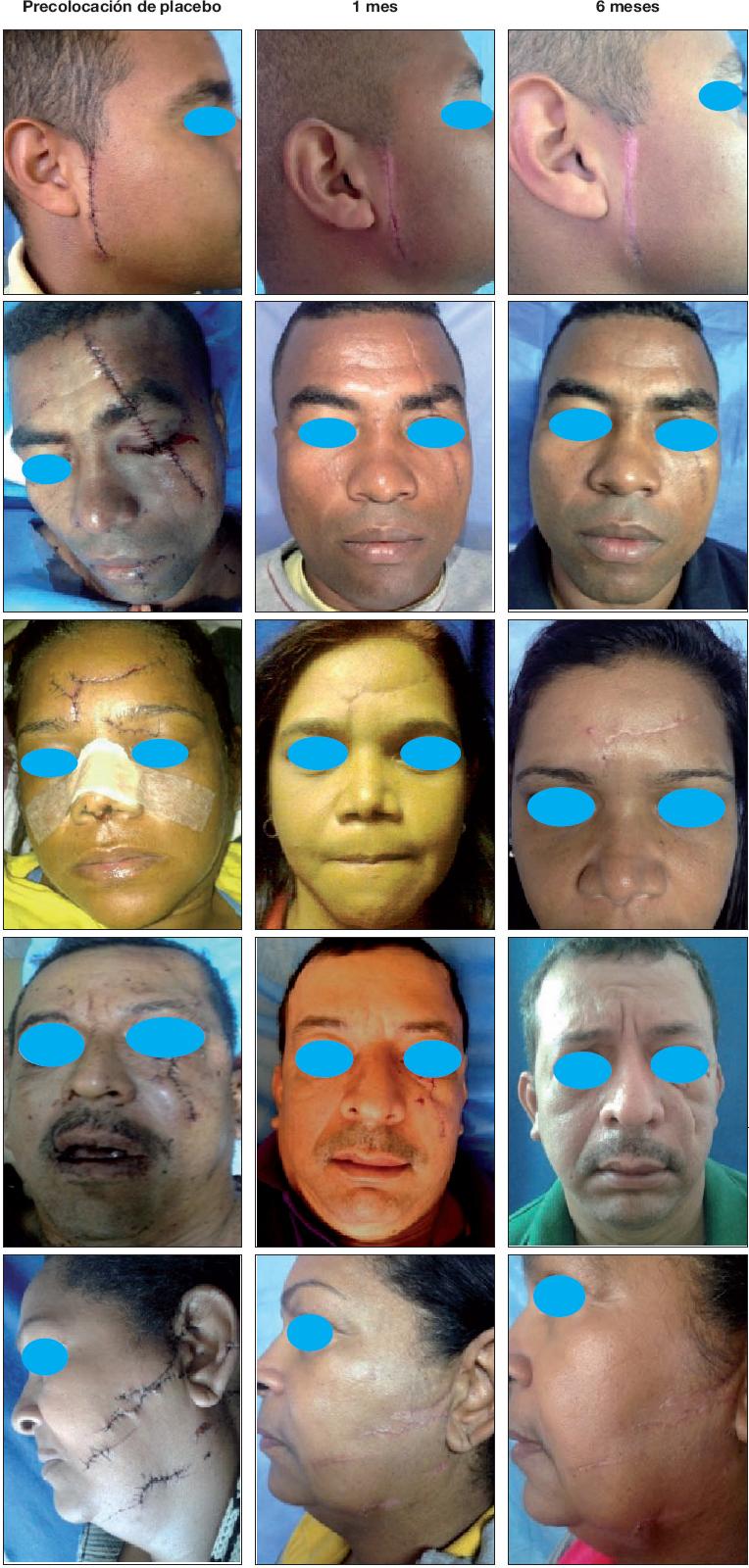
Para registrar la información recopilada diseñamos un instrumento de recolección de datos tipo ficha de registro que denominamos Plan de inyección, donde incluimos nombre, sexo, edad, fototipo de piel, unidades estéticas comprometidas, extensión de la herida (medida en cm de longitud), profundidad de la herida (valorada según planos de tejido comprometidos: piel, tejido celular subcutáneo, músculo y/o hueso), la relación de la herida con las líneas de tensión de la piel relajada y notas de evaluaciones (Figura 1), así como registro fotográfico de los casos. Desde el momento de ingreso de los pacientes tomamos fotografías de la herida antes y después del cierre primario, inmediatamente después de la aplicación de la toxina botulínica tipo A, a los 5, 15 y 30 días, y a los 2, 4 y 6 meses de evolución (Fig. 2 y 3).
La evaluación del aspecto de la cicatriz de cada una de las heridas fue realizada por el cuerpo de adjuntos al Servicio de Cirugía Plástica y Reconstructiva del Hospital Dr. Domingo Luciani, sin tener conocimiento del grupo al que pertenecía cada paciente. Evaluaron el aspecto de la cicatriz a través de una escala de valores análogos del 0 al 10, donde 0 representa el peor aspecto de la cicatriz y 10 el aspecto óptimo de la cicatriz desde el punto de vista estético.
Procesamos los datos obtenidos para la presente investigación y los analizamos por medio del paquete estadístico SPSS versión 19.0. Mostramos la información demográfica de los pacientes con frecuencias y porcentajes que denotan la representación de las mismos en relación a su edad, sexo y por tratamiento con toxina botulínica tipo A (Grupo A) y placebo (Grupo B), así como los valores medios y de desviación estándar y su correspondiente significación estadística. Para el análisis de significación estadística utilizamos diferencias de medias de grupos independientes, test exacto de Fisher (extensión de Freeman - Halton) y correlación de Pearson. Todos los resultados con respecto a la significación estadística de los test usados son en base a un error de azar de menos del 5% (p < 0.05). Mostramos los resultados de los análisis estadísticos en tablas de frecuencias y de contingencias o asociación.
El gasto generado por la realización de este estudio fue aportado en conjunto por el Hospital Dr. Domingo Luciani y por los autores de la investigación.
RESULTADOS
En la tabla II presentamos la distribución de la muestra según características demográficas y características de las heridas faciales estudiadas, En la tabla III mostramos la distribución de la muestra según edad y sexo. La media de edad para el grupo A fue de 29.3 años con una desviación estándar de 10.7 años; mientras que para el grupo B la media en edad fue de 36.1 años con una desviación estándar de 11.6 años; resultando no significativa (p > 0.06) la diferencia de 6.8 años entre los dos promedios. Con respecto a los valores mínimo y máximo de la edad de los pacientes, en el grupo A fueron respectivamente 18 y 54 años, mientras que en el grupo B fueron 19 y 58 años.
Tabla II. Características demográficas y de las heridas faciales postraumáticas de nuestra muestra de estudio
| Características | Grupo A | Grupo B |
|---|---|---|
| SEXO | ||
| Femenino | 11 (55%) | 10 (50%) |
| Masculino | 9 (45%) | 10 (50%) |
| Promedio de edad | 29.3 años | 36.1 años |
| Fototipo de piel | ||
| Tipo II | 1 (5%) | --- |
| Tipo III | 6 (30%) | 5 (25%) |
| Tipo IV | 12 (60%) | 10 (50%) |
| Tipo V | 1 (5%) | 5 (25%) |
| Unidades estéticas afectadas | ||
| Frontal | 8 (40%) | 5 (25%) |
| Mejilla | 9 (45%) | 8 (40%) |
| Mentón | 1 (5%) | 5 (25%) |
| Mandíbular | 2 (10%) | 1 (5%) |
| Nasal | --- | 1 (5%) |
| Relación con las RSTL | ||
| A favor | 4 (20%) | 2 (10%) |
| En contra | 16 (80%) | 18 (95%) |
| Profundidad de la herida | ||
| Dermis | 2 (10%) | 1 (5%) |
| Subdermis | 6 (30%) | 8 (40%) |
| Muscular | 12 (60%) | 11 (55%) |
| Extensión de la herida | ||
| Promedio | 6.25 cm | 4.5 cm |
| Valor mínimo | 2 cm | 2cm |
| Valor máximo | 13 cm | 7 cm |
*Valores expresados en números absolutos y frecuencia (porcentajes). Edad de los pacientes y extensión de la herida expresados como medias.
Fuente: ficha de recolección de datos, historia clínica, Hospital Dr. Domingo Luciani, 2015.
Tabla III. Distribución de la muestra por grupo según edad y sexo
| EDAD (AÑOS) | GRUPO A F (%)* | GRUPO B F (%)* | SIGNIFICACIÓN ESTADÍSTICA |
|---|---|---|---|
| SEXO FEMENINO | EF = 0.288; p < 0.30 | ||
| 18 – 24 | 3 (15) | 4 (20) | |
| 25 – 29 | 3 (15) | 0 (0) | |
| 30 ó MÁS | 5 (25) | 6 (30) | |
| SUBTOTAL | 11 (55) | 10 (50) | – |
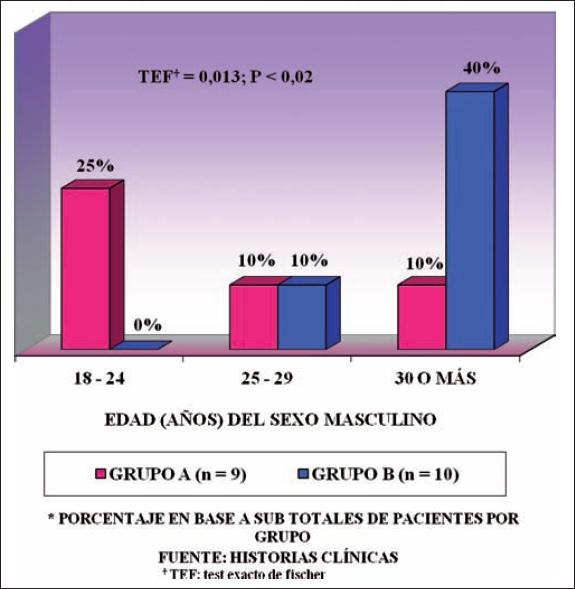
| SEXO MASCULINO | EF = 0.013; p < 0.02 | ||
| 18 – 24 | 5 (25) | 0 (0) | |
| 25 – 29 | 2 (10) | 2 (10) | |
| 30 ó MÁS | 2 (10) | 8 (40) | |
| SUBTOTAL | 9 (45) | 10 (50) | – |
| MÍNIMA | 18 | 19 | t = ± 1.918; G.L. = 38; p < 0.06 |
| MÁXIMA | 54 | 58 | |
| X ± S (EDAD) | 29.3 ± 10.7 | 36.1 ± 11.6 | |
| TOTAL | 20 (100) | 20 (100) | – |
* Porcentaje en base a subtotales de pacientes por grupo.
Fuente: Historias Clínicas.
En cuanto a la distribución por sexo, el grupo A estuvo conformado por 11 pacientes de sexo femenino y 9 pacientes del sexo masculino, mientras que el grupo B estuvo conformado por 10 pacientes del sexo femenino y 10 pacientes del sexo masculino.
Al relacionar las categorías de edad con el sexo, encontramos que en el sexo femenino los grupos etarios en ambos grupos (A y B) fueron similares, resultando que no hallamos asociación significativa (p<0.30) entre la clasificación de las edades y los grupos correspondientes. Sin embargo, en el sexo masculino, pudimos observar que la mayoría de los pacientes en el grupo A estaban entre los 18 a 24 años, pero en el grupo B la mayoría de los pacientes se encontraban en el grupo etario de 30 años o más, lo cual muestra una diferencia estadísticamente significativa (p< 0.02) según el tipo de tratamiento recibido en el sexo masculino.
En las tablas IV y V se evidencia la relación de los resultados estéticos obtenidos por grupo (A o B) con las diferentes variables. En la tabla IV mos-tramos la relación de cada grupo con el sexo, fototipo de piel y las unidades estéticas afectadas; mientras que en la tabla V mostramos la relación con las variables de profundidad y las RSTL
Tabla IV. Promedios (X) y Desviación Estándar (S) de la puntuación del resultado estético según sexo, fototipo de piel y unidades estéticas
| VARIABLES EN ESTUDIO | PUNTUACIÓN DEL RESULTADO ESTÉTICO | SIGNIFICACIÓN ESTADÍSTICA | |
|---|---|---|---|
| GRUPO A X ± S (F;%)* |
GRUPO B X ± S (F; %)* |
||
| SEXO | |||
| FEMENINO | 8.5 ± 0.5 (11;55) | 5.2 ± 1.7 (10;50) | t = ± 5.911; G.L. = 19; p <0.0002 |
| MASCULINO | 7.3 ± 1.1 (9;45) | 5.4 ± 1.3 (10;50) | t = ± 3.499; G.L. = 17; p < 0.003 |
| FOTOTIPO DE PIEL | |||
| TIPO II | 9.0 (1;5) | – | – |
| TIPO III | 8.3 ± 1.2 (6;30) | 5.2 ± 2.2 (5;25) | t = ± 2.821; G.L. = 9; p < 0.03 |
| TIPO IV | 7.7 ± 0.8 (12;60) | 5.8 ± 1.0 (10;50) | t = ± 4.852; G.L. = 20; p < 0.0002 |
| TIPO V | 9.0 (1;5) | 4.4 ± 1.3 (5;25) | – |
| UNIDADES ESTÉTICAS | |||
| FRONTAL | 8.4 ± 1.0 (8;40) | 5.0 ± 1.4 (5;25) | t = ± 4.729; G.L. = 11 p < 0.004 |
| MEJILLA | 7.7 ± 1.0 (9;45) | 4.9 ± 1.6 (8;40) | t = ± 4.264; G.L. = 15; p < 0.001 |
| MENTÓN | 7.0 (1;5) | 6.0 ± 1.7 (5;25) | – |
| MANDÍBULA | 8.5 ± 0.7 (2;10) | 6.0 (1;5) | – |
| NASAL | – | 6.0 (1;5) | – |
| TOTAL | 8.0 ± 1.0 (20;100) | 5.3 ± 1.5 (20;100) | t = ± 6.698; G.L. = 38; p < 0.00001 |
Fuente: Historias Clínicas.
Tabla V. Promedios (X) y desviación estándar (S) de la puntuación del resultado estético según la profundidad y líneas de tensión de la piel relajada ente: Historias Clínicas
| VARIABLES EN ESTUDIO | PUNTUACIÓN DEL RESULTADO ESTÉTICO | SIGNIFICACIÓN ESTADÍSTICA | |
|---|---|---|---|
| GRUPO A X ± S (F;%)* |
GRUPO B X ± S (F; %)* |
||
| PROFUNDIDAD | |||
| DERMIS | 9.0 ± 0.0 (2;10) | 9.0 (1;5) | – |
| SUBDERMIS | 8.3 ± 0.8 (6;30) | 5.8 ± 1.3 (8;40) | t = ± 4.434; G.L. = 12; p< 0.0008 |
| MUSCULAR | 7.7 ± 1.1 (12;60) | 4.6 ± 1.1 (11;55) | t t = ± 6.751; G.L. = 15; p < 0.00001 |
| RSTL | |||
| A FAVOR | 8.0 ± 1.4 (4;20) | 8.0 ± 1.4 (2;10) | – |
| EN CONTRA | 8.0 ± 0.9 (16;80) | 5.0 ± 1.2 (18;95) | t t = ± 8.301; G.L. = 32; p < 0.00001 |
| TOTAL | 8.0 ± 1.0 (20;100) | 5.3 ± 1.5 (20;100) | t = ± 6.698; G.L. = 38; p < 0.00001 |
Fuente: Historias Clínicas.
En el grupo A todos los valores promedios de la puntuación del resultado estético fueron superiores significati-vamente (p < 0.05) con respecto a los valores de la misma índole del grupo B en todas las variables en estudio a excepción de la variable dermis, en cuanto a la profundidad de la herida, pues en ambos grupos fue igual a 9 puntos, por lo que no evidenciamos una diferencia estadísticamente significativa. Igualmente, en la variable a favor de las RSTL tampoco obtuvimos una significancia estadística, pues el puntaje fue de 8 en ambos grupos. No obstante ocurrió que en algunas variables, como mentón y mandíbula como unidades estéticas afectadas, no obtuvimos significancia estadística; sin embargo, la puntuación de estas variables con respecto al resultado estético fue superior en el grupo A.
Al establecer la comparación de los promedios globales por grupo, determinamos una diferencia muy significativa (p < 0.00001) dado que la puntuación media fue superior en el grupo A, pues el valor medio fue de 8 y en el grupo B de 5.3. Si evaluamos la distribución estándar, en el grupo A los valores de cada paciente estuvieron más próximos al promedio ya que fue de 1 punto, es decir menor dispersión, que en el grupo B que dio un valor de 1.5 puntos de desviación estándar (Gráficos 1 -9).
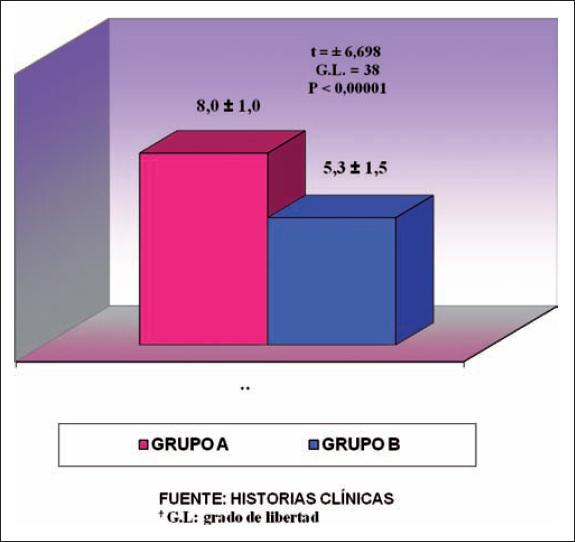
Gráfico 3. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético
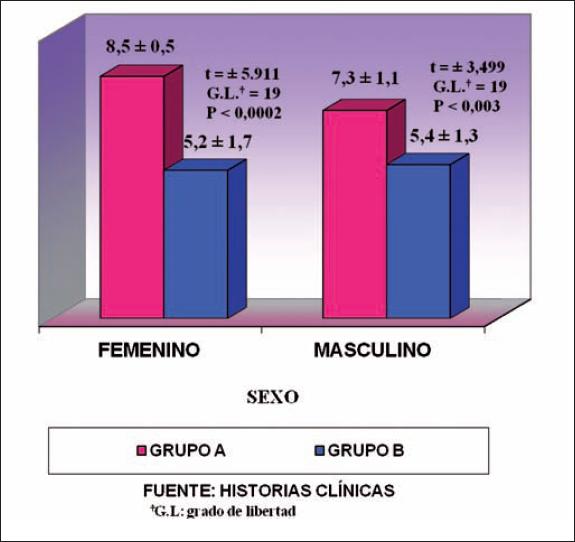
Gráfico 4. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético según sexo
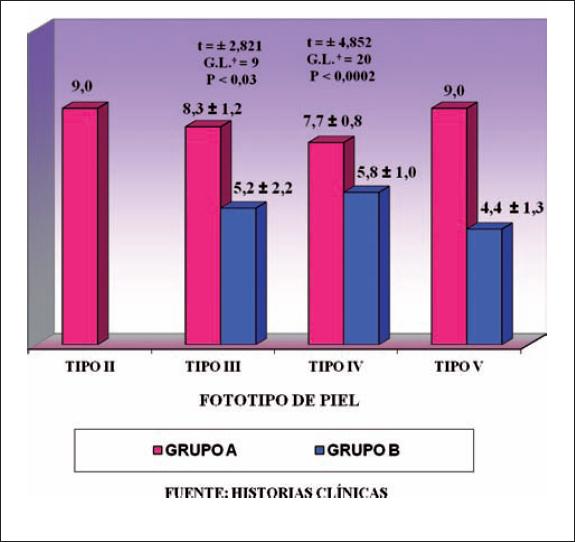
Gráfico 5. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético según fototipo de piel

Gráfico 6. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético según unidades estéticas facials

Gráfico 7. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético según profundidad

Gráfico 8. Promedios (x) y desviación estándar (s) por grupo de la puntuación del resultado estético según líneas de tensión de la piel relajada

Gráfico 9. Coeficientes de correlación (r) por grupo de la puntuación del resultado estético y la edad
En la tabla VI mostramos los coeficientes de correlación (r) de la puntuación del resultado estético según edad y extensión de la herida, en donde ni en el grupo A ni en el B hubo correlación significativa (p > 0.05) entre la edad de los pacientes y la puntuación estética. Sin embargo, el signo del coeficiente fue positivo en el grupo A, indicando que a mayor edad hubo una mayor puntuación estética, mientras que en el grupo B a mayor edad hubo una menor puntuación estética.
Tabla VI. Coeficientes de correlación (r) de la puntación del resultado estético según edad y extensión de la herida ente: Historias Clínicas
| VARIABLES EN ESTUDIO | PUNTUACIÓN DEL RESULTADO ESTÉTICO POR GRUPO | |
|---|---|---|
| A (n = 20) | B (n = 20) | |
| COEFICIENTE (r) SIGNIFICACIÓN ESTADÍSTICA | ||
| EDAD (AÑOS) | 0.233 p < 0.32 | - 0.207 p < 0.38 |
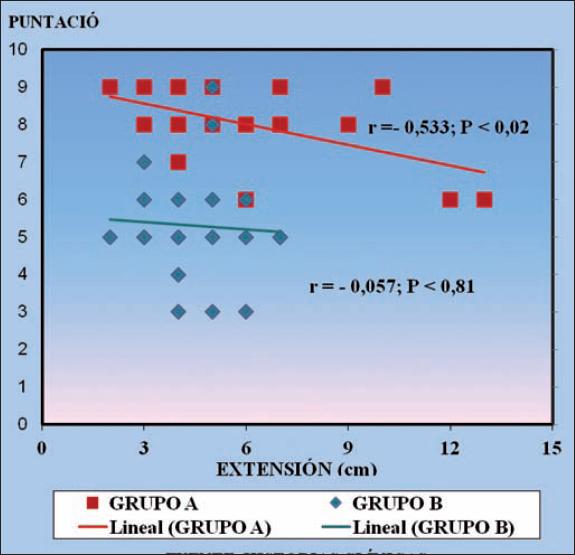
| EXTENSIÓN DE LA HERIDA | - 0.533 p < 0.02 | - 0.057 p < 0.81 |
Fuente: Historias Clínicas.
Con respecto a la extensión de la herida y el resultado estético, observamos que en el grupo A obtuvimos un coeficiente negativo (-0.533), con una significancia estadística (p <0.02); mientras que en el grupo B, aunque también observamos un coeficiente negative (-0.057), no se presentó significancia estadística (p > 0.05). En ambos grupos esto expresa que ante una mayor extensión de la herida, la puntuación del resultado estético a obtener será menor, y que más determinante será esta situación para los pacientes del grupo A, ya que hay una relación significativa entre ambas variables. (Gráfico 10).
Discusión
Los músculos pueden distorsionar repetidamente las heridas en la fase de cicatrización. El uso de toxina botulínica tipo A como técnica de reducción de la cicatriz resulta muy eficaz al reducir los efectos de la tensión muscular sobre la herida mejorando el aspecto final de la cicatriz, tal como demostramos en el presente estudio. Sin embargo, el proceso de cicatrización de una herida se ve influenciado por otros factores diferentes a la tracción muscular, como lo son el fototipo de piel, la extensión y profundidad de la herida, su localización y la dirección de la herida con respecto a las RSTL. Estos aspectos han sido tomados en cuenta y reportados por primera vez, hasta donde hemos podido comprobar, en nuestro estudio, relacionándolos con la aplicación de la toxina botulínica tipo A en heridas faciales postraumáticas.
La totalidad de los pacientes de nuestro grupo de estudio completaron el protocolo de tratamiento. De los 40 casos, 21 (52.5%) fueron de sexo femenino y 19 (47.5%) de sexo masculino; resultados semejantes fueron obtenidos por Wilson en el estudio realizado en El Cairo, donde el sexo femenino también prevaleció en un 57.5%.(3) Mientras que en cuanto a la edad, nuestro estudio incluyó pacientes mayores de 18 años y menores de 60 años a diferencia del estudio de Wilson, que incluyó pacientes a partir de los 11 años y hasta los 74 años. No obstante, la edad fue una variable estadísticamente no significativa en ambos estudios.(3)
Tres fueron las unidades estéticas más afectadas en nuestro estudio. La mejilla ocupó el primer lugar, seguida de la región frontal y el mentón. En el estudio de Wilson la región frontal y la mejilla también ocuparon los primeros lugares, con una frecuencia idéntica (15 pacientes). Sin embargo estos autores no establecieron diferencias en el efecto de la toxina botulínica y las unidades estéticas donde fue utilizada. En nuestro estudio obtuvimos una diferencia estadísticamente significativa entre el grupo A y el grupo B cuando aplicamos la toxina botulínica tipo A en la región frontal y en las mejillas. Con respecto a la aplicación en mejillas observamos asimetría de la sonrisa como efecto esperado de la aplicación, pero se había previsto y explicado a los pacientes por lo que no fue causa de queja, siendo completamente reversible entre los 4 y 6 meses postaplicación.
Todas las heridas, a excepción de 1 caso en cada grupo de estudio, se presentaron en contra de las líneas de tensión de la piel relajada. Tal como refieren Sherris y Wilson,(4) las heridas traumáticas están a menudo desfavorablemente alineadas con respecto a las líneas de tensión de la piel relajada, lo cual conduce a una tracción muscular adicional. No obstante, estos autores no estudiaron esta variable como factor asociado al uso de toxina botulínica en la cicatrización de las heridas, mientras que en nuestro estudio demostramos que existe una diferencia estadísticamente significativa entre el resultado estético de las heridas que tienen una dirección en contra de las RSTL del grupo A frente al grupo B.
Gassner y col., en su estudio con primates, mostraron que las heridas que habían sido inmovilizadas con toxina botulínica tenían una mejor apariencia que las heridas del grupo control (p< 0.01).(8) Pudimos obtener resultados similares en nuestro estudio realizado en humanos. Así mismo, Wilson, en su estudio, incluyó pacientes con cicatrices faciales que fueron a revisión por presentar cicatrización patológica, mientras que Sherris incluyó pacientes con heridas secundarias a resección de cáncer de piel. Es decir, ambos autores estudian el efecto de la toxina botulínica sobre heridas faciales quirúrgicas, a diferencia de nuestro estudio donde demostramos el efecto de la toxina botulínica sobre heridas faciales postraumáticas primarias.
Las dosis utilizadas en nuestro estudio fueron dependientes de la unidad estética afectada y variaron entre 10 y 15 unidades. En ninguno de los casos se presentó la necesidad de repetir la dosis de aplicación de toxina botulínica tipo A para lograr el efecto de parálisis, a diferencia del trabajo realizado por Wilson, donde se presentaron 8 casos en los que se necesitaron dosis adicionales de toxina botulínica por presentar contracción residual alrededor de la herida.(3)
En nuestro estudio, promediamos la puntuación que se estableció para definir el resultado estético de cada una de las cicatrices entre los puntajes otorgados por 5 cirujanos plásticos especialistas con la intención de disminuir el sesgo observacional, a diferencia del estudio realizado por Sherris en el que la puntuación de los resultados estuvo a cargo de solo 2 especialistas. Por otro lado, Sherris y Wilson utilizaron, al igual que en nuestro estudio, la escala de valor análogo para la evaluación de los resultados estéticos y adicionalmente Wilson utilizó escalas objetivas de evaluación, pero no observó diferencias significativas en los resultados de las escalas objetivas y subjetivas en su estudio. Así mismo, en nuestro estudio, obtuvimos un puntaje promedio para el grupo A de 8 y de 5.3 puntos para el grupo B, mientras que la puntuación promedio obtenida por Sherris fue de 8.9 para el grupo de heridas inyectadas con toxina botulínica, en comparación con 7.1 para aquellas en las que inyectó solución salina.(8)
En cuanto a las variables de fototipo de piel y profundidad de la herida, en nuestro estudio evidenciamos una relación inversamente proporcional con respecto al resultado estético de la cicatriz para ambos grupos, resaltando que en el grupo A obtuvimos mayores puntajes que en el grupo B en el resultado estético para el mismo fototipo de piel y profundidad de la herida, es decir, que a menor fototipo de piel mejor resultado estético, y a menor profundidad de la herida mejor resultado estético para ambos grupos, pero con mayor puntuación en el grupo A. Esto afianza el hecho de que la toxina botulínica tipo A favorece la apariencia de la cicatrización de las heridas.
Adicionalmente encontramos diferencias estadísticamente significativas entre el grupo A y el grupo B en cuanto a los resultados estéticos de los fototipos de piel III y IV y en cuanto a los resultados estéticos de la profundidad de la herida a nivel del plano subdérmico y muscular. En la categoría de fototipo de piel tipo V, sin ser estadísticamente significativa, la puntuación obtenida en el grupo A fue mucho mayor que la obtenida en el grupo B. Cabe destacar que en ninguno de los estudios recogidos en la literatura se han incluido estas dos variables.
Por otro lado, la longitud de las heridas presentó un comportamiento curioso en nuestro estudio con respecto a lo obtenido en el estudio de Wilson, quien no encontró significancia estadística con respecto al resultado estético de la cicatriz.(3) Nosotros encontramos que a mayor extensión de la herida, habrá un menor resultado estético independientemente del grupo en estudio; sin embargo, está relación fue estadísticamente significativa en el grupo A, lo cual nos lleva a analizar las posibles causas de este comportamiento y podríamos relacionar aspectos como dosis insuficiente de toxina botulínica en heridas más extensas, distribución diferente del patrón de inyección de la toxina botulínica en heridas más extensas que comprometen más de una unidad estética, o también la imposibilidad de aplicar la toxina botulínica en ciertas zonas faciales por su posible riesgo en la funcionalidad de la zona.
El presente estudio también difiere de los trabajos de Sherris y Wilson en que tuvo un mayor número de pacientes y una técnica de inyección especificada. Establecimos claramente las dosis de toxina botulínica tipo A aplicadas por unidad estética y la dilución empleada de dichas dosis, datos que no fueron establecidos ni estandarizados en estudios anteriores, además de que incluimos también los diferentes aspectos relacionados con la cicatrización de las heridas, dando resultados muy útiles que nos permitirán individualizar cada caso dependiendo de sus características y establecer algoritmos terapéuticos más efectivos en el tratamiento de las heridas faciales postraumáticas.
Conclusiones
Aunque el beneficio de la aplicación de toxina botulínica tipo A en la cicatrización de heridas y en su aspecto final ha sido demostrado por otros autores, partiendo de la premisa de que el proceso de cicatrización de una herida se ve influenciado por la distracción de la tracción muscular sobre el colágeno inmaduro, en nuestra investigación incluimos aspectos demográficos de cada paciente y características individuales de cada herida que nos permitieron establecer ciertas diferencias en los resultados.
En primer lugar, nuestros resultados parten de la aplicación de toxina botulínica tipo A en heridas faciales postraumáticas atendidas en la sala de emergencia, y no en heridas quirúrgicas planificadas ni en cicatrices preexistentes, sobre las cuales ya existen estudios previos, lo cual confiere a nuestro trabajo un valor agregado eliminando el posible sesgo operador dependiente que sobre una herida quirúrgica planificada pudiese existir.
En segundo lugar, la aplicación de toxina botulínica tipo A favorece la cicatrización y un resultado más estético de la cicatriz final independientemente de variables como sexo y edad; esto la convierte en una buena opción terapéutica universal.
No obstante, si encontramos diferencias significativas en los fototipos de piel III, IV y V, siendo estos los más frecuentes en nuestra población y los que constitucional y genéticamente suelen presentar cicatrices patológicas como cicatrices hipertróficas o queloides. Asimismo, encontramos diferencias estadísticamente significativas cuando el plano de profundidad de la herida compromete el subdérmico y el músculo, por lo que en estos casos será recomendable el uso de esta terapia desde el inicio (desde el cierre de la herida). Lo mismo, se recomienda para aquellas heridas con dirección desfavorable a las RSTL y aquellas localizadas en la región frontal y centrofacial específicamente.
Ahora bien, el efecto de la toxina botulínica tipo A relacionado con la extensión de la herida, exige la apertura de nuevas líneas de investigación que busquen explicar las posibles causas del comportamiento observado en este estudio.
Reconocemos que hay otras causas de pobre cicatrización de las heridas además de la tensión o contractura muscular. No obstante, creemos que la contracción muscular es un factor importante que contribuye a la tensión de la herida. Aunque la administración concomitante de la toxina botulínica tipo A no elimina las cicatrices por completo, sí beneficia significativamente su aspecto final, tal como demostramos en nuestro estudio en el que a los pacientes a quienes se les aplicó toxina botulínica tipo A obtuvieron un promedio global de resultados estéticos muy superior al del grupo control.
En vista de la obtención en nuestro estudio de resultados estadísticamente significativos, recomendamos utilizar toxina botulínica tipo A como tratamiento coad-
yuvante en heridas faciales postraumáticas, sobre todo en aquellos pacientes con características específicas en cuanto a fototipo de piel por encima de III, heridas profundas, heridas con dirección en contra de las RSTL y heridas frontales o centrofaciales.