Introducción
En la actualidad, la enfermedad desarrollada por la infiltración de sustancias alógenas se ha convertido en un problema de frecuente presentación en la que sus manifestaciones clínicas son tan variadas e inespecíficas que es necesario identificar el estadio de la enfermedad para poder llevar a cabo un diagnóstico preciso en cada paciente y deducir su pronóstico a largo plazo.
El uso y abuso de falsos biopolímeros y sus peligrosas consecuencias en la salud, se ha extendido por Latinoamérica en la última década. Los pacientes se someten a procedimientos médicos sin conocer que la sustancia que les será aplicada no está sanitariamente regulada y no es apta además su aplicación por empíricos y personal no médico que no está al tanto de los riesgos y consecuencias.(1-3)
La definición propuesta para la enfermedad producida por modelantes o adyuvantes por el Departamento de Reumatología del Hospital General de México, indica que es toda aquella manifestación clínica asociada a la administración parenteral de sustancias extrañas con fines cosméticos o de remodelación corporal y que se presente al menos 3 meses después de su administración, excluyendo la infección de tejidos blandos o las neoplasias de los mismos.(4-6) Según la definición acuñada por el Dr. Felipe Coiffman de Colombia, también se conoce como alogenosis iatrogénica, una patología secundaria al uso de sustancias modelantes que denomina alógenas porque son extrañas al organismo y es iatrogénica porque la producen los médicos o, lo más frecuente, personas no cualificadas que las han inyectado.
Esta patología se ha convertido en una entidad clínica de incidencia creciente en la consulta médica de Cirugía Plástica y más específicamente, en la consulta de Cirugía Estética, con pacientes que acuden con cuadros clínicos muy diversos y que pueden presentar múltiples afecciones con diversos grados de deformidad y afectación general de su salud.
Dado que cada vez es más frecuente en todo el ámbito Latinoamericano, y especialmente en nuestro país, Venezuela, nos planteamos como objetivo general de este trabajo analizar las manifestaciones clínicas locales y sistémicas más frecuentes que presentan los pacientes con alogenosis iatrogénica atendidos en nuestro centro y a la vez, como objetivos específicos, identificar su tipología, reconocer los casos más frecuentes por edades, antecedentes de infiltración y frecuencia de las complicaciones sufridas, determinar la región anatómica más frecuentemente infiltrada y establecer la relación entre la severidad del cuadro clínico y sus consecuencias finales, a fin de brindar orientación para el diagnóstico y tratamiento más adecuado en cada tipo de paciente, y de paso, contribuir a aportar casuística que pueda servir para conocer la incidencia de esta patología en Latinoamérica.
Material y método
Investigación horizontal y prospectiva basada en la revisión de 250 pacientes que se había sometido a la inyección de sustancias alogénicas tipo biopolímeros en centros denominados “de estética” y por personal no médico o por médicos generales o que se denominan como especialistas en “medicina estética”, según refieren los pacientes, y que acudieron a consulta de Cirugía Plástica en el Centro Clínico Valentina Canabal en Barquisimeto, Venezuela, en el periodo comprendido entre 2008 y 2016.
En todos ellos se realiza evaluación diagnóstica para determinar la presencia de sustancias alogénicas: examen físico completo, exámenes de laboratorio, pruebas diagnósticas de imagen (ecografía, resonancia magnética nuclear) y valoración de la migración de las sustancias inyectadas.
De acuerdo a la valoración realizada se individualiza cada caso y se le plantea tratamiento acorde a su situación, de acuerdo al protocolo elaborado con tal finalidad, que detallamos a continuación:
Protocolo para pacientes que acuden a primera consulta.
- Solicitud de exámenes de laboratorio (hematología completa, proteína C reactiva, velocidad de sedimentación globular, factor reumatoide, inmunoglobulinas, urea y creatinina).
- Solicitud de pruebas por imagen según el área anatómica afectada (ecografía, eco Doppler de miembros inferiores y resonancia magnética).
- Valoración multidisciplinaria por médicos especialistas en Medicina Interna, Neumonología, Infectología, Inmunología y Reumatología.
De acuerdo a los resultados clasificamos a estos pacientes como:
- Sintomáticos, cuando presentan dolor, eritema, calor, secreciones, etc. En estos pacientes, previa evaluación y toma de secreción para cultivo, se aplica tratamiento sintomático local así como antibióticos, antimicóticos, analgésicos y antiinflamatorios no esteroides y esteroideos.
- Asintomáticos, cuando no hay sintomatología asociada pero presentan afectación granulomatosa por el material infiltrado. En estos pacientes se localiza la zona anatómica de mayor confluencia granulomatosa y previa firma del correspondiente consentimiento informado (anexo) y bajo anestesia general inhalatoria en quirófano, se realiza extirpación en bloque de los tejidos afectados y reconstrucción inmediata mediante colgajos locales pediculados y/o injertos y colocación de drenajes tipo Blake durante 7 a 10 días, seguido de antibioticoterapia según cultivo y antibiograma, recomendación de medidas posturales postoperatorias y empleo de faja de compresión sobre el área tratada.
Llevamos a cabo control sucesivo en consulta a los 7,15 y 30 días, y a los 3, 6 y 12 meses, y control por imagen a los 12 meses.
Todas las intervenciones fueron realizadas en el Centro Clínico Valentina Canabal por los cirujanos plásticos del estudio y las muestras de tejido obtenidas fueron analizadas por el Servicio de Anatomía Patológica.
Evaluamos en el total de casos recogidos los datos de edad, sexo, tiempo de aparición de los síntomas, áreas anatómicas afectadas por granulomas, grupos etarios más comprometidos por las complicaciones post inyección, y complicaciones observadas en los pacientes tratados para extirpación y reconstrucción inmediata.
Analizamos la información obtenida y se calculó la desviación estándar para demostrar su significancia estadística y presentados los datos en gráficos y tablas.
Resultados
De las variables estudiadas en los 250 pacientes del grupo obtuvimos que un 98.66% (n=247) de los pacientes eran del sexo femenino en contraste al 1.33% (n=3) de sexo masculino. Las áreas anatómicas mayormente afectadas por las inyecciones de biopolímeros fueron; región glútea con 88 pacientes (35.2%), seguida de la región lumbar con 68 pacientes (27.2%), el área vulvar con 48 pacientes (19.2%), y con menos afectación, aunque no menos grave en ocasiones, la cara con un 9.6%, los miembros inferiores con un 7,2% y el área peneana con un 1.6% (Grafico 1).
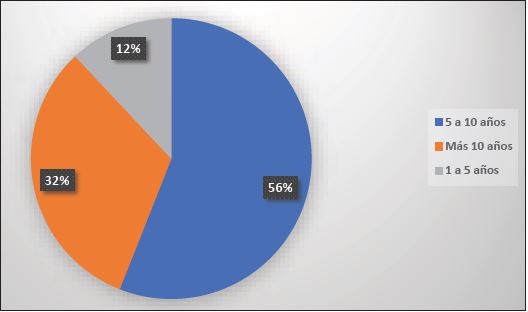
En relación al tiempo de aparición de la sintomatología por alogenosis observada en los pacientes del estudio clasificamos 3 grupos: aquellos afectados en un periodo de tiempo de entre 1 y 5 años tras la inyección de las sustancias; aquellos que mostraron sintomatología entre los 5 y 10 años de la aplicación; y finalmente, un grupo que mostro sintomatología después de los 10 años de aplicación. El resultado fue que en un 56% de los pacientes la aparición de sintomatología ocurrió entre los 5 y 10 años posteriores a la aplicación, seguidos del grupo a más de 10 años de la colocación que fue del 32%, y el de menor número de casos el grupo entre el momento de la aplicación y los 5 años posteriores con un 12% (Grafico 2).
Con respecto a los grupos etarios afectados por las complicaciones que generaron en los tejidos tratados por biopolímeros,se obtuvo que un 33.33% (n=83) de los pacientes del estudio se ubicaba en el rango etario entre los 33 y 40 años de edad, seguidos por el grupo etario de 41 y 50 años de edad con un 27.33% (n=68) y con un 26.66% (n=67), en el tercer lugar, el grupo etario entre los 26 y 33 años; finalmente encontramos con un 8.66% (n=22) el grupo de mayores de 50 años y el ultimo el grupo de entre 18 y 25 años de edad con un 4% (Grafico 3).
Por otra parte, en cuanto a las complicaciones mostradas por los pacientes sometidos a cirugía de control de daños con extirpación y reconstrucción inmediata de los granulomas ocasionados por los biopolímeros, comprobamos que un 8% de los pacientes del estudio presentaron seroma, seguidos de un 2.4% con formación de hematoma, un 0.4% presentó un proceso infeccioso y un 0.4% una dehiscencia, los cuales fueron tratados y solventados en su totalidad al término del tratamiento.
Discusion
El objetivo principal de este estudio fue el de mostrar la realidad de nuestra experiencia en la asistencia a pacientes que sufren los efectos de la inyección de sustancias prohibidas en el cuerpo a través de procedimientos no quirúrgico sin ningún tipo de fundamento científico valido, así como las consecuencias sobre sus organismos y el desenlace obtenido en aquellos a quienes se les realizó la extirpación de granulomas en las áreas anatómicas afectadas, mediante extirpación y cirugía de control de daños con reconstrucción inmediata.
En la literatura encontramos que varios autores refieren las consecuencias fatales de la inyección de sustancias siliconadas y biopolímeros en el cuerpo humano con fines estéticos,(7-18) y de la gravedad de las reacciones que se pueden producir y que en ocasiones han llevado incluso a la muerte de dichos pacientes. En general presentan los resultados de esta práctica en un universo de pacientes afectado por la inyección de múltiples tipos de biopolímeros en escenarios de atención inadecuados, por personal no calificado, en circunstancias inapropiadas para una adecuada atención médica y en el área de la estética corporal. Viendo esta similitud de circunstancias en la literatura, es por lo que iniciamos nuestro proceso personal de registro de casos mediante historia clínica, recogida de datos de sintomatología, evaluación multidisciplinaria y tratamiento de los problemas provocados por los granulomas que se habían generado en estos pacientes.
Cada vez es más frecuente ver en las noticias en general, información acerca de los grandes riesgos que encierran las inyecciones de sustancias modelantes no controladas ni certificadas sanitariamente, y por personal que no cuenta con la certificación médica adecuada ni la calificación para ejecutar esta práctica, en pacientes totalmente desconocedores de los riesgos a los que se someten al intentar lograr un “aspecto escultural, bello y de forma rápida”.(1,3,6)
Uno de estos productos habitualmente empleados es la silicona, que es idealizada por muchas personas mal informadas como una opción “fácil, rápida, sin complicaciones y además sin cirugía”, y de manera ingenua participan en las llamadas pumping parties o fiestas de inyección, en habitaciones de hoteles, peluquerías, salas de masajes, spas o incluso en consultorios clandestinos. También debemos señalar los casos llevados a cabo por médicos no calificados mediante inyección de sustancias igualmente no certificadas medicamente, y que nunca informan a los pacientes sobre las impurezas de los materiales que emplean, la cantidad que aplican del mismo y los contaminantes asociados que determinan el grado de respuesta inflamatoria y fibrótica que se desarrollará.(11,14,19-21) Y lo que es más grave aún, de los potenciales efectos colaterales que dichos tratamientos empíricos ocasionan al organismo,(14,18,20,21) riesgos de los que los profesionales de la salud, y en especial los médicos tratantes de estos pacientes que acuden con complicaciones, deben ser conscientes.(1,2,4,7,20)
Las complicaciones que se pueden desarrollar en los pacientes con alogenosis aparecen en la literatura clasificadas como: inmediatas, cuando aparecen segundos o minutos después de su aplicación;(12,14,18,20) tempranas, cuando aparecen de días a semanas;(3,4) y tardías cuando aparecen después de semanas o incluso años de la inyección.(7) Dependiendo de esta clasificación se llevará a cabo el manejo y el tratamiento del paciente, ya que pueden ser diferentes las etiologías de la enfermedad y los tipos de complicaciones que se pueden suscitar.(9,14)
Entre las complicaciones inmediatas pueden aparecer: sangrado intradérmico, oclusión arterial, necrosis focal (relacionada con oclusión venosa), síndrome de embolización por silicona, pápulas postinyección, decoloración cutánea, enrojecimiento, equimosis, sangrado e inflamación con reacciones de hipersensibilidad.(4) Pero en nuestra revisión de casos nos hemos enfocado en las tempranas y tardías, cuando el paciente regresa o busca una consulta profesional después de sufrir una sesión de inyección con modelantes corporales que se suponía técnicamente sin complicaciones. En estas fases está plenamente demostrada la formación de los siguientes procesos. En la etapa temprana: formación de nódulos inflamatorios tempranos; de nódulos no inflamatorios tempranos que a diferencia de los anteriores varían en tamaño, pueden ser fijos y no muestran proceso infeccioso;(2,3,6,10,12) angioedema persistente debido a la contaminación de las proteínas presentes en el material;(8) equimosis e hiperpigmentación; y formación de granulomas, que es la complicación más frecuentemente reportada, y que según la hipótesis fisiopatológica más consistente tiene relación con las impurezas intrínsecas de las sustancias inyectadas. Además hemos de tener en cuenta la posibilidad, dadas las circunstancias en las que se llevan a cabo mayoritariamente este tipo de tratamientos, de contaminación bacteriana al introducir una aguja, o de inocular gérmenes de un proceso activo en otro sitio corporal, provocando la consecuente reacción del sistema inmunológico y las complicaciones derivadas de la misma.(2,3,4,6,10,12)
En estos pacientes es también muy relevante determinar la presencia de biofilms, difíciles de detectar por métodos de cultivo tradicionales; el cirujano debe contar con la sospecha clínica o intentar, de ser posible, realizar análisis como la reacción en cadena de la polimerasa o la hibridización fluorescente in situ, los cuales no están disponibles en todos los centros médicos y además son costosos.(3,4,6,17,19)
Dada la frecuencia de aparición de las patologías producidas por inyección de modelantes, biopolímeros o alogenosis iatrogénica en Latinoamérica y más concretamente en nuestro país, exhortamos a las autoridades de salud en la República Bolivariana de Venezuela a no solamente advertir, como lo han hecho mediante la resolución del MPSS No. 12 del año 2012 en cuanto a la prohibición del uso de “biopolímeros y sustancias afines”, sino a que se sancione a quien las sigue aplicando e incluso solicitando sean aplicadas por parte de terceras personas. También, una supervisión, fiscalización y aplicación de sanciones ante la venta clandestina de sustancias no permitidas para fines no autorizados. La aún vigente aplicación de estas sustancias a pesar de la prohibición mencionada, exige la reconsideración de entidades y profesionales ligados a la salud en torno a su prevención, diagnóstico y creación de esquemas de tratamiento, así como profundizar en el conocimiento de una enfermedad de características sistémicas, más allá de una reacción netamente local en el sitio infiltrado, para que deje de ser considerada como una enfermedad solo del campo estético.
En los pacientes afectados recomendamos una evaluación temprana por parte de especialistas en Dermatología, Medicina Interna, Infectología, Inmunología, Psiquiatría y Cirugía Plástica.
Conclusiones
Se considera que la aplicación de sustancias modelantes no aptas ni certificadas ni autorizadas para su uso en el ser humano con fines estéticos es una práctica prohibida con consecuencias importantes para la salud, que conlleva complicaciones de diferentes categorías y que pueden aparecer en distintos tiempos, incluso años después de su administración.
El diagnostico de las secuelas provocados por estos modelantes corporales requiere del concurso de varias especialidades médicas, siendo una de las partes más requeridas la Cirugía Plástica.
En nuestra casuística, los pacientes fueron principalmente mujeres con procesos tardío, que mostraron mejoría clínica tras la extirpación de granulomas invalidantes.