Introducción
Hoy en día, la reconstrucción mamaria inmediata brinda a muchas mujeres la oportunidad de reencontrarse con ellas mismas después de una mastectomia por cáncer. El principal método reconstructivo en muchos países es el uso de implantes mamarios de silicona. Después de una mastectomía, independientemente del plano de colocación del implante, los tejidos requieren soporte para minimizar complicaciones como exposición del implante, arrugas o contractura capsular.(1) El uso de matrices dérmicas acelulares (Acellular dermal matrix - ADM) brinda soporte al polo inferior de la mama en las reconstrucciones inmediatas en plano retropectoral. En el caso de las técnicas prepectorales, el recubrimiento del implante con un material de soporte es en nuestra opinión mandatorio.(1-6)
Aunque las ADM han demostrado ser un material imprescindible en reconstrucción mamaria con implantes, su elevado costo resulta prohibitivo en muchos escenarios clínicos. Cuando se eligen técnicas prepectorales, ya sea con cobertura de 360 grados del implante o solo de la superficie anterior del mismo, el costo total de la reconstrucción puede llegar a duplicarse o elevarse aún más en comparación con las técnicas retropectorales. Ante esta situación, muchas compañías de seguros han optado por no cubrir el costo de las ADM. Algunos cirujanos han optado por incorporar mallas junto con ADM para reducir costos en las técnicas prepectorales.(7)
Desde hace algunos años existen mallas biológicas absorbibles que pueden utilizarse en cirugía mamaria. Un ejemplo de estos materiales es el P4HB (poli-4-hidroxibutirato), que brinda soporte a los tejidos deficientes actuando como un andamio para la adecuada migración de fibroblastos y otras células estructurales. Es completamente degradado mediante hidrólisis entre 14 a 16 meses, tiempo suficiente para que los tejidos adquieran la resistencia necesaria. El compuesto se obtiene mediante un proceso natural de fermentación y no por síntesis química. El resultado es un monofilamento altamente resistente y flexible que puede usarse como material de sutura o tejerse en mallas que permiten el crecimiento tisular. Estas propiedades lo hacen muy resistente a infecciones.(2)
Aunque el P4HB se utiliza en escenarios clínicos desde finales de la década de los 1990, recibió aprobación por la FDA (Food and Drugs Administration) en EE.UU. en el 2007, y para el 2014, más de 1 millón de pacientes en todo el mundo habían sido tratados con este material, incluyendo más de 1.000 pacientes sometidas a cirugía estética. En 2016, GalaFLEX®3D (BD® EE.UU.) recibió aprobación para uso en cirugía reconstructiva. En 2021, más de 4 millones de personas han sido tratadas con dispositivos de P4HB.(2)
Con la reciente introducción de GalaFLEX® en México en diciembre del 2021 y buscando la mejor manera de atender a las pacientes con diagnóstico de cáncer de mama que se someten a mastectomía conservadora, optamos por utilizar esta malla para dar soporte a los tejidos y bajar los costos de la reconstrucción inmediata. En nuestra práctica, esto ha hecho posible que la reconstrucción inmediata sea una realidad para muchas mujeres que no podían solventar la cirugía previamente, tanto de manera particular como por negativa de su seguro de gastos médicos.
Presentamos a continuación nuestra experiencia preliminar en reconstrucción mamaria inmediata con implantes utilizando la malla GalaFLEX® y algunos aspectos técnicos útiles del uso de la misma.
Material y método
En nuestra práctica, el criterio empleado para elegir GalaFLEX® es toda paciente que requiera soporte tisular en mama, ya sean casos estéticos o casos de reconstrucción. Específicamente para este trabajo incluimos solamente mujeres en las que empleamos este tipo de malla atendidas entre diciembre de 2021 a septiembre de 2023 y sometidas a mastectomía por cáncer y reconstrucción inmediata con implantes. Empleamos GalaFLEX® en toda paciente que no tiene acceso a matrices dérmicas por cuestión económica.
En reconstrucción de mama empleamos GalaFLEX® en 2 escenarios reconstructivos:
Mujeres con cáncer de mama a que se les realizará reconstrucción inmediata con implantes en el momento de una mastectomía preservadora de piel con o sin preservación del complejo areola-pezón.
Mujeres a quienes se les hará una mastectomía reductora de riesgo ya sea bilateral o unilateral.
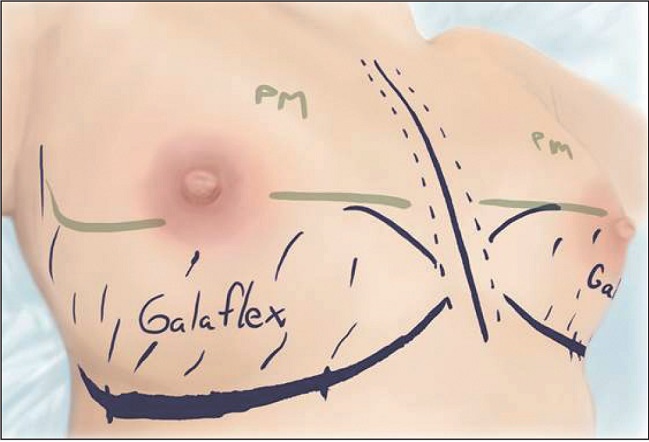
El primer caso operado de nuestra serie fue una reconstrucción bilateral inmediata en diciembre de 2021, en una mujer de 34 años de edad con cáncer en mama derecha (Fig. 1). Realizamos mastectomía conservadora derecha y reductora de riesgo contralateral. Empleamos una malla de GalaFLEX de 15 x 15 cm para reforzar el polo inferior de ambas mamas y colocamos implantes Mentor® CPG® 323 de 345 cc. El seguimiento máximo de nuestro grupo de estudio corresponde precisamente a esta paciente y es de 21 meses. El tiempo mínimo de seguimiento del grupo total de pacientes de nuestra serie es de 4 meses (2 pacientes) y la media total de 12 meses.
Técnica Quirúrgica
Realizamos la mastectomía con la paciente bajo anestesia general balanceada con o sin bloqueo epidural. La cirugía seleccionada es mastectomía conservadora de piel y complejo areola-pezón junto con ganglio centinela en el caso de las pacientes portadoras de cáncer. Para los casos de reducción de riesgo realizamos el mismo procedimiento sin abordar la axila.
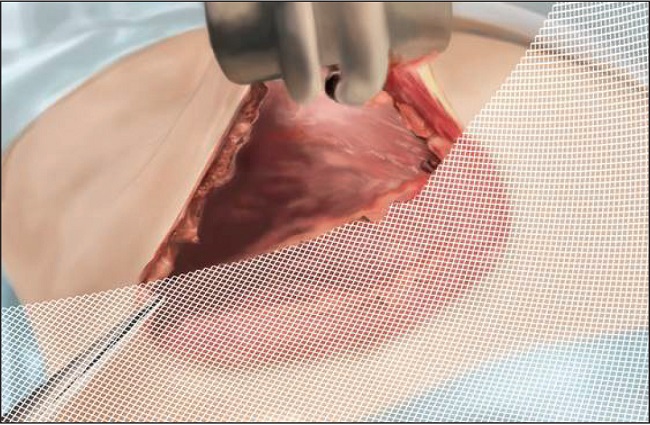
En todos los casos presentados en esta serie empleamos la técnica retropectoral, quedando la malla anclada al borde caudal del músculo pectoral mayor y reconstruyendo el surco inframamario con el borde caudal de la malla (Fig. 2), suturando borde con borde la malla al pectoral con puntos interrumpidos de PDS® (Ethicon®-Johnson and Johson, EE.EUU) 2-0 y posteriormente una sutura de PDS® (Ethicon®) 2-0 (Fig. 3 y 4).
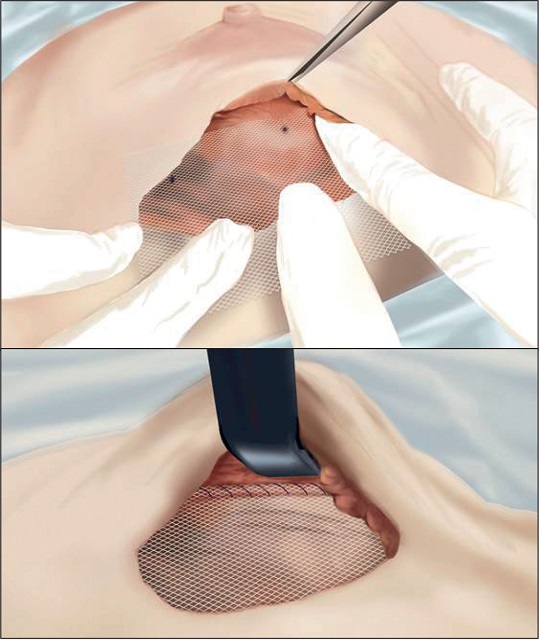
Empleamos implantes anatómicos texturizados de gel altamente cohesivo de marcas aceptadas en nuestro país (Mentor® CPG® (Estados Unidos) y Polytech® Replicon® Microthane® (Alemania) de diferentes medidas de acuerdo a cada caso. En las Fig. 5 y 6 podemos apreciar la malla y ver cómo queda cubierto el polo inferior del implante.
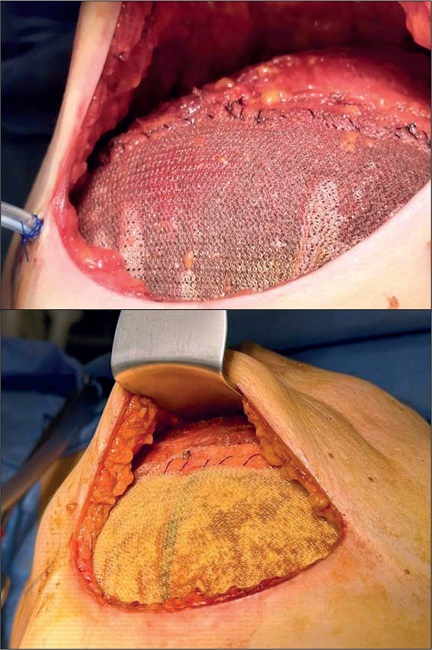
Figuras 5 y 6. Malla GalaFLEX® adaptada perfectamente al polo inferior del implante durante la reconstrucción mamaria.
Colocamos 2 drenajes tipo Blake 15 Fr. por lado, uno por debajo de la malla en íntimo contacto con el implante y otro subcutáneo dirigido hacia la axila, exteriorizadas por contrabertura. Cerramos la incisión por planos usando Monocryl® (Ethicon®) 2-0 y 3-0 y aplicamos Dermabond® (Ethicon®) en las heridas que cubrimos con vendaje adhesivo. Para terminar, colocamos un vendaje mamario ajustado.
El seguimiento de las pacientes lo realizamos semanalmente en consultorio hasta la retirada de los drenajes, En todos los casos retiramos el drenaje subcutáneo durante la primera visita y el drenaje retropectoral normalmente en la segunda consulta o cuando drena menos de 30 cc por día. Prescribimos antibiótico mientras la paciente tenga los drenajes. Las visitas en consulta se siguen luego al mes y a los 3 meses de le intervención. Valoramos la posibilidad de realizar lipotransferencia a partir del 4º mes de la cirugía. En aquellas pacientes que no precisan lipotransfernecia, hacemos nueva revisión a los 6 meses y posteriormente cada 6 meses hasta la completa absorción de la malla. En nuestra práctica citamos anualmente a toda paciente reconstruida con implantes para valorar la integridad del dispositivo.
Resultados
Entre diciembre de 2021 y septiembre de 2023 atendimos a 39 pacientes (51 mamas) con edades comprendidas entre los 26 y los 58 años (media de 46 años).
El tiempo máximo de seguimiento postoperatorio fue de 21 meses (1 paciente), mínimo de 4 meses (2 pacientes) y medio de 12 meses.
En 34 mujeres con cáncer de mama realizamos mastectomía unilateral conservadora de piel y complejo areola-pezón, y en 7 mastectomía reductora de riesgo contralateral. Cinco mujeres sanas optaron por realizarse mastectomía reductora de riesgo bilateral: 2 de ellas eran portadoras de genes BRCA. En todas llevamos a cabo reconstrucción inmediata con implantes anatómicos retromusculares y malla GalaFLEX®. Once pacientes recibieron radioterapia adyuvante posterior al procedimiento.
En 21 pacientes practicamos lipotransferencia en un segundo procedimiento 4 meses después de la reconstrucción inicial. Dos de estas pacientes fueron casos bilaterales y 6 eran mamas radiadas. En las pacientes radiadas realizamos la lipotransferencia 1 mes después de haber terminado la radioterapia. En este grupo de pacientes lipotransferidas, el seguimiento máximo ha sido de 12 meses y el mínimo de 4 meses, con un promedio de 8 meses.
Realizamos registro fotográfico de las pacientes. No se presentaron complicaciones de ningún tipo. Específicamente, buscamos dehiscencia de heridas, seromas, hematomas, síndrome de mama roja, infección, exposición de la malla, contractura capsular, rotación del implante y exposción del mismo. La palpación de la malla la consideramos normal dentro de los 14-16 meses que dura el material en el cuerpo, por lo que este aspecto no ha sido incluido como complicación. La forma y caída de las mamas fue adecuada. En 1 caso de mastectomía bilateral reductora de riesgo reflejamos asimetría, pero era una condición preexistente en la paciente. Las irregularidades del contorno después de la mastectomía son esperadas y cuando se presentan, la lipotransferencia es útil para restaurar los tejidos. Cuando se requiere, y como ya hemos señalado, la realizamos a partir del cuarto mes de la mastectomía con reconstrucción.
En las figuras 7 a 11 presentamos en imágenes algunos casos de nuestro grupo de estudio.

Figura 7. A. Paciente de 43 años con cáncer de mama izquierdo tratada con reconstrucción inmediata con implante más GalaFLEX® en primer tiempo quirúrgico y lipotransferencia en un segundo tiempo quirúrgico. 7 B. Vista a los 20 meses de la primera cirugía.

Figura 8. A. Paciente de 46 años con cáncer de mama derecho tratada con reconstrucción inmediata con implante más malla GalaFLEX®. 8 B. Vista a los 18 meses. Requiere lipotransferencia para simetrización contralateral.
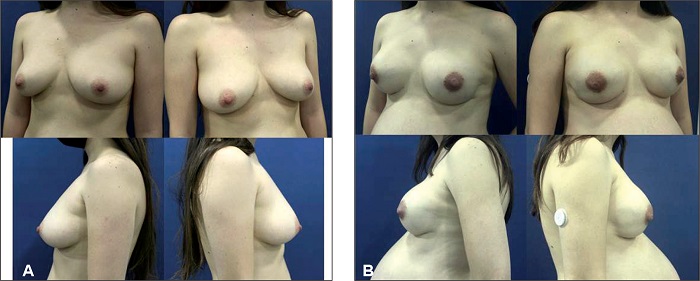
Figura 9. A. Paciente de 38 años con carcinoma lobulillar izquierdo tratada con mastectomía bilateral y reconstrucción inmediata con implante más malla GalaFLEX®. 9 B. Vista a los 21 meses de la cirugía y embarazada. Requiere lipotransferencia para mejorar contornos.

Figura 10. A. Paciente de 26 años portadora de BRCA-1 tratada con mastectomía reductora de riesgo bilateral y reconstrucción inmediata con implante más malla GalaFLEX® en un primer tiempo y lipotransferencia en un segundo tiempo quirúrgico. 10 B. Vista a los 15 meses de la primera cirugía.

Figura 11. A. Paciente de 54 años con cáncer de mama derecho. Se realizó mastectomia con resección del complejo areola-pezón al reportarse márgenes cercanos a la piel en la biopsia transoperatoria; reconstrucción inmediata con implante más malla GalaFLEX® y en un segundo tiempo quirúrgico lipotransferencia y reconstrucción del complejo con colgajo local más injerto. 11 B. Vista a los 16 meses de la intervención.
Discusión
Desde hace más de dos décadas, el P4HB ha sido utilizado en diversos escenarios clínicos con efectividad variable. En pared abdominal cayó en desuso porque se prefiere utilizar materiales permanentes para mantener la resistencia en los tejidos que se someten a cargas constantes. Por el contrario, en la mama queremos evitar mallas permanentes que pueden dejar una sensación poco natural e incluso pétrea. En esta localización anatómica, el P4HB ha demostrado ser un material versátil que da soporte a los tejidos mamarios durante 14 a 16 meses, tiempo suficiente para que la cicatrización intrínseca de los tejidos fije la glándula en la posición deseada en la pared torácica en los casos de mastopexia.(2) En el caso de reconstrucción mamaria, proporciona el soporte mecánico necesario para el implante y provee un andamio para la migración de células estructurales que refuerza y engrosa los colgajos.(6-9)
La malla de GalaFLEX® ha sido utilizada desde hace varios años en mama, principalmente para casos de cirugía estética, tanto en elevación como en reducción, pero su papel en la reconstrucción de mama es incierto y, hasta donde hemos podido revisar, hay todavía poca casuística descrita en el mundo.(3-12) Al ser una malla biológica fabricada en laboratorio, su disponibilidad es ilimitada y el costo es considerablemente menor en comparación a las ADM. El hecho de ser monofilamento la hace potencialmente más resistente a infecciones.(2) Esto abre una nueva puerta de posibilidades reconstructivas al cirujano y permite que muchas pacientes que no tienen el recurso de costear matrices dérmicas, puedan acceder a una reconstrucción inmediata de mama utilizando este tipo de mallas. En México, el costo de una malla GalaFLEX® puede llegar a ser 10 veces menor que el de una lámina de tamaño equivalente de matriz dérmica humana.
Durante el postoperatorio inmediato, esta malla funciona como andamio para células inflamatorias estructurales, lo que brinda soporte a los tejidos y permite contener el peso del implante, reduciendo el estrés mecánico de los tejidos mastectomizados.(7-12) Aún después de 1 año funge como soporte tisular, incluso cuando se utiliza radioterapia. Once pacientes recibieron radioterapia adyuvante en nuestra serie sin presentar complicaciones tipo contractura capsular ni exposición del implante o de la malla. Los cambios dérmicos propios de la radioterapia se presentaron en grado variable.
Varios meses después de la reconstrucción, durante el proceso de lipotransferencia, nos brinda un andamio muy valioso para depositar los lipoinjertos y darle mejor forma y mayor espesor tisular a la mama reconstruida. La lipotransferencia es especialmente importante cuando utilizamos este tipo de mallas, pues su espesor es menor que el de una matriz dérmica y su retracción mayor en los tejidos del polo inferior de la mama. Esto ocasiona que pueda ser palpable si no se lleva a cabo la lipotransferencia. En el caso de los tejidos radiados, ayuda a revertir la radiodermitis en grado variable a expensas de un procedimiento más difícil por la mayor contracción y fibrosis que ocasiona la malla en conjunto con la radioterapia. En la actualidad, estamos llevando a cabo un estudio comparativo entre nuestros primeros 50 casos tratados con matriz acelular (Dermacell AWM® LifeNet Health EE.UU.) y nuestros primeros 50 casos tratados con GalaFLEX®, estudio que esperamos sea objeto de una futura publicación y que muestra en imágenes clínicas que esta última está integrada en menos de 15 días, lo que puede ser una ventaja o desventaja ya que hace más difícil la lipotransferencia en un tiempo quirúrgico posterior, razón por la cual buscamos realizar la lipotransferencia en un tiempo no mayor a 4 meses para evitar toparnos con tejidos más difíciles para trabajar y una fibrosis más organizada.
En general, comprobamos en nuestra serie que la malla GalaFLEX® ya no es palpable alrededor de los 12 meses en pacientes sin lipotransferencia, y alrededor de los 6 meses tras la lipotransferencia, tomando en cuenta que, en nuestras pacientes, realizamos este segundo procedimiento 4 meses después de la cirugía primaria.
Hay que considerar también que la malla GalaFLEX® no es equivalente a una matriz dérmica. Cada material tiene sus bondades y limitaciones. Por ejemplo, las ADM pueden ser utilizadas como láminas sólidas de diferentes grosores, con o sin fenestraciones que el cirujano realiza a conveniencia o que ya vienen de fábrica. GalaFLEX® es una malla monofilamento homogénea, más delgada que las ADM, y en la que el paso de la aguja de sutura no cortante es un poco más sencillo puesto que pasa por los propios orificios que la componen. Al ser monofilamento, es también más resistente a la infección en comparación a las ADM.(2) Por otro lado, las ADM se comportan de forma muy similar a la piel nativa de la paciente, estirándose con el paso del tiempo tal y como se ha visto con el efecto de asentamiento o bottoming-down en muchas mamas. Este efecto puede ayudar a que la mama adquiera un polo inferior de aspecto más natural pero puede ser contraproducente al colocar implantes muy pesados en piel de mala calidad. En contraste, GalaFLEX® no se estira, y debemos tomar en cuenta este hecho puesto que no habrá asentamiento del implante, motivo por el que debemos planear y ejecutar perfectamente la cirugía. También, la integración de la malla es más rapida y fuerte que la de las matrices.
Como detalle final señalar, que hasta donde sabemos, la serie de pacientes que presentamos comprende las primeras mujeres atendidas en México con GalaFLEX® para reconstrucción mamaria y representa la mayor serie mexicana en la actualidad. Consideramos que esta malla es una opción viable para reconstrucción mamaria inmediata en pacientes seleccionadas y una alternativa considerablemente más económica que cualquier ADM. Su uso es aplicable incluso cuando hay radioterapia. El cirujano plástico debe estar familiarizado con el comportamiento de ambos materiales para tomar la mejor decisión en cada paciente.
Conclusiones
La reconstrucción mamaria inmediata con implante directo es una opción que muchas pacientes buscan después de ser diagnosticadas de cáncer de mama. Esta cirugía mejora su autoimágen, calidad de vida, reduce el número de intervenciones y los costos totales de la reconstrucción en comparación con las técnicas microquirúrgicas. Sin embargo, requiere materiales especiales para dar soporte a los tejidos nativos. Los elevados costos de la reconstrucción con matrices dérmicas limitan su uso en nuestro medio a un pequeño grupo de mujeres que cuentan con un seguro de gastos médicos amplio o tienen una posición económica privilegiada.
Los resultados preliminares de nuestra primera serie de reconstrucción con GalaFLEX® sugieren que su uso hace posible la reconstrucción inmediata con implante directo de forma segura al aportar una cobertura extra al implante aún ante radioterapia. Además, reduce los costos totales de la cirugía pues su costo en nuestro país es menor que el de una ADM de tamaño equivalente, lo que abre la posibilidad de reconstrucción a muchas mujeres que por cuestiones económicas no pueden acceder a las ADM.