Introducción
El síndrome de Moebius (SMB) es una afección congénita no progresiva que implica parálisis de los nervios craneales facial (VII) y abducens (VI), caracterizada por parálisis facial bilateral y estrabismo convergente. Este síndrome es muy poco común, con una incidencia aproximada de 1 caso por cada 50.000 nacidos vivos.(1,2)
La causa exacta del SMB sigue siendo desconocida, pero se han sugerido varias hipótesis. Las principales teorías incluyen(1) un defecto durante el desarrollo embriológico en los segmentos rombómeros, incluidos los núcleos del nervio facial y(3) una interrupción en el suministro de sangre que conduce a una isquemia en el tronco encefálico con daño por hipoxia.(3)
Este síndrome es una condición que se hace notable en los primeros días de vida: la mayoría de las personas con SMB no pueden mostrar ningún tipo de expresión facial como sonreír, fruncir el ceño o levantar las cejas. Su apariencia facial es visiblemente la misma en movimiento y en reposo, asemejando una expresión de máscara. La mayoría de personas afectadas por SMB presentan obstáculos en el desarrollo de su interacción social y autoestima, principalmente debido a sus dificultades en la comunicación facial. La ausencia de expresiones faciales puede dar la impresión errónea de que carecen de habilidades interpersonales, son intelectualmente incapaces de interacciones recíprocas, impredecibles o incluso contagiosos.(1)
El plasma rico en plaquetas (PRP) representa un enfoque innovador y prometedor en la regeneración de tejidos. Consiste en una porción de plasma autólogo con concentraciones de plaquetas superiores a las normales en la sangre obtenida mediante centrifugación. Su función radica en un incremento local de varios factores de crecimiento y proteínas secretadas por estas plaquetas. Estos factores, presentes en los gránulos alfa y el citoplasma, se liberan al activarse las plaquetas. Entre las proteínas liberadas se encuentran el factor de crecimiento plaquetario (PDGF), el beta transformador (βTGF), el factor de crecimiento vascular (VGF), el de fibroblastos (FGF) y el factor de crecimiento epidérmico (EGF).(4,5)
El uso de PRP está documentado en varios campos y su aplicación se originó en el ámbito de la atención musculoesquelética para la tendinopatía crónica a principios de la década de 1990.(6) Cuando se aplica PRP en el lugar donde existe un daño nervioso, este parece estimular la regeneración axonal y la angiogénesis. Dado que el flujo sanguíneo restringido y la posterior formación de tejido fibroso son aspectos fundamentales de las neuropatías por compresión periférica, el PRP tiene el potencial de mejorar la función de los nervios comprimidos.(4)
Presentamos un caso de SMB en el que se evidencia mejoría clínica en la reanimación facial tras la aplicación de PRP sin la necesidad de llevar a cabo un procedimiento quirúrgico.
Caso clínico
Siguiendo las pautas STROBE (Strengthening the Reporting of Observational Studies in Epidemiology: Directrices para la Comunicación de Estudios Observacionales), presentamos el caso de una paciente producto de embarazo a término obtenido por cesárea en octubre de 2013. El peso y talla al nacer fueron 2459 gr y 55 cm respectivamente. El binomio (madre-hija) egresó a las 48 horas del nacimiento.
Durante el período neonatal se observó dificultad para la deglución y succión así como ausencia de expresiones faciales, epífora y sialorrea. El diagnóstico de SMB por parte del Servicio de Genética se realizó cuando la paciente tenía 1 año y 6 meses de edad. Desde ese momento fue enviada a terapia de rehabilitación, lenguaje y alimentación. Sin embargo, la paciente aún experimentaba retraso en el habla, aislamiento social y sialorrea significativa (Fig. 1).
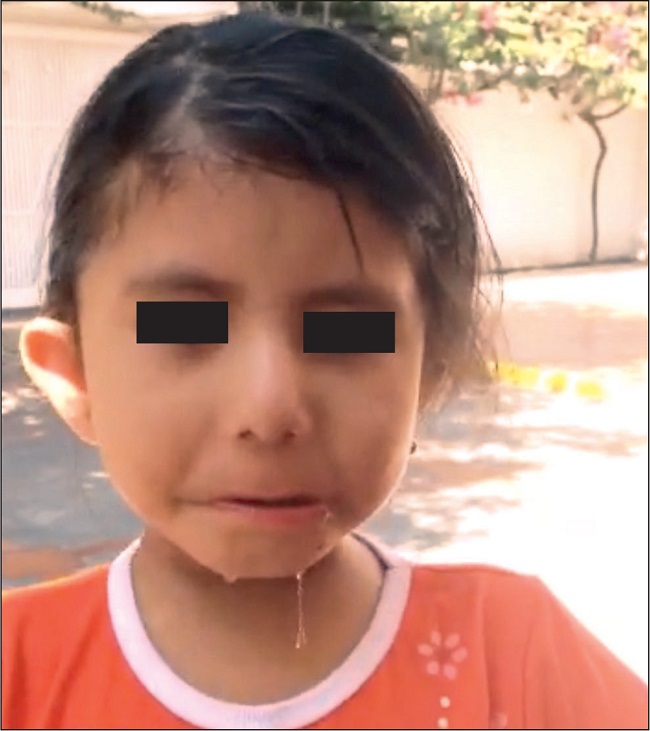
Figura 1. La paciente a los 3 años de edad, antes de la primera aplicación de PRP, mientras recibía rehabilitación y terapia del lenguaje. Presenta parálisis facial bilateral y sialorrea significativa.
El caso fue presentado al Comité de Ética e Investigación del hospital, donde se obtuvo autorización para tratamiento al tratarse de una indicación por el médico especialista y contar con la autorización de los padres. La primera aplicación de PRP fue en diciembre del 2016, cuando la paciente tenía 3 años y 1 mes. Colocamos 3 ml de PRP preauricular de forma bilateral en la salida del nervio facial. El seguimiento a los 6 meses mostró una ligera mejoría en la sonrisa, mientras que la sialorrea persistía. Realizamos 4 sesiones adicionales, separadas entre ellas por un mínimo de 7 meses. Detallamos la pauta seguida con las aplicaciones en la Tabla I, incluyendo edad, fecha de aplicación y progreso obtenido.
Tabla I. Orden cronológico de las aplicaciones de PRP y resultados obtenidos en cada sesión.
| Número de aplicación | Fecha de aplicación | Edad de la paciente | Resultados obtenidos |
|---|---|---|---|
| 1 | 06/12/2016 | 3 años 1 mes | Pequeña mejoría en la sonrisa y el habla |
| 2 | 10/07/2017 | 3 años 8 meses | Mejoría notable en la sonrisa, el habla y disminución de la sialorrea |
| 3 | 12/12/2017 | 4 años 1 mes | Sonrisa simétrica, socialmente aceptable para la familia |
| 4 | 16/05/2022 | 8 años 6 meses | Mejoría del habla. Aumento en la autoestima de la paciente, sin limitaciones sociales |
| 5 | 26/01/2023 | 9 años 2 meses | Ausencia completa de sialorrea, sonrisa y habla normales para su edad. Sin aislamiento social, sin percepción propia como enferma |
La aplicación de PRP fue guiada por áreas positivas en la prueba Scratch-Collapse (SCT) la cual realizamos siguiendo la técnica original descrita por Susan Mackinnon, que coloca al paciente en bipedestación con aducción de los hombros y los codos flexionados a 90º. El examinador aplica una fuerza de rotación interna al brazo distal mientras instruye al paciente a resistir. Durante esta posición, el examinador rasca el área sobre el trayecto del nervio facial, comenzando desde el punto de salida del nervio facial en el agujero estilomastoideo. Inmediatamente se repite el paso anterior en otro lado (el examinador aplica fuerza de rotación interna sobre el brazo distal mientras el paciente resiste). La trayectoria del nervio facial se evalúa bilateralmente hasta alcanzar las ramas distales. Un resultado positivo consiste en la pérdida temporal en la resistencia muscular del paciente al momento de rascar sobre un área de compresión nerviosa. Esta prueba no se basa en el informe del paciente, lo que proporciona un método de evaluación más objetivo que la mayoría de pruebas clínicas para la compresión nerviosa (video complementario en www.ciplaslatin.com).
Realizamos cada aplicación de PRP en diferentes ramas del nervio facial, cada una seleccionada según el SCT positivo en ese momento e infiltrando 1 ml por área (Fig. 2).

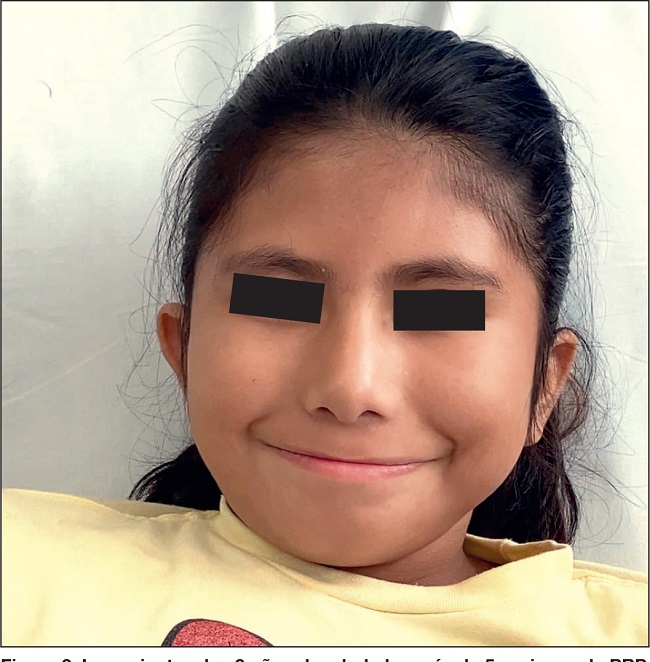
Figura 2. La paciente a los 4 años de edad, después de 3 sesiones de PRP. Se observa una sonrisa notoria y ausencia de sialorrea.
A los 10 años de edad y 7 años después de la primera de 5 aplicaciones de PRP, observamos una sonrisa completa, ausencia de sialorrea y habla normal. El habla y la ausencia de sialorrea tuvieron la mayor influencia sobre su interacción social y autoestima. La paciente continuará con sesiones anuales de PRP siguiendo los puntos positivos para SCT ya que cada aplicación aporta mejoría (Fig. 3).
Discusión
Debido a que el SMB es un síndrome infrecuente, sus características son en su mayoría desconocidas para la población general, lo que dificulta su interpretación. La ausencia de expresiones faciales puede resultar molesta o ser vista como desinterés. Características adicionales, como la sialorrea o el habla disártrica, pueden aumentar el riesgo de ser excluido socialmente y conducir a la estigmatización o ser mal interpretadas como limitaciones intelectuales. Los desafíos en las interacciones sociales, particularmente durante los años de formación, emergen como un factor de riesgo potencial que puede ser devastador para el bienestar psicológico de los pacientes con MBS.(6)
Para el tratamiento de los pacientes con SMB se emplea un enfoque multidisciplinario basado en los síntomas asociados con la patología.(6) Se recomienda iniciar terapia de rehabilitación física y del lenguaje desde el principio para mejorar el habla, la deglución, las habilidades motoras y la coordinación.(3) Está descrito un número limitado de procedimientos quirúrgicos para abordar el principal y psicológicamente más devastador signo asociado con el MBS, que es la falta de expresión facial. La operación de la sonrisa o cirugía de reanimación facial es un procedimiento diseñado para mejorar la movilidad facial, mediante transferencia del músculo gracilis libre bilateral, usando como nervio donante la rama maseterina del trigémino o el nervio espinal accesorio.(7) Esta intervención quirúrgica otorga a los pacientes la capacidad de sonreír y facilita el logro de la simetría facial, mejorando su competencia general relacionada con los movimientos bucales. Aunque los autoinjertos de nervio se consideran el estándar de oro; tienen ciertas desventajas al tratarse de una cirugía mayor, y en la mayoría de los casos, requiere intervenciones quirúrgicas posteriores.(8)
Hasta donde hemos podido conocer este es el primer reporte de caso que documenta el uso de PRP para el tratamiento de la parálisis facial bilateral en una paciente con SMB. Estudios experimentales anteriores han demostrado mejorías funcionales mediante la aplicación de PRP para la regeneración del nervio facial en modelo murino.(9) Sin embargo, el aspecto crítico de nuestro estudio giró en torno a identificar el sitio preciso de aplicación del PRP, lo que logramos utilizando el SCT.
El SCT ha surgido como un nuevo método para ayudar en la localización de la compresión del nervio periférico; generalmente se emplea para evaluar afecciones como el síndrome del túnel carpiano o el síndrome del túnel cubital. Esta prueba no se basa en el informe subjetivo del paciente, lo que proporciona un método de evaluación más objetivo que la mayoría de las pruebas clínicas para la compresión nerviosa.(10) La razón por la que elegimos el SCT para detectar los sitios de infiltración del PRP está en su positividad en relación con el período de silencio cutáneo (CuSP).(11) El CuSP fue descrito por primera vez en 1919 por Hoffman, quien lo definió como una breve reducción de la actividad electromiográfica durante una contracción voluntaria causada por la estimulación nociva de un nervio cutáneo. Si bien el mecanismo exacto aún no está claro, la investigación de Hoffman se ha ampliado para demostrar que la irritación de las fibras nerviosas A- δ de diámetro pequeño desencadena un reflejo inhibidor espinal que podría explicar el fenómeno subyacente.(12,13) Cuando el SCT es positivo indica neuropatía compresiva, de forma similar a lo que sucede en el síndrome del túnel carpiano o cubital.(10) Esto también demuestra una mejoría a través de la aplicación del PRP.
Partiendo de la idea de que el SMB puede tener un componente de compresión nerviosa, aplicamos la prueba SCT a nuestros pacientes a fin de encontrar el punto de compresión sobre el nervio facial y aplicar en ese punto el PRP con fines de regeneración nerviosa. Si bien en el caso de SMB que hemos presentado desconocemos el mecanismo exacto detrás de la mejoría del paciente con la infiltración de PRP, es probable que sea multifacético. En primer lugar, la aplicación localizada de PRP en el nervio facial, mediante la infusión de factores de crecimiento (principalmente el factor neurotrófico presente en las plaquetas) y citoquinas, influyen directamente en la inflamación, desencadenando el proceso de reparación innato del cuerpo. Así, esto puede haber promovido procesos como la angiogénesis, la neurogénesis y la regeneración nerviosa. En segundo lugar, el PRP pudo haber contribuido a reducir la inflamación local y el edema perineural. Esta disminución del edema, junto con la propia inyección, produce una hidrodisección perineural que mejora el aporte sanguíneo y con esto, la función nerviosa.
Conclusiones
Los individuos con SMB presentan un comportamiento de compresión nerviosa que puede ser explorado y tratado como tal. La administración de PRP alrededor de los nervios se conoce como un enfoque seguro y eficaz para tratar la neuropatía periférica, pero hasta donde podemos conocer, no se ha utilizado en pacientes con parálisis facial bilateral como es el caso de este síndrome.
En nuestra experiencia, el PRP administrado en sitios positivos para SCT demostró una mejoría sustancial en una paciente con MBS, logrando tras 5 aplicaciones a lo largo de 7 años ausencia de sialorrea, un habla normal, una sonrisa completa, falta de aislamiento social y de autopercepción como enfermo y sin la necesidad de intervención quirúrgica.