Introducción
Las técnicas quirúrgicas de estiramiento facial y cervical se iniciaron con la resección de colgajos de piel en diseños diferentes, siempre buscando el equilibrio entre el nivel de resección, el avance de la piel y la extensión y posición de la cicatriz resultante. Se puede decir que fue la primera generación de estiramiento llevada a cabo por pioneros como Hollander, Miller, Joseph, Pitanguy y Passot.(1) Los resultados de estas técnicas mostraron mejorías de discretas a moderadas con periodos cortos de duración de los resultados obtenidos. La dinámica muscular, la ptosis gravitacional de los cojinetes grasos, la flacidez de los músculos, y bien importante, la elongación de los ligamentos faciales, generan fuerzas mayores que contrarrestan el efecto alcanzado por los vectores quirúrgicos de tensión de la piel. Todo esto genera la reaparición temprana de la ptosis facial, con una tasa de cicatrices inestéticas en forma y posición muy alta; además, se trata de técnicas quirúrgicas que requieren grandes disecciones que devascularizan la piel, sometiéndola a sufrimiento y áreas necróticas que desvitalizan la cubierta cutánea, dejando cicatrices en mala posición y pieles atróficas.
La búsqueda para corregir estos inconvenientes dio origen a las técnicas de cirugía sobre el SMAS-Platisma iniciadas en 1974 por Skoog,(2) quien presentó su técnica de rejuvenecimiento facial estirando en 2 capas, la piel, y lo que él denomina la fascia bucal unida al platisma en el cuello. Tras las descripciones anatómicas iniciadas por Mitz y Peyronie(3) describiendo el sistema músculo aponeurótico superficial (SMAS), se inició una generación de técnicas con modificación en este plano. Surgieron así los trabajos de Hamra,(4) quién además de las disecciones de Skoog agregó la disección incluyendo el músculo orbicular con su suspensión, liberación del arco marginal, disección cigo-orbicular, reestructuración septal, cantopexia y, en algunos casos, frontoplastia, además de abandonar las disecciones subplatismales del cuello, técnica que denominó "Ritidoplastia en plano profundo",(4) que cuando levanta en conjunto con la piel constituye su famosa "Ritidoplastia compuesta".(5) Owsley,(6) recomendaría la disección más extensa del colgajo de SMAS, haciéndolo por encima del músculo orbicular y del elevador del labio superior, así como estirar todo el cojinete malar y elevarlo para poder mejorar el surco nasogeniano, zona en la que todas las técnicas quedaban cortas, como bien enfatiza Barton.(7) En 1992, el mismo Barton, y posteriormente Stuzin y Baker en 1995,(8) promueven la disección en dos capas o bilaminar: piel-subcutánea y SMAS-Platisma, y recomiendan realizar los movimientos vectoriales en diferente dirección la una de la otra, resultados que fueron apoyados por Connel,(9) Marten(10) y otros. Las tasas de complicaciones sobre el músculo orbicular y el cigomático y el temor a las lesiones del nervio facial en el plano profundo del SMAS-Platisma, fueron razones suficientes que condujeron a la poca aceptación y reproducción de esta técnica.
Los avances en el conocimiento de la anatomía facial sobre el sistema fascio-ligamentario, los compartimentos grasos, la anatomía relacional de los paquetes neurovasculares, así como los cambios en la estructura ósea, permitieron el nacimiento de una generación de estrategias quirúrgicas muy variadas. Fue el inicio del diseño de colgajos (11) altos, bajos, medios, resecciones en diferentes diseños y disecciones muy variadas en el SMAS fijo, móvil y platisma. Estrategias como la SMASectomía, plicaturas e imbricaciones.(12) Una variedad de diseños con los que cada autor, podría lograr mejorar sus resultados; sin embargo, las técnicas cada vez más extendidas sobre SMAS-Platisma (8,10) se hicieron cada vez de más riesgo en cuanto a la lesión nerviosa, y en el caso de la disección biplanar, el aumento de la devascularización de la piel, con áreas necróticas y anestésicas, cicatrices mal posicionadas, e incluso hematomas severos que pueden poner en peligro la vida del paciente.
Con los avances en la descripción de los espacios virtuales presentados por Mendelson,(13) se permitió un acceso más seguro a la topografía nerviosa facial, a los cojinetes grasos y a los ligamentos faciales. Los diseños de un colgajo de SMAS móvil medial a la línea de los ligamentos fundamentales sobre un SMAS fijo como base estructural y de soporte, aportan una ganancia en la voluminización de la mejilla lateral, además de poderse ajustar al mejor vector de rejuvenecimiento sin temor a lesión nerviosa(14) y generan, a nuestro modo de ver, los mejores resultados estéticos así como una disminución en los hematomas, disestesias, atrofias cutáneas y zonas de necrosis con cicatrices inestéticas.
Fueron los trabajos de Jacono(15) los que sustituyeron las plicaturas platismales (laterales y mediales) y las platismotomías en muchos casos muy bajas, por la liberación medial del platisma hasta el cricoides con su avance medial, además de la liberación lateral de los ligamentos Platisma-ECM (ligamentos cutáneo-platismales laterales) y del espacio subplatismal hasta la línea media, con posterior avance medial interplatismal y avance lateral sobre el esternocleidomastoideo, además de platismotomías de diferentes niveles (1 a 2 cm inferiores al borde mandibular) que logran, en nuestra experiencia, los mejores resultados sobre la línea de definición mandibular (LDM) y el ángulo cérvico-facial. Esta técnica también realiza las disecciones de mejilla superficiales al músculo orbicular y fue definida como estiramiento facial en plano profundo extendido. (15)
Las técnicas de plano profundo, con o sin extensión al cuello, se posicionan entre las más avanzadas, (16) no solo por sus resultados sino también por la lógica a la que obedecen las fuerzas y vectores de los tejidos, (17) a pesar de que no son tan simples en su ejecución dado que hay territorios faciales complejos de transitar por la alta similitud entre los ligamentos y las ramas nerviosas, y dado que estos transcurren en una muy íntima relación. Esta situación obliga a realizar las disecciones de forma roma, al azar, y en ocasiones con la necesidad de usar un estimulador nervioso intraoperatorio para lograr diferenciar las estructuras. Además, en muchas presentaciones y descripciones quirúrgicas, se dejan las fascias intercompartimentales intactas y sin alcanzar la liberación de los ligamentos más cercanos al surco nasogeniano, labiomentoniano (ligamentos nasogenianos, maxilobucales, labiomentonianos, cigomáticos menores y ligamento cutáneo mandibular) y la línea media cervical, lo que reduce el avance confortable del colgajo SMAS - Platisma.
Con la descripción de los espacios y cavidades virtuales hecha por Mendelson, se ofrece una magnificación óptica excepcional para la utilización de la visualización endoscópica y así lograr una disección anatómica precisa y altamente segura en búsqueda de las modificaciones que pretende el cirujano que trabaja en el plano profundo; adicionalmente, permite la preservación de los territorios neurovasculares que ponen en riesgo el resultado de los procedimientos. Las cavidades-espacios virtuales descritos en los espacios precigomáticos, premasetérico medio y premasetérico inferior no están creadas por el cirujano, sino que son naturales a la anatomía de la cara y por ende, de mejor calidad para las disecciones quirúrgicas endoscópicas debido a que los tejidos son laxos y distensibles, muy diferente a los espacios creados en la región facial superior (frente, temporal, malar), donde las estructuras óseas obligan a generar esos espacios que son más rígidos y hacen las disecciones más tensas para los paquetes neurovasculares.
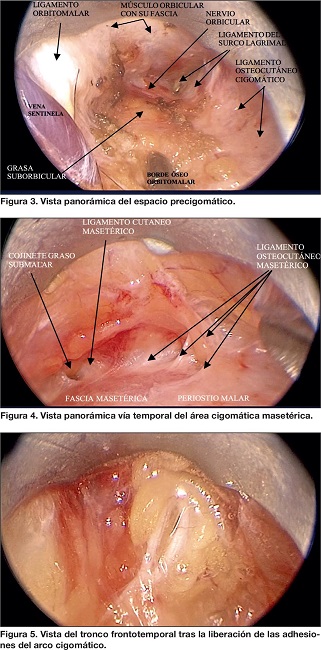
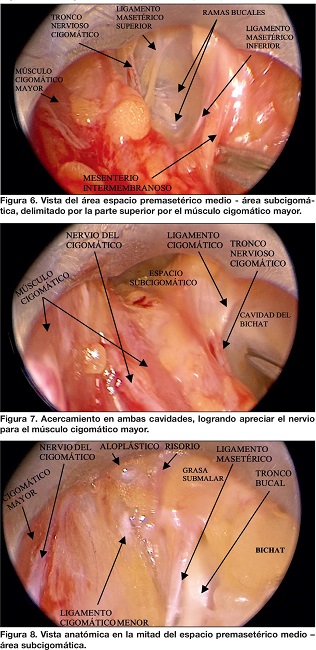
Las descripción inicial del espacio premasetérico como un gran espacio virtual fue redefinida por Mendelson(13) como una cavidad con 2 espacios: un espacio premasetérico medio (EPMM) y un espacio premasetérico inferior (EPMI). El EPMM está localizado 4.5 cm frente al trago en toda su amplitud; se inicia en el límite del EPMI con la inserción del platisma en la fascia parotidoauricular (PAF) y en la diagonal del trago al ángulo de la boca sobre el músculo masetero y el modiolo acompañado de sus respectivas membranas de reflexión del espacio medio e inferior, y como límite superior la membrana de reflexión del piso sobre el techo estructurada en el ligamento cutáneo masetérico superior. Este espacio tiene forma rectangular de 2.5 a 2.8 cm de largo por 1 cm de ancho. Está ocupado por el cojinete graso de Bichat con su cubierta facial, y estructurado superior e inferiormente por los ligamentos cutáneo-masetéricos superiores (superior e inferior).(13) Por él discurren nervios intercomunicantes de los troncos bucales.
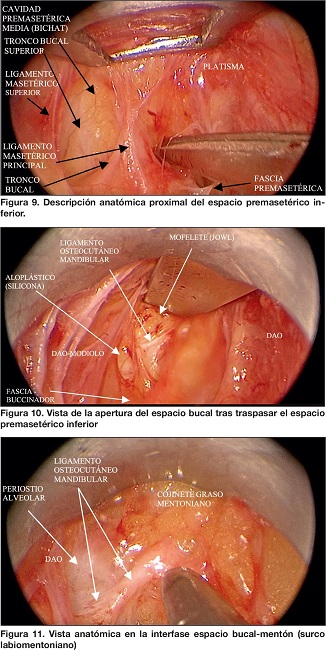
Por encima del EPMM se encuentra un área de 10 a 12 mm que limita superiormente con el ligamento osteocutáneo cigomático como límite inferior del espacio precigomático, la cual denominamos área subcigomática, y que está ubicada entre 4.5 a 5 cm del borde superior del trago. Está constituida por un masetero tendinoso que demarca el origen de su inserción en el cuerpo y arco cigomáticos y está ocupada por el lóbulo accesorio de la parótida cubierta por su fascia, desde donde se levanta un ligamento en su vértice y quedando en medio del ligamento masetérico superior principal y el ligamento cigomático. El tronco cigomático viaja en la grasa profunda localizada entre el cuerpo del cigoma y el lóbulo accesorio, en cercanía al conducto parotídeo. En su borde inferior transita el tronco bucal superior y, en raras ocasiones, el tronco bucal inferior.(13)
En sentido ventral al espacio premasetérico medio se encuentra la reflexión del SMAS sobre el área ósea subcigomática y los alvéolos, permitiendo el acceso al espacio maxilar, en cuyo techo se encuentra el cojinete nasogeniano.
El espacio premasetérico inferior (EPMI) es un espacio romboidal, delimitado por una línea que une el extremo inferior del trago con la comisura oral, y está paralelo a pocos milímetros del borde inferior de la mandíbula por delante de la parótida, ocupando la mitad inferior del masetero.(18) Este espacio engloba desde el borde posterior cerca del masetero, hasta su parte anterior donde la fascia del piso (buccinador y su grasa) se une a su techo formado por la extensión facial del SMAS de la mejilla medial, y se extiende hasta la comisura oral. Su principal contenido es el tronco bucal inferior y, en ocasiones, la rama mandibular. Ventral a dicho espacio se encuentra el espacio bucal,(19) el cual es un espacio de tejido blando profundo cuneiforme que alberga el cojinete graso bucal y ramas terminales de los troncos bucales y de la rama mandibular, además de la arteria facial.
La anatomía del cuello superior, con su sistema ligamentario, fue recientemente descrita por Minelli y Mendelson como un plano de disección con 2 cavidades: superior e inferior. La superior se encuentra entre el borde mandibular y el ligamento suspensorio del ángulo del cuello, y la inferior entre este ligamento y el filamento del pliegue cutáneo superior.(20)
Con este conocimiento detallado de la anatomía de los espacios y cavidades de cara y cuello, nos propusimos navegar a través de ellos con el endoscopio para llevar las disecciones hasta el surco nasolabial, labiomentoniano y la línea media del cuello, y así lograr la liberación segura del sistema ligamentario para permitir un avance sin tensión en el SMAS-Platisma y la reconstrucción de los ligamentos en los vectores que varían según el paciente, con el fin de lograr el mejor resultado posible en el rejuvenecimiento facial y del cuello, así como disminuir la extensión de las disecciones cutáneas que aumenta el riesgo microvascular.
Material y método
Realizamos un estudio retrospectivo tipo revisión de casos sobre pacientes de ambos sexos sometidos a cirugía de estiramiento facial con técnica de plano profundo endoscópico con o sin extensión al cuello. No hubo exclusión alguna en la elección de los pacientes del estudio por ningún tipo de variables tales como edad, patologías concomitantes controladas, tabaquismo, entre otras. Sin embargo, los pacientes con patologías descontroladas o expectativas irreales no fueron sometidos a cirugía y, por ende, no hacen parte del presente artículo.
Técnica quirúrgica
Abordaje del plano profundo a través de 4 ventanas en cada uno de los espacios faciales: espacio precigomático a través de la incisión temporal prepatilla sobre la fascia temporal profunda; espacio premasetérico con 2 ventanas en la diagonal canto-gonion; y la región cervical en la ventana lateral del cuello descrita por Cruz y col.(21) (un través de dedo inferior al gonion y un través de dedo anterior al borde anterior del esternocleidomastoideo).
En todos los pacientes empleamos infiltración local con una mezcla de 200 cc de solución salina, adrenalina 1 cc, xilocaína 2% 20 cc, bupimarcaina 20 cc y ácido tranexámico 500 mg. En la mayoría de los pacientes empleamos además anestesia general y en un grupo menor, sedación continua.
Marcamos un abordaje subcutáneo con incisión prepatilla periauricular y mastoidea según el caso. Hacemos un levantamiento subcutáneo temporal, incluyendo la mejilla hasta la diagonal canto-gonion y la región submandibular, 2 o 3 cm por delante del esternocleidomastoideo, perpendicular al cricoides (Fig. 1).
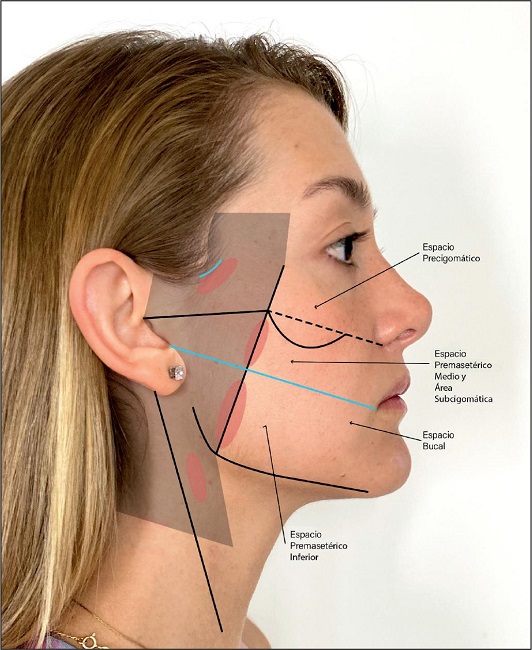
Figura 1. Área de disección de piel realizada por transilumincación con un poco más o menos extensión, según el caso, en la región temporal y el cuello. Los ovalos rosados demarcan las ventanas de los 4 espacios para la visualización endoscópica.
Abordamos el espacio precigomático a través de la incisión temporal, atravesando la región órbitomalar por la fascia temporal profunda. Posteriormente, disecamos con visualización directa por las ventanas de los espacios EPMM-Área subcigomática, EPMI y en la ventana platisma-esternocleidomastoideo (ECM). Tras entrar al espacio y crear una pequeña cavidad óptica, introducimos el endoscopio de 4 mm, con el que logramos una excelente visualización de la gran mayoría de estructuras contenidas en los espacios. Además, conseguimos observar muchas estructuras que aún no han sido visualizadas en cirugías en vivo, ayudando a la identificación anatómica y a alcanzar el propósito de llevar la disección y liberación hasta el surco nasolabial, labiomentoniano y línea media cervical (Fig. 2).
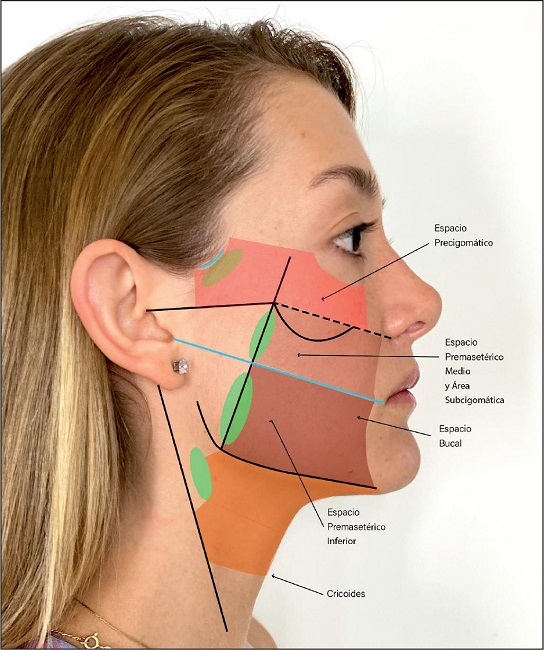
Figura 2. Área de disección endoscópica de los 4 espacios con sus cavidades, y posterior liberación de los mesenterios intercompartimentales: 1. Ligamento osteocutáneo cigomático. 2. Mesenterio intermasetérico. 3. Septum mandibular y ligamento cutáneo mandibular. 4. Platismotomía 1 cm inferior al gonion.
Realizamos todos los procedimientos mediante el uso del endoscopio Karl Storz® modelo Óptica Hopkins 30°, 4mm -18cm (28731 BWA). Obtuvimos imágenes anatómicas de alta definición que presentamos en las Figuras 3 -14, incluyendo en sus leyendas una detallada descripción anatómica.
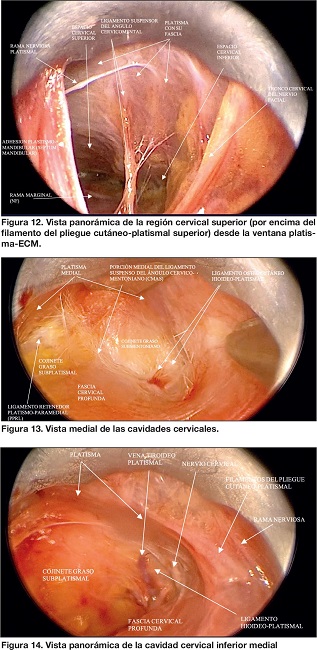
Figuras 12-14. Imágenes endoscópicas submental y cuello (Imágenes del autor vía endoscópica del Espacio Cervical Superior e Inferior descrito por Minelli y Mendelson).
Durante la disección se reconocen la gran mayoría de las estructuras descritas en los espacios y procedemos a la liberación de todo el conjunto ligamentario de disección clásica de plano profundo (ligamento osteocutáneo cigomático, ligamentos masetéricos superiores, ligamentos masetéricos inferiores, ligamentos masetéricos accesorios menores, incluyendo las fascias intra e inter compartimentales), además de los ligamentos cigomáticos menores, nasogenianos, maxilobucales, platismales mediales, cricoplatismales, e hioideo-platismales. Esta disección permite identificar, de forma detallada, la mayoría de los cojinetes grasos importantes en la reestructuración facial, así como la visualización, cuando existen, de múltiples materiales aloplásticos (hilos rusos, siliconas, ácido hialurónico e hidroxiapatita) con posibilidad de resección de los mismos.
Tras la liberación de los 4 espacios, procedemos a la liberación de los mesenterios intercompartimentales, liberando superiormente el ligamento osteocutáneo cigomático hasta el ligamento del surco lagrimal, transitando a través de los vasos faciales para liberar el ligamento cutáneo-mandibular, la adhesión platismo-mandibular, en algunos casos el ligamento osteocutáneo mandibular, y por visualización directa, los ligamentos platismo-cutáneos laterales, dejando expuesto todo el plano profundo de la mejilla y el cuello. Posteriormente, realizamos platismotomía de 4-5cm, con el vértice en la glándula submaxilar y 1-2 cm debajo del gonion. Llevamos a cabo hemostasia intraoperatoria con electrocoagulador-aspirador protegido, de forma precisa y selectiva, dado que es posible visualizar los vasos propios de los paquetes y las ramas nerviosas de cada músculo.
El abordaje submental lo realizamos sólo en caso de grandes excesos cutáneos, tratamiento de la glándula submaxilar o refuerzo de los digástricos si el piso de la boca es laxo. Abordamos la grasa preplatismal mediante liposucción ultrasónica, y el cojinete graso subplatismal por vía endoscópica.
Suturas de suspensión
Empleamos sutura Stratafix Espiral Polipropileno 3(0), (Ethicon®, Estados Unidos) para reconstruir el ligamento osteocutáneo cigomático, anclando el cojinete graso malar-medial y nasogeniano al periostio del cuerpo y arco cigomático, en dirección aproximada de 60 grados con la diagonal de Frankfurt. Fijamos el SMAS submalar cercano a la comisura oral a la fascia parotídoauricular (PAF) con el mismo tipo de sutura, hasta que se insinúe el canino.
Realizamos suspensión de la adhesión platisma-mandibular también con Stratafix Espiral Polipropileno 3(0) al ligamento auriculo-platismal, logrando definir la línea mandibular y dar volumen al gonion. Reforzamos todo el SMAS móvil sobre el SMAS fijo con Stratafix Spiral Monocryl 3(0) (Ethicon®, Estados Unidos) en sutura continua.
Llevamos a cabo suspensión del platisma inferior sobre el ECM con PDS Plus Antibacterial 3(0) (Ethicon®, Estados Unidos) y reforzado con el mismo Stratafix Spiral Monocryl 3(0).
Avance y resección de piel
Lo realizamos sin dejar tensión y en el mejor ángulo que corrija los surcos nasogeniano, labiomentoniano y el ángulo mentocervical.
El cierre quirúrgico lo hacemos con PDS Plus Antibacterial 3(0) en los 4 puntos de mayor tensión: borde anterior de la patilla, unión patilla-helix, concha mastoides y mastoides pretriquial. La región preauricular la cerramos con Ethilon 5(0) (Ethicon®, Estados Unidos), la región postauricular mastoidea con Monocryl 4(0) (Ethicon®, Estados Unidos) en plano subcutáneo.
Postoperatorio
Empleamos un vendaje tipo faja facial de compresión moderada durante 1 mes, con descansos de 12 horas por día. En la mayoría de los casos no empleamos drenajes. El primer día de postoperatorio transcurre con ingreso hospitalario, y usualmente, en el día 6 o 7 retiramos las suturas.
Posteriormente, complementamos los cuidados postoperatorios con radiofrecuencia Retraction (Tentrek®) que iniciamos entre los 3 a 5 días de la intervención y realizamos 3 veces a la semana durante 2 semanas. El seguimiento para revisión de cicatrices y resultados lo llevamos a cabo a los 2, 4 y 6 meses y después, hasta que el paciente lo permita, pudiendo tener seguimiento en muchos de ellos hasta el día de hoy.
Resultados
Recogimos un total de 70 pacientes operados en el periodo de estudio, 11 hombres y 59 mujeres, con edades comprendidas entre los 46 y 76 años (media de 62 años). De forma general, los pacientes no presentaban riesgo cardiovascular. En algunos casos empleamos algún grado de hipotensión leve (media por encima de 65 mmHg). Todos fueron sometidos a estiramiento facial con técnica de plano profundo endoscópico, con o sin extensión al cuello. Adicionalmente, en 22 de los pacientes (31.4%) realizamos blefaroplastia, y en 20 (28.6%) frontoplastia.
En casi todos los casos de cirugía primaria los excesos de piel lograban cubrir el pabellón auricular externo, con avances del SMAS que cubrieron casi la totalidad del SMAS fijo, la fascia-temporal-superficial y casi toda la amplitud del ECM, excepto en 7 casos de cirugía secundaria o por la presencia de alogenosis.
El promedio de seguimiento postoperatorio de los pacientes de nuestro grupo de estudio es de 13 meses (máximo 30 meses y mínimo 6 meses). Hasta el momento, con este seguimiento promedio no ha habido ninguna revisión quirúrgica, ni ninguna lesión motora ni sensitiva, solo contabilizamos 1 caso de hematoma, en lado derecho, no comunicado, en paciente hipertenso bajo anestesia general, que requirió drenaje también bajo anestesia general a las 3 horas de postoperatorio, y que al día de hoy no presenta secuelas ni alteración en los resultados.
En las Fig. 15 -22 presentamos en imágenes pre y postoperatorias algunos casos representativos de nuestra serie.
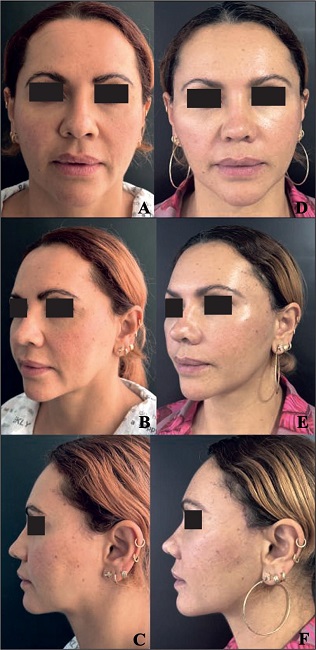
Figura 15. Caso 1. Mujer de 52 años de edad: estiramiento superior intrapiloso realizado 3 años atrás por otro cirujano con resultado insatisfactorio. Se realizó frontoplastia endoscópica subgaleal y estiramiento facial en plano profundo endoscópico con abordaje pretriquial de la patilla, sin cicatriz pre ni postauricular. A-C. Preoperatorio. D-E. Postoperatorio a los 6 meses.
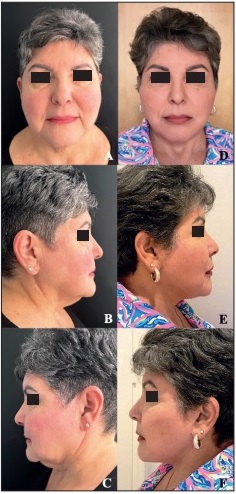
Figura 16. Caso 2. Mujer de 60 años: estiramiento endoscópico subperióstico frontotemporal y estiramiento facial en plano profundo extendido endoscópico. Liberación, resección y avance platismal-submental. Adicionalmente, se complementó con blefaroplastia inferior. A-C. Preoperatorio. D-F. Postoperatorio a los 24 meses.
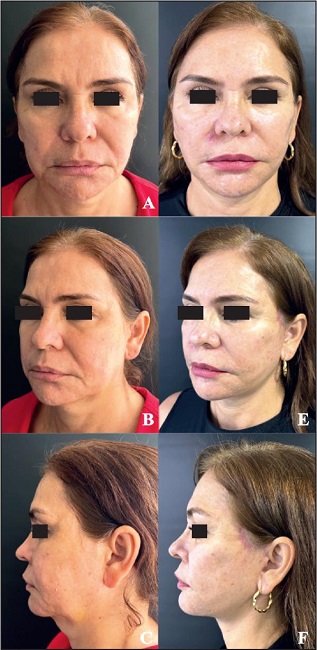
Figura 17. Caso 3. Mujer de 56 años: estiramiento facial en plano profundo extendido endoscópico y blefaroplastia superior. A-C. Preoperatorio. D-F. Postoperatorio a los 4 meses.
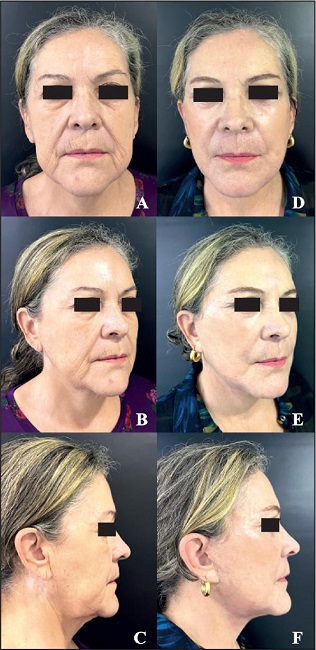
Figura 18. Caso 4. Mujer de 63 años con ritidectomía previa y cicatrices marcadas en el área mastoidea por área necrótica extensa. Se sometió a cirugía de estiramiento facial en plano profundo extendido endoscópico y blefaroplastia superior e inferior. A-C. Preoperatorio. D-F. Postoperatorio a los 8 meses.
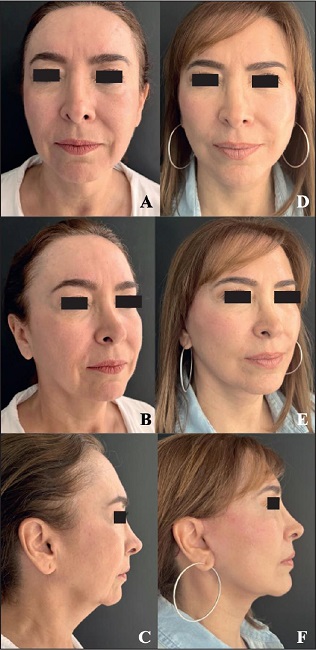
Figura 19. Caso 5. Mujer de 62 años: estiramiento facial en plano profundo extendido endoscópico. A-C. Preoperatorio. D-F. Postoperatorio a los 6 meses.
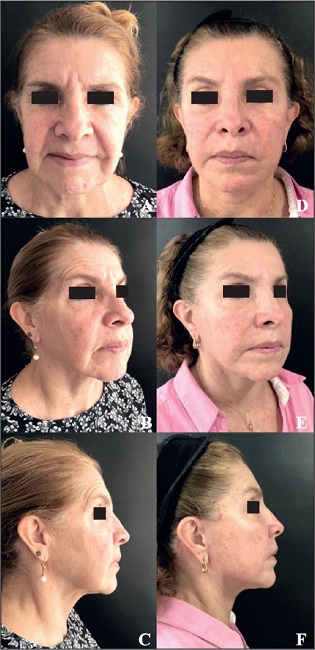
Figura 20. Caso 6. Mujer de 64 años: estiramiento endoscópico frontotemporal y estiramiento facial en plano profundo extendido endoscópico. A-C- Preoperatorio. D-F. Postoperatorio a los 14 meses.
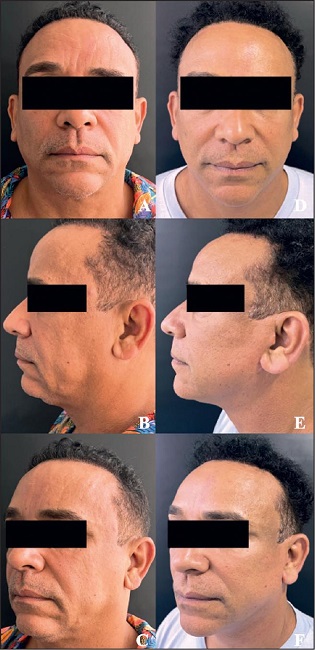
Figura 21. Caso 7. Varón de 58 años: miotomía endoscópica de los corrugadores, estiramiento facial en plano profundo extendido endoscópico y blefaroplastia inferior. A-C. Preoperatorio. D-F. Postoperatorio a los 24 meses.
Discusión
Las técnicas de plano profundo y de SMAS extendido con extensión al cuello, en nuestra experiencia, ofrecen los mejores resultados en términos de naturalidad y duración del efecto antienvejecimiento, con la ventaja adicional de las técnicas de disecciones cutáneas limitadas o compuestas que ofrecen mayor seguridad vascular, importante en pacientes fumadores, hipertensos, con alogenosis facial y otras causas de mayor riesgo microvascular.
El plano profundo facial, desde las descripciones iniciales de Hamra(4) hace unos 30 años, mostraba disecciones muy elaboradas que el promedio de los cirujanos no empleaba, dado que consideraban que el mayor riesgo de lesión de los troncos neurovasculares no justificaba su uso frente a las controversias técnicas de eficacia que en su momento se presentaban.
Los avances en el conocimiento de la anatomía facial acerca del SMAS-Platisma(3), el nervio facial(20) y los paquetes vasculares, los ligamentos faciales, los cojinetes grasos profundos y superficiales, los avances en el tropismo cutáneo, en las fascias, en las membranas intercompartimentales, en los cambios óseos degenerativos, y bien importante, en la descripción de espacios-cavidades virtuales que permiten el deslizamientos de unas estructuras sobre otras para la expresión, lenguaje y masticación, así como los avances en los cambios anatómicos y degenerativos que suceden con el envejecimiento, han permitido el desarrollo de una cirugía de verdadera estructuración en la mejilla y cuello, que a día de hoy, sólo se alcanza trabajando en el plano profundo.(16)
Cada avance en la anatomía facial quirúrgica hace más complejas las disecciones, y es el cirujano quien debe hacer un balance de riesgos entre buscar mayor estructuración a cambio de disecciones más complejas, con relativo mayor riesgo, según su habilidad.
Las disecciones complejas del plano profundo encuentran en la visualización endoscópica (VE) una herramienta de alta definición y precisa gracias a los espacios virtuales naturales de la mejilla y el cuello, dando una mayor nitidez en diferenciación y profundidad que la visualización directa con magnificación, la estimulación nerviosa, y dejando en el pasado las disecciones romas de alta incertidumbre o las disecciones tensas para los paquetes neurovasculares.
La visualización endoscópica facial ha mostrado su gran utilidad desde las publicaciones iniciales, hace cerca de 30 años, por pioneros como Isee,(22) Ramirez,(23) Vazcones y Core,(24) Fuente del Campo(25) y otros. Técnicas que, a día de hoy, se puede afirmar que son de gran utilidad, con muy buena eficacia y seguridad, principalmente en la región fronto-órbito-malar, con refinamientos cada vez más precisos como los aportados por Guyoron(26) o Saltz(27), entre otros. En estas regiones, las cavidades ópticas las crea el cirujano a través de su disección, excepto en el espacio precigomático. Son cavidades más tensas para los paquetes neurovasculares, que los hacen propensos a lesiones por tensión y obligan en casi todas las disecciones a utilizar instrumentos romos que avanzan bajo mucha tensión, y donde las estructuras, a veces, no se identifican hasta después de la disección, situación que debería ser la contraria, es decir, primero identificar las estructuras y luego proceder a la liberación y estructuración de los tejidos.
La visualización endoscópica del SMAS-Platisma fue presentada por Mani(28) y Kao,(29) pero en momentos cercanos a los del presente trabajo sin embargo, en sus publicaciones, las imágenes anatómicas de disección son de poca definición y a nuestro parecer muy proximales, limitándose al espacio premasetérico y no más allá. En nuestro trabajo, las disecciones llegan hasta el surco nasogeniano, el surco labiomentoniano traspasando por el espacio bucal, el área subcigomática y el espacio maxilar en posición más ventral al espacio premasetérico; además de transitar con la disección hasta la línea media cervical. De esta forma hemos logrado series anatómicas que ya han iniciado su publicación, la primera de ellas de la anatomía endoscópica del ligamento osteocutáneo mandibular presentada recientemente por el autor en esta misma revista.(30)
La visualización endoscópica nos ha permitido llegar a territorios profundos en la mejilla y el cuello que no han sido explorados por otras técnicas, y nos abre un abanico de posibles modificaciones en estas estructuras. Mediante esta técnica hemos alcanzado los ligamentos cigomáticos menores, el ligamento osteocutáneo mandibular(30) (que hasta ahora sólo se alcanzaba de forma subcutánea o subperióstica), los ligamentos nasogenianos, el cojinete nasogeniano y el moflete internamente, los ligamentos submentales platismales mediales y los cricoplatismales, además de que nos posibilita también la extracción de cuerpos extraños y aloplásticos, y es la mejor adaptación a la gran variabilidad anatómica encontrada en los textos clásicos de esquemas quirúrgicos, a las disecciones quirúrgicas bajo visión directa o amplificada, a descripciones de tejidos cadavéricos y a las diferencias producidas por el proceso de envejecimiento, evitando el sesgo de realizar disecciones en los tejidos de personas envejecidas con descripciones hechas para personas jóvenes, o disecciones en pacientes jóvenes con descripciones hechas para ancianos.
Los avances logrados con la visualización endoscópica nos han permitido llegar a los límites del surco nasogeniano y labiomentoniano, y hasta ahora, en las inmediaciones del espacio maxilar como próximo interés tras revisar su utilidad en la cirugía del plano profundo sin necesidad de acceder por vía palpebral. Nos han permitido también llegar al área submental desde el espacio premasetérico inferior luego de los vasos faciales, así como la mayor parte del cuello desde una ventana en el receso platisma-ECM en su extremo superior, cerca del ligamento platisma auricular.
Todo este abanico de posibilidades de visualización anatómica endoscópica posibilita plantear estrategias de accesos mínimos como la ritidoplastia en plano profundo melo-cervical con abordaje témporo-mastoideo presentada por Mani y Kao,(28,29) o la ritidoplastia en plano profundo prepatilla pretriquial-mastoides, como mostramos en el resultado de la Fig. 15, donde se trata de evitar la cicatriz preauricular en pacientes en los que la cubierta cutánea logra adaptarse al avance del colgajo de SMAS-platisma.
Conclusiones
La ritidoplastia de plano profundo con o sin extensión al cuello encuentra en la visualización endoscópica realizada a través los espacios-cavidades naturales de la cara y el cuello una herramienta altamente segura, adaptable a la anatomía de cada paciente, confiable y de gran calidad para la visualización y manipulación de las estructuras nobles que deben preservarse (nervios y vasos), además de las que se deben liberar y reposicionar (ligamentos, fascias, músculos y cojinetes grasos). Disminuye la disección cutánea de todo el cuello, preservando la cubierta cutánea y reduciendo la posibilidad de hematomas comunicantes de alto riesgo.
En nuestra opinión, estas técnicas de disección abren una ventana al conocimiento de las estructuras profundas que no se pueden visualizar de forma directa y evitan maniobras romas, tensas e inseguras para los paquetes neurovasculares.