INTRODUCCIÓN
Un tatuaje es una modificación del color de la piel, donde se crea un dibujo, figura o texto1. Con base en su permanencia en el cuerpo, existen dos modalidades: el tatuaje permanente, donde se inocula tinta en la dermis mediante perforaciones de 1-2 mm de profundidad1, y el tatuaje temporal caracterizado por la tinción de la superficie del estrato córneo con henna, producto vegetal originario de la planta Lawsonia inermis. Esta sustancia, originalmente de color marrón rojizo, suele combinarse con parafenilendiamina (PPD) con el objetivo de conseguir un aumento de intensidad y mayor duración del color2.
Los tatuajes datan del periodo paleolítico y eran comunes en el antiguo Egipto, donde se interpretaban como una manifestación natural3. La prevalencia de los tatuajes en la población es difícil de cuantificar, aunque la Asociación Española de Dermatología y Venereología (AEDV) afirma que entre un 8% y un 24% de la población tiene al menos un tatuaje3. Algunos estudios indican que esta práctica está teniendo un incremento del 3-8%4, alcanzando en los países occidentales una prevalencia del 10-20%4,5. En cuanto a los tatuajes temporales, es una práctica habitual en determinadas culturas y aumenta su número en periodos estivales, siendo aplicados tanto en adultos como en niños.
En la última década se han publicado diversos estudios que muestran diferentes complicaciones relacionadas con el grabado de tatuajes permanentes y temporales y los cuidados posteriores a estas. Para poder identificar las principales complicaciones de los tatuajes permanentes y de henna, así como los tratamientos de estas, se procedió a realizar una RS (revisión sistemática) de la literatura científica.
OBJETIVO
Identificar las complicaciones dermatológicas y los cuidados locales del tatuaje temporal y permanente descritos en la literatura científica.
MÉTODOS
Diseño del estudio
Se realizó una revisión sistemática de la literatura científica siguiendo fielmente la Declaración PRISMA para RS y metaanálisis (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)6.
Método de búsqueda
Se realizó una búsqueda en seis bases de datos: PubMed, Cochrane Library, CUIDEN, CINAHL, DARE (Database of Abstracts of Reviews of Effects) y LILACS (Literatura Latinoamericana y del Caribe en Ciencias de la Salud) y dos bases no indexadas: Dermatología Elsevier y Dermatology Online Journal. Los términos de búsqueda empleados fueron: "tattooing", "tattoo", "tatuaje", "aftercare", "skincare", "complication", "adverse event" y "cutaneous reaction".
Criterios de selección
La búsqueda se delimitó por idioma (inglés y español) y por año de publicación [últimos 10 años (2009-2019)], así como acceso libre a los documentos. Se incluyeron estudios con diferentes diseños: casos clínicos, revisiones sistemáticas, estudios observacionales y ensayos clínicos aleatorizados según las especificaciones de la Red EQUATOR (Enhancing the QUAlity and Transparency Of health Research)7.
Se seleccionaron los artículos cuyos contenidos abordaron complicaciones dermatológicas derivadas de la aplicación de un tatuaje y el tratamiento local de las lesiones secundarias. También se consideraron las reacciones dermatológicas de patologías previas que se exacerbaron o manifestaron tras la realización del tatuaje, como la sarcoidosis o el fenómeno de Koebner, así como otras reacciones etimológicamente atribuidas a la composición, fabricación, procesado y medidas de conservación de las tintas.
Se excluyeron los artículos relacionados con procesos terapéuticos médicos, ya fueran radiológicos o estéticos, como la reconstrucción areolar posterior a la mastectomía y/o el marcaje de zonas a radiar en pacientes con neoplasias susceptibles a técnicas de radioterapia. También se descartaron las complicaciones derivadas de un déficit de higiene en la técnica o falta de esterilización del material.
Método de análisis de la calidad metodológica
El análisis de la calidad metodológica de los artículos se evaluó siguiendo las recomendaciones de la Red EQUATOR mediante la aplicación de las directrices indicadas según el diseño del estudio: CARE (Case Report) para los casos clínicos, CONSORT (Consolidate Standart of Reporting Trials) para los ensayos clínicos, PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) para las revisiones sistemáticas y STROBE (Strengthening the Reporting of Observational studies in Epidemiology) para los estudios observacionales7.
Método de extracción y síntesis de datos
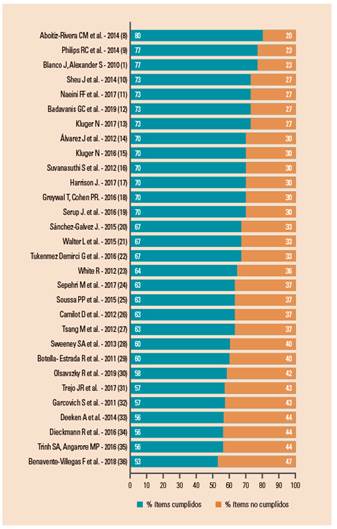
La revisión sistemática se inició con la selección de los estudios a partir del título, resumen y posteriormente a texto completo mediante una revisión por pares (STP y MNP). En los documentos en los que hubo discrepancias intervino un tercer revisor (JRL). Una vez depurada la base de datos se procedió a la evaluación de la calidad de los documentos mediante los criterios de calidad propuestos por la Red EQUATOR, implementando las guías correspondientes al tipo de diseño del artículo. Aquellos estudios con calidad baja (cumplieron el 50% o menos de los ítems de la guía) fueron descartados para el análisis de resultados y se incluyeron únicamente los estudios de calidad media (cumplieron entre el 51% y el 70% de los criterios establecidos) y los de calidad alta (cumplieron el 70% o más de los ítems).
RESULTADOS
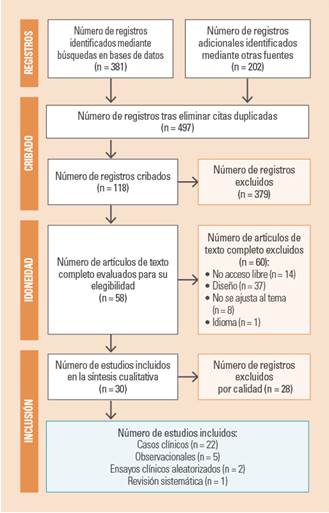
Se obtuvieron 381 artículos procedentes de las 6 bases de datos y 202 de las dos fuentes no indexadas, con un total de 583 artículos (fig. 1). En el proceso de depuración se eliminaron 86 artículos por estar duplicados y 379 tras la revisión por título y resumen, quedando seleccionados 118 artículos para su valoración a texto completo. Tras la lectura completa de los documentos, se eliminaron 60 artículos, quedando seleccionados un total de 58 artículos de los cuales solo 30 cumplieron los criterios de calidad definidos en las directrices de la Red EQUATOR: 22 tenían diseño de caso clínico, 5 eran estudios observacionales, 2 ensayos clínicos y uno era una revisión sistemática (fig. 2). El número total de sujetos incluidos en los estudios fue de 1972.
Moher D, Liberati A, Tetzlaff J, Altmas¡n DG, The PRISMA Group (2009). Preferred Reportin Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. PLos Med. 6(6):e1000097.doi:10.1371/journal.pmed100009.
Figura 1. Selección de artículos en la revisión sistemática según la Declaración PRISMA.
elaboración propia.
Figura 2. Grado de calidad de los artículos finales según el porcentaje de ítems cumplidos de las declaraciones correspondientes.
Complicaciones dermatológicas de tatuajes
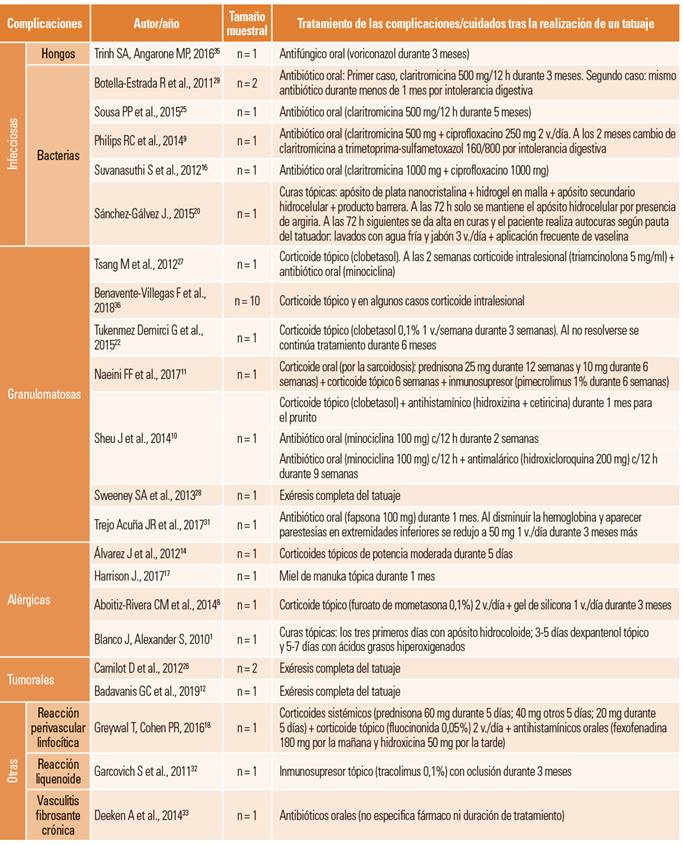
En 28 de los 30 artículos finales se estudiaron un total de 1799 alteraciones dérmicas tras el grabado de un tatuaje. Para el análisis de los 22 casos clínicos seleccionados con una muestra acumulada de 33 sujetos, se utilizó la clasificación propuesta por Forni et al.37, siendo más prevalentes las reacciones granulomatosas [48,48% (n = 16)], seguidas de las infecciones [21,21% (n = 7)] y las reacciones alérgicas [12,12% (n = 4)] (tabla 1). Respecto a los 5 estudios observacionales, en dos de ellos se realizó un análisis retrospectivo sobre las complicaciones de los tatuajes13,19 en los que se incluyó a 436 sujetos, identificándose como principal complicación la reacción alérgica asociada al pigmento rojo. En otros dos estudios observacionales, con una muestra de 949 sujetos15,21, se evaluó la sintomatología más común tras el grabado de un tatuaje permanente, siendo el prurito, la inflamación y el dolor las manifestaciones clínicas más prevalentes. El quinto estudio observacional, que incluyó a 406 sujetos de estudio24, evaluó la relación entre reacciones papulonodulares en tatuajes permanentes y la sarcoidosis, mostrando que de los 92 casos que presentaron este tipo de reacciones, 27 (29,3%) sujetos presentaron sarcoidosis local o sistémica destacando que el 74% (n = 20) de estos se asoció al pigmento negro.
Tabla 1. Casos clínicos: abordaje de complicaciones y cuidado de la piel tras la realización de un tatuaje. Basado en la clasificación propuesta por Forni et al.37
Fuente: elaboración propia.
En cuanto a la revisión sistemática analizada34, los resultados obtenidos fueron 27 artículos que registraron un total de 67 reacciones adversas relacionadas con infecciones locales y sistémicas debidas a tatuajes, aunque se excluyeron las infecciones por hongos o micelos. Estas se asociaron a medidas de higiene deficientes durante el proceso de la aplicación del tatuaje o la contaminación de las tintas.
Cuidados locales de los tatuajes
Aunque todos los casos clínicos analizados en esta RS (n = 22) abordaron los cuidados locales y tratamientos aplicados (tabla 1), solo tres de ellos, junto a los dos ensayos clínicos, plantearon como objetivo el abordaje local de las complicaciones tras la realización de un tatuaje. En el caso descrito por Harrison17 no se obtuvieron resultados con la administración de antibióticos y corticoides, por lo que posteriormente se utilizó la miel de manuka para el tratamiento de la dermatitis tras la realización de un tatuaje, consiguiendo la desaparición de las lesiones hipertróficas en las primeras 24 horas y una resolución completa al mes tras su aplicación diaria.
En el estudio de Blanco y Alexandre se trataron las lesiones mediante apósitos basados en los principios de cura en ambiente húmedo para resolver el edema, dolor y picor que apareció a las 24 horas del grabado del tatuaje permanente, argumentando que las primeras horas tras su realización, el tatuaje debe ser considerado como una herida en la piel1. Para ello, utilizaron apósitos hidrocoloides durante los tres primeros días, seguido de la aplicación de ácidos grasos hiperoxigenados, consiguiendo la remisión completa de la sintomatología a los 7 días. Por último, Sánchez-Gálvez expone un caso con posible colonización bacteriana en la zona tatuada20. El tratamiento de elección fue la aplicación de un apósito de plata nanocristalina, hidrogel en malla y oclusión con un apósito secundario hidrocelular. A las 72 horas, solo se mantuvo el apósito hidrocelular por presencia de argiria, consiguiendo el alta de curas a los 3 días.
Por otra parte, hubo dos ensayos clínicos aleatorizados que compararon la eficacia entre la aplicación de dos cremas tras la realización de un tatuaje. En el estudio de White, con cegamiento y aleatorización, se incluyeron 25 sujetos para la evaluación de una crema diseñada para los cuidados tras la realización de un tatuaje (Forever ink balm®) compuesta por miel de manuka, un derivado del ácido hialurónico, pantenol y vitamina E y se comparó con una crema patentada para el cuidado del área del pañal, formulada a base de vaselina, lanolina y alcohol de lanolina. Las variables estudiadas fueron el eritema, la sequedad, el edema y el tejido desvitalizado. Los resultados no mostraron diferencias estadísticamente significativas entre la aplicación de ambas cremas23.
El estudio de Olsavszky et al., con cegamiento, incluyó 56 sujetos donde se compararon dos formulaciones a base de dexpantenol al 5%, una en ungüento (Bepanthen® Ointment) y otra en forma de emulsión (Bepanthen® Emulsión), siendo las variables estudiadas la pérdida de agua transepidérmica (TEWL), la tolerabilidad de la cura y la satisfacción del usuario. Para ello, los sujetos debían aplicar el producto de 4 a 8 veces al día en la zona tatuada. Los resultados indicaron que ambas cremas pueden ser adecuadas si se aplican de 4 a 8 veces al día durante 14 días, aunque no se observaron diferencias significativas en los resultados obtenidos30.
DISCUSIÓN
La parafenilendiamina (PPD) es una amina aromática hidrofílica utilizada de forma habitual en los tatuajes provisionales. El bajo peso molecular y la alta adherencia de la PPD confieren a esta sustancia un elevado poder alergénico14,38. La actual normativa europea, que data del año 2009, exige concentraciones máximas de un 2% de PPD en el tinte capilar38,39, dato que contrasta con estudios sobre concentraciones de PPD en tatuajes temporales en los que se alcanzan cifras de un 15%38,39. En el caso de la henna adulterada con PPD se encuentra en un vacío legal, ya que no es considerada producto cosmético ni sanitario14,39.
Por otra parte, la tinta de los tatuajes permanentes está regulada por la Directiva General de Sanidad del producto (92/59/CEE) de la Unión Europea12 y por la resolución española del Consejo de Europa ResAP (2008) sobre tatuajes permanentes en la que se describen las exigencias que debe cumplir el etiquetado de las tintas40. Aun así, un número variable de los productos que se dispensan en España proceden de Estados Unidos y/o Asia y no están obligados a declarar la composición de las tintas12,40. Un estudio de 2013 estipulaba que el 10% de las tintas están contaminadas40. Rahimi afirma que las tintas de los tatuajes pueden contener nanopartículas, colorantes azoicos, benzopireno, concentraciones de fenol, hidrocarburos y diversos alérgenos como el níquel y el amoniaco. Estos compuestos migran por el sistema sanguíneo produciendo efectos tóxicos en diversas partes del cuerpo, incluidos el cerebro y el sistema nervioso, alterando la actividad de las mitocondrias en las células. Por otra parte, no debemos olvidar que algunos de estos componentes tienen propiedades cancerígenas, aunque no se haya establecido una conexión clara entre los tatuajes y el cáncer41.
El color de las tintas tiene relación con sus componentes, y por tanto con las complicaciones que se puedan generar. Por ejemplo, en los tatuajes amarillos es habitual encontrar reacciones fotoinducidas. Pero la tinta que ha sido más estudiada por su prevalencia en las complicaciones de los tatuajes es la tinta roja, la cual además de los trastornos anteriormente descritos puede generar reacciones liquenoides y casos de dermatitis por contacto42.
Tras la investigación realizada, la única revisión sistemática encontrada se limita a los eventos de origen infeccioso, por lo que la comparación de los resultados obtenidos en este artículo se ve imposibilitada por la falta de documentación34. La bibliografía encontrada en un primer momento fue escasa, por lo que se decidió ampliar el periodo de búsqueda y realizar la investigación en bases complementarias. Por otra parte, hay que tener en cuenta que la mayoría de los artículos publicados son casos clínicos, seguido por los estudios observacionales y ensayos clínicos aleatorizados, por lo que los autores nos cuestionamos la calidad de los diseños elegidos para la publicación de complicaciones y cuidados en el tatuaje, pese a que los artículos presentados son de calidad media-alta.
Las alteraciones en la piel son un porcentaje significativo de los motivos de consulta en atención primaria. Las enfermeras se han convertido en el referente en el cuidado de la piel, siendo las lesiones dermatológicas el 39,22% de la carga asistencial en algunos centros de atención primaria43. Por tanto, es interesante que estén formadas en el manejo de las lesiones por tatuajes, en sus cuidados y en la identificación de sus complicaciones, para poder ofrecer a la población una atención de calidad.
En futuras investigaciones se propone un estudio en el que atención primaria establezca un trabajo colaborativo con salud pública y los centros de tatuaje existentes en la zona básica de salud, para así determinar la epidemiología de las personas tatuadas, así como el porcentaje de complicaciones derivadas de esta práctica. Esta alianza podría ser el inicio de un programa de educación sobre el cuidado de la piel antes, durante y después del tatuado, tanto en el centro sanitario como en el ámbito comunitario, ya fuera en los centros de tatuaje o en el ámbito escolar.
CONCLUSIONES
La aplicación de tatuajes provisionales y permanentes es un aspecto presente en diferentes culturas y que en los últimos años ha tenido un auge importante. Actualmente, los centros de tatuajes están regulados por normativas municipales y están fuera del control sanitario. La aplicación de un tatuaje permanente es una técnica invasiva mediante la que se inoculan sustancias sin control sanitario y no están exentas de riesgo y complicaciones como las infecciones, cuadros de rechazo de los materiales inoculados y la aparición de lesiones que antes de la aplicación de los tatuajes estaban en estado latente. Estos aspectos hacen necesario que desde el punto de vista sanitario se actualicen conocimientos y se generen evidencias para poder realizar un abordaje seguro y eficaz en los cuidados y las complicaciones de los tatuajes tanto permanentes como provisionales.
De otro modo es necesario el desarrollo de estudios epidemiológicos que permitan dimensionar este problema de salud y por ende establecer políticas sanitarias acordes a las necesidades de la población para identificar los focos de inequidad y de riesgo. En estos términos, desde una perspectiva sanitaria, la regulación de los centros de tatuajes debería ser llevada a cabo desde los diferentes departamentos de Salud Pública a fin de identificar la población afectada por las complicaciones asociadas, determinar los focos y diseñar estrategias de abordaje conjuntas en coordinación con los centros de atención primaria.
Los resultados obtenidos en esta revisión ponen de manifiesto la variabilidad clínica existente en el cuidado local de las complicaciones de los tatuajes, así como la necesidad de desarrollar documentos de consenso que ayuden a los profesionales en la práctica asistencial a aplicar los cuidados y los tratamientos en los tatuajes de acuerdo con las evidencias disponibles. En cuanto a la identificación de las complicaciones, se hace necesario hacer una difusión del conocimiento a los profesionales sanitarios, que permita establecer un diagnóstico adecuado a las manifestaciones clínicas que presenta la persona en función de sus antecedentes, factores de exposición, la técnica aplicada y los cuidados posteriores, ya que así el tratamiento y los resultados de este permitirán avances a nivel sanitario en el manejo de los tatuajes.
Es necesario seguir investigando en este campo, ya que las evidencias actuales son de baja calidad, hay que mejorar los diseños de los estudios y reducir la heterogeneidad de estos. Es necesario generar evidencias que permitan a los clínicos disponer de herramientas útiles para garantizar la seguridad de las intervenciones y realizar una adecuada gestión de los procesos a fin de minimizar los problemas relacionados con tatuajes tanto provisionales como permanentes.














