INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define demencia como “síndrome causado por una enfermedad del cerebro, usualmente de naturaleza crónica o progresiva, en la cual hay una alteración de múltiples funciones corticales superiores, incluyendo la memoria, el pensamiento, la orientación, la comprensión, el lenguaje, la capacidad de aprender y de realizar cálculos, y la toma de decisiones” 1.
La enfermedad de Alzheimer (EA) es la forma más común de demencia, contribuyendo con un 60%-70% de los casos 1. Esta enfermedad se ha convertido en la gran epidemia silenciosa del siglo XXI y en un gran reto para la sostenibilidad de cualquier sistema social y sanitario. Teniendo en cuenta la mejora de la esperanza de vida y el envejecimiento de la población, se prevé que esa cifra siga aumentando, a la luz de los datos que muestran el incremento de población afectada conforme se avanza en edad 2. Según la OMS 1, en 2015 el Alzheimer y otras demencias afectaban a 47 millones de personas en todo el mundo (en torno al 5% en la edad avanzada), cifra que se espera que aumente a 75 millones en 2030 y a 132 millones en 2050.
El Alzheimer es una enfermedad neurodegenerativa, multifactorial y de causa desconocida, que solamente en un 1% de los casos es de origen genético 3. En los casos esporádicos, el desarrollo de la enfermedad se debe probablemente a la conjunción de factores genéticos y ambientales, todavía poco definidos, siendo la edad el único factor de riesgo no modificable 3. Sin embargo, no afecta únicamente a personas mayores, pues cerca de un 9% de los casos corresponden a la demencia precoz, cuyos síntomas comienzan a aparecer antes de los 65 años 2. Dado el desconocimiento existente acerca de las causas exactas que provocan la aparición de esta patología, los estudios centran la búsqueda en los factores de riesgo que tienen mayor relación con su aparición. Se han hallado factores de riesgo no modificables como la edad, la genética y la etnia; y factores de riesgo modificables como la baja reserva cognitiva, el consumo de alcohol, el hábito de fumar, y determinadas enfermedades crónicas como la depresión, la hipertensión arterial y la diabetes mellitus 4 5 6 7 8.
El Alzheimer es una de las principales causas de discapacidad y dependencia entre las personas mayores. Esto implica un deterioro progresivo que afecta a la memoria, a las capacidades cognitivas y al comportamiento, interfiriendo notablemente en la capacidad de la persona para llevar a cabo las actividades de la vida diaria (AVD). Supone la pérdida de la independencia para el funcionamiento normal en el contexto personal, laboral, familiar y social de la persona que la sufre 2. Según diversos autores, los síntomas de alarma que caracterizan a la persona con EA son: pérdida de memoria, alteraciones en la orientación, problemas con el lenguaje, alteraciones práxicas, gnósicas, del estado de ánimo y de la conducta 9 10 11.
Existe un creciente consenso respecto a la hipótesis de que determinadas medidas preventivas, llevadas a cabo sobre determinados factores de riesgo modificables, podrían mejorar y encontrar un beneficio en estos pacientes desde la Atención Primaria de Salud (APS). Medidas que, a su vez, serían beneficiosas para el control y la prevención de otras enfermedades crónicas como por ejemplo las enfermedades cardiovasculares. Una intervención sobre la alimentación, unida al ejercicio físico, el abandono del consumo de tabaco y alcohol, el fomento de la interacción social y de la actividad cognitiva, entre otras, podrían traducirse a largo plazo en beneficiosas para conseguir un envejecimiento más activo y saludable en las personas que sufren la EA 2.
Actualmente, en las demencias en general, y en las de tipo Alzheimer en concreto, no existe un tratamiento farmacológico curativo. Por ello, se debe valorar la aplicación de otros tratamientos, aplicados en conjunto o de forma separada, como las denominadas terapias no farmacológicas o complementarias. Estas son un conjunto de intervenciones y actividades cuyo objetivo es retrasar el deterioro cognitivo para mantener la participación de las personas en las actividades diarias el mayor tiempo posible, retrasar la progresión de su enfermedad y apoyar su vida independiente en el hogar 12.
Diversos autores han demostrado que estas terapias, combinadas con tratamientos farmacológicos, pueden ser efectivas o incluso más en algunos casos en que el uso de fármacos por sí solos no son suficientes para algunos de los síntomas de esta enfermedad 9 12 13. Entre las terapias, centradas en el paciente, se hallan la estimulación cognitiva y el entrenamiento cognitivo, la Actividad Física (AF) y rehabilitación, el entrenamiento de AVD, así como otras terapias ocupacionales aplicadas a través de la música, la relación con animales, el arte, etc. 13
Los efectos que la EA tiene sobre las personas que la padecen y sobre sus familiares es un problema prioritario de Salud Pública, por su impacto tanto a nivel sociosanitario como económico. Los sistemas de atención médica en todo el mundo se enfrentan al desafío de que cada vez es mayor el número de personas afectadas por esta enfermedad, existiendo la necesidad de desarrollar planes para implementar estrategias y combatir este desafío 14 15. Por todo ello, el objetivo de esta revisión es evaluar la efectividad de las terapias no farmacológicas aplicadas en personas con EA en APS.
MATERIAL Y MÉTODOS
Se realizó una revisión sistemática, siguiendo las directrices de la Preferred Reportin ítems for Systematic Reviews and Meta-Analyses (PRISMA) 16. Se utilizó la estrategia PICOS (Participants, Interventions, Comparisons, Outcomes and Study desing) 17 para la búsqueda de información (P: paciente con EA; I: tratamiento con terapias no farmacológicas; C: No aplicación de terapias no farmacológicas; O: efectividad de las terapias no farmacológicas en pacientes con EA).
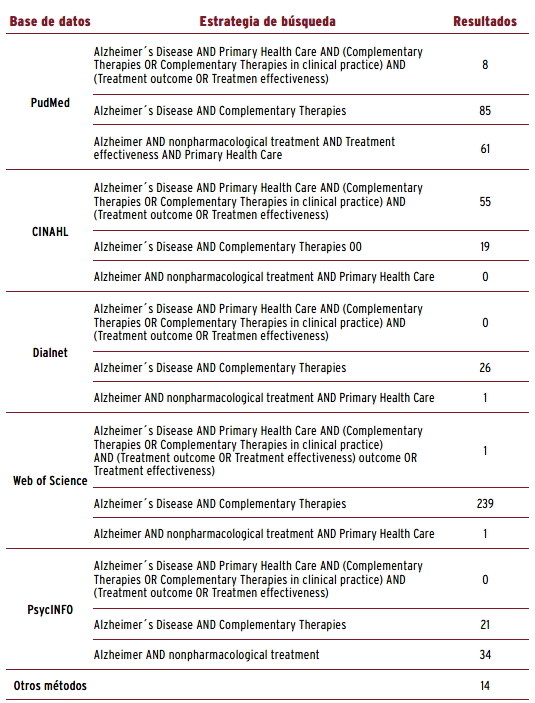
Se consultaron las siguientes bases de datos: PubMed, Dialnet, CINAHL, Web Of Science y PsicINFO. La estrategia de búsqueda se centró en elaborar diferentes cadenas de búsqueda a partir de los Descriptores en Ciencias de la Salud (DeCS), así como sus correspondientes Medical Subject Headings (MeSH) combinados con los operadores booleanos AND y OR. Los términos DeCS usados fueron: Enfermedad de Alzheimer, Atención Primaria de Salud, Terapias Complementarias, Efectividad y Resultado del tratamiento; y los MeSH: Alzheimer´s Disease, Primary Health Care, Complementary Therapies, Effectiveness, Treatment outcome y treatmen effectiveness. También se usaron los siguientes términos a texto libre: terapias no farmacológicas (nonpharmacological treatment, en inglés). La estrategia de búsqueda se puede observar en la TABLA 1.
La calidad metodológica de los estudios observacionales se evaluó mediante el método Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) 18. Esta herramienta consta de un total de veintidós ítems con una puntuación máxima de 22 puntos. Los artículos se clasificaron como débiles, cuando alcanzaban una puntuación menor del 33% de la puntuación total; moderados, si la puntuación estaba entre el 34% y el 66%; y fuerte, cuando la puntuación era superior al 66%. Para los Ensayos Controlados Aleatorios (ECA) se empleó la herramienta de la Colaboración Cochrane 19. El riesgo de sesgo de la Colaboración Cochrane evalúa el riesgo de varias formas de sesgo: sesgo de selección, sesgo de rendimiento, sesgo de deserción y sesgo de información; cada elemento puede clasificarse como riesgo de sesgo bajo, poco claro o alto. Para las revisiones sistemáticas se empleó la herramienta A Measurement Tool for Assessment of Multiple Systematic Reviems (AMSTAR-2) 20, clasificando en cuatro niveles la calidad: Alta, Moderada, Baja y Críticamente Baja. La calidad de la evidencia (niveles de evidencia y grados de recomendación) se evaluó mediante el Joanna Briggs Institute (JBI) 21; esta escala valora la evidencia según el diseño del estudio en cinco niveles y los grados de recomendación en dos (A para una recomendación fuerte y B para una débil).
Se incluyeron los artículos publicados entre abril de 2017 y abril de 2022, escritos en inglés y español, cuyos sujetos de estudio fueran pacientes con EA y donde se evaluó la efectividad de las terapias complementarias aplicadas a estos pacientes en el contexto de la APS. Se excluyeron aquellos estudios que se centraran únicamente en tratamientos farmacológicos, aplicados a animales o que no alcanzasen los objetivos del estudio. También se excluyeron los artículos cuya calidad metodológica no fue posible evaluar tras lectura crítica por falta de información en método o en la mayoría de los apartados.
Las búsquedas bibliográficas y la evaluación de los artículos para su inclusión en la revisión fue realizada por dos autores (M Ruiz-Hernández y R Mur-Gomar) de forma independiente durante el mes de mayo de 2022. Si surgían discrepancias, los autores discutían entre sí, pidiendo al tercer autor (R Montejano-Lozoya) que resolviera la divergencia, si era necesario. Todos los autores llegaron a un acuerdo unánime sobre los criterios de elegibilidad establecidos. En cada estudio se extrajeron los siguientes datos: características demográficas (país, diseño del estudio, muestra, sexo, media de edad y/o desviación estándar, tipo de terapia y efectividad); objetivos del estudio; intervención; evaluación; y resultados/conclusiones. El protocolo de revisión se registró en el Registro Internacional de Revisiones sistemáticas (PROSPERO) con número de CRD42022361802.
RESULTADOS
Se encontraron un total de 551 estudios, de los que se eliminaron 54 por estar duplicados. Tras leer los títulos y resúmenes, se rechazaron 393 por no cumplir los criterios de inclusión. De los estudios recuperados a texto completo, se excluyeron 63 por no dar respuesta a los objetivos planteados, y tras un cribado de calidad metodológica quedaron 19 artículos para la revisión [FIGURA 1]. De todos ellos, dos eran revisiones sistemáticas y metanálisis 22 23, tres revisiones sistemáticas24 25 26, cinco estudios cuasi-experimentales27 28 29 30 31 y nueve ensayos clínicos32 33 34 35 36 37 38 39 40. En la TABLA 2 se presenta un resumen con las características de cada estudio.
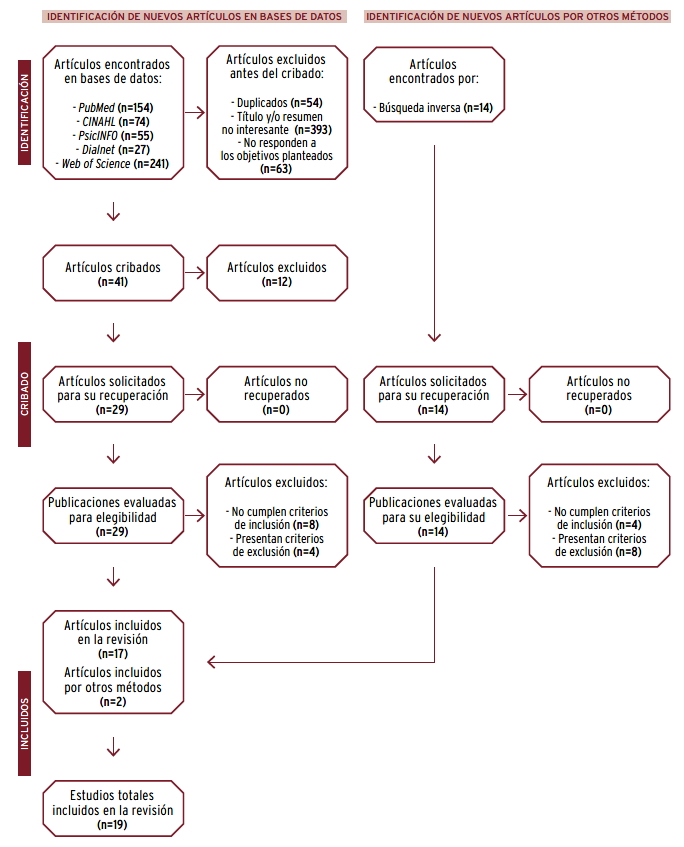
Figura 1. Análisis de los artículos incluidos en la revisión sobre terapias complementarias y su efectividad en personas con Alzheimer.
Se analizaron un total de 4.791 participantes. La mayoría de las personas incluidas en los estudios eran adultos mayores de sesenta años con EA en fase leve y/o moderada. Todas ellas fueron seleccionadas a través de centros de salud o residencias. Los profesionales encargados de aplicar las diferentes intervenciones eran fisioterapeutas, enfermeras y psicólogos, entre otros. Se aplicaron varias terapias no farmacológicas, todas ellas en sesiones de una o dos horas, varias veces a la semana, durante varias semanas o meses. La mayoría de los estudios comparan la eficacia de las terapias usando escalas de valoración, específicas para cada caso, antes y después de su aplicación, o bien respecto a un grupo control. Todas las terapias incluidas en resultados se pueden clasificar en tres grupos, al igual que realizan otros autores13. Estas son: Actividad física y tratamiento rehabilitador; Terapia ocupacional; Estimulación cognitiva.
Actividad física y tratamiento rehabilitador.
Un 36,8% de los estudios incluidos 22 24 32 34 36 38 40 analizaron la eficacia del tratamiento con actividad física y rehabilitación en personas con EA, bien con determinadas actividades en concreto, o con la combinación de varias actividades físicas. Lanza et al. 36 concluyeron que la aplicación de actividad motora, basada en Shiatsu, mejoraba los síntomas depresivos de forma significativa tras diez meses de intervención. Morris et al. 38, tras analizar la eficacia del ejercicio aeróbico de intensidad moderada durante veintiséis semanas, indicaron una ganancia moderada en la capacidad funcional y una mejoría en el rendimiento de la memoria, debido a su correlación con los beneficios cardiorrespiratorios que proporcionaba.
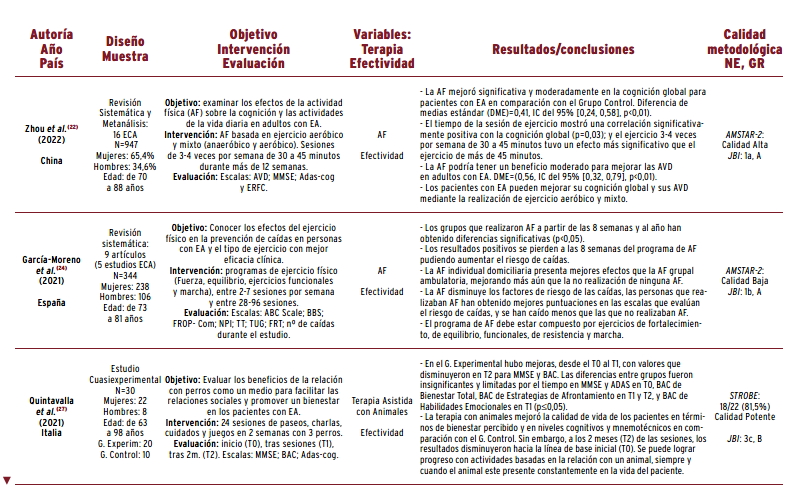
Tres estudios22 24 40 analizaron la combinación de varios ejercicios; concretamente, Zhou et al. 22 aplicaron una combinación de ejercicios aeróbicos y mixtos (aeróbico y anaeróbico), observando avances favorables en la cognición global y en las AVD de los pacientes tras sesiones de treinta-cuarenta y cinco minutos por semana durante tres meses. Los estudios de García-Moreno et al. 24 y De Sousa et al. 40 combinaron varias actividades, como la aplicación de ejercicios de fuerza, equilibrio, marcha, resistencia, etc.; en ambos estudios se observó un menor riesgo de caídas en las personas tras su aplicación.
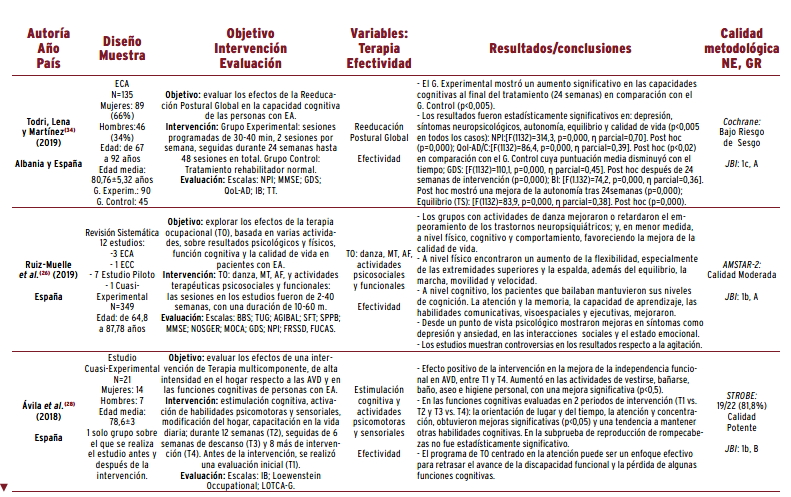
Respecto a la aplicación de tratamiento rehabilitador, dos estudios 32 34 indicaron que las personas que realizaron reeducación postural global durante veinticuatro semanas mejoran de forma significativa su calidad de vida; observaron mejorías en la capacidad cognitiva, la depresión, la autonomía y el equilibrio.
Terapia ocupacional.
Un 47,4% de los estudios revisados incluyen terapia ocupacional. En algunos de ellos se usa un solo tipo de terapia, y en otros la combinación de varias modalidades. En dos estudios 25 27 se realiza terapia con animales, concretamente con perros; Klimova et al. 25 indicaron un beneficio relacionado con la salud física y mental de esta terapia tras ser aplicada de dos semanas a seis meses; los pacientes mejoraron sus condiciones sociales con disminución del aislamiento y aumentaron su equilibrio con una disminución del riesgo de caídas. El estudio cuasiexperimental de Quintavalla et al. 27, tras aplicar veinticuatro sesiones con paseos, charlas, cuidados y juegos con perros, concluyeron que la calidad de vida de las personas con EA mejoraba en términos de bienestar percibido y en niveles cognitivos y memorísticos; sin embargo, la efectividad disminuyó a los dos meses; estos autores concluyen que existe beneficio siempre y cuando el perro este presente en la vida del paciente de forma constante.
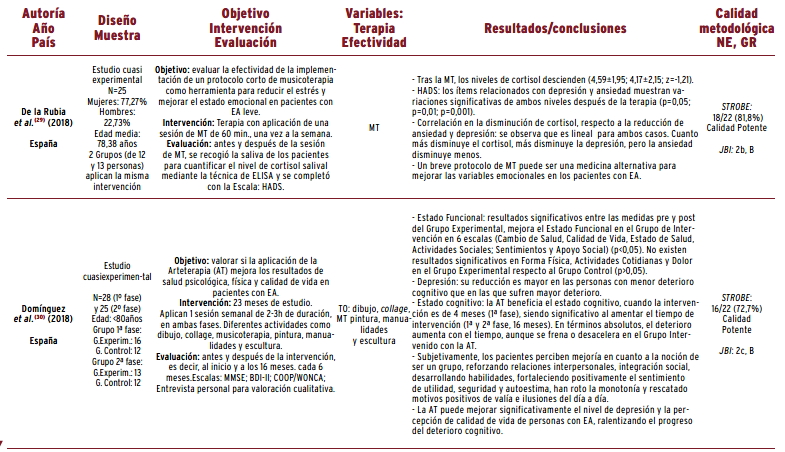
La musicoterapia aplicada también obtiene eficacia demostrada en varios estudios. De la Rubia et al. 29 observaron que una aplicación de una sesión de sesenta minutos por semana mejoraba variables emocionales como la ansiedad y la depresión. Un ECA realizado por Lyu et al. 35, tras aplicar terapia con sesiones basadas en escuchar música, canto y lectura de letras de canciones, demuestra que la musicoterapia es eficaz para mejorar la memoria y la capacidad del lenguaje en pacientes con EA.
El estudio de Ruiz-Muelle et al. 26, combinando baile y danza con musicoterapia, demostró que los pacientes mejoraron su flexibilidad, retardando el empeoramiento a nivel físico; y a nivel cognitivo, mejoraron la memoria, el aprendizaje y las habilidades de comunicación; en definitiva, obtuvieron una mejor calidad de vida.
La aplicación de sesiones de arteterapia con diferentes actividades como dibujo, pintura, escultura, musicoterapia, etc., supuso una mejora del estado cognitivo tras cuatro meses de tratamiento; y de forma significativa a los dieciséis meses, ralentizando el deterioro cognitivo y mejorando los cuadros depresivos y la autopercepción de la calidad de vida 30.
La aplicación de una terapia mixta, combinando actividades físicas, hortícolas, musicales, artísticas e instrumentales de la vida diaria, analizada por Kim et al. 33, supuso una mejora en funciones cognitivas, depresión, memoria subjetiva y calidad de vida de forma significativa. Pongan et al. 39 aplicaron en dos grupos distintas terapias: en uno canto y en otra pintura. Los resultados hallados demostraron a lo largo del tiempo mejoría en ambos grupos respecto a la ansiedad y la calidad de vida; el grupo con pintura mejoró en depresión. Un estudio de revisión sistemática con metanálisis de diecisiete ECA realizado por Liang et al. 23 concluyó que las terapias de actividad física, musicoterapia y entrenamiento cognitivo tienen efectos beneficiosos en adultos mayores con EA.
Estimulación cognitiva.
Solamente tres estudios 28 31 37 incluidos en esta revisión analizan la efectividad de las terapias con estimulación cognitiva en personas con EA. Ávila et al. 28, tras aplicar un programa de intervención basado en estimulación cognitiva, habilidades psicomotoras y sensoriales, mostraron que existía una mejoría respecto a la independencia funcional para las AVD y a la orientación temporo-espacial. García-Casal et al. 31 indicaron beneficios en el reconocimiento de emociones y en las AVD tras aplicar un tratamiento combinado de estimulación cognitiva con reconocimiento de emociones, durante veinte sesiones con una frecuencia de dos sesiones por semana. Y López 37, usando cuadernos de repaso con ejercicios en personas con demencia moderada-leve y trabajando la orientación temporo-espacial, observó beneficios respecto a las capacidades intelectuales, al producirse un retraso en la progresión del deterioro de las funciones ejecutivas.
Calidad metodológica de los estudios.
La mayoría de los ECA 32 34 35 36 38 39 40 obtuvieron bajo riesgo de sesgo, solamente dos obtuvieron riesgo de sesgo poco claro 33 37. Respecto a las revisiones sistemáticas y metanálisis, dos estudios 24 25 obtuvieron una calidad baja, dos moderada 23 26 y uno alta, en el caso de un metanálisis 22. Todos los estudios cuasiexperimentales valorados con la escala STROBE se clasificaron con calidad fuerte 27 28 29 30 31. Respecto al nivel de evidencia, los estudios de revisión sistemática y metanálisis, así como los ECA, obtuvieron los niveles más altos: 1a 22 23 1b 24 25 26 28 y 1c 32 33 34 35 36 37 38 39 40. Un 63,2% obtuvieron un grado de recomendación fuerte 22 23 24 26 32 35 36 38 39 40 y un 36,8% débil 25 27 28 29 30 31.
DISCUSIÓN
En esta revisión se ha analizado la eficacia de las terapias no farmacológicas en pacientes con EA. Los resultados muestran que, a pesar de existir gran variedad de tratamientos con terapias complementarias, todas ellas, aplicadas de forma aislada o combinada, durante un tiempo prolongado, son eficaces para prevenir o retardar las manifestaciones clínicas de esta enfermedad. En todos los estudios revisados se constata una aplicación rigurosa de las terapias usadas, tanto respecto a las sesiones, al tiempo de aplicación, como al seguimiento y evaluación; los autores han usado escalas validadas para estimar su eficacia. De hecho, de los diecinueve estudios incluidos solamente dos revisiones sistemáticas 24 25 obtienen calidad metodológica baja, el resto alcanzan una buena calidad científica.
La aplicación de terapias basadas en AF demuestran una mejora significativa de la capacidad cognitiva de los pacientes con EA, relacionada con un mayor tiempo de aplicación, si se comparan con pacientes no tratados 22 23 36 40. El ejercicio aeróbico que combina entrenamiento de fuerza, equilibrio y ejercicios funcionales, puede mejorar la marcha, el equilibrio y prevenir las caídas en pacientes con EA leve y moderada, además de mejorar de forma generalizada la capacidad funcional y, por tanto, el desarrollo de las AVD de estos pacientes 22 24 36 38 40. El Shiatsu, considerado como una de las actividades más fáciles, seguras y no invasivas, mejora a nivel cognitivo y funcional, disminuyendo los síntomas depresivos de las personas que lo practican a los tres y seis meses de tratamiento 36. Además, las ganancias relacionadas con la AF en la aptitud cardiorrespiratoria se asocian con un mejor rendimiento de la memoria y una reducción de la atrofia del hipocampo, lo que sugiere que pueden ser importantes para generar beneficios cerebrales 38. Sin embargo, el mecanismo exacto sigue sin estar concretado 23. La reeducación postural global también obtiene beneficios significativos a partir de las veinticuatro semanas de tratamiento en pacientes con EA, a nivel del equilibrio y autonomía 34, estado mental, depresión y calidad de vida 32 34.
Las terapias ocupacionales son diversas, y cada vez más su uso se promueve en los ámbitos sociosanitarios. La música y el arte empleadas en pacientes con EA muestran resultados muy favorables. Concretamente, los pacientes con talleres de pintura y canto mejoran en dolor, depresión, ansiedad y calidad de vida 39. La MT mejora la memoria y la capacidad del lenguaje en personas con EA leve y reduce los síntomas psiquiátricos en aquellos con EA moderada y grave 35. En el estudio realizado por de la Rubia et al. 29 hallan una correlación lineal y significativa entre la disminución de los niveles de cortisol (estrés), que muestran los pacientes tras aplicar una intervención de MT, y la mejoría en depresión y ansiedad. Sin embargo, no hay un efecto significativo en cuanto a mejora funcional para las AVD 35. Pero, el hecho de que estas intervenciones tengan una aplicación segura y de costes reducidos las convierte en una de las mejores alternativas por su calidad-precio 23. Otro ejemplo de estas nuevas terapias es la terapia animal, concretamente la canina; esta produce efectos beneficiosos en pacientes tanto con demencia como EA, presentando alguna mejora o mantenimiento respecto al comportamiento, estado anímico y cognitivo, AVD, estrés mental, salud física y calidad de vida 25 27.
La combinación de varias terapias muestra resultados más eficaces que la aplicación de terapias aisladas 23 26 30 33. Kim 33, con un programa basado en cinco actividades (AF, horticultura, música, arte y AVD), utilizando temas en los que los sujetos podían recordar acontecimientos en varias etapas de su vida (infancia, edad adulta y final de la mediana edad), halla mejorías significativas en las funciones cognitivas, en memoria subjetiva, en depresión y en calidad de vida de estos pacientes. Similares fueron los resultados obtenidos por Ruiz-Muelle et al. 26, tras aplicar un programa basado en danza, musicoterapia y actividades físicas, psicosociales y funcionales. Las estrategias con actividades de pintura, escultura, dibujo, MT y otras manualidades, mejoran de modo significativo el nivel de depresión y la calidad de vida, ralentizando el deterioro cognitivo 30. Dado que la calidad de vida se compone de factores psicológicos, biológicos y socioestructurales, las intervenciones multidisciplinares parecen ser las más adecuadas cuando se trata de EA, ofreciendo mejores resultados que los tratamientos farmacológicos 23.
Por otro lado, respecto a la estimulación cognitiva los estudios muestran resultados beneficiosos, aún mayores cuando se aplican en combinación a otras intervenciones 28 31. Ávila et al. 28 aplicaron actividades dirigidas al hogar y AVD, promoviendo una mayor independencia en la vida diaria de los pacientes tratados; sus resultados demuestran que la estimulación cognitiva, unida a la activación de habilidades psicomotoras y sensoriales, retrasan la discapacidad funcional y la pérdida de algunas funciones cognitivas. Otro estudio, realizado en personas con EA leve, comprobó que la intervención cognitiva combinada con rehabilitación del reconocimiento de emociones fue más eficaz que la aplicación única de estimulación cognitiva sobre las AVD, mejorando las funciones cognitivas y la calidad de vida 31. Los pacientes tratados solamente con estimulación cognitiva muestran mejoría en el razonamiento, las praxias constructivas y el reconocimiento de palabras, así como la capacidad intelectual, la función visoespacial y la mejora en la curva de aprendizaje 37. Sin embargo, existe controversia sobre la eficacia de estas terapias respecto a los síntomas neuropsiquiátricos; el estudio de Liang et al. 23 refiere una mejoría significativa tras sesiones de entrenamiento cognitivo computerizado; sin embargo, López 37 y García-Casal et al. 31 hallan un mantenimiento de los signos y síntomas, sin empeoramiento, pero sin una mejoría significativa.
Como limitación de este estudio destaca que los artículos revisados no analizan todos los tipos de terapias complementarias usadas en una misma investigación, sino que cada investigación se centra en una solamente o en la combinación de varias. Por tanto, no se puede establecer un orden respecto a la mayor o menor eficacia entre ellas. Se precisan investigaciones que apliquen y analicen varias terapias a la vez para contrastar y valorar las más eficaces. También es necesario evaluar la combinación de terapias complementarias con tratamientos farmacológicos. De esta forma, se podrían incluir progresivamente en la APS, fomentando un modelo de cuidados y tratamiento más holístico de las personas con EA.
En conclusión, las terapias farmacológicas, por sí solas, no son suficientes para controlar el proceso de la EA. Las terapias complementarias basadas en AF y rehabilitación, estimulación cognitiva y la terapia ocupacional con música, animales y arte, aplicadas y mantenidas en el tiempo, son una alternativa, que bien combinadas o de forma aislada, son eficaces para prevenir, frenar y ralentizar los síntomas la enfermedad de Alzheimer, sobre todo en la fase inicial.