INTRODUCCIÓN
Los primeros informes del nuevo coronavirus del síndrome respiratorio agudo severo (SARS-COV-2), designado como COVID-19 por la Organización Mundial de la Salud (OMS), se identificaron en Wuhan, una ciudad en la provincia china de Hubei, en diciembre de 2019. Después los primeros casos confirmados, el SARS-CoV-2 se propagó rápidamente y llevó a China a un brote, principalmente, de neumonía. El 30 de enero de 2020, la OMS declaró el brote como Emergencia de Salud Pública de Preocupación Internacional y el 11 de marzo de 2021, como pandemia 1.
El SARS-CoV-2 está clasificado como un coronavirus beta del mismo subgénero que el Síndrome Respiratorio de Oriente Medio (MERS), pero de otro subtipo. Existen varias similitudes y diferencias entre los virus SARS, MERS y SARS-CoV-2. Los tres coronavirus pueden causar síntomas graves de dificultad respiratoria y muerte, aunque los índices de mortalidad varían considerablemente, siendo el MERS el más mortal. El SARS-CoV-2 parece ser más transmisible que el SARS pero menos letal2,3.
El espectro clínico de la infección por SARS-CoV-2 es amplio, con variaciones que van desde el patrón asintomático hasta síntomas leves de resfriado en las vías respiratorias con síntomas gripales, incluyendo fiebre y mialgias en algunos casos, la forma moderada, que evoluciona con disnea en esfuerzos moderados e intensos asociados a síntomas gripales, hasta la forma grave, en la que los pacientes comúnmente requieren soporte ventilatorio ya que evolucionan con Síndrome de Dificultad Respiratoria Aguda (SDRA) caracterizado por deterioro agudo de la función respiratoria secundaria a un proceso inflamatorio intersticial - parénquima pulmonar alveolar difuso con formación de edema y fibrosis difusa. Esta variación entre las manifestaciones clínicas se debe principalmente a la heterogeneidad de las composiciones por edad, condiciones sociales, presencia de morbilidades, divergencias culturales, estructura social y atención a la salud entre países y regiones4.
Teniendo en cuenta el contexto de la pandemia del nuevo coronavirus, es fundamental identificar y comprender las características epidemiológicas y clínicas de los pacientes afectados por el SARS-CoV-2, priorizando el reconocimiento de los perfiles más vulnerables de la enfermedad, el manejo clínico de estos grupos y los resultados derivados de la infección, con el fin de ayudar a la prevención, detección y contribuir a una asistencia más eficaz a la población. Frente a eso, surgió la siguiente pregunta: ¿cuál es el perfil epidemiológico de los pacientes hospitalizados con COVID-19 en un hospital universitario de referencia en el norte de Paraná?
El objetivo fue caracterizar el perfil epidemiológico de los pacientes hospitalizados con COVID-19 en una unidad de emergencia de referencia en el norte de Paraná; analizar el perfil de los pacientes afectados por COVID-19 en cuanto a: género, color/raza, edad, estado civil, procedencia y tipo de derivación; medir la estancia media hospitalaria, desde la fecha de ingreso hasta el alta del paciente, y determinar el porcentaje de los principales desenlaces hospitalarios.
La elección del tema del estudio se justifica por la relevante experiencia en primera línea de la pandemia de COVID-19 en una unidad de urgencias, en la que se brindó atención y manejo a un gran número de pacientes afectados por el virus, con diferentes perfiles y resultados hospitalarios relacionados con la enfermedad. Se justifica también, por la razón de buscar la mejor evidencia científica para el manejo de estos pacientes, de manera que se les pueda brindar una mejor atención, ya que, apropiándose de este conocimiento, será posible adoptar acciones de cuidado y manejo, así como coadyuvar en la prevención y detección de probables víctimas vulnerables, ya que aún se pueden enfrentar nuevas oleadas de COVID-19 en el país.
MÉTODO
Se trata de una investigación de campo con enfoque cuantitativo, observacional, unicéntrica, descriptiva, exploratoria y retrospectiva, clasificada en cuanto a los objetivos como analítica, realizada en el Hospital Universitario de la Universidad Estatal de Londrina (HU-UEL), en la unidad de Servicio de Urgencias, ubicado en el norte de Paraná.
El HU-UEL opera de manera continua las 24 horas y todos los días del año, la población circulante diaria supera las 5.000 personas y es referencia en la atención de pacientes de mediana y alta complejidad, para la 17 Región de Salud, Macrorregional Norte, además de varios municipios de la Macrorregional Noroeste, cubriendo una población aproximada de 1.625.000 personas, quienes se benefician de los excelentes servicios brindados. Sin embargo, en los registros de su Servicio de Estadísticas y Archivo Médico (SAME), Servicios de Recursos Humanos (SRH) y asistencia a la academia, constan pacientes, estudiantes, colaboradores y profesores de todos los Distritos de Salud de Paraná y de todas las regiones del país, una circunstancia que amplía el ámbito inicial de su ámbito y acción.
La población de estudio estuvo constituida por datos de 2.800 pacientes ingresados y hospitalizados con diagnóstico confirmado de COVID-19 en el Servicio de Urgencias (SU) del HU-UEL en las unidades asistenciales: urgencia, hospitalización de adultos, sala de observación, Unidad de Cuidados Intensivos (UCI) de SU y UCI 2 de SU, según registros del centro de epidemiología y SAME del HU-UEL.
Cabe señalar que se utilizó el Término de Compromiso de Uso de Datos (TCUD) para mantener la confidencialidad y protección de los datos recabados en el HU-UEL SAME, así como la privacidad de sus contenidos.
Todos los pacientes con edad ≥18 años, ingresados con prueba de Reverse Transcription Polymerase Chain Reaction (RT-PCR) positiva para SARS-CoV-2, en el período de enero de 2021 a julio de 2021, que pasaron por los sectores de urgencias, hospitalización de adultos, Sala de observación de SU, UCI de SU 1 o UCI SU 2, previo registro de confirmación diagnóstica por parte del centro de epidemiología del HU-UEL.
Se excluyeron de la investigación todos los pacientes de 0 a 17 años, todos los pacientes ingresados SU por consultas externas u otras necesidades que no tuvieran un diagnóstico positivo de COVID-19, los pacientes que ingresaron solo como sospechosos de COVID-19 y que aún no contaban con confirmación diagnóstica, así como los que no se encontraban ingresados en las unidades asistenciales: urgencias 1 a 7, sala de hospitalización de adultos, sala de observación, UCI 1 y 2 de SU.
Las unidades de análisis estuvieron compuestas por los reportes emitidos por el sistema de información y se producirán siguiendo los siguientes pasos:
Etapa 1 - Solicitud al Sector de Estadística del Archivo Médico y División de Estadística del Consejo Clínico del HU-UEL. En esta etapa se solicitó al sector responsable el envío y/o acceso a los datos emitidos por el reporte de asistencia del sistema de información.
-
Etapa 2 - Análisis de los informes de servicio del sistema de información. Durante esta etapa se realizó el análisis de las variables que componen los informes de servicio, que se relacionan a continuación, para posteriores correlaciones estadísticas:
Etapa 3 - Análisis de datos y correlaciones estadísticas.
La recolección de datos se realizó de noviembre de 2021 a febrero de 2022. Inicialmente se realizó un análisis descriptivo de los datos, las variables continuas se expresaron como media y desviación estándar, y las variables como porcentajes y números absolutos.
La normalidad de los datos se probó mediante la prueba de Kolmogorov Smirnov y con histogramas. La comparación de las variables de estudio se verificó mediante la prueba t de Student para muestras independientes según su distribución y para datos categóricos la prueba chi-cuadrado de Pearson, considerando un nivel de significación del 5% (p < 0,05).
Por ser una investigación con enfoque cuantitativo y descriptivo, con actitud científica que busca explicar el comportamiento de las cosas esTableciendo relaciones matemáticas de causa y efecto, se utilizaron análisis biológicos estadísticos, como el análisis descriptivo mediante el uso del software Statistical Package for Social Sciences (SPSS) por organizar los hallazgos.
Este estudio cumplió con todos los preceptos éticos incluidos en la Resolución nº 466 del 12 de diciembre de 2012 y la Resolución nº 580 del 22 de marzo de 2018, y solo se inició después de la aprobación del Comité de Ética en Investigación (CEP) del Centro de Ciencias de la Salud (CCS) de la UEL. bajo dictamen No: 5.273.300 y CAAE: 54894321.0.0000.5231 y previa autorización de la superintendencia del HU-UEL.
RESULTADOS
La mayoría de los afectados eran hombres (57,3%), estaban casados (44,1%) y el color predominante entre los afectados era el blanco (80,8%). El tempo de estancia fue de 16 días (Tabla 1).
Tabla 1. Caracterización del perfil de los pacientes afectados por COVID-19 en cuanto a: estado civil, color/raza, sexo, edad, tiempo de estancia, procedencia y tipo de derivación. Londrina, 2022. (n = 2800).

Fuente: el propio autor, 2022, Londrina - Pr.
Se observó que, de manera alarmante, el Servicio Móvil de Atención de Urgencias (SAMU) obtuvo los mayores registros de derivación con un total de 2.360 derivaciones, seguido por el Centro de Regulación de Camas (CRC) con 347 derivaciones y por los pacientes que buscaron directamente el servicio, sumando 57 pacientes (Gráfico 1).

Fuente: el propio autor, 2022, Londrina - Pr.
Gráfico 1. Caracterización del perfil de los pacientes afectados por COVID-19 con respecto al servicio al que fueron derivados. Londrina, 2022. (n = 2800).
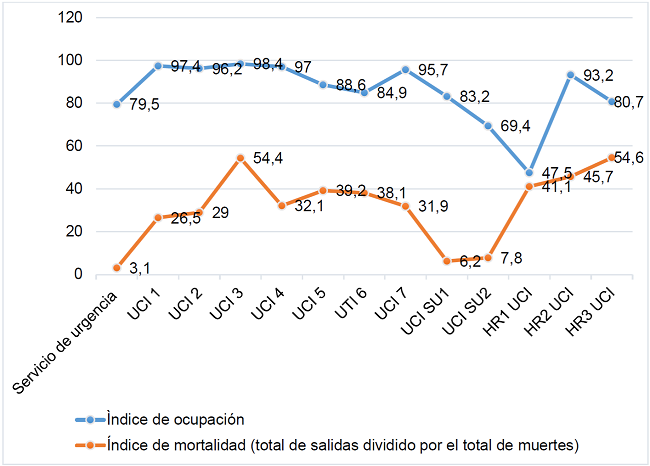
Entre los afectados, los resultados más altos fueron el alta mejorada, con 1,372 registros, seguido de cerca por 1,123 registros de defunción (Gráfico 2). Se observó que en general (Gráfico 3), todos los sectores se encontraban sobrecargados, acercándose el índice de ocupación al 100% en todo el período y sectores. Los sectores que obtuvieron mayores promedios de ocupación fueron las UCI: 3 (98,4%), 1 (97,4%), 2 (96,2%), 4 (97%), 7 (95,7%), 5 (88,5%) y 6 (84,9%), seguido de servicios de urgencias. Llama la atención el servicio de urgencias, ya que era el sector encargado de la atención inmediata de todos los pacientes que ingresaban a la referencia y encargado de trasladarlos a los demás sectores mencionados y a pesar de ser un sector con alta rotación, presentaba altísimos índices de ocupación en todo el período, alcanzando casi el 80% y las UPS que fueron unidades de hospitalización provisional hasta que los pacientes críticos recibían vacantes de UCI para traslados posteriores, también presentaron altos índices de ocupación, siendo: USU1 (83,2%) y USU2 (69,4%). Seguido de estos datos, se encuentran los datos de las UCI del Hospital de Retaguarda (HR), en los que se registraron los siguientes índices de ocupación: UCI HR2 (93,2%), UCI HR3 (80,7%) y UCI HR1 (47,5%).
El índice de mortalidad fue más expresivo en los siguientes sectores: UCI HR 3 (58,6%), UCI 3 (54,4%), UCI HR 2 (45,70%), UCI HR 1 (41,1%), UCI 5 (39,2%), UCI 6 (38,1%), UCI 4 (32,10%), UCI 7 (31,9%), UCI 2 (29%), UCI 1 (26, 5%).
Algo intrigante en los datos presentados es que los sectores que tuvieron los índices de ocupación más altos no necesariamente registraron los índices de mortalidad más altos. Esto nos lleva a reflexionar sobre lo sucedido en este escenario y comprender los desenlaces presentados.
Los registros de mortalidad más bajos se presentaron en el SU (3,1%) y sus respectivas USU: USU1 (6,2%) y USU2 (7,8%). Esto se explica en gran parte por la alta rotación de pacientes en estos sectores, con estancias más cortas en comparación con las UCI.

Fuente: el propio autor, 2022, Londrina - Pr
Gráfico 2. Caracterización del desenlace del alta de pacientes afectados por COVID-19. Londrina, 2022. (n = 2800).
Fuente: el propio autor, 2022, Londrina - Pr.
Gráfico 3. Demostración entre el índice de ocupación promedio y el índice de mortalidad promedio por sector de pacientes afectados por COVID-19. Londrina, 2022. (n = 2800).
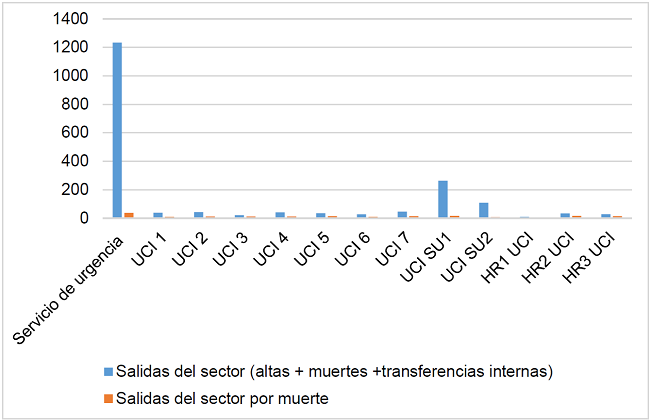
Claramente (Gráfico 4), el sector que más números de salidas acumuló fue el SU con un cuantitativo de 1,233 en el período de análisis, pero estos números se explican por la alta rotación de pacientes de los sectores de hospitalización de larga estancia y de cuidados intensivos.
Al analizar los porcentajes de muertes en forma aislada, se observa que el mismo sector también lideró con los índices más altos (37%). Este hecho se explica porque el sector es una unidad de urgencias críticas en la que recibía pacientes críticos y que, en ocasiones, estos evolucionaban a resultados desfavorables incluso antes de recibir vacantes en los sectores de cuidados intensivos, lo que también se justifica por la alta ocupación en todos los sectores de la UCI y la larga estancia de los pacientes que esperaban vacantes mientras estaban hospitalizados en el SU.
Se destaca que en esta discusión se asumen los mismos argumentos para los sectores identificados como UCI PS1 y UCI PS2, debido a que estos incluyen el sector SU. Al analizar los datos de las UCI, se destacó la UCI 7 con altos registros de salidas (45,7%) y un porcentaje no tan dispar de muertes (12%), seguida de la UCI 2 que comprende (43%) de salidas y (12,3%) de muertes, UCI 4 (40,3%) salidas y (12,7%) muertes y UCI 1 (38,6%) salidas y 10% de muertes. Por otro lado, los datos referentes a las UCI de HR obtuvieron resultados desfavorables en relación al número de salidas y al número de muertes. UCI HR 1 registró (9,3%) de salidas y (5,7%) de muertes; se observa que las muertes fueron casi proporcionales al número de salidas. La UCI HR2 con (33,3%) de salidas y (15,5%) muertes y la UCI HR3 con (28,4%) salidas y (15%) bajas por muerte, también obtuvieron resultados similares.
DISCUSIÓN
En línea con los resultados de la caracterización de los pacientes afectados por COVID-19 en Brasil y en el mundo, corroboran los hallazgos de esta investigación que los varones fueron las principales víctimas de la enfermedad. Dentro del grupo se destacan los mayores de 50 años, blancos y casados 4)(5)(6)(7.
La edad avanzada es un factor de riesgo para la infección por SARS-CoV-2, ya que aumenta las posibilidades de progresión a SRAG, que es el desenlace más grave de la enfermedad, requiriendo cuidados en UCI, ventilación mecánica y con mayores posibilidades de evolucionar a muerte 8,9.
Al analizar el tipo de servicio que derivaba pacientes al HU-UEL SU, servicio de referencia regional, se observó que el Servicio Móvil de Atención de Urgencias (SAMU) acumuló el mayor número de ocurrencias, correspondiente a la cantidad de 2,360 derivaciones en el período en estudio, seguido de las 347 derivaciones del Centro de Regulación de Camas (CRC).
Estudios realizados en diferentes SAMU del sur de Brasil, infirieron que estos trabajadores notaron un gran aumento en la demanda por problemas respiratorios y sintieron el perjuicio en las relaciones esTablecidas con otros servicios de la red. Además, los participantes también mencionaron un impacto negativo en el tiempo de respuesta del servicio en detrimento del tiempo dedicado a las medidas de seguridad, tales como: desinfección de ambulancias, proceso de vestido y desvestido de equipos. Los servidores señalaron que además del aumento de la carga de trabajo, estas experiencias también impactaron negativamente en su salud mental y los expusieron a las limitaciones impuestas por la pandemia, restringiendo las oportunidades para aliviar las tensiones emocionales, cognitivas y físicas en el trabajo10,11.
El resultado de las correlaciones de los desenlaces de los pacientes del estudio en mención señaló que la mayoría de los pacientes que evolucionaron para alta mejoraron con un cuantitativo de 1,372 pacientes, sin embargo, el número de fallecidos fue de 1,123 y fue expresivo en relación a las altas. Datos que nos infieren para reflexionar sobre cuán grande y devastadora fue la pandemia del COVID-19, específicamente en el período en estudio, realizado en el pico de la segunda ola de la enfermedad en el país.
Un estudio realizado en todos los Estados de Brasil analizó el exceso de muertes por todas las causas y por COVID-19 en Brasil en 2021, mostrando que el país extrapoló considerablemente el número de muertes esperadas (1,364,603) en detrimento del número de muertes observadas (1,551,673), totalizando un exceso de muertes de 187,070 (13,7%), de las cuales las muertes por COVID-19 comprendieron 208.518, hasta el período de estudio, lo que resultó alarmante y sorprendente, ya que las muertes por COVID-19 fueron mayores que las muertes en exceso 12.
Un análisis comparativo del perfil clínico de los pacientes hospitalizados con COVID-19 en la primera y segunda ola de la pandemia, realizado en India, encontró asociado un aumento de casos y un cambio en el perfil de los afectados, como una reducción de la edad media de dos años, observándose un aumento de la infección en los grupos menores de 20 años, grupos de edad entre 20-39 y 40-60 años frente al perfil predominante en la primera ola que eran los mayores de 60 años (KUMAR et al., 2021). Países como Alemania, Japón, Corea del Sur e Irán también reportaron un cambio hacia una demografía más joven 13)(14)(15, dato que está en línea con los resultados presentados en la investigación, que se realizó en un marco temporal de la segunda ola de COVID-19 constatándose una gran concentración de personas en grupos de edad entre los 20 y 60 años.
Los factores asociados al cambio en el perfil etario de la población afectada se explican por la priorización de la vacuna para los grupos de alto riesgo, trabajadores de primera línea y población geriátrica, mientras que los grupos no priorizados permanecieron sin vacunación. Además, la flexibilización de las medidas restrictivas puede explicar el aumento de la infección en los grupos de edad mencionados 16.
Además de los altos registros de mortalidad por la enfermedad, la presente investigación evidenció que el hospital en el que se realizó el estudio, mostró que la capacidad se mantuvo entre 79,5% y 98,4% de los índices de ocupación, siendo más acentuada en las UCI. Al mismo tiempo, el índice de mortalidad se correspondía con la curva de ocupación en la gran mayoría de los sectores de cuidados intensivos.
Corroborando estos hallazgos, un estudio de cohorte del epicentro de la pandemia reveló que la mortalidad hospitalaria por COVID-19 estaba asociada con la ocupación de camas y la duración de la estadía, factores críticos en la planificación para futuras pandemias 19. Datos evidenciados por Dale y colaboradores (2021), en EE. UU., mostraron que los altos índices de casos confirmados de la enfermedad y la saturación de la capacidad hospitalaria son inversamente proporcionales a la supervivencia al alta hospitalaria17.
CONCLUSIÓN
En vista de lo anterior, se concluye que la segunda ola de COVID-19 fue devastadora en todos los seguimientos, reflejando el cambio en el perfil etario de los afectados, en el aumento de los índices de hospitalización, los altos índices de mortalidad y la estrecha relación entre el período de hospitalización y la evolución a muerte. Además, culminó con la sobrecarga de todo el sistema, especialmente en lo que se refiere a la atención pre-hospitalaria, representada por el SAMU, servicio responsable de más del 90% de las derivaciones de pacientes al hospital de referencia.
El estudio también pudo evidenciar la evolución de los pacientes dentro del servicio analizado, mostrando diferencias significativas en los índices de altas por mejoría y muertes entre las UCI, lo que lleva a reflexionar sobre qué fue diferente en la atención brindada y qué factores culminaron en estas discrepancias.
Además, la segunda ola de la enfermedad ha generado muchas lecciones para planificadores y formuladores de políticas públicas, investigadores, especialistas en salud mental, científicos sociales y profesionales de la salud. Asimismo, las autoridades sanitarias y la población pudieron ver que no se debe declarar la victoria antes de tiempo, como se hizo en enero de 2021, y el impacto que tuvieron las medidas de restricción y otras medidas sanitarias en el control de la enfermedad.











 texto en
texto en