INTRODUCCIÓN
El síndrome de la arteria mesentérica superior es una causa inusual de obstrucción del intestino proximal (0,2-1 %) de origen vascular, producida por una compresión extrínseca del duodeno por la arteria mesentérica superior y la aorta. Puede presentarse a cualquier edad, aunque es más frecuente en adolescentes, adultos jóvenes y con predominio femenino1. Su incidencia real es desconocida, ya que se trata de un proceso generalmente infradiagnosticado.
La obstrucción intestinal se debe a la compresión de la tercera parte del duodeno por el estrechamiento en el espacio situado entre la arteria mesentérica superior y la aorta, atribuido principalmente a la pérdida de la almohadilla de grasa mesentérica intermedia2. En la mayoría de los pacientes el ángulo entre ambas estructuras está entre 38º y 65º y una distancia aproximada de 10-28 mm. En dicho síndrome esta distancia alcanza cifras de 2 mm y ángulos en torno a 6º, potenciando de esta forma la compresión del duodeno3. Esta disminución puede deberse a varios factores, siendo el más importante la pérdida de peso (problemas alimenticios, psicológicos, o intervenciones quirúrgicas) que conduce a la pérdida de la almohadilla de grasa mesentérica. En pacientes más jóvenes se han descrito casos tras intervenciones quirúrgicas por escoliosis, debido a los cambios anatómicos que se producen al desplazar la columna vertebral (hiperextensión dorsal)4.
Los síntomas son propios de una obstrucción proximal del intestino delgado, por lo que en casos más leves pueden manifestarse como dolor abdominal postpandrial precoz y epigástrico (59 %), saciedad temprana y sensación de plenitud gástrica (32 %); mientras que en los casos más severos llegan incluso a presentar pérdida de peso, reflujo gastroesofágico, anorexia (18 %), náuseas (40 %), vómitos biliosos (50 %) y alteraciones hidroelectrolíticas4.
El decúbito lateral izquierdo o prono y la posición genupectoral pueden aliviar el dolor abdominal, ya que aumentan el espacio entre ambas estructuras.
El diagnóstico diferencial deberá realizarse con otras causas de dolor abdominal postpandrial, como pancreatitis crónica, ulcera péptica duodenal o angina abdominal, así como con las condiciones que produzcan megaduodeno (trastornos alimenticios, enteropatía diabética…). Ante la inespecificidad de los síntomas, puede que el diagnostico se retrase hasta llegar a producir complicaciones, como alteraciones electrolíticas, perforación gástrica o gas venoso portal.
CASO CLÍNICO
Se trata de un varón de 83 años que acude a urgencias por vómitos de contenido alimenticio desde hace horas y dolor abdominal generalizado, tipo cólico, que mejoraba con el vómito. Además, ausencia de ventoseo desde hace 24 horas. Niega diarrea ni alteraciones genitourinarias. Afebril.
En lo que a los antecedentes personales se refiere, se trata de un paciente con EPOC y neumonías de repetición, accidente isquémico transitorio vértebro-basilar, fibrilación auricular, cólicos biliares, poliposis colónica y artritis del hombro izquierdo. Intervenido quirúrgicamente por ulcus péptico (gastrectomía), colecistitis litiásica (colecistectomía abierta) y rotura de menisco interno izquierdo (artroscopia).
En cuanto a la exploración, se encontraba hemodinámicamente estable con ligera tendencia a la hipotensión. Auscultación cardíaca arrítmica, sin soplos. Auscultación pulmonar con subcrepitantes bibasales. A la palpación abdominal destacaba timpanismo a la percusión en la zona epigástrica, sin dolor a la palpación, masas ni megalias; Murphy y Rovsing negativos, ruidos hidroaéreos disminuidos, puñopercusión renal bilateral negativa.
Se realizó una analítica que mostraba elevación de amilasa (353 U/l) como único hallazgo relevante, por lo que de inicio se pensó que se trataba de una pancreatitis. Ante la escasa mejoría tras iniciar el tratamiento con sueroterapia se volvió a reexplorar al paciente y se solicitó una nueva analítica y una radiografía abdominal.
En la radiografía abdominal (Figura 1) se objetivó una gran dilatación en el epigastrio (estomacal vs colónica). Ante dicho hallazgo se plantearon como posibles diagnósticos una obstrucción abdominal por bridas (se evidenciaron múltiples adherencias por colecistectomía previa), íleo paralítico secundario a pancreatitis aguda o un pinzamiento aortomesentérico. Se decidió solicitar una tomografía computerizada (TC) abdominal (Figuras 2 y 3) que evidenció una diverticulosis colosigmoidea sin dilatación de marco cólico y asas de intestino delgado no dilatadas, además de una significativa dilatación de la cámara gástrica así como de las dos primeras porciones duodenales, coincidiendo la existencia de un cambio de calibre con la transición entre la arteria aorta y la arteria mesentérica superior. En el plano sagital estas estructuras formaban un ángulo de 9°. Estos hallazgos eran compatibles con un pinzamiento aortomesentérico (síndrome arteria mesentérica superior).
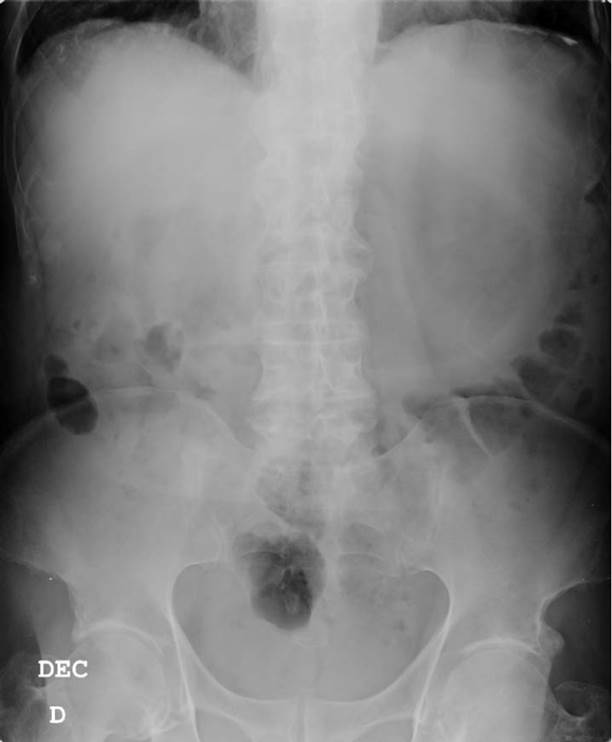
Figura 1 Radiografía simple de abdomen. Dilatación muy marcada en el mesogastrio probablemente con relación a dilatación de la cámara gástrica. Sin presencia de niveles hidroaéreos. Líneas de psoas normales.

Figuras 2 y 3 Tomografía computerizada abdominal. Significativa dilatación de la cámara gástrica así como de las dos primeras porciones duodenales, coincidiendo la existencia de un cambio de calibre con la transición entre la arteria aorta y la arteria mesentérica superior. En el plano sagital estas estructuras forman un ángulo de 9°. Estos hallazgos son compatibles con un pinzamiento aorto-mesentérico (síndrome de la arteria mesentérica superior).
El paciente ingresó y se decidió realizar un tratamiento conservador, evolucionando favorablemente tras la colocación de la sonda nasogástrica (aliviando los síntomas obstructivos), con analgesia (paracetamol endovenoso) y soporte nutricional.
DISCUSIÓN
El síndrome de pinza aortomesentérica es un diagnóstico a considerar en pacientes con las características que describe el caso clínico, una vez descartadas las causas más frecuentes. La evaluación inicial consistirá en realizar una radiografía abdominal, que puede mostrarnos signos sugestivos de obstrucción proximal como distensión gástrica o dilatación proximal del duodeno. El estudio puede completarse con un ecografía, TC o contraste baritado.
Como norma general deberían estar presentes en las pruebas de imagen estas características: obstrucción duodenal con un corte súbito a nivel de la tercera porción, con peristalsis activa, el ángulo entre la arteria aorta y mesentérica superior menor de 25º (dato más sensible, sobre todo si la distancia aortomesentérica es inferior a 8 mm) o el ligamento de Treitz corto, lo que provoca que el duodeno quede suspendido más alto de lo normal y el nacimiento anormalmente bajo de la arteria mesentérica superior.
Las opciones terapéuticas dependerán de la etiología del síndrome de la arteria mesentérica superior, pudiendo así mantener un tratamiento conservador en aquellos casos en los que la causa haya sido una pérdida de peso significativa mientras que deberían valorarse técnicas invasivas cuando la causa haya sido por una intervención quirúrgica previa.
Nuestro caso presentaba algunas peculiaridades. El tratarse de un varón de edad avanzada no es habitual ya que la mayoría de los casos se dan en adultos jóvenes. Además, los antecedentes del paciente podían orientar a diferentes causas de dolor y obstrucción intestinal mucho más frecuentes, como el síndrome adherencial (dos intervenciones quirúrgicas abdominales previas) y la patología vascular intestinal, fundamentalmente isquemia mesentérica, dado que presentaba fibrilación auricular permanente y dolor abdominal postpandrial.
Consideramos que para el médico de familia es una patología importante de conocer. A pesar de ser una causa infrecuente de dolor abdominal, puede producir un cuadro de obstrucción intestinal en adolescentes y adultos jóvenes, y en ocasiones se asocia a cuadros psiquiátricos en los que se producen importantes pérdidas de peso en poco tiempo.














