INTRODUCCIÓN
Las infecciones del tracto urinario (ITU) son uno de los principales motivos de consulta en Atención Primaria y tienen todavía una gran incidencia en el ambiente hospitalario, incluso con las tendencias actuales decrecientes, tal y como describen los últimos estudios epidemiológicos españoles1.
Los microorganismos que se aíslan en orina varían según las circunstancias del paciente y sus enfermedades de base. La etiología de las ITU se ve modificada por factores como la edad, diabetes, obstrucción del tracto urinario, lesiones de médula espinal o cateterización urinaria. Por ello, microorganismos raramente implicados en ITU de población sana pueden causar enfermedad en pacientes con trastornos anatómicos, metabólicos o inmunológicos. La exposición a antibióticos y el antecedente de hospitalización también van a condicionar diferencias en el perfil etiológico. Más del 95 % de las ITU están causadas por una única especie bacteriana y Escherichia coli (E.coli) causa entre el 75-95 % de los episodios de cistitis aguda no complicada2. En los últimos años se ha detectado una progresiva disminución en la sensibilidad de este microorganismo a los antimicrobianos utilizados. Entre los factores de riesgo descritos para el desarrollo de resistencias figuran la edad avanzada, tratamiento antimicrobiano previo, cateterización con sonda urinaria, infección urinaria complicada e ITU de repetición2.
El conocimiento de los patrones antibióticos de las bacterias que más frecuentemente producen ITU en el ámbito local es importante para indicar un tratamiento empírico racional y adecuado3, siendo este aspecto especialmente importante en Atención Primaria, donde no es infrecuente que las ITU se traten empíricamente.
Nuestro objetivo en este trabajo es doble. Por un lado, evaluar la resistencia a varios antibióticos en cepas de E. coli aisladas en muestras de orina de pacientes procedentes de Atención Primaria y Hospitalaria en el Sector de Huesca en un periodo de tres años. Además, en segundo lugar, valorar si algunas de las pautas de tratamiento empírico comúnmente aceptadas y recomendadas por guías clínicas en nuestro país, serían aplicables en nuestro entorno en función de los resultados obtenidos.
MATERIAL Y MÉTODOS
Se realizó un estudio epidemiológico descriptivo retrospectivo de los urocultivos positivos en los que se aisló E. coli de muestras enviadas desde los Centros de Atención Primaria y Hospitalaria del Sector Sanitario de Huesca entre los años 2016 y 2018.
El urocultivo se realizó mediante siembra con asa calibrada en medio de Agar CLED (cisteína-lactosa-deficiente en electrolitos) y Agar Sangre. El sistema MicroScan® de Beckman y el método de microdilución en placa aplicando puntos de corte del Eucast (European Committee on Antimicrobial Susceptibility Testing) permitieron la identificación bacteriana y la determinación de la sensibilidad in vitro frente amoxicilina, amoxicilina-clavulánico, fosfomicina, cefuroxima, cefotaxima, ciprofloxacino, nitrofurantoína, trimetoprim-sulfametoxazol, tobramicina, gentamicina y piperacilina tazobactam.
Se determinaron las proporciones de resistencias a los antibióticos indicados, con sus respectivos intervalos de confianza al 95 % calculado por el test de Fisher mediante el programa SPSS 15.0.
RESULTADOS
En el periodo de estudio se recibieron en el Servicio de Microbiología muestras de orina procedentes de pacientes de Atención Primaria y de Hospital distribuidas de la siguiente manera: 13503 muestras recibidas en el año 2016, 13402 muestras en 2017 y 15099 en 2018.
Fueron positivas el 40 % de las mismas en el año 2016, el 40,2 % en 2017, el 46% en 2018. De forma global fueron positivas el 42 % de las muestras analizadas.
E. coli fue la bacteria más frecuentemente aislada durante estos años, suponiendo el 50,3 % del total de urocultivos positivos enviados desde Atención Primaria y el 45,5 % de los de Atención Hospitalaria. El segundo microorganismo en frecuencia, Enterococcus faecalis, no alcanzó el 12 % del total de los aislamientos urinarios.
En las tablas 1 y 2 se muestra la evolución del patrón de resistencia bacteriana de E. coli en muestras de ambos ámbitos, con valores expresados en porcentaje. Se han remarcado en color gris aquellos valores que superan el 20 %, que es la cifra por encima de la cual no se recomienda un antimicrobiano para su uso empírico4.
Tabla 1. Situación de la resistencia bacteriana (%) en cepas de E.coli aisladas en muestras de orina de Atención Primaria en el Sector de Huesca e intervalo de confianza al 95%.
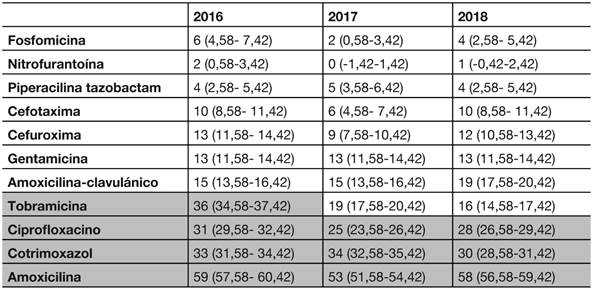
Tabla 2. Situación de la resistencia bacteriana (%) en cepas de E.coli aisladas en muestras de orina de Atención Hospitalaria en el Sector de Huesca e intervalo de confianza al 95%.

Para la mayoría de los antimicrobianos se ha observado una tendencia lineal significativa en la disminución de la sensibilidad de E. coli durante los tres años de estudio. Pese a este incremento global de la resistencia, algunos como fosfomicina, nitrofurantoína, cefotaxima, gentamicina y piperacilina tazobactam mantienen buena actividad en cepas comunitarias y hospitalarias. En cefuroxima y amoxicilina-clavulánico se observa un significativo aumento de la resistencia en las cepas hospitalarias con respecto a las de la comunidad en el periodo estudiado. El porcentaje medio de resistencia de tobramicina ha sido del 20 % en cepas hospitalarias; a nivel comunitario, aunque el primer año de estudio presentó niveles significativos de resistencia, en los dos años siguientes la sensibilidad ha ido aumentando. Los máximos niveles de resistencia (superior al 20 %) se encontraron en los antibióticos administrados por vía oral y frecuentemente indicados en infecciones urinarias no complicadas: trimetoprim-sulfametoxazol, ciprofloxacino y amoxicilina.
DISCUSIÓN
Para indicar un tratamiento empírico racional de las infecciones de orina es importante conocer los microorganismos que con más frecuencia producen las ITU en cada zona, así como conocer los patrones de sensibilidad antibiótica y su evolución en el tiempo.
En nuestro estudio, E. coli fue el microorganismo más frecuentemente aislado en muestras de orina de población urbana y comunitaria del Sector de Huesca. La distribución de los microorganismos en trabajos recientes en nuestro país es similar, con predominio de E. coli5. Por eso el conocimiento del patrón antibiótico de este microorganismo es fundamental para orientar adecuadamente el tratamiento empírico de la infección urinaria en nuestro medio
Desde principios de los años noventa, se ha observado en España un continuo aumento de la resistencia de E. coli a las quinolonas6. Las causas que han determinado este incremento son múltiples, relacionándose con el uso masivo de estos antibióticos, tanto en humanos como en animales7.
Actualmente, la tasa de resistencia a quinolonas de cepas de E. coli aisladas de urocultivos oscila entre el 10 y 30 %2. En nuestro sector, la tasa de resistencia a quinolonas fue cercana al 30 % en cepas comunitarias y superó el 40 % en las hospitalarias. Según este resultado, su uso empírico en infecciones urinarias en nuestro medio estaría contraindicado. Aunque existen estudios que han defendido su utilidad en el tratamiento empírico de las cistitis no complicadas, incluso con porcentajes de resistencia del 20-30 %, debido fundamentalmente a la alta concentración que alcanza el fármaco en la orina, la publicación de las restricciones en el uso de quinolonas del Comité para la Evaluación de Riesgos en Farmacovigilancia europeo (PRAC) desancoseja este uso, por las reacciones adversas musculo-esqueléticas y del sistema nervioso descritas tras el uso de las mismas.
La tasa de resistencia a trimetoprim-sulfametoxazol es elevada en España (20-35 %)2, con similares resultados en nuestro Sector Sanitario. Es un fármaco que debería ser considerado por su seguridad y bajo coste, sin embargo, debido a las elevadas tasas de resistencias obtenidas en nuestro estudio, su uso como tratamiento empírico sería poco recomendable.
El antibiótico con menor actividad frente a E. coli durante el período de estudio fue amoxicilina, que presentó resistencia media superior al 50 %, cifra similar a la comunicada en otras regiones de España8, por lo que debería desaconsejarse como tratamiento empírico en las ITU. La combinación penicilina con inhibidor de betalactamasas mantiene buena actividad frente a E. coli a nivel comunitario, sin embargo, en cepas hospitalarias, el porcentaje de resistencia global fue casi del 20 %, comenzando a no ser recomendable como terapia empírica en infecciones nosocomiales. Además, debe tenerse en cuenta que el tratamiento de las infecciones de orina con antimicrobianos con actividad anaerobicida como amoxicilina-clavulánico, pueden favorecer la aparición posterior de recurrencias debido al desequilibrio ecológico que producen en la flora vaginal. La reducción de flora anaerobia facilita la colonización del introito vaginal por uropatógenos procedentes de la flora fecal9.
Las cefalosporinas de segunda y tercera generación ensayadas presentaron un porcentaje de sensibilidad similar a lo observado en estudios previos españoles10. Podrían considerarse una alternativa válida para el tratamiento empírico de infecciones urinarias, si bien cefuroxima ha visto afectada su actividad en las cepas hospitalarias del último año de estudio. Un problema de la utilización de cefalosporinas es que, debido a su actividad anaerobicida, pueden presentar mayor tasa de recurrencias y además es preciso un tratamiento más prolongado que otras opciones antibióticas para lograr la misma eficacia erradicadora. Por otro lado, el uso previo de cefuroxima predispone a la aparición de E.coli productor de BLEE.
La elevada actividad observada in vitro de fosfomicina (sensibilidad 96 %) a nivel global la convierte en una alternativa de primera línea en el tratamiento empírico de las ITU en nuestro medio. A pesar de que sus tasas de erradicación son inferiores a las conseguidas con quinolonas o trimetoprim-sulfametoxazol, fosfomicina presenta ventajas como su cómoda posología, su mecanismo de acción10 y el hecho de que no se utilice en alimentación animal ni veterinaria. Por ello puede considerarse como antimicrobiano de primera línea.
La nitrofurantoína, a pesar de su elevada sensibilidad (99 %) y su probada eficacia en el tratamiento de las ITU, se emplea muy poco por su potencial toxicidad pulmonar, y quizá por ello el porcentaje de sensibilidad se ha mantenido estable en los últimos años, tanto en nuestro medio, como en otras zonas de nuestro país11.
Con respecto a otros antibióticos estudiados, gentamicina presentó buena actividad frente a E. coli a nivel global. Tobramicina mostró tasas de resistencia en torno al 20 % en cepas hospitalarias, desaconsejándose como opción empírica en infecciones urinarias nosocomiales.
Aunque nuestro estudio no tuvo en cuenta las características clínicas de los pacientes, los patrones de sensibilidad obtenidos son semejantes a los encontrados en otros realizados en nuestro país11, por lo que parece razonable utilizar los datos proporcionados por los laboratorios de Microbiología para orientar el tratamiento empírico de las infecciones urinarias.
La guía de práctica clínica publicada en Fisterra “Tratamiento empírico de las infecciones genitourinarias”12 recomienda fosfomicina como tratamiento empírico de primera elección de la cistitis no complicada y como alternativa, nitrofurantoína o amoxicilina clavulánico. Otra guía considerada de referencia13 recomienda en primer lugar, fosfomicina o nitrofurantoína y como alternativas, cefalosporinas de tercera generación, quinolonas o cotrimoxazol.
Según los datos obtenidos en nuestro estudio, el tratamiento empírico de primera elección para las ITU en nuestra área sanitaria podría ser fosfomicina, nitrofurantoína o cefalosporinas de segunda generación, pero estas últimas sólo a nivel comunitario; a nivel hospitalario su uso sin testar en antibiograma estaría desaconsejado por el porcentaje creciente de resistencias que presentaron. No se recomendaría como pauta de primera elección el tratamiento con amoxicilina-clavulánico, porque a nivel global su índice de resistencias es casi del 18 % y por la mayor frecuencia de recurrencias/reinfecciones. Trimetoprim-sulfametoxazol y quinolonas estarían desaconsejadas como pautas de primera elección por el elevado índice de resistencias globales mostradas en estos tres años de estudio.
El conocimiento periódico y actualizado de los patrones de sensibilidad antibiótica de un área de salud concreta favorecería la elección de un tratamiento empírico eficaz, disminuiría la aparición de resistencias y contribuiría a un uso más racional y adecuado de los antimicrobianos.














