INTRODUÇÃO
As doenças respiratórias na infância tornaram-se umas das principais causas para elevação do número maior de consultas e internações, acometendo crianças menores de cinco anos e tornando a principal causa de mortalidade infantil1. As infecções agudas do trato respiratório inferior (IATRIs) é a primeira causa de mortes nos países de baixa renda e a quarta nos países de média renda, que incluem o Brasil2.
O vírus sincicial respiratório (VSR) é o agente responsável por 41,7 a 83,6% dos casos de bronquiolite viral aguda (BVA) no mundo. No Brasil, o VSR é responsável por 31,9 a 64% dos pacientes internados com BVA3.
O VSR é o principal agente de infecções agudas do trato respiratório inferior, sendo a causa mais conhecida bronquiolite, entre lactentes e crianças com menos de dois anos. É responsável pelo aumento nas taxas de internações durante o inverno no primeiro ano de vida4.
A infecção pelo VSR apresenta caráter sazonal, com predominância entre o período do outono e o inverno, sendo o Brasil um país tropical, esse período de sazonalidade apresenta diferenças no padrão de circulação do vírus, ou seja, a prevalência e a incidência diferem de um estado para outro podendo começar antes ou persistir por mais tempo. Segundo o ministério da saúde (MS) a região sudeste (São Paulo) tem uma maior circulação desse vírus entre os meses de março a julho5.
A transmissão se faz pelo contato direto com as secreções respiratórias e pelo contato indireto, de objetos e superfícies contaminadas, podendo sobreviver por até 24 horas. A transmissibilidade inicia-se 2 dias antes do aparecimento dos sinais e sintomas, sendo que, a disseminação pode persistir por até 4 semanas. A infecção ocorre quando o vírus atinge as mucosas conjuntivas da orofaringe e da nasofaringe, além de ser transmitido pela inalação de gotículas eliminadas através de tosses ou espirros de pessoas infectadas. A ocorrência desses surtos acontece tanto nas comunidades como em ambientes hospitalares, principalmente dentro das Unidades de Terapia Intensiva (UTI) Neonatal e Pediátrica6,7.
O VSR pertence à família Paramyxoviridae, do gênero pneumovírus, é envolvido com um genoma de RNA de cadeia simples e de sentido negativo, é composto por uma bicamada lipídica, e tem em sua estrutura as glicoproteínas F, onde tem ligação viral e medeia o processo de fusão entre o vírus e as membranas celulares do hospedeiro, formando um sincício, e a proteína G que participa da adesão entre o vírus e a célula do hospedeiro8.
O anticorpo
O palivizumabe é um anticorpo monoclonal imunoglobulina G subclasse 1 (IgG1) humanizado indicado para infecções do trato respiratório causado pelo VSR. O anticorpo é composto de 95% de aminoácidos humanos e 5% murinos9.
O palivizumabe liga-se a glicoproteína F do VSR, bloqueando a ligação e absorção pelos receptores celulares do hospedeiro, inibindo a replicação e a propagação do VSR, apresentando uma atividade inibitória e neutralizante9.
O palivizumabe foi aprovado pelo Food and Drugs Administration (FDA) em 1998, no ano de 2007 passou a ser utilizado no estado de São Paulo, e em 2014 passou a ser disponibilizado pelo Sistema Único de Saúde (SUS)3.
O Ministério da Saúde (MS), por meio da Portaria de nº 522 de 2013 aprovou o protocolo para o uso clinico do palivizumabe, o uso em larga escala não foi possível em razão do custo elevado da medicação, sendo assim, foi desenvolvido por especialistas da área o protocolo federal com critérios de inclusão dos pacientes que podem utilizar o palivizumabe de forma gratuita5.
A posologia recomendada de palivizumabe é dose 15 mg/kg de peso corporal, uma vez por mês durante períodos de sazonalidade do VSR, uso exclusivo por via intramuscular (IM), com intervalos de 30 dias, podendo variar de 28 a 32 dias o período para aplicação das próximas doses. A dose deve ser igual a: peso do paciente (kg) x 15 mg/kg ÷ 100 mg /ml de palivizumabe, sendo que, os volumes superiores a 1 ml devem ser administrados em doses divididas9.
Protocolo
Atualmente as equipes de saúde têm trabalhado no desenvolvimento de protocolos clínicos no atendimento a pacientes. Nos protocolos clínicos, a tomada de decisão se dá a partir de evidências científicas, tornando a prática mais efetiva e segura em benefício do paciente. O atendimento em saúde baseado em evidências também reduz os custos de saúde na medida em que evita procedimentos desnecessários, sendo a prática do empirismo justificável apenas em situações não contempladas pelo protocolo10.
Uma aplicação muito importante de protocolos clínicos baseados em evidência se refere ao estudo da aderência ao tratamento medicamentoso11.
A implantação de um protocolo de uso do palivizumabe dentro da instituição de saúde é de extrema importância, onde serão estabelecidos, parâmetros e padrões para a utilização da tecnologia, tendo em vista, uma maior agilidade e eficiência dos processos.
Segundo Wang et al.12 a profilaxia com o palivizumabe é uma ferramenta comprovada contra o VSR. É um dos investimentos em saúde mais rentáveis, e é clinicamente eficaz para reduzir os riscos de infecção do trato respiratório inferior pelo VSR.
Segundo Checchia et al.13 a administração mensal de palivizumabe durante o período de sazonalidade resultou em uma diminuição de 45% a 55% nas taxas de hospitalização, o uso da profilaxia também foi associada a redução da mortalidade entre as crianças com critério para a utilização do medicamento.
O farmacêutico é parte fundamental no desenvolvimento dos protocolos clínicos, pois realiza um importante trabalho no seguimento farmacoterapêutico, monitorando a efetividade, a segurança e a adesão aos protocolos clínicos, procurando detectar problemas relacionados aos medicamentos e propondo intervenções saneadoras10.
MATERIAL E MÉTODOS
Estudo observacional, prospectivo, em crianças com o risco de infecção grave por VSR que receberam palivizumabe de acordo com os critérios clínicos estabelecidos no Protocolo Federal da Portaria de n° 522 de 13 de maio de 2013. Os indivíduos foram seguidos por meio de visitas mensais, após a aplicação da primeira dose do anticorpo, o acompanhamento será feito durante todo o período de sazonalidade do VSR de março a julho, avaliando assim as evoluções no quadro clinico, possível hospitalização durante a profilaxia com o palivizumabe e a adesão a imunização.
RESULTADOS E DISCUSSÃO
Características da amostra
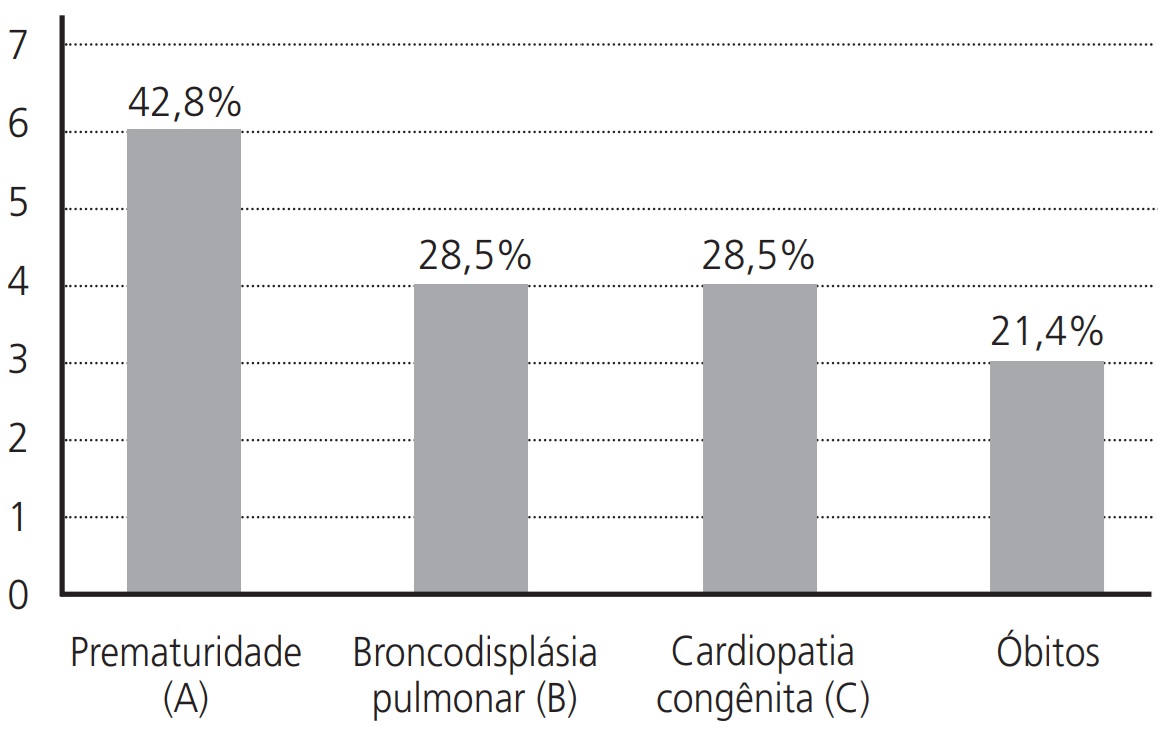
Foram incluídos no estudo 14 neonatos e jovens crianças, dos quais, 57,1% foram imunizados na UTI Neonatal, 21,4% na Clínica Pediátrica, 14,2% na UTI Pediátrica, e 7,1% na Clínica Cirúrgica Pediátrica. Considerando o diagnóstico 42,8% foram prematuros, 28,5% apresentavam displasia broncopulmonar e 28,5% cardiopatia congênita. Três óbitos (21,4%) foram registrados durante todo o acompanhamento, sendo que, estes óbitos não estão relacionados com o uso do palivizumabe ou à infecção por VSR, e sim devido à complexidade dos casos. (Conforme o Figura 1).
Adesão a imunização
De 14 pacientes coletados 71,4% dos pacientes aderiram a imunoprofilaxia durante o período sazonal, e 28,5% dos pacientes não aderiram à imunização, a não adesão está relacionada ao absenteísmo (falta sem justificativa, criança tinha outra consulta agendada no mesmo dia). O número total de doses administradas foi de 37 entre os meses de fevereiro a julho, o motivo mais frequente da indicação do palivizumabe foi à prematuridade que em alguns casos estava associado com outra indicação. (Conforme Figura 2).
Internações devido à VSR
De 14 pacientes coletados ocorreram apenas 2 episódios de infecção por VSR que necessitaram de internação, os dois casos eram de bebês prematuros. Analisando os dados e considerando o tamanho da amostra, é possível assegurar que a imunização passiva com o palivizumabe é a principal ferramenta na prevenção de infecções pelo VSR. É importante ressaltar que a maioria das infecções e hospitalizações causadas pelo VSR, ocorre em lactentes e crianças jovens saudáveis, ou seja, não incluídas nos critérios de elegibilidade.
O estudo Impact RSV14 é o único estudo randomizado, multicêntrico, duplo-cego controlado com placebo, realizado com crianças com prematuridade ou displasia broncopulmonar. Foram incluídas 1.502 crianças (placebo: 500 e palivizumabe: 1.002). Os autores concluíram que houve uma redução de 55% na hospitalização em crianças em uso do palivizumabe 4,8% versus 10,6% em crianças que fizeram o uso de placebo. (Conforme Figura 3).
Implantação do protocolo de monitoramento de pacientes em uso de palivizumabe
A elaboração e implantação do protocolo dentro da instituição cumprem um papel relevante na padronização dos processos, sendo uma ferramenta norteadora, com o objetivo de desenvolver parâmetros e padrões, possibilitando que o profissional de saúde tenha uma visão geral e detalhada de cada procedimento.
O protocolo se inicia a partir do momento em que o paciente tem a indicação para o uso do palivizumabe de acordo com a Portaria de nº 522 de 13 de maio de 2013 e se estende até o final da sazonalidade.
CONCLUSÃO
De acordo com os resultados encontrados no estudo é possível concluir que o uso do palivizumabe é eficaz na redução de hospitalização de pacientes pediátricos de alto risco, são necessários estudos de farmacoeconomia para avaliar se o alto custo o torna inviável em toda a população vulnerável.
Em relação à implantação do protocolo de monitoramento de pacientes em uso de palivizumabe, foi essencial para padronização de procedimentos e trouxe um aumento significativo da qualidade e produtividade do processo no hospital em suas diferentes etapas.
A presença do farmacêutico no seguimento dos pacientes, monitorização do processo e implementação do protocolo trouxe uma melhora da assistência prestada e estabeleceu padrões de segurança do paciente.