1. Introducción
En la actualidad, se hace hincapié en la humanización de la prestación de los servicios de salud, especialmente en los de tipo asistencial, dado que, cada vez, están más mediados por la utilización de tecnologías, y como consecuencia de ello, la interacción entre profesionales sanitarios y pacientes se torna escasa. Como imperativo ético, la humanización en la prestación de servicios de salud exige el respeto de: 1) la dignidad humana, 2) el reconocimiento de la situación y del contexto del paciente, y 3) la promoción o la búsqueda de la atención integral en salud (bienestar y calidad de vida). La humanización reclama de los profesionales sanitarios sensibilidad ética, que posibilita una actitud de apertura mental, afectiva, de autorreflexión permanente. La observancia de principios éticos y virtudes resulta fundamental para remodelar hábitos y costumbres de intervención e interacción con los pacientes, sus familias y la tecnología. En cuanto asume los contenidos filosóficos y antropológicos humanistas que circundan los escenarios de cuidado de la salud, la humanización es un componente ético de las conductas y los planes de tratamiento ofrecidos a los pacientes (Andino Acosta, 2015; Ministerio de Salud y Protección Social - Instituto Nacional de Cancerología - ESE, 2016; Rueda Castro et al. 2018; Bermejo & Villacieros Durban, 2018; Wilson et al. 2019).
En las Unidades de Cuidado Intensivo (UCI) se han implementado avances tecnológicos que permiten mejoras en las intervenciones de los pacientes con oportunidades de sobrevivencia. Sin embargo, puede ocurrir atención despersonalizada y deshumanizada: el paciente se subordina a las cifras y los datos que indican la posibilidad de sobrevida, la que muchas veces no ocurre. Además, en las UCI el bienestar físico y mental tanto de los profesionales sanitarios como de los pacientes se encuentra en permanente tensión. En los pacientes se ha observado que las ayudas externas para mantener funciones básicas -sedación, comas inducidos, entre otras-, pueden crear alteraciones emocionales, mentales (ansiedad, depresión o estrés postraumático), físicas (molestias por la luz "artificial" constante o el sonido de los monitores), sociales (pérdida de la noción del tiempo y distanciamiento familiares y de amigos) y espirituales. Por su parte, en los profesionales sanitarios de UCI se observa la pérdida de cualidades axiológicas: empatía, compasión, comprensión, comunicación, justicia. En ambos (pacientes y cuidadores), se advierte miedo, incertidumbre y dolor (Ávila-Morales, 2017; García & NOBLE Compañía de Seguros, 2019; Wilson et al 2019; Rojas, 2019).
Las situaciones descritas evidencian que la humanización es una necesidad sentida. Al ser indicativas de los desafíos en UCI, contribuyeron al nacimiento del proyecto internacional "Humanizando los Cuidados Intensivos" (HU-CI), "cuyo objetivo además incluye el servir de punto de encuentro entre pacientes, familiares y profesionales; difundir y acercar a la población general los cuidados intensivos y fomentar la formación en habilidades de humanización" (Rojas, 2019). El proyecto HU-CI ha planteado ocho componentes fundamentales para la humanización en UCI (Heras La Calle, Martin, & Nin, 2017; Heras La Calle, Alonso Oviés, & Gómez Tello, 2017; Heras La Calle, 2018; Rojas, 2019; Grupo de trabajo de certificación de Proyecto HU-CI, 2019; Nin Vaeza, Martin Delgado, & Heras La Calle, 2020; Heras La Calle, 2020), esquematizados de la siguiente forma (Figura 1):
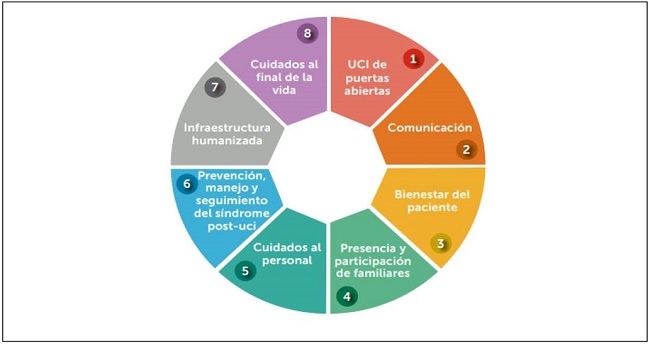
Fuente: Rojas, Verónica. (2019). Humanización de los cuidados intensivos
Figura 1. Lineas de investigación Proyecto HC-CI.
Las investigaciones realizadas en el marco del proyecto HU-CI permitieron evidenciar carencias de aspectos básicos de humanización en UCI, que involucran desde recursos de infraestructura hasta falencias en la interacción profesional-paciente.
El trato humanizado a pacientes ingresados a las UCI ha tomado relevancia en los últimos años. Se han evidenciado diversas expresiones de interés por la humanización en escenarios de atención en Medicina crítica y cuidado intensivo: la atención centrada en el paciente y la familia en UCI pediátrica, estrategias de enfermería para mejorar el cuidado humanizado en las UCI -incluso valoradas por la percepción de sus pacientes-, la humanización en UCI desde la comunicación centrada en las necesidades de la familia (Romero-Massa et al, 2013; Torres-Ospina, Vanegas-Díaz, & Yepes-Delgado, 2016; Joven & Guáqueta Parada, 2019; Arango Campo, Durán González, & Jaimes Plata, 2020; Moreno Pérez & Polo Méndez, 2018).
Gómez-Henao (2020) demostró que los pacientes de UCI son vulnerables, por tanto, la atención humanizada deberá ser un componente sobresaliente en el personal que allí labora. En las UCI se brinda atención en pro del confort de los pacientes; pero, como ocurre a menudo, es aquí donde las tecnologías asistenciales crean un gran impacto frente al diagnóstico, tratamiento y seguimiento a los pacientes. Su uso genera una atención sistematizada, monitorizada y mecánica, que a su vez disminuye el tiempo de interacción de los cuidadores con el paciente. Las tecnologías asistenciales generan impacto y grandes demandas en quienes están a cargo del cuidado de los pacientes en UCI, toda vez que deben realizar un trabajo de excelencia, virtuoso y ágil, en medio de una alta carga laboral y emocional que puede causar "síndrome del desgaste profesional", e incluso dificultades en el manejo de las relaciones interpersonales o de las pérdidas cuando un paciente muere. Por lo anterior, el objetivo del estudio fue analizar los significados otorgados a la humanización en cuidado crítico, a partir de las vivencias y acciones de profesionales sanitarios de Unidades de Cuidado Intensivo de Bogotá y Cartagena (Colombia).
2. Metodología
2.1. Tipo de estudio
Estudio cualitativo de tipo interpretativo. La investigación procuró comprender e interpretar, desde la epistemología de las ciencias sociales, elementos sustantivos tales como:
Vivencia en las UCI (objetivación de la experiencia constituida por lo aprendido y lo vivido, lo cual permite la producción de sentido común).
Acción social (comportamiento humano por medio del cual los individuos se relacionan en sociedad y en las instituciones, acción práctica que permite a los sujetos la posibilidad de elegir y de actuar dentro de las condiciones en las que se desenvuelve) .
Significado (los individuos construyen la realidad a partir de su contacto con el mundo y su entorno, se mueven en horizontes con posibles diversas interpretaciones, donde puede finalmente haber afirmación, crítica o negación).
Para comprender los significados que profesionales sanitarios de UCI de Bogotá y Cartagena le otorgan a la humanización se recurrió las bases estructurantes de la investigación cualitativa (Souza Minayo, 2010; Ferreira Deslandes & Gomes, 2007; Vasilachis, 2006; Arantzamendi, Lopez-Dicastillo, Robinson, & Carrasco, 2016). El estudio procuró conocer, comprender e interpretar las experiencias y singularidades en el proceso humanización de la atención y cuidado en UCI, lo cual podría tener significaciones diferentes para cada profesional sanitario (Ferreira Deslandes & Gomes, 2007).
2.2. Población
Dado que en los estudios cualitativos el interés del investigador es comprender con mayor profundidad el fenómeno y que una UCI comúnmente está conformada por 46 profesionales sanitarios, entre médicos, enfermeras, auxiliares de enfermería y fisioterapeutas, se tomó como unidad de muestreo 20 trabajadores de UCI privadas y públicas (10 en Bogotá y 10 en Cartagena). Participaron 12 mujeres y 8 hombres, distribuidos en: 6 fisioterapeutas, 5 médicos, 4 auxiliares de enfermería y 5 enfermeras. El participante con menos experiencia tenía 6 meses de laborar en UCI y el participante con mayor experiencia reportó 30 años laborando en UCI.
2.3. Procedimiento e Instrumentos
Se utilizaron tres herramientas de recolección de información: entrevistas semiestructuradas en línea (Online interview), observación participante y diario de campo. De forma complementaria fueron realizadas microentrevistas in situ. Las entrevistas semiestructuradas en línea facilitaron la ejecución de la investigación ante la incertidumbre de la pandemia por COVID-19, pero al tiempo planteó retos éticos, comunicacionales y metodológicos; por ejemplo, un adecuado building of rapport - una buena relación entrevistado-entrevistador (Hooley, Marriott, & Wellens, 2012). Las entrevistas tuvieron una duración promedio de 1 hora y fueron grabadas (en voz y/o video según lo permitía el participante). Este tipo de entrevista, según Ameigeiras (2006) permite "profundizar en la comprensión de los significados y puntos de vista de los actores". Las microentrevistas in situ permitieron conocer la percepción frente al proceso de atención y la humanización de este, en un tiempo próximo a las intervenciones en los pacientes.
La observación participante estuvo orientada a comprender la presencia o no de la humanización en los procesos de atención y en los cuidado brindados en UCI. El proceso de imersión adelantado permitió conocer opiniones, actitudes, creencias, modos de actuar, reacciones y realizar reflexiones objetivadas plasmadas en los diarios de campo. Más allá de la preocupación por establecer hechos puntuales, el ejercicio logró decantar diversas interpretaciones sobre las dinámicas y acciones que profesionales sanitarios desarrollan para humanizar el cuidado y la atención en las UCI (Hooley, Marriott, & Wellens, 2012).
2.4. Análisis de la información
El proceso de análisis de la información se realizó de la siguiente manera:
Transcripción de las entrevistas y de las microentrevistas in situ, y sistematización de los diarios de campo;
Codificación y categorización de los documentos resultantes (análisis categorial de tipo deductivo, siguiendo las categorías teóricas preestablecidas de acuerdo con los objetivos del estudio); en este paso se evidenciaron categorías inductivas o emergentes;
Disposición y agrupamiento de datos, el cual a partir de un ejercicio de triangulación de fuentes y de interpretaciones, permitió un análisis del discurso basado en hermenéutica de ideas (el uso del lenguaje, la comunicación de creencias o conocimientos y la interacción en las situaciones de atención y cuidado en UCI) (Rodríguez Sabiote, Lorenzo Quiles, & Herrera Torres, 2005; Amezcua & Gálvez Toro, 2002).
La codificación y análisis de datos se realizó de forma manual mediante una matriz en coherencia con los objetivos específicos del estudio.
2.5. Consideraciones éticas
De acuerdo con la resolución 008430 de 1993 del Ministerio de Salud de la República de Colombia (Artículo 11), se trató de una "Investigación sin riesgo". La participación en la investigación fue voluntaria, se realizó el proceso de consentimiento informado de carácter verbal antes de cada entrevista. Siguiendo la Declaración Universal sobre Bioética y Derechos Humanos (2005), se garantizó respeto a principios bioéticos tales como: Dignidad y derechos humanos, Privacidad y confidencialidad, No discriminación y no estigmatización y Respeto de la diversidad cultural y del pluralismo. La investigación cumplió con criterios de integridad científica planteados por la Declaración de Singapur (2010) y la Declaration of the 9th world science forum: Science Ethics and Responsibility (2019).
3. Resultados
A partir de las vivencias y acciones de profesionales sanitarios de UCI participantes, se plantean los siguientes resultados:
3.1. Vivencias de profesionales sanitarios que trabajan en UCI
Se plantaron indagaciones sobre los 8 pilares del proyecto HU-CI y se evidenció que:
-
Las UCI, tanto en Bogotá como en Cartagena, no son de "puertas abiertas". Tradicionalmente, la participación de familiares en las UCI ha sido para apoyo en algunos cuidados menores; con la pandemia esto fue más evidente por razones de bioseguridad. Los participantes reconocen que la posibilidad de disponer de horarios más flexibles y de una mayor participación de la familia es fundamental para el cuidado, ganar confianza y para el mejoramiento de los pacientes.
"...las restricciones en la UCI siempre han existido. Es una parte de la clínica en la que los pacientes están inmunosuprimidos, con muchos dispositivos, el riesgo a que los pacientes se infecten con cosas externas o cosas que les traigan de la calle es alto, entonces la restricción en las visitas es grandísima y siempre ha existido en las unidades de cuidados intensivos restricción en los horarios" (Hombre auxiliar de enfermería, UCI privada, 20 años de experiencia).
-
La comunicación referente al paciente de UCI y su familia está a cargo del médico intensivista y sus características son variadas, en algunos casos es asertiva, amplia y fluida, en otros, escasa y orientada solo a los aspectos biomédicos y patológicos del paciente. La pandemia tuvo influencia negativa, pues en todos los casos esta información se trasmite vía telefónica con tiempo reducido. Aquí toma relevancia la cuestión legal para la toma de decisiones o conducta médica a seguir con los pacientes.
"Bueno, se genera por términos legales, casi que siempre es el médico el que da la información. Aunque si usted tiene un buen equipo de trabajo, también podría ser que se lo digan otras personas, o sea profesionales según el informe" (Hombre enfermero, UCI privada, 11 años de experiencia).
La comunicación interna entre el equipo de UCI también presenta variedad: algunos equipos trabajan mancomunadamente, mientras que en otros se ciñen a las escuchas en las revistas médicas, en estos casos "la comunicación entre el personal no es efectiva ...no se promueve el trabajo en equipo en la UCI, ...adicional que hay poca empatía entre los médicos y el personal asistencial generando que disminuya la confianza en la información y la aparición de conflictos" (Hombre fisioterapeuta, UCI pública, 11 años de experiencia).
-
Frente al Bienestar del paciente se halló una franca preocupación por las medidas de confort y solución de las necesidades biológicas y biomédicas de los pacientes. Los participantes expresan su preocupación por cumplir a cabalidad con el tratamiento médico (cumpliendo con los deberes y respetando los derechos del paciente), identificar reacciones producidas por los fármacos u otras sustancias, estar atentos a alteraciones en las cifras de los parámetros vitales, mantener el bienestar y la comodidad, en especial, la higiene personal, los cambios de posición de forma continua al paciente y el manejo del dolor.
"La comodidad consiste en que nosotros tenemos el compromiso de hacerle un cambio de posición a ese paciente cada dos horas, pero ese cambio de posición no es solamente voltearlo, es mirar que su cuerpo quede alineado, que sus brazos queden en una posición cómoda, que sus piernas queden en una posición cómoda. No solamente es rotarle el cuerpo, sino que no vaya a quedar de pronto algunos dispositivos médicos que lo puedan ulcerar, que lo puedan calentar, que cuando nosotros giramos a ese paciente esos dispositivos médicos no se vayan a desplazar... (Hombre auxiliar de enfermería, UCI privada, 20 años de experiencia).
-
La valoración con una perspectiva biopsicosocial al paciente, en algunos participantes tuvo relevancia, planteando la idea de tratar al paciente como persona y no como patología, teniendo en cuenta la parte emocional.
"Para cada momento debemos estar atentos de que lo que está ahí es una persona, que no es un objeto, es una persona que siente, que entiende, que puede expresarse, que de pronto no quiere estar ahí, pero le toca" (Mujer enfermera, UCI privada, 26 años de experiencia).
-
La presencia y participación de familiares en las UCI, permitiendo su colaboración en las acciones básicas de cuidado del paciente, es un elemento valorado como de gran importancia; sin embargo, su inclusión ocurre por iniciativa de quien esté tratando al paciente y no como una política de las UCI, máxime durante los efectos de la pandemia de COVID-19.
"...Entonces es más como una actividad o como una forma para que el familiar esté un poco más tranquilo y que en medio de todo el paciente también esté más tranquilo, sepa que hay alguien ahí" (Hombre fisioterapeuta, UCI privada, 6 meses de experiencia)
-
En lo referente a los cuidados hacia los profesionales de la salud, se logró evidenciar que la pandemia de COVID-19 generó muchos cambios en el estado mental de estas personas, en especial del personal sanitario. Esto llevó a las instituciones a implementar apoyo psicológico, pues en un turno podían llegar a fallecer hasta 10 pacientes. También fueron relatadas estrategias para sensibilización sobre prevención del desgaste profesional. En cuanto a áreas de descanso los resultados no fueron alentadores.
"...luego hablamos de esa situación, de cómo uno profesional le toca afrontar todas esas situaciones para tratar de evitar las secuelas psicológicas que puede dejar y eso en una enfermera le puede dejar una secuela psicológica tremenda y como profesional, la puede quemar" (Hombre médico intensivista, UCI pública, 23 años de experiencia).
-
La subcategoría con menores datos obtenidos fue Prevención, manejo y seguimiento del síndrome post-UCI. Solamente una de las entrevistadas planteó este seguimiento con enfoque en la satisfacción del paciente, no a la calidad en salud de manera integral.
"Los seguimientos se hacen al paciente por política de la clínica, por calidad. Se llama al paciente cada vez que ha tenido un servicio, no solamente de UCI, ...lo llaman, le hacen una encuesta de satisfacción" (Mujer enfermera, UCI privada, 11 años de experiencia).
-
La Infraestructura en términos de humanización fue ligada, por los participantes, a las medidas de confort y el logro del bienestar en los pacientes. La importancia de brindar al paciente una atención adecuada, también se debe a una buena infraestructura para dar bienestar tanto al personal como al enfermo. En este aspecto la capacidad de financiamiento con el que cuente la UCI es clave.
"La infraestructura en ciertas partes no es la adecuada y eso te genera disconfort a ti. Trabajas en unos límites que te hacen moverte en unos espacios que al fin y al cabo van a repercutir en ti en problemas osteomusculares como tal, eso repercute mucho" (Mujer fisioterapeuta, UCI privada, 2 años de experiencia)".
-
Los participantes indicaron que los Cuidados al final de la vida se prestan permitiendo un manejo integral, respetuoso y digno para los pacientes, en consideración a aspectos físicos, psicosociales y espirituales de pacientes y familias. Estos cuidados están protocolizados, son respetadas las decisiones anticipadas, las órdenes de no reanimación, se hace énfasis en el manejo del dolor y se facilita el acompañamiento espiritual.
"Las voluntades anticipadas, a mí me parece que son útiles y que uno como ser humano, aunque no quiera que llegue ese momento, lo debería hacer porque le damos un tope a ese querer seguir haciendo y haciendo por un paciente" (Mujer enfermera, UCI privada, 26 años de experiencia).
"Con todos los pacientes es igual, así ya sepamos que en cualquier momento puede fallecer. ...tiene que haber una muerte digna, entonces el trato para todos debe ser igual" (Mujer enfermera, UCI pública, 6 meses de experiencia).
3.2. Acciones de los profesionales sanitarios para humanizar el cuidado y la atención en la UCI
Hablamos de las acciones prácticas que permiten a los participantes otorgar cierto horizonte de sentido a la humanización en las UCI. Las subcategorías encontradas fueron: Atención integral en UCI; Atención a la vulnerabilidad del paciente; Profesionalismo y prácticas de cuidado, y Seguimiento a protocolos y normas institucionales.
-
La "Atención integral en la UCI" basada en un conjunto de acciones encaminadas a la recuperación del paciente, tales como: capacitación del personal y adquisición de nuevo conocimiento para ejecutar acciones en el paciente con responsabilidad y certeza; realizar intervenciones por parte de todas las especialidades que el paciente requiera para lograr un tratamiento oportuno; cordialidad al saludar al paciente al momento de realizar intervenciones; contar con todos los insumos y medicamentos que el paciente necesite; brindar educación a familiares en relación a la alimentación, cambios de posición y demás cuidados personales para el paciente.
"A nosotros nos dicen que así el paciente esté sedado y ventilado hay que hablarle como si estuviera despierto. Sumercé, le voy a tomar unas glucometrías, sumercé le voy a hacer esto, porque el paciente puede que me esté escuchando" (Mujer auxiliar de enfermería, UCI pública, 4 años de experiencia).
Se evidenció la necesidad de interacción del paciente con su entorno y realizar prácticas alternativas como la musicoterapia, escuchar a familiares por medio de audios e interacciones diversas que le generen bienestar. El reto para lograr esto, entre otros aspectos, está en capacitar a los trabajadores sobre la importancia del buen cuidado y resolver algunos comportamientos mediados por emociones.
-
Según los participantes prestar "Atención a la vulnerabilidad del paciente" implica valorar la vulnerabilidad física y brindar el tratamiento más adecuado para recuperarlo o estabilizarlo en el menor tiempo posible y actuar teniendo en consideración condiciones de máxima vulnerabilidad: su estado de conciencia, el paciente va a estar sedado o inconsciente; su disposición en el cubículo, siempre va a estar sin ropa, "simplemente con un pañal y la cobija"; su dependencia, siempre otro tomará sus decisiones; estar en estado de indefensión, casi siempre está solo y sin fuerzas.
"Yo cojo el término vulnerabilidad y hago una analogía con una porcelana de cristal. La porcelana puede que sea importante para mí, pero si yo la limpio mal, se va a manchar; si yo la muevo brusco, se va a romper; si yo me trasteo y no la guardo bien, no va a llegar completo" (Hombre fisioterapeuta, UCI pública, 11 años de experiencia).
-
Actuar con "Profesionalismo" resultó un hallazgo clave, llama la atención sobre aspectos como: la vocación y el don de servicio, preocuparse por el interés del paciente, la praxis de virtudes éticas y tener sensibilidad ética ante la condición del paciente. Este hallazgo da cuenta de elementos personales de quien trabaja en UCI indistintamente de las políticas institucionales.
"Tuve una experiencia con mi abuelito hace muchos años, en un hospital una enfermera lo gritó y lo empujó, ...yo decía hombre, no importa los problemas que uno tenga uno tiene que dedicarse a sus pacientes con amor. Como si fuera mi familiar, como si fuera alguien importante para mí que estuviera allí, no solamente porque es mi trabajo y lo hago así y ya, no. Entonces yo creo que toda esa pasión que yo tengo es por eso" (Mujer enfermera, UCI pública, 6 meses de experiencia).
"Las normas se deben cumplir normalmente, pero como te digo, tratamos en lo posible de humanizarlas un poquito porque entendemos que hay particularidades en los pacientes que requieren que les colaboremos o les ayudemos de cierta forma. Las normas están ahí, pero nosotros tratamos de ir un poquito más allá" (Mujer enfermera, UCI privada, 11 años de experiencia).
Realizar "prácticas de cuidado" está encaminado al bienestar y a prevenir daños físicos y biomédicos, demostrando pericia. El cuidado tiene que ser "integral y esa integralidad va dirigida a proteger la dignidad de la persona" (Mujer enfermera, UCI privada, 11 años de experiencia). Los participantes relacionan la dignidad con salvaguardar la intimidad y la privacidad de los pacientes.
"Si tú vas a hacer un procedimiento, cubrir al paciente, no dejar exponer las partes, si llega el familiar, que tenga su pañal, cubrirlo así esté monitorizado, que esté tapadito, que esté bañado, que esté limpio. Es importante porque eso es dignidad del paciente" (Hombre enfermero, UCI privada, 11 años de experiencia).
-
El "Seguimiento a protocolos y normas institucionales" muestra que los protocolos orientan las acciones del personal, son de gran importancia; pero en ocasiones son rígidos y afectan la posibilidad de brindar atención humanizada, tienen énfasis en aspectos administrativos.
>"Digamos que a nosotros nos quieren regir mucho con la parte administrativa y es que quieren evitarse las quejas" (Mujer auxiliar de enfermería, UCI pública, 4 años de experiencia).
4. Significados otorgados a la humanización en cuidado crítico
Los significados que los participantes construyen a partir de su quehacer, vivencias y acciones sociales prácticas en el entorno del cuidado crítico, se enmarcan en lo siguiente:
-
La humanización como una obligación (deontología) de todo el equipo que trabaja en UCI y la humanización como un acto de amor y respeto (profesionalismo) ante el paciente que está en la UCI.
"...los conceptos deberían ser un poco más llevados de corazón, no aprender los conceptos sino llevarlos de corazón y hacer sentir que nosotros tenemos un compromiso ético, moral y humano con la persona que necesita de nuestro apoyo" (Hombre auxiliar de enfermeria, UCI privada, 20 años de experiencia).
"La humanización en UCI requiere de una cercanía con el paciente, de un abordaje bastante amplio desde los cuidados a su parte física" (Mujer enfermera, UCI pública, 2 años de experiencia).
La humanización en relación con: 1) el buen trato y la cordialidad; 2) ponerse en el lugar del paciente, su contexto y su familia; 3) el confort del paciente; 4) cumplir con objetivos terapéuticos evitando daño; 5) salvaguardar la intimidad y la privacidad del paciente; 6) prestar atención a la vulnerabilidad del paciente.
Otro hallazgo fue la enunciación de barreras para la humanización, entre ellas: la pandemia, la carencia de insumos en la UCI, las normas institucionales rígidas, la jerarquía en la UCI, la desconfianza de familiares y prácticas de medicina defensiva.
5. Discusión
Siguiendo los pilares del proyecto HU-CI, se identificó que las UCI no son de puertas abiertas y la presencia y participación de familiares en estas son restringidos, salvo decisiones personales de quien ejerza el proceso de atención y cuidado. Se reconoce que tener horarios más flexibles y una mayor participación de la familia son fundamentales para el cuidado y el mejoramiento de los pacientes. Este hallazgo coincide con lo planteado por Queiroz et al., (2013), Correa-Pérez y Chavarro (2021), Baeza y Quispe (2020) y Martínez Zubieta (2021) quienes afirman que las unidades con mayor flexibilidad en las visitas e inclusión de la familia en la atención del paciente, logran mayores beneficios para todos los actores participes de la UCI (pacientes, familiares y personal asistencial). Sin embargo, advierten, tal como en este estudio, que esto implica cambio en la actitud y hábitos de todos los integrantes del equipo en la UCI. Esto último coincide con Alonso-Rodríguez et al., (2021) quienes encontraron que la mayoría de los profesionales de enfermería que laboran en UCI tienen una opinión negativa frente a una UCI de puertas abiertas con horarios de visita flexibles, para ellos, esto aumenta su carga laboral; aunque, al igual que el actual estudio, admitieron que este tipo de horarios flexibles genera beneficios para el paciente y su familia.
En cuanto a la comunicación entre equipo de UCI y paciente o su familia, los hallazgos de este estudio fueron de dos tipos: asertiva, amplia y fluida, o escasa y netamente sobre los aspectos biomédicos y patológicos del paciente. Resultado coincidente con lo planteado por Baeza y Quispe (2020) y Palomo y López (2020) al afirmar que la comunicación con pacientes y familiares favorece un clima de confianza y respeto, facilita la toma conjunta de decisiones, brinda soporte emocional a la familia, les permite entender el diagnóstico, el pronóstico, las opciones terapéuticas y sobre todo, que el equipo de la UCI pueda entender al paciente como una persona; aún es frecuente encontrar que en las UCI la información está limitada a una vez al día, y en muchos casos, sin adaptarse a las necesidades específicas de pacientes o familiares. En este estudio la pandemia influyó negativamente en este aspecto (información vía telefónica con un tiempo reducido); sin embargo, para Franco Coffré et al., (2021) el uso de la tecnología unió familias con sus pacientes en la UCI, permitiendo conocer sobre su estado y esto posibilitó humanizar el cuidado.
En cuanto a la comunicación interna entre el equipo de UCI, este estudio plantea que cuando no es efectiva y no se promueve el trabajo en equipo, se disminuye la confianza y aparecen conflictos. Así lo han expuesto Correa-Pérez y Chavarro (2021) y Baeza y Quispe (2020), quienes, tras sus revisiones, concluyen que los conflictos entre los miembros de los equipos de UCI son frecuentes, y en muchos casos, son causados por fallas en la comunicación, lo cual influye negativamente en el bienestar del paciente y su familia.
Se encontró que la noción de Bienestar del paciente está en consonancia con la preocupación por medidas de confort y solución de necesidades biológicas y biomédicas de los pacientes (frío, calor, sed o dolor). Un poco menos desarrollada la idea frente al bienestar desde una perspectiva biopsicosocial y emocional. Alonso-Ovies y Heras La Calle (2016) advertían que el primer paso para preocuparse por el bienestar del paciente es prestar atención a los aspectos físicos, pero que habría que avanzar en la preocupación por las percepciones y sentimientos de los pacientes. Por esto, es necesario que en las UCI sean incorporadas valoraciones de índole biopsicosocial y emocional para pacientes y familiares, en aras de contribuir a resolver sus necesidades de acuerdo con las capacidades de cada institución, coincidiendo así con lo planteado por Rojas (2019). En este estudio no tuvimos participación de psicología y trabajo social, quienes, de acuerdo con los relatos de los participantes, vienen cada vez incorporándose más a los equipos de la UCI.
Los Cuidados al personal que trabaja en UCI, tanto físicos como mentales, son de vital importancia para la humanización; este estudio evidenció que las estrategias al respecto tradicionalmente son escasas o esporádicas, salvo en época de la pandemia de COVID-19, que llevó a las instituciones a implementar apoyo psicológico al personal de UCI. Aunque Correa-Pérez y Chavarro (2021) plantean que recientemente las sociedades científicas han buscado estrategias para detectar y mitigar el síndrome de desgaste profesional en sus tres dimensiones (agotamiento emocional, despersonalización y baja autoestima profesional), nuestros hallazgos muestran que no es una política instaurada de manera universal en las UCI.
La Prevención, manejo y seguimiento del síndrome post-UCI es un pilar fundamental para lograr la humanización en UCI y más allá, pero aún está por desarrollarse en sus términos esenciales, superando el enfoque de seguimiento a la satisfacción del paciente. En este sentido, tal como lo plantean Baeza y Quispe (2020), vale la pena que las UCI incluyan estrategias de seguimiento a mediano y largo plazo sobre el impacto en la calidad de vida de los pacientes y sus familias, pues el paciente crítico produce crisis familiares durante su estancia en la UCI, e incluso, mucho más luego de salir de este escenario. Quizá una limitante para el desarrollo de este pilar se relaciona con el sistema de salud y su precario financiamiento en Colombia. Es un tema por seguir indagando.
Contar con una infraestructura humanizada, según los resultados obtenidos, se relaciona con confort y bienestar de los pacientes. Para Baeza y Quispe (2020) y Nin, Martin y Heras La Calle (2020) las condiciones ambientales de luz, temperatura, acústica, mobiliario, entre otros, deben hacer de la UCI un espacio donde la eficacia técnica esté ligada a la calidad de atención. Sin embargo, este estudio identificó que el financiamiento de la UCI es clave para lograr una infraestructura humanizada. Se percibió peor infraestructura humanizada en UCI públicas (con algunas excepciones): "En un hospital público llegas, te dicen mira, estamos falto de personal ¿te puedes quedar? ...Los insumos escasean. Casi no hay UCI en que entre la luz del día" (Hombre fisioterapeuta, UCI pública, 4 años de experiencia).
En cuanto a los Cuidados al final de la vida los hallazgos coinciden con Baeza y Quispe (2020) y Nin, Martin y Heras La Calle (2020), quienes afirman que en pacientes críticos en fase de fin de vida, los protocolos específicos y la evaluación periódica de la atención ofrecida son requisitos básicos para ejecutar acciones y valorar las necesidades de pacientes y familiares tanto físicas, psicosociales, emocionales y espirituales. En esto es esencial el manejo integral, respetuoso y digno para los pacientes, la atención a los posibles dilemas bioéticos o conflictos éticos, la comunicación asertiva, compasiva y empática, tomando un papel relevante los profesionales en psicología, trabajo social y cuidados paliativos; presupuesto coincidente con Correa-Pérez y Chavarro (2021); una UCI con políticas fortalecidas frente al manejo del paciente al final de la vida y la muerte digna, entiende que esto es parte de los cuidados propios de este escenario, tal como lo plantea Correa-Pérez (2020).
Las vivencias de profesionales sanitarios que laboran en las UCI permiten a estos la posibilidad de elegir y actuar dentro de las condiciones en las que desarrollan su quehacer y otorgar sentido a la humanización durante la prestación de servicios. Así, emergen la atención integral en la UCI y la atención a la vulnerabilidad del paciente, cuya base son el conjunto de acciones encaminadas a la recuperación del paciente en términos físicos, fisiológicos y biomédicos, de la mano con la cordialidad, el buen trato y la realización de prácticas alternativas que generen confort; en esto se conjugan las tres dimensiones planteadas por Torres-Ospina, Vanegas-Díaz & Yepes-Delgado (2016): tekhne (competencia técnica), philanthropia (amor al ser humano y empatía) paideia (educador). Hace falta estudiar a profundidad el entendimiento de la atención integral y la vulnerabilidad de los pacientes en la UCI, más allá de la idea de protección y bienestar.
Actuar con "Profesionalismo" en UCI llama la atención sobre la sensibilidad ética de la mano con la vocación, el amor y la preocupación por el interés del paciente y la praxis de virtudes. Emerge en este estudio, un horizonte de sentido para la humanización en UCI, que teóricamente Camps (2007), Camps (2015) y Cruz (2020) han enunciado como la excelencia en las profesiones sanitarias, haciendo hincapié en crear confianza mediante la demostración de competencia científica y técnica, y compromiso con el interés por el paciente, lo cual se traduce en la praxis de algunas virtudes: compasión, amabilidad, integridad, benevolencia y cuidado; resaltadas por los participantes en este estudio. Al respecto Carmona y Montalvo (2019) evidenciaron que la sensibilidad moral ante las prácticas de cuidado, con pacientes en fase terminal, crónicos y de UCI es un aspecto por investigar.
Es necesaria una mirada más amplia a las "prácticas de cuidado", más allá de lograr bienestar y prevenir daños físicos; y de la noción de dignidad como salvaguarda de la intimidad y privacidad de los pacientes. El cuidado debe ser entendido como una virtud relacional, en las prácticas de cuidado en UCI los intereses del cuidador y del paciente están entrelazados constituyendo, como lo plantea Beato (2020), un "Yo relacional", un agente virtuoso que se preocupa y ocupa por la excelencia profesional. Para Torralba (2005) la palabra dignidad puede hacer referencia a, o está relacionado con, un estado de ser valorado, el goce de la libertad alejada de la miseria, la autonomía y la autodeterminación, el decoro, la decencia y el pudor, o el valor de toda persona. En este estudio, la noción de dignidad de los participantes está relacionada con el pudor y cuidado a la intimidad-privacidad como acto de respeto por la persona. Una pregunta que emerge, siguiendo a Prieto et al (2020), es ¿qué comprendemos por dignidad humana de los pacientes en UCI?
Los protocolos y las normas institucionales, en este estudio fueron catalogadas como orientadoras de las acciones del personal, pero en ocasiones, su rigidez afecta la posibilidad de brindar una atención humanizada; sin embargo, para Hernández-Zambrano et al (2020), el diseño de protocolos multidisciplinarios, especialmente para la atención de pacientes al final de la vida en UCI, son herramientas que mejoran la atención del paciente crítico y su familia.
En cuanto a los significados que los profesionales sanitarios que trabajan en UCI (de Bogotá y Cartagena) otorgan a la humanización entorno al cuidado crítico los hallazgos conducen a interpretar dos posturas: como una obligación (deontología) de todo el equipo de UCI y como un acto de amor y respeto (profesionalismo) ante el paciente en UCI. La primera es consistente con lo planteado por Martínez (2021) quien afirma que "la humanización de las UCI y de todo servicio de salud en la actualidad debe ser obligada". La segunda se relaciona con los postulados de Camps (2015), sin embargo no existen investigaciones que aborden este topico en este mismo sentido.
Estas dos posturas frente al entendimiento y significación de la humanización están entrelazadas y en permanente retroalimentación; al decir de los participantes, se trata de lograr que en la UCI las acciones realizadas vayan encaminadas al cumpliento de los deberes médicos (promover el mayor beneficio al paciente, recuperar la mayor calidad de vida posible, evitar daños y satisfacer de sus necesidades) y a brindar una atención personalizada atendiendo a la dignidad del paciente (con empatía y compasión para poder comprender su situación, proporcionando cuidados de acuerdo a sus necesidades, evitando las desigualdades). Esto implica prestar atención a las necesidades físicas, fisiológicas, biomédicas, psicológicas y espirituales del paciente, pero también llama la atención sobre la sensibilidad ética que el personal asistencial de UCI habrá de cultivar.
6. Conclusiones
La humanización en UCI contempla aspectos deontológicos y de profesionalismo para el quehacer clínico-asistencial, y se relaciona con: 1) brindar buen trato y cordialidad al ejecutar intervenciones en los pacientes; 2) ponerse en el lugar del paciente reconociendo su sufrimiento y contexto, sin olvidar que tiene familia; 3) cuidados que garantizan bienestar al paciente mediante acciones sobre su cuerpo; 4) cumplir con objetivos terapéuticos evitando sufrimiento o daño, siempre en pro de recuperación y mejoramiento de la calidad de vida; 5) reconocer la dignidad del paciente, siempre salvaguardando su intimidad y privacidad; 6) prestar atención a la vulnerabilidad del paciente, especialmente los pacientes oncológicos, pues se encuentran en un franco sufrimiento y deterioro vital. Frente a practicar la humanización tanto en sentido deontológico como de profesionalismo y su relación con el buen trato, surgen inquietudes relacionadas con la sensibilidad ética en quienes realizan su quehacer asistencial en las UCI y en la toma de decisiones.














