1. Introducción
La Ley Orgánica 3/2021, reguladora de la eutanasia en España (LORE) entró en vigor el 25 de junio de 2021. Esta ley exige que para la solicitud de eutanasia que el paciente sufra, entre otras cuestiones, una enfermedad grave e incurable o un padecimiento grave crónico incapacitante, y que tenga competencia para tomar dicha decisión.
En muchos países que han despenalizado la eutanasia se encuentran con casos de personas con trastornos mentales (De Hert M et al., 2022; Calati R., et al., 2021; Evenblij K., et al., 2019; y Verhofstadt M., et al., 2019). En España su evaluación es más compleja. Además, la reciente Sentencia 19/2023 del Tribunal Constitucional español, cuestiona esta posibilidad, aunque sus argumentos no quedan claramente definidos. Y esto es algo que merece una explicación detallada.
No tengo la intención de realizar un análisis sobre la eutanasia en el derecho comparado (Santos J., 2017), ni de analizar si efectivamente la decisión de la propia muerte es o no un derecho fundamental o una manifestación del principio general de libertad (Ruiz C., 2023; Presno MA, 2021; y Sieira S., 2023). Tampoco deseo hacer una revisión crítica de la Sentencia 19/2023, de 22 de marzo de 2023 (Rey F., 2023; Sánchez J., y Almeida C., 2023; Torres M., 2023). La finalidad es hacer un análisis bioético, más que estrictamente jurídico. En todo caso, considero que, en esencia, un respeto por la decisión de una persona que solicita eutanasia, y que cumple con los criterios exigidos por la LORE, es el reflejo del respeto de su dignidad.
Ahora bien, se reconoce que en dicho análisis bioético puede haber argumentos jurídicos que enriquecerían el discurso y para ello queremos apoyarnos en principios fundamentales establecidos en la Constitución Española de 1978.
Creo firmemente que negar la eutanasia a personas con trastornos mentales podría interpretarse como una violación de su dignidad y del libre desarrollo de la personalidad, tal como lo establece el artículo 10. Comparto la tesis de José Antonio Caro (2023) de que negar la eutanasia es obligar a una persona a vivir una forma de vida que, obviamente, no desea.
Además, este rechazo a la libertad entra en contradicción con la Convención sobre los Derechos de las Personas con Discapacidad (art. 12 sobre el igual reconocimiento ante la ley). Adicionalmente, la exclusión a priori de los trastornos mentales para la eutanasia podría considerarse discriminatorio, y además entraría en contradicción con el incumpliendo del artículo 14 de la Constitución, que prohíbe la discriminación por cualquier tipo de enfermedad. Poner en duda que no pueden tomar decisiones legítimas sobre su propia vida e incluso anticiparlas (Ramos S., et al., 2024) es desvalorar el principio fundamental de la libertad. Es más, incluso asumiendo aquellos casos en los que sea dudosa su capacidad para decidir, siempre deberían disponer de la opción de recibir apoyos y salvaguardias para revisar hasta dónde podría llegar su autonomía. Y en aquellos casos en los que se aprecie que no pueden tomar decisiones autónomas, entonces sí que estaría acreditada dicha anulación de la autonomía para ser candidata a la prestación a ayuda para morir.
Este enfoque discriminatorio también entra en choque con el artículo 15, que asegura el derecho a la vida y a evitar un sufrimiento intolerable. Obligar a una persona a soportar un sufrimiento psicológico crónico y severo puede interpretarse como un ataque a su integridad moral, negando el respeto por su bienestar y sus decisiones sobre cómo quiere gestionar su vida (Bedrikow, R., 2020).
El cuidado hacia las personas con discapacidades debe ampliarse para respetar aún más a estas personas e incluso se debería prestar toda la atención especializada para que puedan ejercer los mismos derechos que cualquier persona (art. 49).
En cualquier caso, se realiza un análisis crítico desde la bioética sobre la eutanasia en salud mental.
En primer lugar, se abordan los conceptos de "padecimiento grave crónico incapacitante" y "enfermedad grave e incurable" en el contexto de la eutanasia en salud mental. Al examinar el primero, se pretende proporcionar una comprensión más detallada de cómo se puede evaluar y reconocer el sufrimiento de los pacientes con trastornos mentales cuando solicitan la eutanasia. Por otro lado, el análisis de la enfermedad grave e incurable es clave para entender cuándo considerar que una enfermedad no tiene cura. Al abordar este punto, se busca clarificar y profundizar en los conceptos de "incurabilidad" y la "irremediabilidad".
En segundo lugar, se realiza un análisis crítico de los argumentos habituales contra la eutanasia. Considero que es oportuno para desmontar miedos infundados y para establecer un marco normativo que proteja la autonomía del paciente, asegurando a su vez la defensa frente a posibles abusos paternalistas.
2. Exploración del tema
La LORE, en su artículo 3, sostiene que un padecimiento grave crónico incapacitante es una
"situación que hace referencia a limitaciones que inciden directamente sobre la autonomía física y actividades de la vida diaria, de manera que no permite valerse por sí mismo, así como sobre la capacidad de expresión y relación, y que llevan asociado un sufrimiento físico o psíquico constante e intolerable para quien lo padece, existiendo seguridad o gran probabilidad de que tales limitaciones vayan a persistir en el tiempo sin posibilidad de curación o mejoría apreciable".
Lo interesante de ello es desvelar a qué se refiere ese sufrimiento intolerable y si puede o no ser mitigado o reducido. Por eso, es preciso definir y evaluarlo en el contexto de la salud mental para decidir sobre solicitudes de eutanasia. Algunos autores lo describen como "una experiencia personal, subjetiva, de una amenaza inminente, real o supuesta para la integridad o la vida de la persona, que tiene una duración significativa y un lugar central en la mente de la persona" (Dees M., et al., 2010). No obstante, existe una falta de consenso sobre su definición (Murata y Morita, 2006; Rodgers y Cowles, 1997; Dees, et al., 2010), posiblemente debido a su inherente subjetividad.
Diversas dimensiones componen el sufrimiento, incluyendo aspectos médicos, psico-emocionales, socioambientales y existenciales, a menudo entrelazados (Verhofstadt M., et al., 2017 y 2021; Dees MK, et al., 2011; Evenblij K., et al., 2019; Stoll J., et al., 2021). Es frecuente observar en las legislaciones que ha de proceder de una enfermedad, una discapacidad o un accidente. Quizás sería más apropiado no acotar tanto y englobarlo a un "problema de salud incurable y en fase irreversible", tal y como se define eutanasia en el Diccionari de Bioètica TERMCAT. En ese sentido, se define eutanasia como "actuación médica indicada con el objetivo de causar la muerte, de una manera rápida e indolora, a un paciente con un sufrimiento insoportable, provocado por un problema de salud incurable y en fase irreversible, a petición expresa, reiterada e informada del paciente".
Mientras los pacientes ponderan aspectos psicológicos y éticos para evaluar su sufrimiento, los profesionales de la salud se enfocan en parámetros objetivos, como la eficacia y duración de tratamientos, para determinar reducciones significativas del sufrimiento (Van Veen S, et al., 2022a, y 2022b).
Algunos pacientes con trastornos mentales que solicitaron la eutanasia a menudo expresaron que no deseaban morir, sino que encontraban insostenible su existencia actual. Argumentaban que la insoportabilidad del sufrimiento se compone de varios elementos: síntomas de la enfermedad mental, falta de relaciones satisfactorias, dificultad para encontrarle sentido a la vida y percepción de un sufrimiento interminable (Pronk R., et al., 2022). Estos pacientes hallaban cierto alivio al poder expresar su deseo de morir y tener la opción de la eutanasia, lo que les proporcionaba reconocimiento a su situación y sufrimiento, otorgándoles una paz mental que, paradójicamente, podría reducir su deseo de morir. Muchos señalaban sentirse ignorados por los profesionales de la salud. Algunos indicaron que su deseo no era morir, sino dialogar con un médico para sentirse escuchados. Esto sugiere que la falta de atención adecuada en salud mental podría llevar a las personas a considerar la eutanasia como alternativa (Pronk R., et al., 2022).
Como se ha indicado, la valoración del sufrimiento insoportable abarca múltiples dimensiones. Por esa razón, para evaluar con rigor una petición de eutanasia es necesario incorporar los aspectos psicológicos, emocionales y éticos del sufrimiento que son los que le dan mayor importancia los pacientes; mas también sopesar las cuestiones objetivas por las que abogan los profesionales de la salud.
En este contexto, es necesario un diálogo respetuoso y empático entre profesionales y pacientes para proporcionar una correcta relación asistencial. De ahí que se abogue por una valoración holística del sufrimiento. Esto podría evitar cualquier tipo de daño a las personas, reduciría conductas paternalistas y poco comprometidas con la calidad de vida y la dignidad.
3. Enfermedad grave e incurable
En la definición de enfermedad grave e incurable encontramos unas características controvertidas que podrían poner en duda una petición de ayuda a morir por problemas de salud mental (Ramos, S, et al., 2023). La LORE la define de la siguiente forma: "la que por su naturaleza origina sufrimientos físicos o psíquicos constantes e insoportables sin posibilidad de alivio que la persona considere tolerable, con un pronóstico de vida limitado, en un contexto de fragilidad progresiva".
En primer lugar, la enfermedad ha de originar sufrimientos constantes e insoportables "sin posibilidad de alivio". Respecto a ello, aparece aquí la dificultad inherente de si hay o no tratamientos eficaces que puedan suprimir esa situación. Solo el paciente puede juzgar la intolerabilidad de su sufrimiento y decidir si continuar explorando tratamientos. Debe expresar, desde su autonomía, si considera suficiente el alivio proporcionado por los tratamientos actuales.
En segundo lugar, el requisito de un pronóstico de vida limitado condiciona, negativamente, a que un paciente con problemas de salud mental pueda acceder a la eutanasia, pues no suelen estar en el proceso de final de vida. No obstante, supondría una discriminación hacia todas las peticiones de personas que "no tengan un pronóstico de vida limitado"; por ello es más razonable acogerse al supuesto de "padecimiento grave, crónico e imposibilitante", donde la exigencia del pronóstico no se recoge. De hecho, es más probable que tengan este padecimiento mucho más tiempo que las que tienen un pronóstico de vida limitado.
En tercer lugar, se señala que ha de haber una fragilidad progresiva. El término fragilidad ha sido frecuentemente enfocado en el ámbito geriátrico. Fried et al. (2001) considera que la fragilidad se evidencia en componentes clínicos como debilidad muscular, baja actividad física, sensación de agotamiento, marcha lenta y pérdida de peso. Quizás esta propuesta encajaría más en psicogeriatría (demencias, Alzheimer, etc.); pero podría ser poco operativo en otros trastornos mentales en los que los pacientes fuesen incluso jóvenes. En salud mental, dicha fragilidad también debería revisarse a la luz del deterioro cognitivo o del bienestar del paciente (Jeste D., 2019).
Respecto al concepto de "enfermedad incurable" se han propuesto algunas guías orientativas (Tholen A., et al., 2009). Se puede considerar que es incurable cuando:
No existe ninguna perspectiva real de mejora con los tratamientos actuales de última generación (intervenciones biológicas periódicas, intervenciones psicoterapéuticas y/o intervenciones sociales);
No hay posibilidad de administrar un tratamiento adecuado en un período de tiempo razonable (se ha de revisar la historia clínica del paciente, la duración de los tratamientos sugeridos y la edad del paciente); y
No es viable un equilibrio razonable entre los resultados esperados del tratamiento y la carga del tratamiento para el paciente (ha de revisarse si es plausible una mejora, en la que se analice la naturaleza y la gravedad de los efectos secundarios, y hasta qué punto el paciente está dispuesto a asumirlo).
Respecto a dichos criterios, es significativa la distinción que hacen algunos autores respecto a si la patología y/o el sufrimiento son "incurables" o "irremediables" (Braun E., 2023; Rooney W., et al., 2018; van Veen S., et al., 2022a y 2022b; Gaind K, 2020; Dembo J., et al., 2018).
Entendemos por "incurable" algo que no se puede curar. En este sentido, una patología o un sufrimiento podría ser catalogada como incurable si en ese momento actual falta un tratamiento para erradicarla por completo. Esto no implica que no se puedan controlar los síntomas de manera efectiva. Aunque no exista un tratamiento 100% eficaz, es posible mantener una calidad de vida aceptable. La esquizofrenia o la depresión pueden ser manejados con fármacos y terapias, permitiendo a los pacientes una vida de calidad, aunque es posible que vayan teniendo recidivas durante su vida. Ahora bien, el término "irremediable" alude a algo sin solución. No solo es "incurable" sino que sus síntomas tampoco mejoran con tratamientos. Irremediable no ha de enfocarse únicamente a las cuestiones relacionadas con la patología, sino también al sufrimiento insoportable. Por ejemplo, en etapas avanzadas del Alzheimer, donde se deterioran significativamente funciones cognitivas y motoras, la enfermedad se vuelve irreversible.
Frecuentemente, los criterios para evaluar "incurabilidad" e "irremediabilidad" se limitan a la respuesta al tratamiento, centrados en exceso en la perspectiva médica, relegando a un segundo plano la percepción del paciente. En este sentido, debería considerarse también la aceptabilidad (el grado en que el tratamiento es consistente con las expectativas del paciente), la adecuación (hasta qué punto los beneficios esperados superan los posibles riesgos) y la accesibilidad (la disponibilidad del tratamiento dentro del alcance razonable de quienes lo necesitan) (Bahji A., et al., 2022).
Respecto a la eutanasia en enfermedades mentales, se expone el ejemplo de la depresión crónica. Un paciente podría rechazar un fármaco beneficioso (por ejemplo, sertralina o fluoxetina) por sus efectos adversos (somnolencia, disfunción sexual, etc.). Así pues, la depresión podría ser catalogada como incurable, pero no necesariamente irremediable. Si el paciente aceptase el tratamiento, su calidad de vida podría mejorar. En estos casos, se debe evaluar la competencia del paciente e informarle sobre los riesgos y beneficios. Es importante respetar a la persona y a su decisión, actuando de manera justa y sin discriminación, pero buscando siempre su mayor beneficio y evitando daños.
Pese a ello, hay una fuerte controversia en si es posible diferenciar nítidamente si en salud mental se puede hablar de irremediabilidad (Sinyor M. & Schaffer A., 2020; y Gaind K., 2020), debido principalmente a la falta de evidencia que lo demuestre. No obstante, es importante decir que esa misma falta de evidencia que lo demuestre puede ser la justificación para decantarse porque sea el propio paciente, en base a la mejor evidencia disponible en este momento, el que tenga el derecho de hacer sus propios juicios sobre si quiere continuar o no probando tratamientos (Dembo J., et al., 2018). Por mi parte, considero que no se necesita "evidencia" (pruebas científicas) para definir "irremediabilidad". Irremediable es aquello que no puede mejorar con los tratamientos y cuidados disponibles (sostenibles) y aceptados por la persona atendida.
Es viable que existan solicitudes de eutanasia cuando los tratamientos no proporcionan mejoras, siendo, por ende, "incurable" y/o "irremediable". Un análisis detallado del paciente y su historia clínica es esencial para discernir la magnitud del sufrimiento y determinar si el tratamiento resulta fútil o no. La pregunta relevante es ¿qué y cuántos tratamientos deberían ser considerados como mínimo para comenzar a replantearse que es incurable? Obviamente, no hay una respuesta unívoca y universal; sin embargo, esto es algo que deberían pactar profesionales y paciente, y ser evaluado caso por caso.
Sea como fuere, en dicha evaluación, algunos autores consideran que este proceso debería ser al menos de un año y de diez contactos con profesionales (Vanderberghe J., 2017, p. 162). Incluso, se está recomendando una valoración de dos psiquiatras y con previas discusiones con todos los profesionales sanitarios involucrados en el caso para despejar dudas sobre la legitimidad del caso (Marc de Hert, et al., 2022).
Entender qué constituye una "enfermedad grave e incurable" implica distinguir entre "incurable" e "irremediable". Si un paciente sufre de una enfermedad sin tratamiento efectivo, causando un sufrimiento insoportable sin alivio posible, considerar la eutanasia como última opción es comprensible. Obligar a continuar con terapias fútiles sería una mala praxis, prolongando innecesariamente el sufrimiento y la desesperanza del paciente. Admitir los límites de los tratamientos psiquiátricos es un acto de honestidad y buena praxis, y respetuoso con los pacientes y sus vidas.
Sea como fuere, todavía definiendo claramente todos estos conceptos, no se eliminarán argumentos contra la eutanasia en salud mental. El propósito del siguiente apartado es detallar y rebatir los argumentos más comunes contra esta práctica.
4. Argumentos frecuentes en contra de la eutanasia en salud mental
Nicolini N. et al. (2020) presentan una revisión sistemática de 107 argumentos, tanto a favor como en contra, de permitir la eutanasia y/o suicidio asistido en salud mental. Estos argumentos se clasifican en ocho dominios, a saber: enfermedad y sufrimiento (mental y físico); capacidad de decisión; irreversibilidad; roles de la medicina y psiquiatría; impacto en la atención de salud mental; y autodeterminación y autenticidad; eutanasia y/o suicidio asistido en psiquiatría y rechazo del tratamiento vital.
Por motivos de espacio, me centraré en dos cuestiones clave contra la eutanasia en salud mental. Primero, la posibilidad de haber sido mal diagnosticado hace que podrían no estar beneficiándose de tratamientos eficaces o esperanzas de cura futura. Segundo, la posible alteración en la competencia en la toma de decisiones los lleva a percibir su situación de manera más intolerable de lo que en realidad es.
4.1. El riesgo del diagnóstico erróneo: cómo afecta la ausencia de tratamientos adecuados y la pérdida de esperanza en curas futuras
En cuanto al primer argumento, se reconoce la posibilidad de un error en el diagnóstico, lo que podría derivar en la administración de un tratamiento incorrecto. Es por esta razón que el paciente no mejora y que sigue sufriendo. Un enfoque multidisciplinario, incluyendo a psicólogos, psiquiatras, entre otros, podría minimizar el riesgo de un diagnóstico erróneo al contar con una evaluación más amplia y diversa. Sea como fuere, aunque se contemple esta posibilidad de error, no se debe ignorar el sufrimiento prolongado del paciente ni el hecho de que los síntomas podrían ser resistentes a los tratamientos actuales. Por otro lado, la búsqueda constante de un tratamiento hipotéticamente efectivo podría prolongar innecesariamente el sufrimiento del paciente, bajo la promesa incierta de mejoría. Además, aunque puedan surgir alguno nuevo en el futuro, no existen garantías sobre su disponibilidad o eficacia para el paciente en cuestión. Esta situación podría eternizar su sufrimiento debido a la incertidumbre que conlleva.
Además, es posible que éste no considere la espera como una opción viable, dada la intensidad de su sufrimiento actual y el deterioro de su calidad de vida. La incertidumbre sobre la efectividad de futuros tratamientos y el tiempo de espera, con el consiguiente sufrimiento, deben evaluarse con detenimiento, equilibrando los "posibles beneficios" con los "daños actuales". Postergar la decisión del paciente sobre la eutanasia, con la promesa de futuros tratamientos, puede resultar cruel y poco realista. Es fundamental respetar a la persona, su dignidad y su vulnerabilidad, lo que incluye atender su sufrimiento actual. Es esencial que las decisiones médicas se basen en guías clínicas y evidencia actual, y no en hipótesis futuras. Los pacientes tienen derecho a recibir información precisa y actualizada sobre su estado de salud para tomar decisiones informadas, y gracias a ello decidir sobre su estado de salud. Y esto debería ser una premisa previa, ya que no deberíamos esperar a que nos pidan ayuda a morir para diagnosticarlos y tratarlos "lo mejor posible".
Es más, continuar probando tratamientos en base a ensayo y error, es probable que desemboque en unos resultados fútiles. La futilidad en el ámbito de la salud mental representa una cuestión compleja y polémica, dada la dificultad para definir el beneficio de un tratamiento y la inherente subjetividad. La atención personalizada y el entendimiento profundo del sufrimiento mental resaltan la relevancia de la psiquiatría paliativa (Westermair, A. et al, 2022). En contraste con otras condiciones médicas, como el cáncer avanzado, la salud mental carece de marcadores objetivos claros para evaluar los tratamientos, lo que conduce a valoraciones subjetivas basadas en las percepciones tanto del paciente como del clínico. Esta subjetividad entorpece la implementación de criterios de futilidad estándar, ya que lo que se percibe como beneficioso desde una perspectiva puede considerarse inútil desde otra (Levitt y Buchman, 2021; Westermair y Trachsel, 2023; Lindblad et al., 2019; y Xu, Y. & Sisti, D., 2021). En psiquiatría, la tarea de evaluar la futilidad es especialmente compleja en situaciones donde la respuesta terapéutica no es clara o varía significativamente entre pacientes. Pero precisamente cuando faltan evidencias aparentemente "objetivas" es cuando la experiencia subjetiva del paciente merece más crédito. No debemos imponer nuestra subjetividad a la subjetividad de la persona afectada competente.
Esta evaluación no solo implica analizar la eficacia del tratamiento, sino también reflexionar sobre las expectativas y la calidad de vida del paciente. Dada la naturaleza subjetiva de la salud mental, se requiere un enfoque más personalizado que priorice los valores y la percepción de bienestar del paciente en el proceso de toma de decisiones.
Es cierto que es importante conservar la esperanza, pero también con un cierto grado de realismo. Blikshavn et al. (2017) destacan que la esperanza puede ser un factor motivador para que los pacientes continúen tratándose y enfrenten su vida cotidiana de forma más optimista. Y aunque se comparte esta idea, resulta igualmente fundamental reconocer el sufrimiento ajeno y aceptar las limitaciones de la medicina. Depositar todas las expectativas en esperanzas sin fundamento puede conducir a tratamientos agresivos e inefectivos que deterioran la calidad de vida del paciente y conducen a una pérdida de dignidad.
Además, de forma paradójica, se ha comprobado que dialogar sobre la eutanasia con profesionales sanitarios no genera pensamientos suicidas. Más aún, se ha constatado que abordar de manera abierta la ideación suicida puede tener un efecto clínicamente positivo en los pacientes (van Veen S. et al., 2020).
4.2. El impacto de las alteraciones cognitivas en la toma de decisiones: una percepción distorsionada de la realidad
Un segundo grupo de argumentos en contra se centra en la capacidad de decisión de los pacientes. Es común sostener que estas personas tienen dificultades para tomar decisiones autónomas debido tanto a su sintomatología como a las reacciones adversas de los tratamientos farmacológicos. Si bien esto puede ser cierto en algunos casos, no lo es para todos. Diversos estudios han analizado en profundidad la competencia para la toma de decisiones en personas con trastornos mentales (Vicens E., et al., 2021; Calcedo, et al., 2020). Se concluye que muchos, incluso con enfermedades mentales graves como esquizofrenia o trastorno bipolar, son capaces de tomar decisiones informadas y responsables sobre su salud. Por tanto, no se justifica rechazar solicitudes de eutanasia y/o suicidio asistido basándose en la presunta incapacidad de estas personas. Es necesario evitar generalizaciones injustas y reconocer que la incompetencia para decidir, si ocurre, se da en "algunos" casos y para "algunas" decisiones, no en "todos" los casos ni para "todas" las decisiones. Es muy importante recordar que la evaluación de la competencia es específica para una tarea, en un momento determinado y respecto a un paciente en particular. Además, es posible que varíe y que se den "momentos lúcidos" así como recaídas. En ese sentido, los estados anímicos y la capacidad de toma de decisiones pueden variar significativamente, por lo que también podrían darse decisiones precipitadas respecto a la eutanasia. Por lo tanto, es esencial implementar un proceso de evaluación riguroso y prolongado que contemple estas fluctuaciones, garantizando que las decisiones sean estables y reflexivas. Un tiempo prolongado de estabilidad sintomática sería prudente para considerar firmemente su petición de eutanasia.
El problema es que quienes rechazan, a priori, una solicitud de eutanasia de un paciente con enfermedad mental argumenta que este siempre tiene la opción del suicidio. Y eso sin considerar si la persona está sufriendo insoportablemente, si tiene competencia y si su patología es o no incurable.
Antes bien, al considerar esa hipótesis, se debe tener en cuenta que el suicidio de un ser querido puede desencadenar una profunda confusión emocional e incluso llevar al suicidio de familiares o amigos del difunto (Thienpont L., et al., 2015). Por otro lado, un intento de suicidio no siempre acaba con la muerte, habiendo la posibilidad de que el acontecimiento desemboque en alguna lesión permanente, una discapacidad, un estado de profunda inconsciencia, etc. Huelga decir que la eutanasia, en principio, ofrece una muerte más eficiente, segura y confortable que el suicidio. Permite a los pacientes fallecer en compañía de sus seres queridos, en un ambiente tranquilo y positivo, algo generalmente inviable en un suicidio que puede resultar traumático. Defender la opción del suicidio demuestra una falta de respeto por la persona, su sufrimiento y su contexto, además de una total ausencia de empatía.
4.3. El (pseudo) argumento de la pendiente resbaladiza
El argumento de la pendiente resbaladiza (PR) sostiene que aprobar una acción A, considerada moralmente aceptable, conduce de forma gradual a acciones B, C, etc., que son moralmente reprobables. Por tanto, se argumenta que no es legítimo aceptar A debido a las posibles repercusiones que implica. Este tipo de argumentos suele presentarse desde la versión lógica y empírica (Fumagalli, 2020; Potter J., 2019).
4.3.1. El (pseudo) argumento de la pendiente resbaladiza en su forma lógica
El debate sobre la eutanasia sugiere que su despenalización, aunque basada en criterios estrictos, podría llevar a prácticas progresivamente más extremas y problemáticas debido a la similitud entre cada caso. Por esa razón, es muy importante detallar y categorizar los requisitos para solicitudes de eutanasia, ya que las que no las cumplan se considerarán inaceptables. Las leyes suelen requerir que la persona sea mayor de edad y con competencia. Además, debe padecer una enfermedad terminal con sufrimiento insoportable. Según este argumento, su aprobación en ciertos casos podría llevar a su extensión a situaciones más amplias. Esto incluiría casos de menores, personas sin competencia para decidir, y enfermedades crónicas no terminales, como trastornos mentales o incluso sufrimiento insoportable sin una enfermedad subyacente.
Algunas normativas, como las de Bélgica o Países Bajos, ya admiten la petición de eutanasia por menores competentes, bajo el consentimiento de padres o tutores. En países como Bélgica, Luxemburgo y Canadá no se exige que la enfermedad sea terminal para conceder la eutanasia.
Para avalar esta dimensión de la PR, se debe demostrar que los criterios iniciales propuestos son los únicos justificables y que los subsiguientes no debieran ser válidos. El hecho de que al inicio del debate sobre la eutanasia se establecieran ciertos criterios, no significa que otros no puedan ser también legítimos. Es necesario argumentar de manera convincente por qué únicamente esos criterios son los adecuados. A mi modo de ver, esto no se ha logrado de forma contundente, lo que a su vez deslegitima la prohibición de los casos posteriores. Falta, por lo tanto, una premisa sólida que sustente tal conclusión.
Requerir que sea un "pronóstico de vida limitado", considerando así que el paciente fallecerá en un plazo de 6 meses aproximadamente, ciertamente puede considerarse un criterio objetivo y aplicable a muchos pacientes (en casos de cáncer, por ejemplo, aunque no en todos). No obstante, este criterio podría no ser pertinente en otras enfermedades (como la esclerosis lateral amiotrófica, por ejemplo). Pese a ello, se suelen aceptar a priori ambos casos de patologías como candidatos a la ayuda a morir. Esto indica una cierta arbitrariedad en los plazos y una poca objetividad evaluativa, puesto que no se aplica siempre.
Sin duda, el principio de autonomía es uno de los más abordados en el ámbito clínico y, quizás, uno de los más relevantes (Souza Júnior EV de, et al., 2021). Descartar de forma automática a los menores con competencia para decidir minimiza la importancia del principio de autonomía, basándose únicamente en la edad. La habilidad para comprender, apreciar y razonar no se limita solo a la edad. Respecto a la exclusión de las enfermedades mentales, se presupone erróneamente que estos pacientes carecen de la competencia para tomar decisiones. Como sostienen Bahji y Delva (2022), excluir a pacientes psiquiátricos resulta discriminatorio e insostenible. Sería arbitrario aceptar peticiones de eutanasia por enfermedades físicas y rechazar las psiquiátricas. Como también rechazar una petición de una persona con una patología mental más o menos estable, pero con un diagnóstico de base de cáncer que es el que le provoca un sufrimiento insoportable. Lo correcto sería valorar la competencia de la persona, su nivel de sufrimiento y la incurabilidad y la irremediabilidad de su enfermedad, ya sea física o mental, y sufrimiento. Y a mi modo de ver, esto debería ser también para los menores de edad. Aunque Winters J, (2021) aboga por que los criterios de elegibilidad para la eutanasia no fuesen tan taxativos:
"Debido a que la discapacidad irreversible y las condiciones de salud mental son universales en la experiencia humana, la elegibilidad para la [ayuda a morir] se abre a cualquier persona con capacidad y la experiencia subjetiva del sufrimiento. El sufrimiento es universal en la vida humana, desde la infancia hasta la vejez, los humanos experimentan momentos de sufrimiento intolerable" (Winters J, 2021).
En todo caso, habría que considerar que los cambios legislativos, en principio, no deben interpretarse negativamente, aunque sí han de ser objeto de reflexión serena, particularmente en casos complejos como el sufrimiento insoportable (Florijn B. 2018), en menores de edad (Kaur H. et al. 2020), o en demencias (Blain J., et al. 2023).
La LORE necesita precisar sus términos y condiciones para asegurarse una correcta decisión en torno a los criterios exigibles para la eutanasia. Es esencial clarificar por qué se requiere un "pronóstico de vida limitado", qué implica ser "incurable" y qué es la "fragilidad progresiva". Además, si pretende excluir las enfermedades mentales dentro de estos criterios, lo debería justificar contundentemente. Por otro lado, el "padecimiento grave, crónico e imposibilitante" tiene un redactado que permite muchas interpretaciones, sobre todo a aquello relacionado con el sufrimiento psíquico. Por ejemplo, no queda claro qué grado de "probabilidad de que tales limitaciones vayan a persistir en el tiempo" deberíamos partir como umbral más o menos objetivo; y cómo y quién debería establecer esa "mejoría apreciable".
En cualquier caso, consideramos que sería más oportuno emplear los términos "sufrimiento insoportable" y "enfermedad grave e incurable" para referirse a esos contextos. Quizás sería suficiente que en el redactado de ley apareciesen esos términos y que, a modo de "manual de buenas prácticas" incluyera un análisis y reflexión más amplia sobre su contenido, extensión y aplicación. Esto permitiría una mayor explicación y se reducirían las interpretaciones sobre la legitimidad de los casos éticamente conflictivos.
4.3.2. El (pseudo) argumento de la pendiente resbaladiza en su forma empírica
En cuanto a los argumentos empíricos, se centran en verificar los hechos, es decir, en examinar si ha habido un incremento de prácticas eutanásicas tras la implementación de leyes que la despenalizan. Se postula que una vez un país la despenaliza, con el tiempo aumentarán los casos no contemplados inicialmente en la legislación: menores, personas con sufrimiento psicológico sin enfermedad diagnosticada, enfermedad mental, etc. Para evaluar la validez de este argumento, es necesario analizar si ha habido un incremento de dichas prácticas y si este incremento coincide con el argumento de la pendiente en su forma lógica.
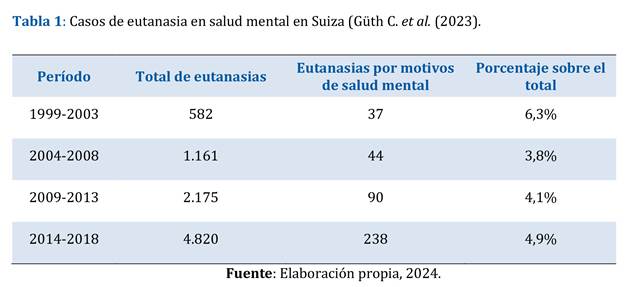
Sin pretender ser exhaustivos y revisar así todos los países que han legislado la eutanasia, queremos poner como ejemplos a Suiza, Países Bajos y Bélgica por su amplia experiencia en el ámbito. Güth C. et al. (2023) analizan los casos en Suiza asociados con demencias, trastornos mentales y polimorbilidad, con el objetivo de evaluar si ha habido un aumento de la incidencia. Para ello, clasifican los casos en tres categorías y las examinan a lo largo de un periodo de 20 años (1999-2018), durante el cual se registraron 8738 eutanasias.
La primera categoría abarca patologías como el cáncer y la esclerosis lateral amiotrófica, constituyendo un 43,6% del total de casos de eutanasia. La segunda categoría, que envuelve trastornos mentales y demencias, representa un 5,3% del total. La tercera categoría engloba enfermedades graves y/o discapacidad funcional sin expectativas de mejoría, como afecciones cardiovasculares y neurodegenerativas (excluyendo la demencia y la esclerosis lateral amiotrófica), y conforma un 51,1% del total de casos.
En relación con la salud mental, Güth C. et al. (2023) han revelado datos estadísticos significativos, los cuales se muestran en la Tabla 1.
Así, salvo en el primer periodo, donde el porcentaje fue del 6,3%, las cifras restantes oscilaron entre el 3,8% y el 4,9%. Estos datos sugieren una estabilidad en el incremento de las eutanasias.
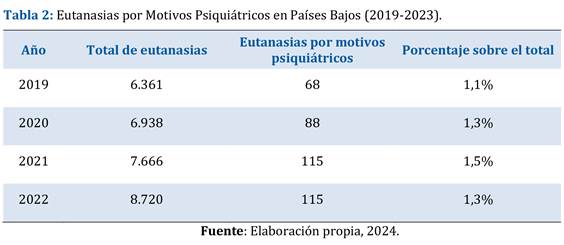
Respecto a la práctica de la eutanasia por trastornos mentales en Bélgica y los Países Bajos, la tendencia es parecida. El porcentaje de estos casos se ha mantenido constante en los últimos 20 años, variando entre el 1% y el 2% del total de eutanasias (De Hert M., et al, 2022). En la Tabla 2 se muestran los registros oficiales de la Comisión Regional de Verificación de la Eutanasia de los Países Bajos, referente a las cifras de eutanasias por salud mental entre 2019-2023.
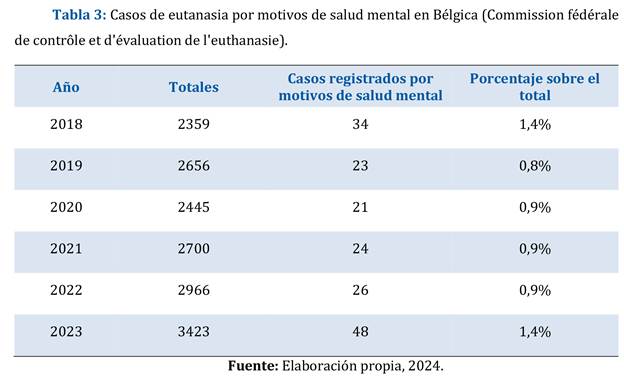
En Bélgica, los casos de eutanasia motivados por problemas de salud mental permanecen prácticamente invariables desde 2018. Y aunque haya habido un leve aumento el año 2023, tal y como la propia Comission reconoce, "siguen siendo casos marginales". Los datos se muestran en la Tabla 3.
Como se ha observado, el argumento de la PR en su vertiente empírica parece no confirmarse. Los casos de Bélgica, Países Bajos y Suiza sirven para refutarlo, por lo menos en lo que respecta a la salud mental. A menudo, parece que los argumentos sobre la PR están más influenciados por valores personales que por una evaluación objetiva (Helgesson G., et al. 2017). Potter (2019) sugiere que esto representa una "pista falsa", distrayendo de los puntos esenciales del debate.
5. Conclusiones
Como se ha mostrado, la cuestión de la eutanasia en salud mental es un tema éticamente conflictivo. Las dificultades conceptuales de los criterios exigidos por la LORE hacen que se tenga que replantear a fondo algunos conceptos.
En primer lugar, el sufrimiento mental, al ser intrínsecamente subjetivo, hace que sea muy difícil entenderlo y plantea preguntas sobre su evaluación, e incluso introduce la cuestión sobre la futilidad en salud mental y la legitimidad de imposición de valores paternalistas que niegan una petición de eutanasia. Pese a ello, esto no debería impedir aceptar la eutanasia en estos casos. Considerar la incurabilidad en función de los tratamientos actuales (ponderando riesgos y beneficios) y establecer y pactar un tiempo razonable en el que el paciente esté bajo tratamiento, podrían ser criterios para determinar cuándo es o no incurable. La dificultad radica en establecer qué y cuántos tratamientos deberían ser considerados como mínimo para comenzar a replantearse que es incurable. En todo caso, considero que no es necesario que el paciente haya agotado todas las opciones terapéuticas para poder solicitar la eutanasia; sin embargo, sí que es un requisito fundamental de que disponga de toda la información actual y veraz de su situación clínica, incluyendo el tratamiento.
En segundo lugar, el argumento de la pendiente resbaladiza también presenta inconsistencias. Respecto a su forma lógica he puesto de relieve que no existe evidencia convincente de que los criterios iniciales deban inevitablemente conducir a una relajación de las normas. En la práctica, los países con experiencia regulada en eutanasia, como los Países Bajos y Bélgica, han mantenido controles estrictos y no han visto una expansión descontrolada hacia casos no justificados, refutando efectivamente la validez de este argumento lógico. Por su parte, con relación a su forma empírica hemos mostrado cómo los estudios empíricos demuestran que en países donde la eutanasia ha sido legalizada no se ha producido un aumento significativo en los casos de eutanasia por trastornos mentales. Lo que indica que los temores de una pendiente resbaladiza en su forma empírica no se sostienen con la realidad observada.
Considero que de nuestro análisis pueden desprenderse unas implicaciones legales y bioéticas.
En relación con las implicaciones legales, defiendo la necesidad de una revisión legislativa. En este sentido, las definiciones actuales de "padecimiento grave crónico incapacitante" y "enfermedad grave e incurable" pueden ser demasiado restrictivas o incluso no aplicables de manera directa al ámbito de salud mental, razón por la cual deberían ser más inclusivos para reflejar adecuadamente la realidad del sufrimiento mental. Esto debería incorporar también la naturaleza crónica y variable de la enfermedad mental, que no siempre corresponden con las expectativas y definiciones de las patologías más meramente físicas. Y dado que en ocasiones estos pacientes son estigmatizados y discriminados, opino que deberían darse garantías legales que aseguren que son evaluados con la misma rigurosidad que aquellos con patologías físicas, respetando así su autonomía tomar decisiones informadas.
Y sobre las implicaciones bioéticas de este estudio, se ha defendido la idea de que el respeto a la autonomía es esencial. En ese sentido, se ha hecho una interpretación de la ley que permita que estas personas ejercer su derecho a decidir sobre la eutanasia. Y esto es una crítica directa a posturas paternalistas. A su vez, esto me ha hecho defender la importancia de la equidad en el acceso a la eutanasia, lo que implica un acceso justo y equitativo a esta prestación, reflejando un compromiso ético con la justicia y la igualdad de trato.
Una mirada holística del paciente implica una evaluación más matizada del sufrimiento, que reconozca su complejidad y la profundidad, por lo que se ha descartado posturas tradicionales que priorizan el sufrimiento físico sobre el mental. Esto ha implicado el reconocimiento de la obligación moral de no dañar a los pacientes obligándolos a continuar con tratamientos que no alivian su sufrimiento de manera efectiva. De esta forma, se ha replanteado la posibilidad de que los tratamientos psiquiátricos pueden llegar a ser fútiles y cómo la ley debe facilitar, en lugar de obstaculizar, una muerte digna.