INTRODUCCIÓN
La seguridad del paciente es un componente clave de la calidad asistencial que ha adquirido gran relevancia en los últimos años, tanto para los pacientes y sus familias como para los gestores y el personal sanitario. Las actividades relacionadas con la seguridad del paciente pretenden evitar lesiones y daños causados por la asistencia sanitaria. La prevalencia de caídas es un indicador de calidad de un hospital 1,2.
La Organización Mundial de la Salud (OMS) define la caída como la «consecuencia de cualquier acontecimiento que precipita al paciente al suelo en contra de su voluntad». Esta suele ser repentina e involuntaria y puede ser referida por el paciente o por un testigo. La población más afectada son las personas de sesenta y cinco años o más3.
La OMS estima que la proporción de la población mundial de sesenta o más años crecerá rápidamente hasta alcanzar los 1,4 billones en 2030 y los 2,1 billones en 2050, es decir, más del 20 % de la población mundial actual 4.
Una de cada tres personas mayores de sesenta y cinco años sufre una caída al menos una vez al año y más de 1 400 de ellas fallecen en España debido a este accidente, lo que ha hecho que se hayan convertido en un problema creciente de salud pública4,5.
Según la OMS, cada año se producen 37,3 millones de caídas, de las cuales 646 000 (1.7 %) son mortales, lo que supone la segunda causa mundial de muerte por lesiones no intencionales por detrás de los traumatismos causados por colisiones de tráfico6,7.
A nivel hospitalario, en un estudio observacional y multicéntrico realizado en un total de ochenta y seis hospitales (43 286 pacientes ingresados) se investigó la prevalencia en el primer trimestre del año 2020 y se obtuvieron 0,85 caídas por cada mil días de estancia8.
Se han identificado los siguientes factores de riesgo9,10: 1) extrínsecos (suelos resbaladizos, superficies irregulares, iluminación insuficiente, calzado y ropa inapropiadas, no disponer de ayudas para caminar y desplazarse, y barreras arquitectónicas); 2) intrínsecos: (no modificable: edad, sexo, problemas de equilibrio, artritis, historia de accidente cerebrovascular, mareos, anemia, fragilidad, deterioro cognitivo, antecedentes de caída previa e hipotensión ortostática; modificable: polimedicación, medicamentos que afectan al sistema nervioso central [benzodiazepinas, antipsicóticos, opiáceos, antidepresivos, antihistamínicos, antiepilépticos, antiparkinsonianos, antihipertensivos] y otros medicamentos como hipoglucemiantes).
El objetivo principal de este estudio fue conocer la prevalencia de caídas entre los pacientes ingresados de dieciséis años o más durante 2019 mientras que el objetivo secundario fue analizar las características sociodemográficas y clínico-farmacológicas de los pacientes que sufrieron el evento.
MATERIAL Y MÉTODOS
Estudio descriptivo, observacional, transversal y retrospectivo realizado en el Hospital Central de la Defensa «Gómez Ulla» (HCDGU) (Madrid) con datos procedentes del «registro de caídas», de los pacientes ingresados en este hospital como actividad de calidad encuadrada en «seguridad del paciente» y realizada por el personal facultativo de enfermería.
Se incluyeron todos los pacientes mayores de dieciséis años ingresados en el hospital que sufrieron una caída a lo largo de 2019, sin exclusión.
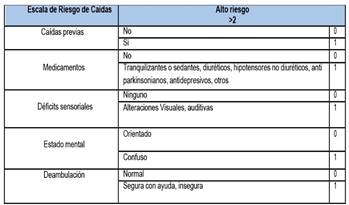
A todos los pacientes del estudio se les realizó en el momento del ingreso una valoración según la escala de Downton, que es una herramienta para valorar el riesgo de caída de un paciente donde se evalúan cinco factores según un sistema de puntación de 0 a 1: caídas previas, medicación, déficits sensoriales, estado mental y deambulación. Se interpreta una puntuación ≤2 puntos como bajo riesgo (tabla 1)12.
Se analizaron los siguientes grupos de variables:
Socio-clínico-demográficas: sexo, edad, escala Downton, hospitalizaciones previas y caídas previas.
Datos del evento: turno de trabajo, estado de consciencia y acompañamiento (solo, acompañado de un familiar o personal sanitario), turno, consecuencias y lesiones asociadas a las caídas (considerándose lesión grave las fracturas y TCE).
Farmacológicas: exposición a medicamentos cardiovasculares (antiarrítmicos, antihipertensivos, betabloqueantes y diuréticos), psicotrópicos (benzodiazepinas, antidepresivos, antipsicóticos), hipoglucemiantes.
Se realizó un análisis estadístico descriptivo, utilizando el paquete estadístico SPSS® versión 25.
Este estudio fue aprobado por el Comité Ético de Investigación del Hospital Central de la Defensa «Gómez Ulla».
RESULTADOS
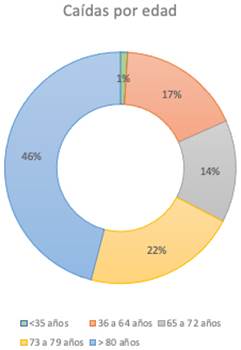
Durante el periodo de estudio, un total de noventa y ocho pacientes ingresados de dieciséis años o más presentaron al menos una caída en el HCDGU de un total de 93 722 estancias hospitalarias en ese periodo de estudio. La prevalencia en las estancias hospitalarias fue del 1 ‰. Un 51 % de la muestra fueron hombres. La media de edad de los pacientes fue de 76,7 ± 13,3 años, con un mínimo de treinta y tres y un máximo de ciento cinco años. En la figura 1 se observa el porcentaje distribuido en rango de edades, donde destaca que un 46 % ocurrió en la franja de edad ≥80 años, y solo un 17 % fue en <65 años.
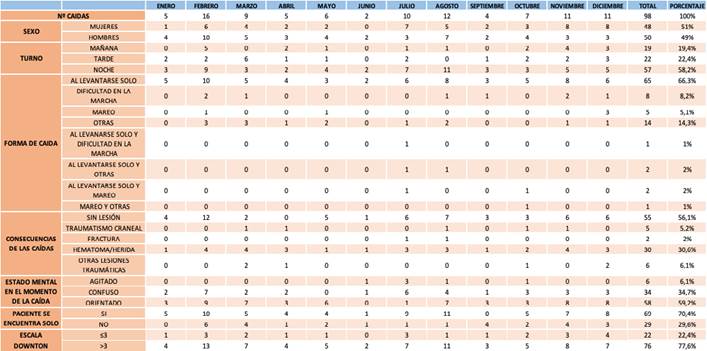
El 77,6 % se produjeron en pacientes con una puntación ≥3 de la escala de Downton. El servicio de ingreso donde ocurrió la caída fue Medicina Interna en un 42,9 % de los casos, seguido de Digestivo en un 14,3 % y Neumología en un 13 %. El turno que más caídas registró fue el de noche en un 58,2 %, seguido por el turno de tarde en un 22,4 %. Un 34,7 % de pacientes se encontraban confusos tras la caída y un 6,12 %, agitados. La mayoría de los pacientes se encontraban solos (70,4 %) y ocurrió sobre todo al levantarse (66,3 %) (tabla 2). El evento ocurrió en la habitación (74,5 %) y el aseo (17 %) principalmente (figura 2).
En este estudio, el 43,9 % de las caídas ocasionaron lesiones, de las cuales un 7,2 % fueron graves (traumatismo craneal [5,2 %] y fracturas [2 %]) y un 36,7 % fueron leves (hematoma/herida [30,6 %] y otras lesiones traumáticas [6,1 %]) (tabla 2).
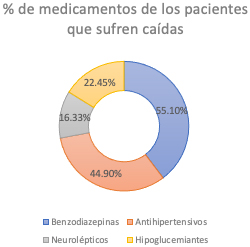
La exposición a medicamentos entre los pacientes que presentaron caídas fue a benzodiazepinas seguidas de antihipertensivos, hipoglucemiantes y neurolépticos (figura 3).
DISCUSIÓN
El presente estudio identificó una prevalencia de caídas durante las estancias del 1 ‰ en el HCDGU en el año 2019, lo que concuerda con el 0,85 ‰ del estudio de Jinhyun, K. et al. En este estudio, la prevalencia de caídas en los hospitales generales similares al nuestro fue de 1,04 ‰8. Se evidenció un predominio de edad en la octava década de la vida, sin diferencia por sexo, similar a varios estudios realizados en España donde la prevalencia de caída fue mayor en pacientes de sesenta y cinco años o más13-15.
La exposición a medicamentos de los pacientes fue similar a otros estudios, posiblemente debido a que el mayor número de caídas ocurrieron en personas de sesenta y cinco años o más, siendo esta población la que presenta una mayor exposición a medicamentos que aumentan el riesgo de caída16. En un metaanálisis de veintidós estudios que incluyeron múltiples grupos de fármacos se observó que la probabilidad aumenta con el uso de sedantes e hipnóticos (OR = 1,47; IC del 95 %: 1,35-1,62), neurolépticos y antipsicóticos (OR = 1,59; IC del 95 %: 1,37-1,83), antidepresivos (OR = 1,68; IC del 95 %: 1,47-1,91), benzodiazepinas (OR = 1,57; IC del 95 %: 1,43-1,72) y antihipertensivos (OR = 1,24; IC del 95 %: 1,01-1,50)], diuréticos (OR = 1,07; IC del 95 %: 1,01-1,14). No hubo mayor riesgo con opiáceos (OR = 0,96; IC del 95 %: 0,78-1,18), betabloqueantes (OR = 1,01; IC del 95 %: 0,86-1,17)17. En este estudio se observó que, de mayor a menor, la exposición a medicamentos más frecuente fue a las benzodiazepinas, los antihipertensivos, los hipoglucemiantes y los neurolépticos, medicamentos incluidos en los criterios STOPP-START18 y criterios BEER19 sobre prescripción inadecuada en pacientes con historia clínica de caídas previas.
El 77,6 % se produjeron en pacientes con una puntación >3 en la escala de Downton. En la mayoría de los protocolos de calidad de las instituciones sanitarias, la valoración del riesgo de caídas a través de herramientas se realiza durante las primeras veinticuatro horas tras el ingreso, siendo el profesional de enfermería el que, a través de la observación directa, detecta los factores de riesgo del paciente11. Además, es posible una nueva evaluación si las condiciones del paciente lo requieren. Los autores consideran importante la valoración de los criterios señalados con anterioridad (STOPP-START o BEER) por el médico asistencial durante el ingreso hospitalario como una medida adicional a la evaluación realizada por el facultativo de enfermería.
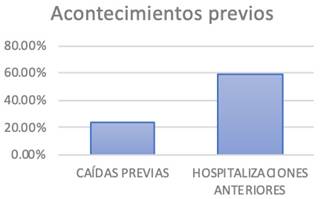
En este estudio se observó que aparecieron lesiones en un 43,9 % de los casos, de las cuales un 7,2 % fueron graves. Estos resultados fueron similares a los de un estudio realizado en un hospital de nivel 1 de Jaén, donde aproximadamente el 30 % de las caídas ocasionaron lesiones leves y entre el 4 % y el 6 % generaron lesiones graves20. Por otro lado, en nuestro estudio, un 73,5 % de los pacientes presentó una hospitalización previa y un 29,6 % caídas previas, lo que es similar a otros estudios publicados (figura 4)21,22.
Entre las limitaciones del estudio destaca la posibilidad de que algunas caídas no se hayan registrado a pesar de haber obtenidos datos similares a los hospitales de nuestro entorno.
Los autores consideran importante registrar las caídas para tomar medidas que garanticen la seguridad del paciente. También es de interés hacer un estudio prospectivo para evaluar los posibles factores de riesgo modificables como la asociación con ciertos medicamentos, pudiendo así implementar programas encaminados a reducir dicho riesgo.
CONCLUSIONES
La prevalencia de caída en las estancias fue del 1 ‰ entre los pacientes ingresados de dieciséis o más años en el HCDGU en 2019. Los pacientes de ochenta años o más con un puntaje ≥3 en la escala de riesgo de Downton y en tratamiento con benzodiazepinas y/o antihipertensivos fueron el perfil de pacientes que presentaron una caída con mayor frecuencia.