INTRODUCCIÓN
La osteoporosis es una enfermedad asociada a una elevada morbimortalidad cuya incidencia se incrementa con el envejecimiento de la población. Se ha definido como un trastorno esquelético sistémico caracterizado por un deterioro de la microarquitectura ósea y un descenso de la masa ósea que determina un incremento de la fragilidad con una mayor susceptibilidad a la aparición de fracturas1. Es una enfermedad clínicamente silente que no se manifiesta hasta que aparecen sus complicaciones, las fracturas.
Las principales consecuencias de la osteoporosis son las fracturas por fragilidad que pueden aparecer en diferentes localizaciones, aunque se consideran típicas las vertebrales, la distal de radio y la proximal de fémur2,3. Son fracturas con un elevado coste económico y están asociadas a una mayor morbimortalidad, específicamente la vertebral y la proximal de fémur. La mortalidad por fractura de cadera, la manifestación más grave de la osteoporosis, es del 8% durante el primer mes tras la fractura (mortalidad aguda). Al año, la mortalidad se eleva al 30%4. Por otra parte, la recuperación de aquellos pacientes que no fallecen es pobre. Únicamente un 30% de los pacientes que sufren una fractura de cadera vuelven a la situación basal5. La fractura vertebral presenta una incidencia superior a la fractura de cadera. Mientras que esta última tiene una incidencia anual de 1,3-1,9 casos/1.000 habitantes/año, la vertebral es de 13,6/1.000 habitantes/año en varones y 29,3/1.000 habitantes/año en mujeres2. Aunque su mortalidad es inferior a la fractura de cadera, no es despreciable, especialmente en los pacientes con patología respiratoria asociada6,7. Por ello, los tratamientos irán dirigidos a prevenir su aparición mediante las medidas terapéuticas adecuadas. Para establecer el tratamiento más adecuado es necesario disponer de elementos diagnósticos aislados que ayuden a identificar el riesgo individual de cada paciente mediante pruebas complementarias o mediante la realización de escalas de riesgo.
La densidad mineral ósea (DMO) ha demostrado su capacidad para predecir el riesgo de fractura, así como demostrar la eficacia anti-fractura de los diversos tratamientos8. Esto ha podido demostrarse en un meta-análisis, aunque su utilidad en pacientes individuales es menos valorable9. Por otra parte, hay un número importante de fracturas cuya DMO está en el rango de la osteopenia10.
Debido a la dificultad existente en algunos países para realizar densitometrías, se desarrollaron diferentes procedimientos clínicos para determinar el riesgo de fractura y la indicación de densitometría11. Estos procedimientos no han tenido una clara implementación debido al desarrollo adquirido por la herramienta FRAX®. Esta escala de riesgo tiene como objetivo determinar el riesgo de fractura en hombres y mujeres entre 40 y 90 años, cuenta con los datos favorable de estar patrocinada por la Organización Mundial de la Salud y disponer de una herramienta informática muy sencilla de aplicar, estando el riesgo ajustado por países12. Sin embargo, también plantea problemas como la no inclusión de factores de riesgo de fractura importantes como las caídas, la falta de definición de causas secundarias de osteoporosis o la dosificación de corticoides, la infraestimación del riesgo de fractura mayor osteoporótica en algunas poblaciones y la falta de validez en pacientes osteoporóticos tratados. Por otra parte, se ha observado que datos clínicos simples tienen una capacidad de predicción comparable con el FRAX10.
Por todo ello, el objetivo de este estudio fue valorar la capacidad de predicción de fractura de la aDMO, del FRAX con o sin DMO y de datos clínicos en una población de mujeres osteoporóticas tratadas y no osteoporóticas pero con factores de riesgo de la enfermedad durante un seguimiento de 8 años, aplicándose el método del árbol de clasificación y regresión (CART). Todo ello con el objetivo final de identificar a las pacientes que tengan un mayor riesgo de fractura osteoporótica.
PACIENTES Y MÉTODOS
Pacientes
Se realizó un estudio retrospectivo y longitudinal en mujeres postmenopáusicas con sospecha de osteoporosis o con diagnóstico de osteoporosis. Los criterios de inclusión eran: amenorrea de más de 12 meses de evolución y sospecha diagnóstica o diagnóstico de osteoporosis según los criterios clínicos establecidos por National Osteoporosis Foundation’s Clinician’s Guide to Prevention and Treatment of Osteoporosis13. Los criterios de exclusión fueron: la ausencia de factores de riesgo de osteoporosis, no disponer datos de seguimiento y la no firma del consentimiento informado. A todas las mujeres se les realizó una historia clínica protocolizada donde se recogieron datos demográficos, factores relacionados con el estilo de vida y enfermedades previas. Se les midió la talla y el peso calculándose el índice de masa corporal (peso –kg-/altura2 –m-). Los datos iniciales se recogieron en 2011. A todas las pacientes se les calculó el FRAX incluyendo la DMO y sin incluirla. Se revisaron las historias clínicas de las pacientes en 2019. Las fracturas clínicas se identificaron a partir de los informes de Traumatología y Urgencias. En caso de duda, se revisaron las radiografías. Se valoraron las radiografías laterales de columna para identificar fracturas incidentales aplicándose los criterios de Genant14.
Densitometría ósea
Para determinar la DMO se utilizó un densitómetro DXA Prodigy® (GE Healthcare, Madison, Wisconsin, EE.UU.) de acuerdo con las recomendaciones provistas por el fabricante. La aDMO se realizó en columna lumbar (L1-L4), cuello femoral y cadera total. La T-score fue evaluada empleando los valores de normalidad de la población española.
Análisis estadístico
Las variables continuas se expresaron como media ± desviación estándar (DS), mientras que las variables categóricas se expresaron como frecuencias absolutas (n) y relativas (%). Se utilizó la prueba de Chi-cuadrado para comparar las variables categóricas. La distribución de las variables se analizó mediante la prueba de Kolmogorov-Smirnov. En el caso de las variables paramétricas, se aplicó el test de análisis de varianza (ANOVA). Para las variables no paramétricas, se aplicó la prueba de U de Mann-Whitney (2 grupos) o la prueba de Kruskal-Wallis (más de 2 grupos).
El análisis CART se utilizó para evaluar las posibles interacciones entre los factores de riesgo de fractura asociados estadísticamente con el haber sufrido fractura tras 8 años de seguimiento. El análisis CART es un método de partición binario que produce una estructura gráfica que se asemeja a un árbol de decisión15. Esto permite la identificación de subgrupos de sujetos con un mayor riesgo de sufrir fractura osteoporótica. El conjunto de pacientes que contiene la muestra completa se clasifica en grupos en función de un factor dependiente (en este caso: pacientes que han sufrido fractura vs. pacientes que no han sufrido fractura). En el procedimiento se examinan todos los posibles factores (o variables) independientes y se selecciona el que esté más estrechamente asociado con respecto a la variable dependiente y se crean dos nuevos grupos (nodos). El proceso de partición se repite en cada nodo y se detiene cuando no hay asociación estadística entre la variable dependiente y las variables independientes, o cuando el tamaño de la muestra del grupo es pequeño. En el análisis CART se aplicó el ajuste de Bonferroni.
Se consideraron significativos valores de p<0,05. Todos los análisis se realizaron utilizando el paquete estadístico SPSS versión 22.0 (SPSS, Chicago, Illinois, EE.UU.).
Aspectos éticos
El protocolo se ajustó a la Declaración de Helsinki (2008) de la Asociación Médica Mundial. Fue aprobado por el Comité de Ética del Hospital Universitario Río Hortega (Valladolid, España) y está en cumplimiento a la ley española de protección de datos (LO 15/1999) y sus especificaciones (RD 1720/2007). Todas las pacientes que aceptaron participar en el estudio firmaron un consentimiento.
RESULTADOS
Nuestro trabajo incluyó el estudio y seguimiento de 276 pacientes postmenopáusicas cuya edad media al inicio del estudio fue de 61,08±8,43 años. El IMC fue de 25,67±4,04. La práctica totalidad de las pacientes era de etnia caucásica (n=274, 99,6%), una sola paciente era de etnia sudamericana (0,4%). En referencia a los datos ginecológicos, la edad de la menarquia fue de 13,03±1,46 años y la edad de la menopausia fue de 47,99±5,75 años. Las pacientes tuvieron una media de 2,07±1,3 hijos. El 56,5% de las pacientes (n=156) fueron diagnosticadas de osteoporosis antes del inicio de nuestro estudio, y todas ellas fueron tratadas. Pasados los 8 años de seguimiento, 72 pacientes (24,6%) sufrieron fractura y 17 (6,2%) también sufrieron una segunda fractura; 61 pacientes (22,1%) sufrieron una fractura con más de 55 años de edad. Los datos de la población global aparecen recogidos en la tabla 1.
Tabla 1. Características generales de la población incluida
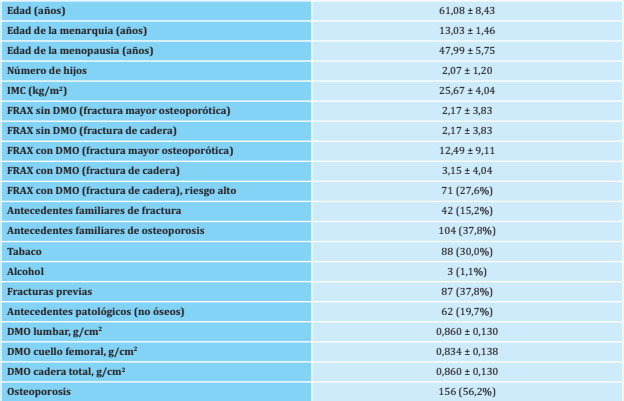
IMC: índice de masa corporal; DMO: densidad mineral ósea. Datos expresados como medias ± desviación estándar y número absoluto (porcentaje).
Había 16 (8,6%) pacientes tratadas con tiazidas, 32 (17,1%) con inhibidores del receptor de la serotonina, 1 (0,5%) con inhibidores androgénicos, 8 (4,3%) con beta-bloqueantes, 20 (10,7%) con hormonas tiroideas, 74 (27%) con antirresortivos, 4 (1,5%) con terapia hormonal sustitutiva, 11 (4%) con terapia anabólica, 25 (9%) con corticoides y 10 (3,6%) con ranelato de estroncio. La tabla 2 muestra las características de las pacientes incluidas divididas en dos grupos: pacientes con fracturas en los 8 años de seguimiento y pacientes sin fracturas.
Tabla 2. Características clínicas de las pacientes incluidas en el estudio, comparando las que sufrieron una fractura por fragilidad y las que no sufrieron fracturas
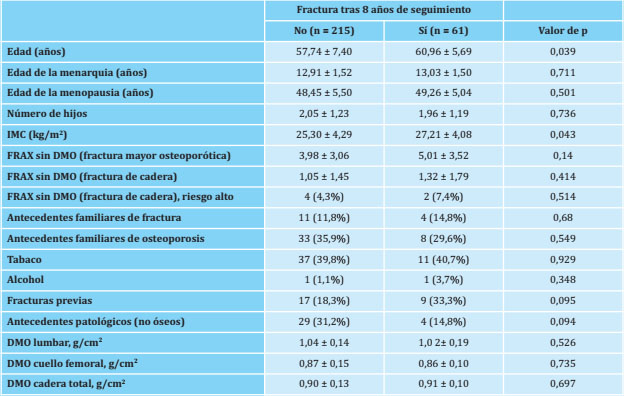
IMC: índice de masa corporal; DMO: densidad mineral ósea. Datos expresados como medias ± desviación estándar y número absoluto (porcentaje).
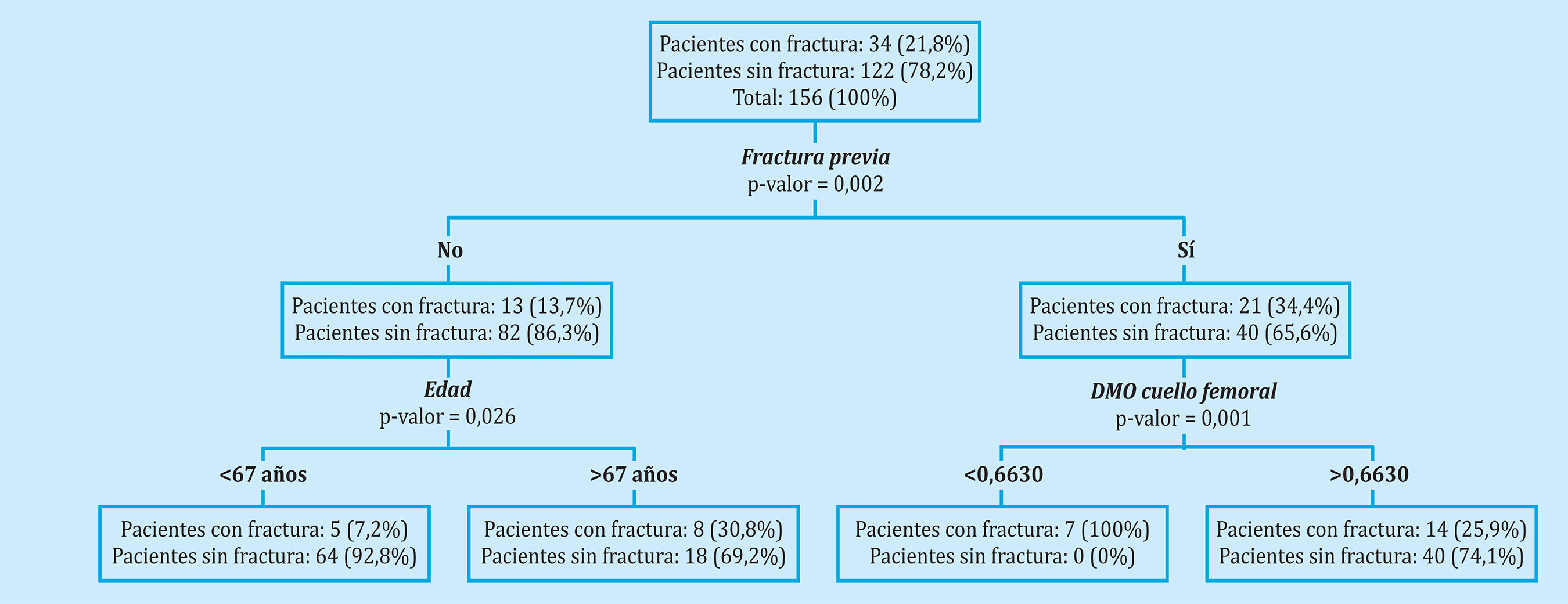
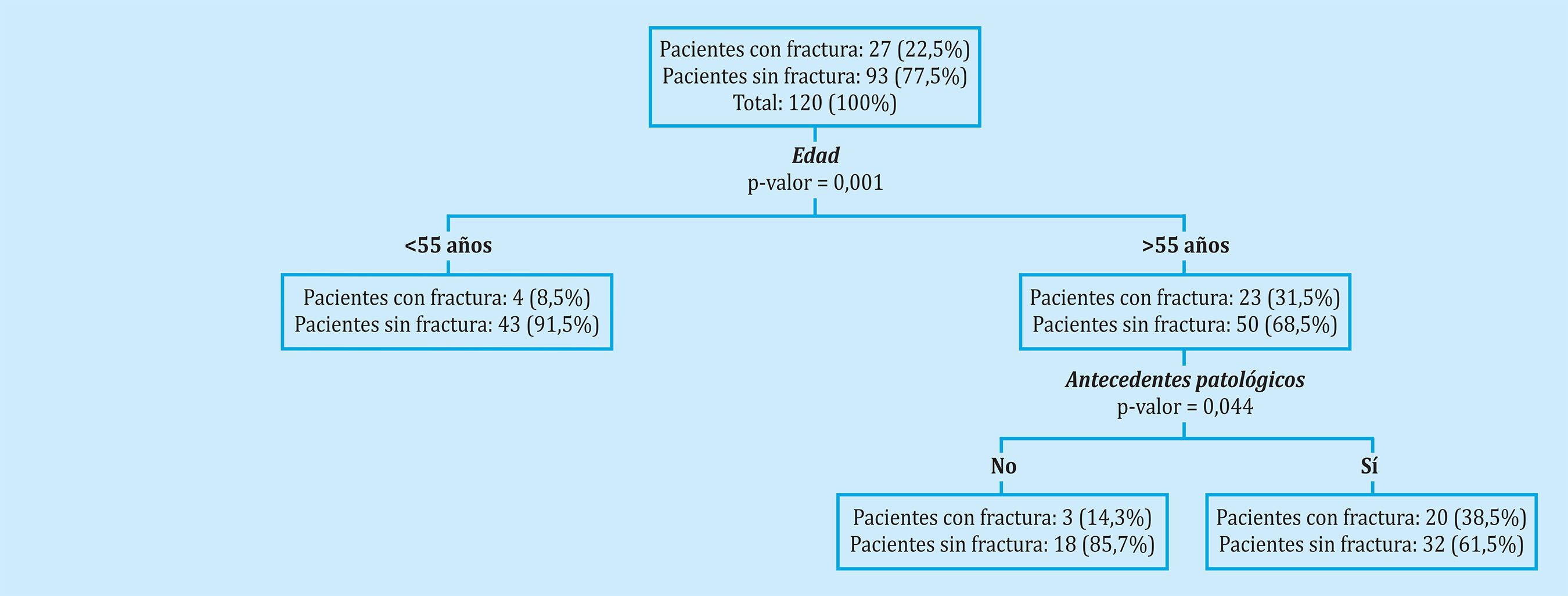
Los resultados del análisis CART nos mostraron que el principal factor de riesgo para sufrir una fractura osteoporótica tras 8 años de seguimiento fue el haber sufrido fracturas previas. Entre las pacientes que habían sufrido una fractura previa, el tener una DMO del cuello femoral menor de 0,67 fue el principal factor de riesgo. Entre las pacientes que no habían sufrido fracturas previas, los principales factores de riesgo fueron el IMC y el tener un FRAX sin DMO (fractura mayor osteoporótica) mayor de 9,30 (Figura 1). En la figura 2 se muestran los resultados del análisis CART en las pacientes diagnosticadas de osteoporosis; los principales factores de riesgo para sufrir una fractura tras 8 años de seguimiento fueron el haber sufrido fracturas previas y el tener una DMO del cuello femoral menor de 0,663; entre las pacientes que no habían sufrido fracturas previas, el principal factor de riesgo fue el tener más de 67 años (Figura 2). Finalmente, los resultados del análisis CART en las pacientes no diagnosticadas de osteoporosis mostraron que los principales factores de riesgo para sufrir una fractura osteoporótica fueron tener más de 55 años y haber sufrido patologías previas no óseas, comorbilidad asociada (Figura 3).
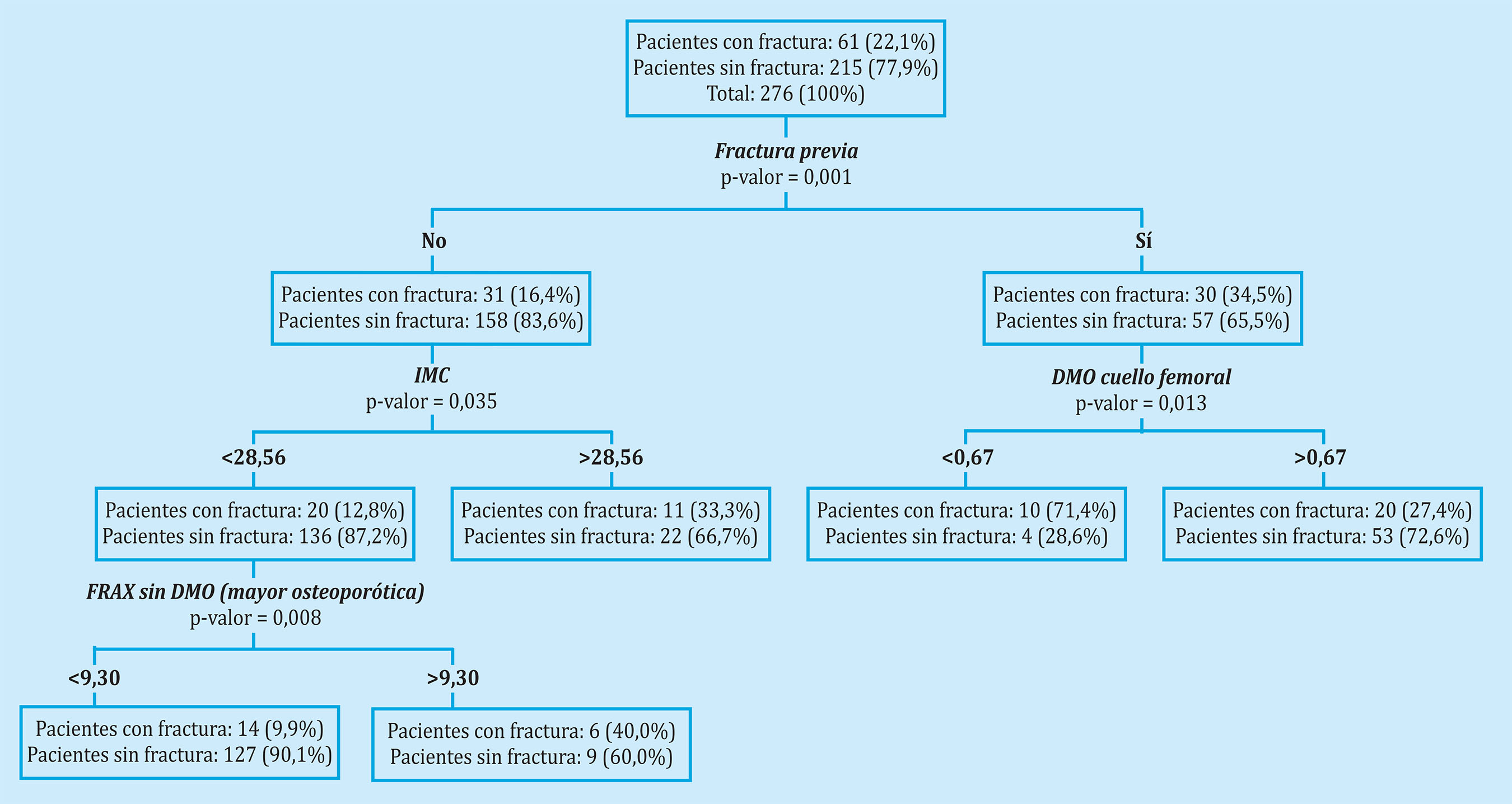
Figura 1. Análisis CART (Classification and regression tree) para estudiar los principales factores de riesgo asociados al riesgo de sufrir fractura osteoporótica en el total de las pacientes incluidas en nuestro estudio
DISCUSIÓN
En nuestro estudio, los datos que permiten diferenciar a los pacientes que han sufrido una fractura osteoporótica en el seguimiento son la existencia de una fractura previa, la edad y el FRAX calculado con o sin DMO. Este último dato pierde parte de su valor en el análisis CART, por lo que, probablemente, en nuestra serie es un marcador de severidad de la enfermedad más que un predictor. En el análisis CART, que tiene en cuenta los factores que pueden influir en la aparición posterior de fracturas, observamos que, para el total de la población, el elemento clave es la existencia de fractura por fragilidad previa complementada con una DMO en cuello femoral inferior a 0,67. Mientras que en ausencia de fracturas un IMC de 28 o inferior y un FRAX para fractura mayor osteoporótica por encima de 9,3 serían los elementos determinantes. En pacientes diagnosticadas de osteoporosis, con tratamiento activo, los datos son similares a los descritos para la población general salvo que, en aquellos casos sin fractura previa, la edad por encima de los 67 años es el dato distintivo sin jugar ningún papel el FRAX. Esto es lógico teniendo en cuenta que el FRAX no tiene utilidad en los pacientes osteoporóticos tratados. En las pacientes sin osteoporosis, el factor que determina la aparición de fracturas es la edad por encima de los 55 años y la patología asociada no ósea, la comorbilidad.
La fractura previa constituye el primer determinante en la aparición de fractura posterior, radicando en este hecho la importancia de la prevención secundaria16,17. Hay que tener en cuenta que un elevado porcentaje de hombres y mujeres con alto riesgo, determinado por fractura previa, no son diagnosticados ni tratados18. Esto sucede para cualquier localización de fractura por fragilidad, siendo especialmente significativo para la fractura vertebral y la de cadera. En la primera, además de la existencia de fractura, la severidad de la misma según la clasificación de Genant y el número incrementan el riesgo19. La fractura de cadera es la complicación más grave de la osteoporosis, no solamente por su capacidad para predecir el riesgo posterior, sino por su elevada morbimortalidad. Además, en este caso, la DMO es un predictor fuerte y consistente de fractura posterior20. Nuevos estudios realizados en la práctica clínica real para valorar la eficacia de los distintos tratamientos han mostrado que el incremento de la DMO es un factor determinante en su eficacia para reducción de fracturas21. En nuestro estudio la existencia de una DMO en cuello femoral por debajo de 0,660 fue un fuerte predictor concordante con estos datos. Otro factor importante en la aparición de nuevas fracturas es el temporal. De aquí ha surgido el concepto de riesgo inminente de fractura, que es mayor en los primeros dos años tras la fractura22,23. En un estudio realizado en una cohorte que incluyó 377.561 mujeres mayores se observó que el mayor riesgo de fractura se producía en los 5 años siguientes, siendo especialmente frecuente en los dos primeros. Estos autores encontraron que los factores determinantes eran la edad, el lugar de la fractura y la patología ósea asociada24. En nuestro estudio no se ha determinado este riesgo inminente ni la localización de las fracturas posteriores. Sin embargo, en las pacientes no diagnosticadas de osteoporosis, la edad y la patología asociada estuvieron presentes coincidiendo con los datos de esta amplia serie.
La edad fue otro factor de riesgo importante en nuestro análisis CART, especialmente en pacientes sin osteoporosis previa y en pacientes con osteoporosis pero sin fractura previa. Se han publicado numerosos estudios que han confirmado este dato. Ensrud et al.25, en una cohorte con 6.652 mujeres y con un seguimiento de 10 años, concluyeron que los modelos basados en la edad y DMO o edad y fracturas predecían el riesgo de forma similar al FRAX. Datos similares fueron obtenidos por Bolland et al.26 al comparar dos escalas, FRAX y Garvan, con edad y DMO. En el estudio Glow, con 19.586 mujeres de más de 60 años, se observó que un modelo basado en la edad y fractura previa era superior al FRAX y Q-Fracture sin DMO27.
Otro hecho relevante de nuestro estudio es el pequeño papel del FRAX en nuestro análisis CART. Se observa que el FRAX, tanto con DMO como sin DMO, diferencia las pacientes que se fracturan y no fracturan, pero al realizar un análisis estadístico basado en algoritmos desaparece su valor. Únicamente al analizar el total de la población, en pacientes sin fractura, un FRAX para fractura mayor osteoporótica sin DMO, superior a 9,3, tiene un papel. Este valor de FRAX coincide con los umbrales de FRAX establecidos por Azagra et al.28 en su análisis de la cohorte Fridex. Estos autores dividieron a los pacientes en tres grupos considerando de alto riesgo los que presentaban un FRAX superior a 10. Esto puede deberse a varios hechos. En la población española el FRAX infra-estima el riesgo de fractura mayor osteoporótica. Varias cohortes han intentado validarlo analizando las diferencias entre fracturas predichas y observadas29-31. Los resultados pueden considerarse aceptables en la predicción del riesgo de fractura de cadera, pero no para el de fractura mayor osteoporótica, probablemente por la ausencia de datos epidemiológicos robustos para este tipo de fracturas. La comparación del FRAX con otras pruebas más sencillas, incluyendo entre ellas únicamente la edad, no ha mostrado una mayor capacidad de predicción32. Otro hecho de nuestro estudio es que las pacientes osteoporóticas estaban recibiendo tratamiento activo, y en estas pacientes no está validado.
Otro dato destacable en las pacientes no osteoporóticas es la importancia de los antecedentes patológicos no óseos, la comorbilidad en la aparición de fracturas. Desafortunadamente, no existe un índice único validado para evaluar la fragilidad en la práctica clínica33. Algunos índices utilizados se han asociado con un mayor riesgo de fracturas34 y caídas35. La cohorte Glow y la cohorte CaMos utilizaron diferentes índices para evaluar la relación entre la fragilidad y las fracturas, pero ambas incluyen muchos de los parámetros evaluados en nuestro estudio. Las variables del índice de fracturas por fragilidad Glow incluyeron 15 ítems sobre comorbilidad, 12 sobre actividades básicas de la vida diaria (similar al índice de Barthel), 6 ítems sobre signos y síntomas (plenitud de vida, energía, agotamiento, cansancio, dolor/malestar autoevaluado, no intencional, pérdida de peso). El índice de fragilidad utilizado en la cohorte CaMos incluyó 30 ítems, 13 referidos a patología, 5 a aspectos funcionales (visión, audición, marcha, destreza manual/uso de herramientas y cognición) y 12 a salud general y actividades diarias. Sin embargo, el índice de Charlson no se asoció con el riesgo de fractura, aunque en algunos estudios, como el registro SIDIAP, que incluyó a 186.171 hombres, se encontró que un índice de Charlson ≥3 se asoció con un mayor riesgo de fractura de cadera36. El dato más novedoso de este estudio es el empleo de la metodología estadística CART para establecer el riesgo de fractura posterior en una población heterogéneo que incluyó pacientes osteoporóticos con tratamiento activo y no osteoporóticos.
En conclusión, la utilización de un procedimiento estadístico binario (CART), en una cohorte de pacientes nos permite identificar a los pacientes con mayor riesgo de fracturas en función de parámetros clínicos y de pruebas complementarias sencillas de realizar y establecer medidas terapéuticas más eficaces.











 texto en
texto en